Introducción
La prescripción de medicamentos constituye un proceso de toma de decisiones que el médico de familia ha de llevar a cabo con gran frecuencia1, de gran variabilidad en su práctica2 y que supone una de las causas más importantes de consumo de recursos en el Sistema Nacional de Salud. La Organización Mundial de la Salud (OMS) propone desarrollar programas de uso racional del medicamento dirigidos a conseguir que la buena información, la buena selección y la buena voluntad guíen la prescripción médica; asimismo, indica que la evaluación continuada de las prescripciones debe ser una práctica habitual para garantizar la calidad de las terapias y controlar el riesgo iatrogénico en la población3.
El uso de medicamentos cumple, además, las 3 características (alta frecuencia, alto riesgo y tendencia a presentar problemas) que sugiere la Joint Commission on Accreditation of Healthcare Organizations (JACO) para seleccionar aspectos importantes de la calidad de la atención sobre los que dirigir actividades4. Ello implica analizar la calidad de las prescripciones y ofertar a los profesionales actividades efectivas para mejorar el uso de los medicamentos y mantenerlo a largo plazo, según una revisión reciente de 37 ensayos clínicos realizada por el centro Cochrane5. Los resultados son controvertidos cuando la información se proporciona sólo de forma pasiva6, mientras que ofrecen mejores resultados otras técnicas activas, como la entrevista por pares7.
En nuestro entorno, el aumento de la esperanza de vida y de la consecuente prevalencia de enfermedades crónicas (sobre todo, diabetes y enfermedades cardiovasculares)8 favorecen la prescripción simultánea de varios medicamentos al mismo paciente, una de las principales causas identificadas de error en la prescripción por aparición de interacciones medicamentosas9,10 (modificación de la respuesta a un fármaco como consecuencia de la administración previa o concurrente de otro11 ). Otros factores relacionados son los déficit de formación información sobre medicamentos12 y el número de médicos que atiende simultáneamente (y prescribe) al paciente, al incrementar el riesgo de combinar fármacos inapropiados13. Estas situaciones son frecuentes en medicina de familia, donde la prescripción inducida desde atención especializada es importante14.
La mayoría de las interacciones que ocurren pasan desapercibidas al no ocasionar nueva clínica, sino que empeoran la clínica o evolución de las enfermedades ya tratadas15. Cuando sí la ocasionan, ésta suele confundirse con una enfermedad de nueva aparición, para la que se prescribe un nuevo tratamiento, con lo que se multiplica la probabilidad de que aparezcan nuevas interacciones16.
Objetivos
Se parte de la hipótesis de que la entrega de información a los médicos de familia sobre las interacciones que se producen en las prescripciones que efectúan es efectiva para disminuir estos errores. También se considera que la efectividad de la medida está condicionada al modo de proporcionar dicha información.
1. Construir una herramienta capaz de detectar y ponderar adecuadamente las interacciones medicamentosas que se pueden producir en la prescripción de los médicos de familia.
2. Diseñar y elaborar un informe de las interacciones encontradas para ser ofrecido a los médicos prescriptores. Deberá priorizar las más frecuentes y trascendentes, explicar su mecanismo de aparición y posibles consecuencias, así como ofrecer alternativas clínicamente adecuadas.
3. Valorar la efectividad de este informe para disminuir los errores de prescripción motivados por la aparición de interacciones medicamentosas.
4. Comprobar diferencias de efectividad según el método de difusión del informe.
Material y método
Construcción de la herramienta y elaboración del informe
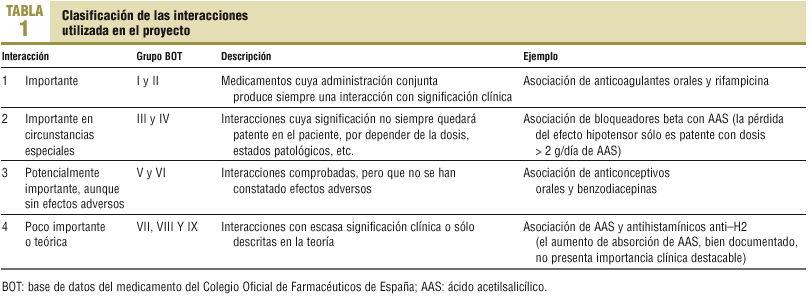
Se desarrollará un programa informatizado utilizando la base de datos sobre medicamentos que edita el Consejo General del Colegio Oficial de Farmacéuticos17, actualizada cada 2 meses. En ella se agrupan las interacciones en 9 grupos basándose en su importancia potencial y la amplitud de su descripción en clínica, que operativamente clasificamos en 4 tipos según su relevancia y repercusiones (tabla 1). Las prescripciones a analizar se obtendrán a través de la historia clínica informatizada, que está en OMI-AP.
Se elaborará un informe eminentemente gráfico y comprensible para los profesionales a fin de que pueda ser utilizado como herramienta para la mejora de la calidad de su prescripción de medicamentos. Incluirá información acerca de la naturaleza de la interacción, sus posibles consecuencias y alternativas de prescripción recomendadas.
Valoración de la efectividad de la intervención y del método utilizado
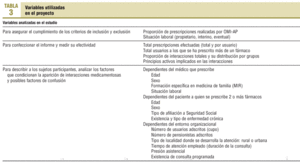
Sujetos de estudio. Criterios de inclusión y exclusión. Prescripciones de los médicos de familia que desarrollan su actividad en centros de salud de la Gerencia de Atención Primaria de Murcia y que cumplen los criterios de inclusión y exclusión que figuran en la tabla 2.
Diseño. Longitudinal, de intervención, multicéntrico.
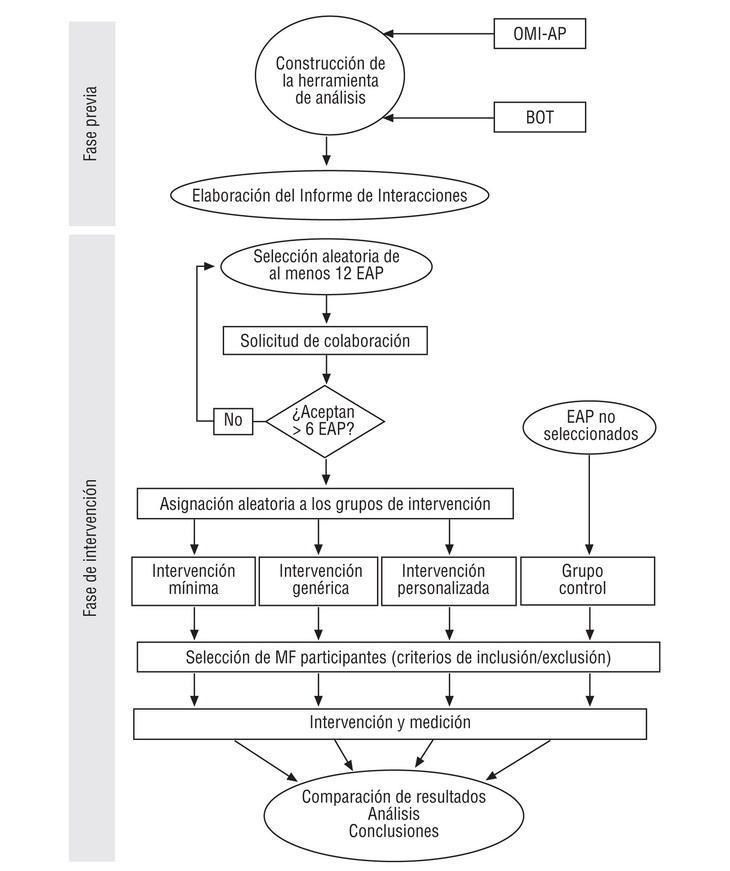
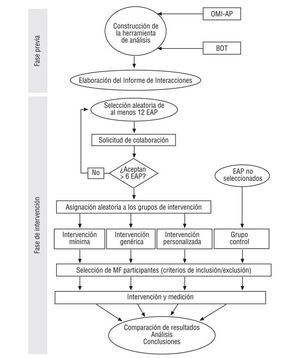
Intervención. Como se indica en la figura 1, se seleccionará aleatoriamente a 12 equipos de atención primaria pertenecientes a la Gerencia de Murcia que dispongan del sistema OMI-AP, con los que se establecerá contacto para informar del proyecto y solicitar colaboración. De no aceptar al menos la mitad de ellos, se seleccionará aleatoriamente y se solicitará colaboración a más equipos hasta alcanzar dicha cifra. La totalidad de los médicos de familia, pertenecientes a cada uno de los equipos finalmente participantes, que se ajusten a los criterios de inclusión y exclusión (tabla 2) serán adscritos, en conglomerado, a 3 grupos también aleatoriamente:
Figura 1. Esquema general del estudio. OMI-AP: historia clínica informatizada de atención primaria; BOT: base de datos del medicamento; MF: médicos de familia.
De intervención mínima: recibirán el informe de interacciones por correo de forma mensual.
De intervención genérica: una sesión mensual en el centro de salud, dirigida por un médico de familia o farmacéutico entrenado, donde se entregará el informe.
De intervención personalizada: cada informe mensual será comentado privadamente con el prescriptor por un médico de familia o farmacéutico entrenado (por pares).
El resto de los equipos que usan OMI-AP no recibirá el informe y actuará como grupo control. Tanto en éstos como en los centros adscritos a los grupos de intervención se comprobará la existencia de factores que condicionen la aparición de interacciones en las prescripciones realizadas antes de la intervención, con el fin de proceder a los ajustes y/o estratificaciones convenientes en el estudio de intervención.
La duración prevista de la intervención es de 6 meses.
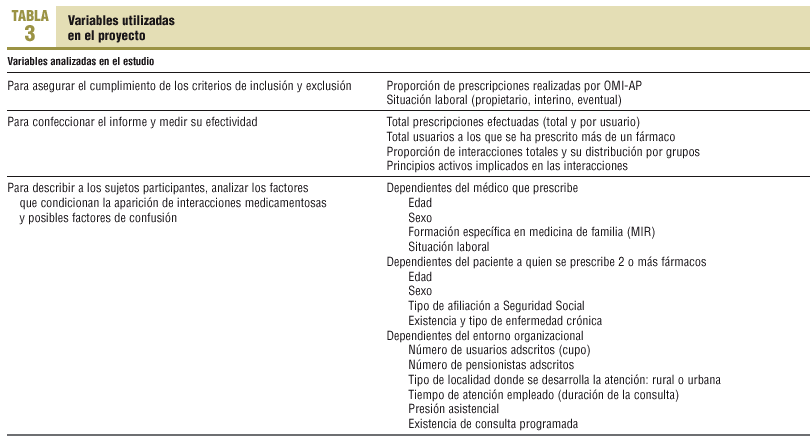
Variables. En función de la utilidad a que se destinan, habrá 3 grupos de variables, listadas en la tabla 3.
Recogida y análisis de datos. Los datos se recogerán por periodicidad mensual. Los datos básicos de prescripción se obtendrán de la cinta de facturación remitida por el Colegio Oficial de Farmacéuticos, que incluye las prescripciones retiradas de las oficinas de farmacia de la región identificando el producto dispensado y el médico prescriptor. Servirán para conocer el total de prescripciones facturadas y comprobar los criterios de inclusión.
El grueso de datos necesario sobre prescripción se extraerá de las bases de datos generadas por el sistema OMI-AP; con ellos se estudiarán y tipificarán las interacciones medicamentosas. También será ésta la fuente para conocer los datos de los pacientes a los que se prescribe simultáneamente 2 o más fármacos, así como las características de las consultas.
El resto de los datos se obtendrá desde las Unidades de Sistemas de Información y de Personal de la Gerencia de Atención Primaria de Murcia.
El análisis de datos se realizará mediante las oportunas pruebas de contraste estadístico. Para la identificación de posibles factores condicionantes o de confusión, se empleará, entre otros, el análisis de regresión logística.
Discusión
Limitaciones del diseño
La estructuración de las interacciones en 4 grupos (tabla 1), realizada por el grupo investigador siguiendo criterios de operatividad, puede ofrecer resultados diferentes de los que se hubieran obtenido de utilizar otras clasificaciones existentes18. La inexistencia de un consenso en cuanto a la significación clínica de las interacciones y a la ausencia de criterios metodológicos unificados, las fuentes de información y poblaciones de referencia sobre las que detectar las interacciones es una limitación a tener en cuenta, como se ha comentado en ocasiones19,20. No obstante, la creciente extensión del sistema OMI-AP en el ámbito de la atención primaria y la difusión y garantía que ostenta la base de datos del medicamento utilizada (BOT) puede ser un punto de partida para la existencia de datos homogéneos, al menos en nuestro entorno.
Aplicabilidad práctica
Cabe esperar que la intervención diseñada sea efectiva, en especial en el grupo en el que se efectuará mediante entrevista por pares y, en menor medida, en los otros grupos de intervención. De ser así, el proyecto pone a disposición de los servicios de salud una herramienta útil para mejorar la calidad y disminuir los errores de prescripción entre los médicos de familia.
Ensayar diferentes formas de aplicación del informe (escrito/sesión clínica/entrevista por pares) también permite introducir aspectos de coste-efectividad en el análisis. Por otra parte, si las diferencias de efectividad de las distintas intervenciones son patentes, podemos inferir que también lo serían y podrían aplicarse a otros aspectos que, sobre el uso de medicamentos, interesan tanto a los órganos de gestión como a los propios médicos de familia, como son la prescripción de genéricos, la eficiencia o el empleo de medicamentos de baja utilidad terapéutica, entre otros.