Después de que la OMS declaró pandemia al SARS-CoV-2 en marzo del 2020, la prescripción de antiparasitarios, antibióticos (ATB) y antigotosos, se viene realizando de manera empírica y con escasa evidencia científica que respalde su efectividad como tratamiento de inicio. El uso de ATB en infecciones virales respiratorias está limitada a co-infecciones bacterianas, presentes entre el 8-11% de los pacientes hospitalizados o en cuidados críticos1. La resistencia bacteriana debido al sobreuso de antibióticos, incrementó el desarrollo en 2 décadas de superbacterias, como por ejemplo: bacilos gramnegativos BLEE con resistencia mayor del 75% a ceftriaxona, bacilos gramnegativos no fermentadores como Pseudomonas y Acinetobacter baumannii resistentes a carbapenemas y cocos grampositivos resistentes a la meticilina2,3.
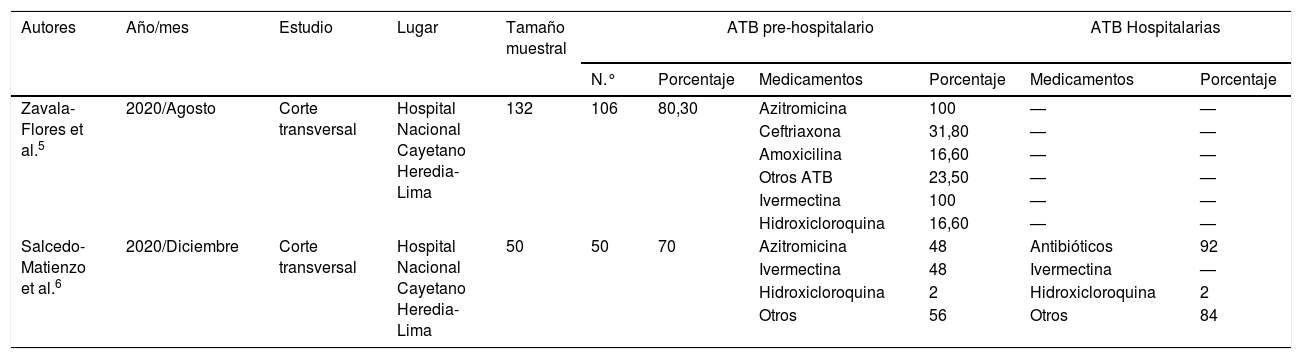
El manejo de los pacientes COVID-19 en Asia y Europa demostró que un 63,9% (7.047/11.028; IC 95%: 52,5-75,3%) de los hospitalizados recibió tratamiento ATB y tratamiento antiviral un 62,4% (interferón, ribavirina, lopinavir-ritonavir); mejorando únicamente con los últimos la fiebre, la capacidad de oxigenación y las imágenes radiográficas4. La confirmación de cultivos con presencia de bacterias oportunistas osciló entre el 1-30%, siendo H. Influenza, Pseudomonas aeruginosa y Acinetobacter baumannii, los gramnegativos más reportados3. En el Perú, de 132 personas hospitalizadas en la capital 106/132 (80,3%), tomó algún medicamento previo a la hospitalización, el 85,8% tomó antibióticos, y los más prescritos fueron la azitromicina (62,2%) y la ivermectina (66,9%)5. En adultos jóvenes hospitalizados (n=50) con comorbilidades el uso de ATB hospitalario se incrementó hasta el (46/50) 92%6 (tabla 1).
Uso de antimicrobianos en pacientes COVID-19 en un hospital nacional peruano
| Autores | Año/mes | Estudio | Lugar | Tamaño muestral | ATB pre-hospitalario | ATB Hospitalarias | ||||
|---|---|---|---|---|---|---|---|---|---|---|
| N.° | Porcentaje | Medicamentos | Porcentaje | Medicamentos | Porcentaje | |||||
| Zavala-Flores et al.5 | 2020/Agosto | Corte transversal | Hospital Nacional Cayetano Heredia- Lima | 132 | 106 | 80,30 | Azitromicina | 100 | — | — |
| Ceftriaxona | 31,80 | — | — | |||||||
| Amoxicilina | 16,60 | — | — | |||||||
| Otros ATB | 23,50 | — | — | |||||||
| Ivermectina | 100 | — | — | |||||||
| Hidroxicloroquina | 16,60 | — | — | |||||||
| Salcedo-Matienzo et al.6 | 2020/Diciembre | Corte transversal | Hospital Nacional Cayetano Heredia-Lima | 50 | 50 | 70 | Azitromicina | 48 | Antibióticos | 92 |
| Ivermectina | 48 | Ivermectina | — | |||||||
| Hidroxicloroquina | 2 | Hidroxicloroquina | 2 | |||||||
| Otros | 56 | Otros | 84 | |||||||
ATB: antibióticos.
Actualmente podemos definir mejor una sobreinfección bacteriana en etapa aguda o durante una evolución tórpida crónica del paciente. La procalcitonina es un biomarcador que determina la presencia de una coinfección bacteriana1,4, pero su disponibilidad en hospitales del interior del Perú es escasa. La asociación de procalcitonina con otros marcadores biológicos (hemograma, cultivo), e imagenológicos (tomografía pulmonar), y una evolución desfavorable, podrían orientar a una sobreinfecciòn bacteriana y evitar la prescripción antibiótica de manera innecesaria.
El ministerio de salud del Perú emitió una norma técnica que especifica elno uso de ATB en el manejo ambulatorio de pacientes en primer nivel de atención y hospitalizados por COVID-19, pero hay mensajes confusos «promoviendo» el uso de ivermectina en pacientes con infección leve a SARS-CoV-2 en este documento. Los antibióticos de «reserva» como los carbapenémicos, glucopéptidos y polimixinas; son usados ahora para tratamiento ambulatorio (hogares) de pacientes COVID-19, asociando 2 o 3 «para evitar complicaciones», escenario preocupante entre las sociedades científicas médicas peruanas por el uso indiscriminado de las pocas herramientas antibacterianas disponibles para gérmenes MDR.
Esta situación requiere el cumplimiento de los regulatorios en los siguientes niveles de atención:
Nivel hospitalario:
- ∘
Reactivación de los comités de vigilancia epidemiológica infecciones asociadas a atenciones de salud (IAAS).
- ∘
Conformación del programa de optimización de uso de antimicrobianos (PROA).
- ∘
Reconformación de los comités de vigilancia farmacológica hospitalaria.
- ∘
Implementación del plan nacional para enfrentar la resistencia antimicrobiana.
- ∘
Empleo obligatorio de mapas microbiológicos en áreas críticas hospitalarias.
- ∘
Aplicación de guías clínicas de manejo hospitalario para COVID-19 y otras enfermedades infecciosas bacterianas comunitarias y hospitalarias basadas en la evidencia.
Primer nivel de atención:
- ∘
Promocionar el uso adecuado de medicamentos antimicrobianos dirigido a prescriptores, dispensadores y público en general.
- ∘
Formación de los comités farmacoterapéuticos regionales.
- ∘
La aplicación de guías clínicas para manejo de enfermedades infecciosas basados en la evidencias.
El desmesurado uso de antimicrobianos reagudizará la resistencia bacteriana a nivel comunitario y hospitalario. Las autoridades de salud y sociedades científicas deben aplicar y promover el manejo responsable de antibióticos. La realidad es preocupante a 15 meses de iniciado el estado de emergencia por COVID 19 en el Perú.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.,