Introducción
La hipertensión arterial (HTA) es una enfermedad crónica de alta prevalencia en nuestro medio. Los estudios epidemiológicos realizados en España sugieren que el porcentaje de hipertensos se sitúa en torno al 20%1,2. En las últimas décadas se ha producido un descenso de la mortalidad por accidente cerebrovascular (ACV) de alrededor del 25%1-4. La relevancia que ha adquirido el control de la tensión arterial (TA) en los últimos años como objetivo de salud de los profesionales sanitarios y entre la población pudo haber sido la causa de que en los últimos años se produjera un descenso de la mortalidad.
El tratamiento antihipertensivo tiene como objetivo la disminución de las cifras tensionales, la mejoría de la calidad de vida y, a largo plazo, la reducción de los episodios cardiovasculares y de la morbimortalidad. Todas las medidas terapéuticas incluyen ejercicio físico, dieta hiposódica y tratamiento farmacológico1,3,5,6.
Hay varios grupos de fármacos que han demostrado eficacia en ensayos clínicos controlados7-13. En el estado actual de conocimientos se recomienda la elección individualizada de los fármacos atendiendo a las características de la propia sustancia, de cada paciente y su patología asociada14. Realizar una prescripción de calidad requiere la adecuación de los diversos factores que modulan la selección y el uso de los medicamentos15.
El objetivo principal de nuestro trabajo es evaluar la prescripción del tratamiento farmacológico antihipertensivo en un equipo de atención primaria (EAP) en función de criterios basados en el protocolo de HTA de 1999 de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC)16, considerando como objetivo secundario el análisis del control de cifras tensionales.
Material y métodos
Ámbito de estudio
El estudio se realizó en el Centro de Salud de A cuña-Mariñamansa. Es un centro de salud docente de ámbito semiurbano que presta atención a una población de 23.555 habitantes.
Sujetos
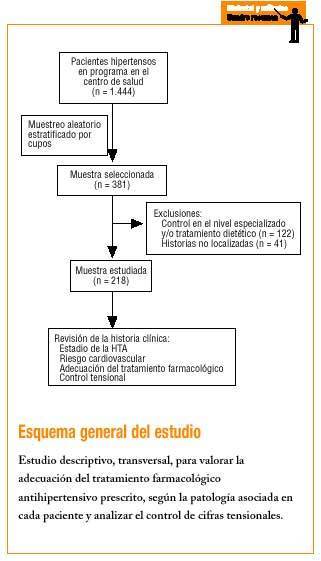
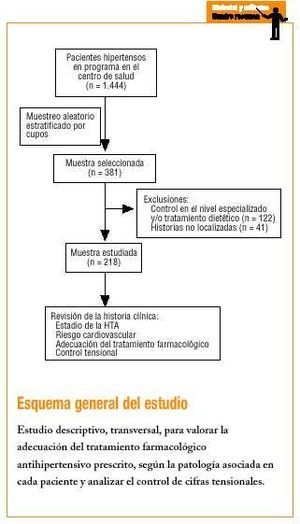
La población diana fueron los 1.444 pacientes hipertensos que se encontraban en el programa de control y seguimiento de HTA en el centro de salud.
El tamaño muestral necesario fue de 219 pacientes para un intervalo de confianza del 95%, proporción esperada del 60% y precisión del 6%. Incrementamos el tamaño muestral un 40% hasta llegar a 381 pacientes por las posibles exclusiones que pudiesen surgir.
Una vez seleccionada la muestra, se incluyeron en el estudio aquellos hipertensos tratados con fármacos antihipertensivos prescritos por el médico del EAP. Se excluyeron pacientes con tratamiento dietético o aquellos cuyo control y seguimiento se realizaran en el nivel especializado, no siendo responsable el médico de familia de su medicación.
Para la selección de la población a estudiar se hizo muestreo aleatorio estratificado por cupos, de tal manera que el porcentaje de pacientes a estudiar de cada cupo era equivalente al de pacientes hipertensos que poseía respecto al número total de hipertensos del centro de salud.
Diseño del estudio
Estudio descriptivo, transversal, realizado desde noviembre de 1999 hasta agosto de 2000.
Variables
Se evaluó el último tratamiento farmacológico indicado en el momento de la revisión de la historia clínica.
Las variables estudiadas fueron: edad, sexo, años de evolución de HTA, estadio de gravedad, riesgo cardiovascular, enfermedades asociadas, fármacos pautados, dosis al día, control de HTA.
Estadio de hipertension arterial16. Se consideró estadio I si la presión arterial sistólica (PAS) era de 140-159 mmHg y/o la presión arterial diastólica (PAD) medía 90-99 mmHg. Estadio II cuando la PAS era de 160-179 mmHg y/o la PAD de 100-109 mmHg. Estadio III cuando la PAS era >= 180 mmHg y/o la PAD > 110 mmHg.
Estratificación según riesgo cardiovascular16. Se dividió el riesgo cardiovascular en 3 grupos:
Grupo de riesgo A: cuando el paciente no presenta factores de riesgo ni lesión de órgano diana, ni enfermedad cardiovascular.
Grupo de riesgo B: cuando hay uno o más de un factor de riesgo que no es diabetes mellitus, sin lesión de órgano diana ni enfermedad cardiovascular.
Grupo de riesgo C: cuando hay lesión de órgano diana, enfermedad cardiovascular y/o diabetes mellitus con o sin factores de riesgo cardiovascular.
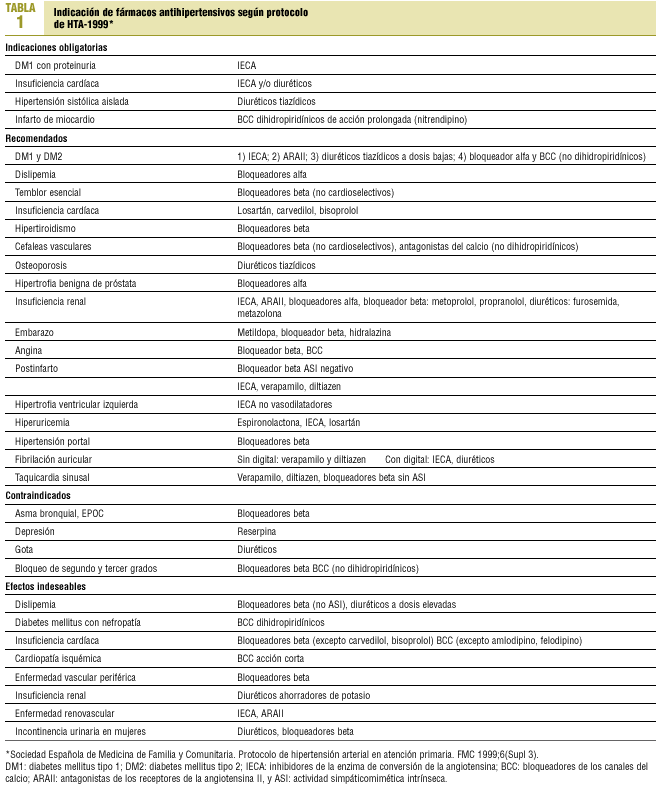
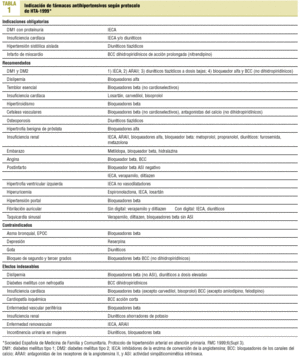
Estudio de adecuación. Para valorar la indicación de cada tratamiento farmacológico antihipertensivo utilizamos el protocolo de HTA de 1999 de la Sociedad Española de Medicina de Familia y Comunitaria (tabla 1).
Clasificamos las prescripciones farmacológicas (según el efecto que producían en las enfermedades asociadas a la HTA) en 3 grupos:
A) Adecuado: si al menos uno de los fármacos es de elección y/o recomendado y no hay ninguno que tenga efectos contraindicados o indeseables.
B) Intermedio: si los fármacos presentan un perfil neutro o indiferente.
C) No adecuado: si algún fármaco presenta efectos indeseables y/o contraindicados.
Los controles de tensión arterial se extrajeron de la hoja de monitorización de enfermería. Se analizaron aquellos casos cuyo último tratamiento se había mantenido como mínimo durante 3 meses, y hallamos la media de las cifras tensionales desde su instauración. La media de TA se consideró en conjunto, es decir, sin desglosarla en sistólica y diastólica. En caso de diferencias entre sistólica y diastólica, se eligió el peor perfil. Clasificamos el control tensional en 3 grupos:
Óptimo: para controles tensionales ¾ 140/90 mmHg. Si la edad > 65 años, las cifras deberían ser ¾ 160/95 mmHg. En caso de diabetes e insuficiencia cardiaca, < 130/85 mmHg y en caso de insuficiencia renal, < 125/75 mmHg.
Parcial: si los controles tensionales eran ¾ 160/95 mmHg. Para hipertensión sistólica aislada, < 160 mmHg.
Malo: si la PA era > 160/95 mmHg, y en mayores de 65 años, > 160/100 mmHg.
Análisis estadístico
Para el procesamiento de los datos utilizamos el programa SPSS versión 9 para WINDOWS. Para el análisis de los resultados utilizamos medidas de tendencia central (media y mediana) y de dispersión (desviación estándar, DE), estimación de medias y proporciones con sus intervalos de confianza (IC) del 95%. Para el estudio de las posibles asociaciones entre variables se utilizó la prueba ji-cuadrado para las cualitativas y ANOVA para las cuantitativas.
Resultados
En la población estudiada había un predominio del sexo femenino: 148 (67,6%) frente a 71 (32,4%) varones. La media de edad de las mujeres era de 70,8 años (64,69-69,71) y la de los varones de 67,1 años (69,17-72,42). La media del tiempo de evolución desde el diagnóstico de HTA fue de 9,1 años (8,29-9,93).
Los casos excluidos fueron 122 (realizaban control y seguimiento en el nivel especializado y/o tratamiento dietético). Hubo 41 (10%) pérdidas, es decir historias que no se encontraron tras 3 intentos de búsqueda en el archivo del centro de salud.
Los resultados según el estadio de HTA fueron los siguientes: en el estadio I se encontraba el 55,7% de la muestra, en el II un 36% y en el estadio III el 4%.
En cuanto al riesgo cardiovascular, el 54,8% presentaba un riesgo alto o riesgo C; es decir, tenían lesión de órgano diana, enfermedad cardiovascular y/o eran diabéticos; un 39% presentaba un riesgo intermedio o riesgo B (con factores de riesgo pero sin lesión de órgano diana ni enfermedad cardiovascular), y el 5% mostraba riesgo bajo o A (sin factores de riesgo ni lesiones de órgano diana ni enfermedad cardiovascular). La prevalencia de diabetes mellitus fue de n = 48 (18%).
Un 63,6% de los pacientes se trataba con un solo fármaco, el 30,3% recibió tratamiento con asociación de 2 fármacos, un 5,7% con 3 y el 1% con 4 fármacos.
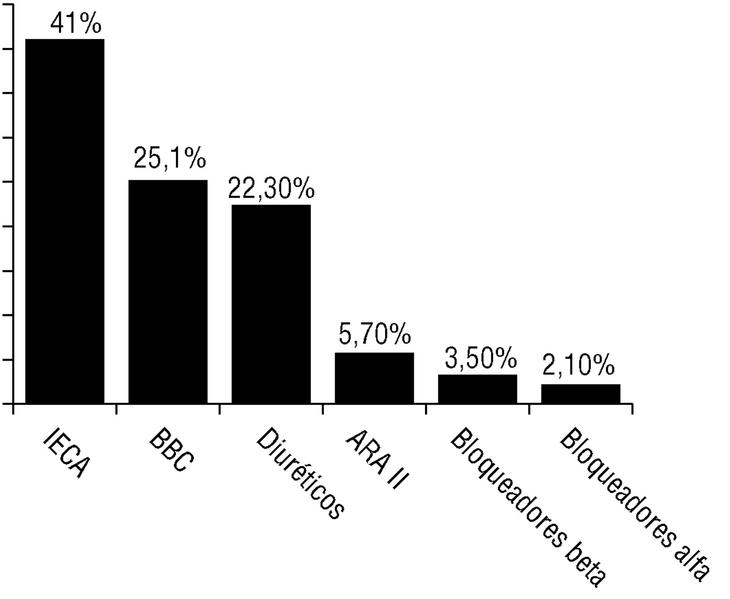
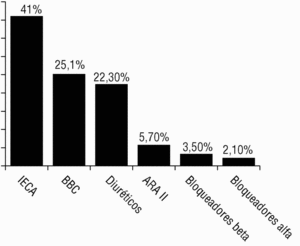
El grupo farmacológico utilizado con mayor frecuencia en pauta individual fueron los inhibidores de la enzima de conversión de la angiotensina (IECA) (41%), antagonistas del calcio (25,1%), diuréticos (22,3%), antagonistas de los receptores de angiotensina II (ARAII) (5,7%), bloqueadores beta (3,5%) y bloqueadores alfa (2,1%) (fig. 1). La asociación más frecuente de 2 fármacos fue diuréticos con IECA (36,3%); luego antagonistas del calcio y diuréticos (16,6%) y con una representación del 10,6%, 2 asociaciones: antagonistas del calcio con IECA y bloqueadores beta con diuréticos.
Fig. 1 Distribución de grupos farmacológicos prescritos. IECA: inhibidores de la enzima de conversión de la angiotensina; BBC: bloqueadores de los canales del calcio, y ARAII: antagonistas de los receptores de la angiotensina II.
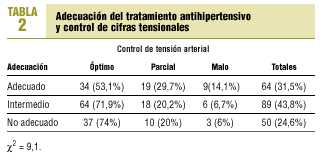
Respecto al control de cifras tensionales, un 66,5% presentó un control óptimo de TA, el 23,2% un control parcial y el 9% un control malo.
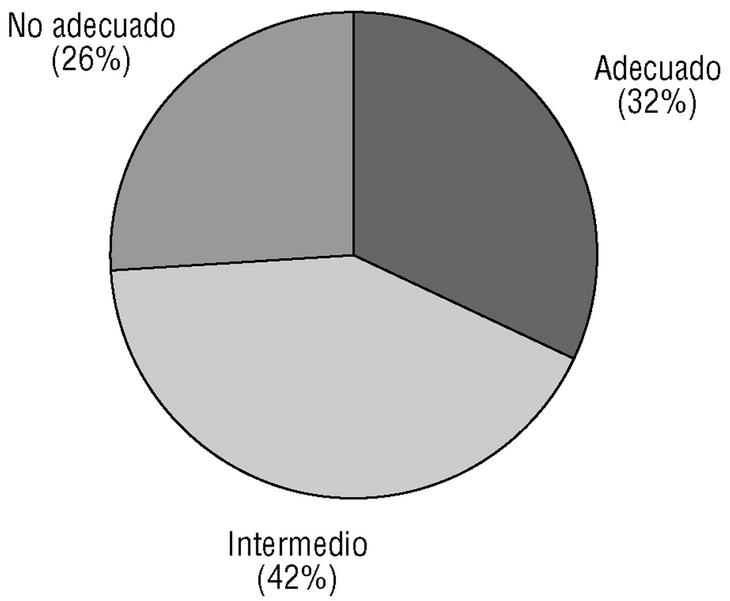
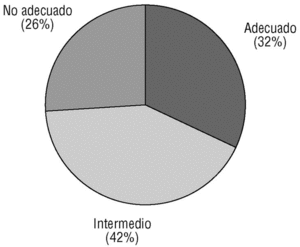
El resultado del estudio de adecuación farmacológica fue el siguiente (fig. 2): el número de tratamientos adecuados fue de 71 (32,4%), intermedios 91 (41,6%) y no adecuados 57 (26%).
Fig. 2 Resultados según el grado de adecuación del tratamiento antihipertensivo.
Los grupos farmacológicos más frecuentemente no recomendados fueron diuréticos cuando se indicaban en pacientes con hiperuricemia e hipercolesteremia. El único caso en que encontramos un fármaco contraindicado fue un diurético tiazida en un paciente con artropatía gotosa.
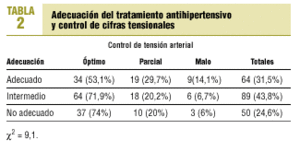
La relación entre adecuación y control tensional no presentó significación estadística resultando una *2 de 9,1 (p < 0,167).
Discusión
Nuestra muestra se compone de población de predominio femenino, con una media de edad mayor que la de otros estudios realizados en España17-19. Esto podría deberse al especial envejecimiento de la población en el interior de Galicia20 y a que la muestra es sólo sobre pacientes con tratamiento farmacológico.
El nivel de riesgo cardiovascular de nuestra muestra es alto, motivado en parte por el 18% de diabéticos y/o que la muestra pueda estar sesgada, puesto que todos los pacientes están con tratamiento farmacológico. Cabe pensar que la población hipertensa con tratamiento dietético presenta, en principio, menor riesgo cardiovascular.
Obtuvimos una tasa elevada de control óptimo tensional (66,5%) respecto de otros estudios realizados en España y Estados Unidos que refieren cifras de buen control en torno al 15-30%18,21,22, quizás porque consideramos como tratamiento óptimo cifras tensionales menores de 160/95 mmHg en pacientes > 65 años, no siendo comparable el resultado con aquellos puesto que utilizan como nivel superior para el control óptimo cifras menores de 140/90 mmHg.
La conocida variabilidad interobservador en la toma de TA23 puede estar sesgando los resultados del control tensional de nuestro estudio, a pesar de que todas las tomas de TA se realizaron en el consultorio, con esfingomanómetro de mercurio, previamente calibrado y por personal de enfermería entrenado.
Los criterios de prescripción que se tuvieron en cuenta en el estudio se obtuvieron de la bibliografía actualizada, respaldada por una sociedad científica; sin embargo, sabemos que no hay uniformidad en cuanto a las indicaciones de antihipertensivos y que éstas varían a medida que progresan los estudios de investigación al respecto7-13.
Para el análisis de la adecuación del tratamiento antihipertensivo establecimos tres categorías como figura en la sección de material y métodos. Podemos decir que son adecuados un 32% de todos los tratamientos indicados, entendiendo por adecuados que no presentan efectos adversos o contraindicaciones y sí beneficiosos para la situación particular del paciente en cuanto a enfermedades asociadas. Si a los tratamientos adecuados sumamos los intermedios, tenemos un 74% de tratamientos sin ningún efecto indeseable ni contraindicación. Al establecer un nivel intermedio, el porcentaje de adecuados, lógicamente, disminuye. Esta podría ser la causa de la discrepancia de resultados con otro estudio realizado en España en el ámbito de atención primaria19 que concluyó que más de un 70% de las prescripciones fueron adecuadas por cumplir criterios definidos tras revisión de la bibliografía, no habiendo establecido otros niveles de adecuación.
El grupo farmacológico utilizado con mayor frecuencia fue el de los IECA, y en cuanto a asociación de 2 fármacos: IECA y diuréticos. Este hecho se repite en otros trabajos llevados a cabo en Estados Unidos y Europa19,21,24-27 y que contrasta con las recomendaciones de consenso que preconizan como fármacos de primera elección bloqueadores beta y diuréticos1,3,6.
Nuestro trabajo corrobora la amplia difusión de IECA y bloqueadores de canales de calcio en la práctica clínica actual, que han demostrado disminución de morbimortalidad en ensayos clínicos recientes11,12. Observamos una representación importante de los ARAII por delante de bloqueadores beta y de bloqueadores alfa, a pesar de ser fármacos de reciente introducción que no han demostrado ventajas importantes respecto a IECA.
La relación entre el grado de control de cifras tensionales y la adecuación farmacológica no tuvo significación estadística (tabla 2), es decir, los fármacos más adecuados no siempre producían mejor control tensional. Este hecho puede explicarse por factores que influyen sobre la tensión arterial y que no se midieron en este estudio, caso de adhesión al tratamiento, utilización de fármacos presores (como antiinflamatorios no esteroides), peso, ingesta etílica, factores sociofamiliares, apoyo social o acontecimientos vitales estresantes1,3,6.
Serán necesarios más estudios sobre poblaciones más amplias para determinar la influencia de la adecuación del tratamiento sobre los efectos de la HTA y de este modo contribuir a que los profesionales sanitarios mejoremos nuestra calidad en la prescripción de estos fármacos.
Agradecimientos
Damos las gracias al Dr. Carlos Menéndez Villalva, médico de familia del Centro de Salud Acuña-Mariñamansa, por su ayuda en la revisión y redacción de este manuscrito.
Correspondencia: Margarita Pérez García. Avda. Alfonso Rodríguez Castelao, 5, 3.o izqda. 32004 Ourense. Correo electrónico: margapg@ole.com