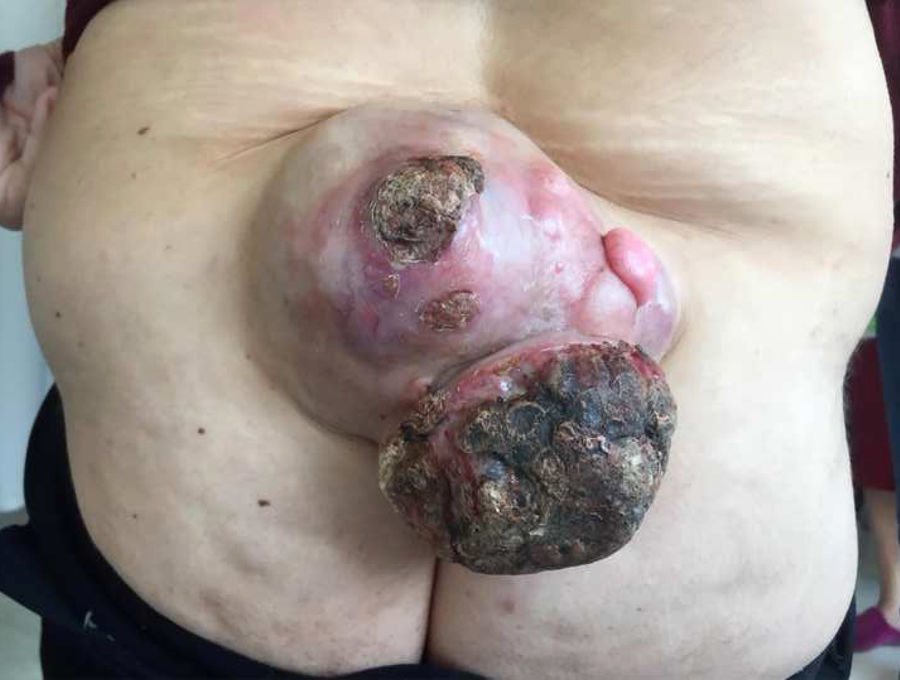
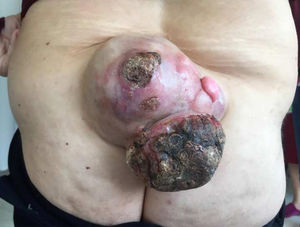
Paciente mujer de 48 años que acude a la consulta por presentar una tumoración gigante en la espalda de varios años de evolución que ha presentado un marcado crecimiento en los 2 últimos meses, con ulceración y sangrado espontáneo (fig. 1). Se realiza RMN que informa de tumoración de partes blandas a nivel de tejido celular subcutáneo de 13×13cm, sin signos de infiltración. Se realiza exéresis amplia de la lesión con anestesia general y reconstrucción con colgajo romboidal de Limberg. La anatomía patológica de la muestra corresponde a un dermatofibrosarcoma protuberans (DMFS).
El DMFC es una neoplasia muy rara que representa el 1% de los sarcomas de tejidos blandos. Fue descrita por Darier y Ferrand en 1924 y presenta una incidencia de 0,8-5 casos por millón de habitantes año. Se puede presentar en cualquier momento de la vida, aunque es más frecuente en la edad adulta, sin diferencia de sexo. Entre los antecedentes se comprueba, a menudo, un traumatismo anterior, tales como tatuajes, quemaduras o cicatrices1. El sitio anatómico más frecuente es el tronco, seguido de las extremidades, cabeza y cuello. Clínicamente comienza con una placa violácea que evoluciona de manera progresiva a nódulos excrecentes con ulceraciones. Las metástasis a distancia son excepcionales, pero es frecuente la recurrencia local2,3, por lo que el tratamiento de elección es la resección quirúrgica con márgenes amplios.
La aparición del DFSP es esporádica. Es muy probable que tenga un origen fibroblástico. Más del 90% de los casos de DFSP se asocian a una hiperproducción en los factores de crecimiento derivados de las plaquetas humanas (PDGF) por mediación del receptor tirosina cinasa que derivan de la translocación cromosómica t(17;22)4.
Histológicamente es un tumor dérmico que se extiende en profundidad infiltrando el tejido subcutáneo. Se trata de un tumor altamente celular constituido por células fusiformes monomorfas con núcleos alargados y escasa atipia. El recuento mitótico suele ser bajo. Está compuesto por haces entretejidos de células que se disponen en fascículos cortos e irregulares que configuran un patrón en rueda de carro.
La expresión inmunohistoquímica de CD34 se evidencia entre el 80-100% de los DFSP. El factor XIIIa es positivo en la mayoría de los dermatofibromas y negativo en los DFSP, por lo que es un instrumento adicional útil para el diagnóstico diferencial. El DFSP suele expresar CD34, apolipoproteína d y nestina, y es negativo para st3, factor XIIIa y CD1635.
El tratamiento de elección es la cirugía con márgenes amplios de seguridad. Se considera un tumor radiosensible, por lo que la radioterapia podría ser de utilidad en tumores de gran tamaño previa a la cirugía o en aquellos con márgenes de resección afectados. El imatinib es un inhibidor oral de los receptores tirosina quinasa para los PDGF que puede beneficiar a los pacientes con una lesión local avanzada no extirpable, o bien a aquellos con enfermedad metastásica6.