Varón de 28 años, natural de Colombia, residente en España desde hace 5 años que acude a consulta por presentar tumoración cervical de 7 meses de evolución y crecimiento progresivo a pesar de 2 líneas de tratamiento antibiótico las últimas semanas (amoxicilina-clavulánico y clindamicina). Como antecedente de interés el paciente fue tratado hace años de una sífilis primaria resuelta. Presenta una serología negativa reciente para VIH y otras infecciones de transmisión sexual.
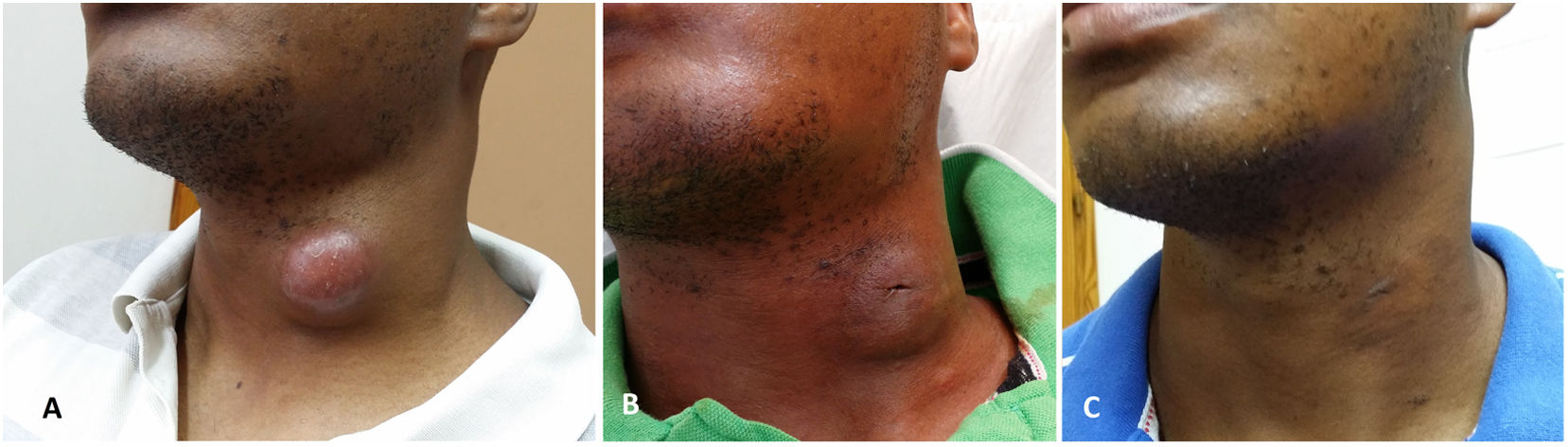
En la exploración física se observa una tumoración laterocervical izquierda de aproximadamente 4cm de diámetro mayor, no dolorosa a la palpación, dura, móvil, no adherida a la piel ni a planos profundos (fig. 1A). Además, se aprecia adenopatía submandibular izquierda. No se constató febrícula ni síndrome constitucional ni lesión en cavidad oral, siendo su estado de salud bucodental óptimo. La auscultación cardiopulmonar era normal. No tenía contacto tuberculoso conocido.
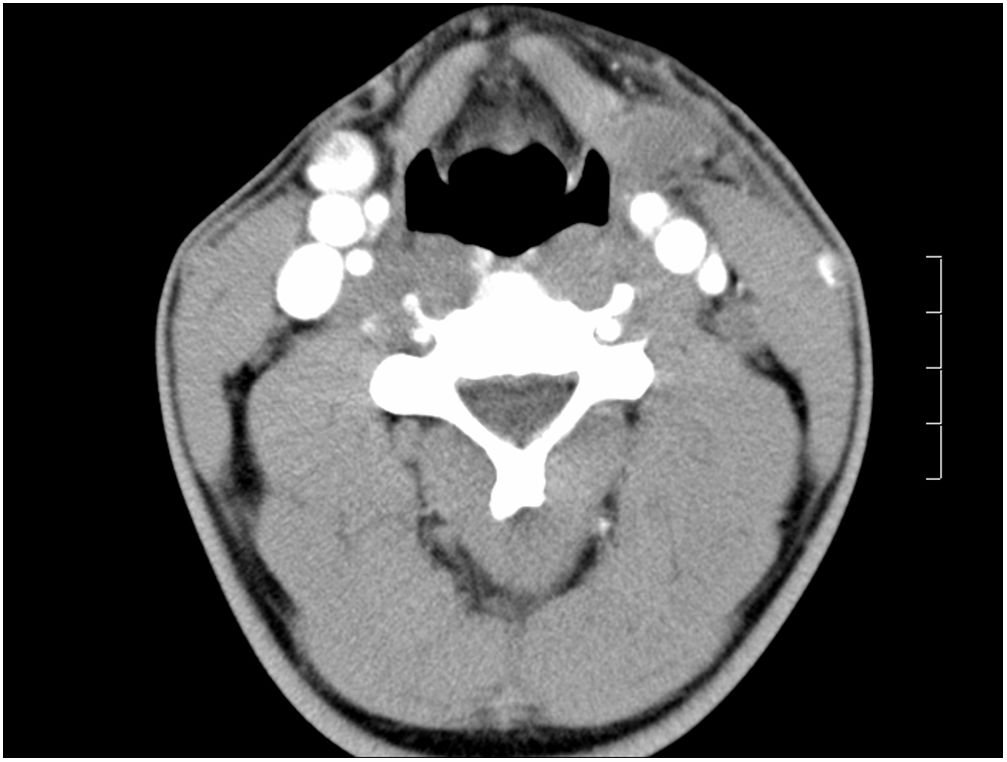
Como estudios complementarios se realizaron: test de la tuberculina que presentó un diámetro de induración de 12mm (la vacuna BCG se incluye dentro del calendario vacunal rutinario infantil en Colombia), radiología de tórax que fue normal, tomografía computarizada (TC) en la que se observó presencia de lesiones nodulares, la mayor de 32mm (fig. 2), y una punción-aspiración con aguja fina (PAAF) (fig. 1B) para baciloscopia (tinción de Ziehl-Neelsen [ZN] negativa), citología (negativa) y cultivo donde se objetivó crecimiento del complejo Mycobacterium tuberculosis permitiendo establecer el diagnóstico de linfadenitis granulomatosa asociada a infección por micobacterias (linfadenitis tuberculosa).
El paciente recibió tratamiento con fármacos tuberculostáticos: pirazinamida (PRZ)+etambutol (ET)+isoniazida (ISH)+rifampicina (RF) durante 2 meses, y a continuación ISH+RF hasta completar 6 meses con una excelente respuesta terapéutica (fig. 1C). El estudio de contactos fue negativo.
DiscusiónEl diagnóstico diferencial de este caso incluye la etiología infecciosa (linfadenitis aguda, adenitis tuberculosa y enfermedad por arañazo de gato) y la neoplásica (carcinoma metastásico, glandular o linfomas).
La infección por Mycobacterium tuberculosis constituye una de las infecciones más prevalentes en nuestra área, con un total de nuevos diagnósticos de 4.500 casos en 2018 según datos de la Organización Mundial de la Salud1.
La linfadenitis cervical es la presentación periférica más frecuente de la tuberculosis, representando casi el 50% de la afectación extrapulmonar2. Entre el 80-90% de los casos se da en ausencia de afectación pulmonar. Su hallazgo clínico más frecuente es la aparición de una tumoración cervical indolora, dura, móvil, no adherida a planos profundos y localizada predominantemente en los ganglios linfáticos regionales o en las glándulas salivales mayores3.
Los hallazgos anatomopatológicos más característicos son la presencia de granulomas caseificantes; aunque su ausencia no excluye el diagnóstico. Aunque la especificidad de la técnica de ZN es elevada (80-90%) presenta una baja sensibilidad (solo es positiva en el 20% de los casos)4.
El diagnóstico definitivo se obtiene mediante el método clásico: cultivo (solo positivo entre el 10-69%) y con la limitación de que tarda al menos 3-4 semanas5. Las técnicas de biología molecular disponibles son más rápidas (menos de 48h) y, además permiten tipificar el tipo de micobacteria. Sin embargo, no siempre están disponibles y su coste es mayor.
La biopsia de los nódulos linfáticos (eco-guiada o no) permite realizar una orientación diagnóstica precoz siendo un paso esencial para su manejo. Lo que hace necesario plantear su protocolización desde atención primaria para no demorar el enfoque terapéutico (diferenciar los casos ocasionados por Mycobacterium tuberculosis de los no tuberculosos) Se trata de una técnica simple, segura, con pocas complicaciones y coste-efectiva, presentando una especificidad del 93% y una sensibilidad del 77%6.
FinanciaciónNo existe patrocinio ni soporte financiero en este caso.