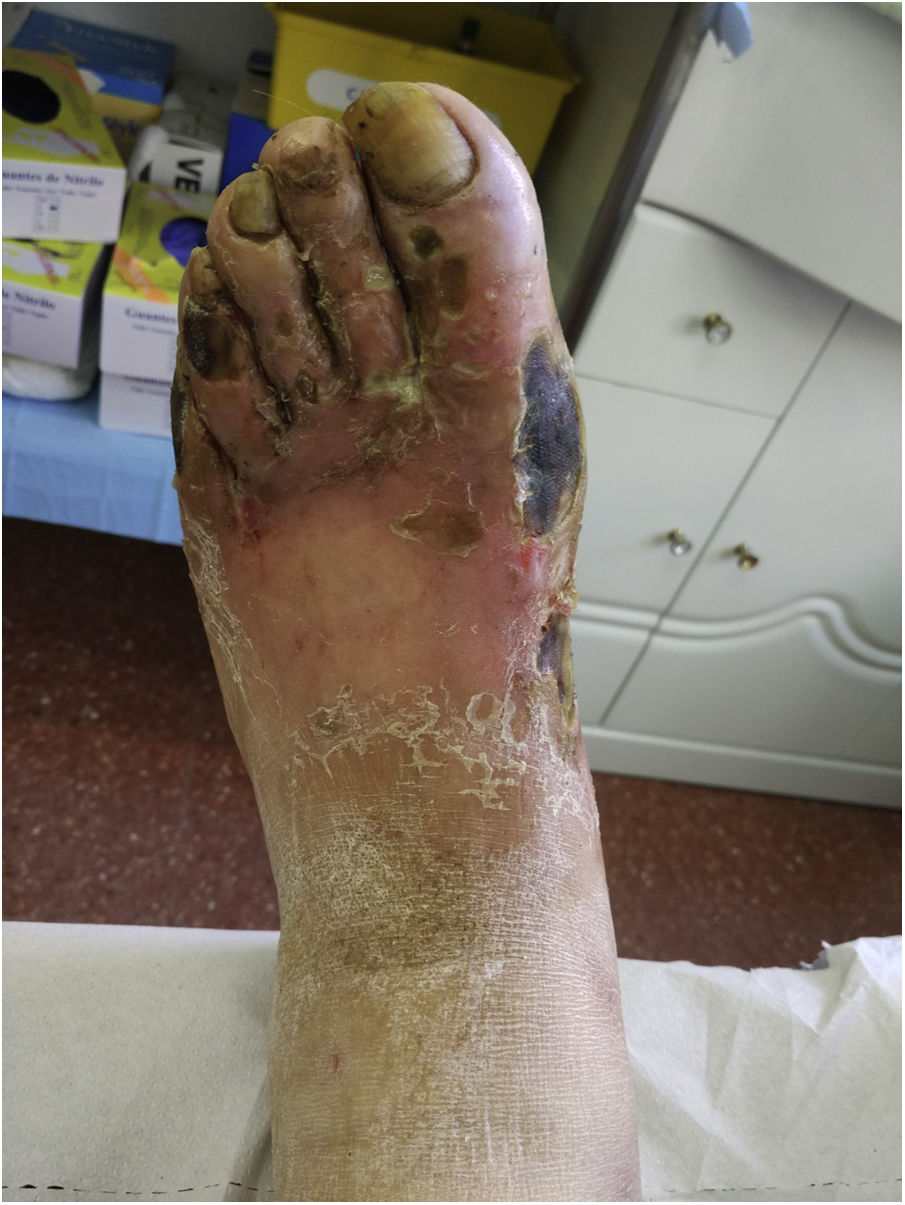
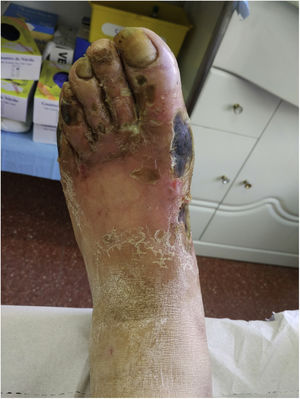
Presentamos el caso de un varón de 61 años con diabetes mellitus (DM) tipo 2 insulinodependiente de 14 años de evolución, que en un control habitual refiere llevar varios meses con lesiones en el pie derecho (fig. 1). Exfumador, obeso, hipertenso y con estenosis carotídea bilateral en tratamiento con clopidogrel.
En la analítica destaca una HbA1c=6,7% y LDL=83mg/dL, con microalbuminuria de 52mg/g y en la exploración se ve disminución de pulsos iliacos bilaterales. En el servicio de Cirugía Vascular le aíslan Streptococcus agalactiae sensible a penicilina y realizan Rx del pie que muestra signos de osteomielitis. El angioTAC confirma la existencia de una oclusión aórtica distal e ilíaca bilateral así como severa de femorales comunes, a la vista de lo cual se decide la amputación del pie tras el fracaso del tratamiento antibiótico.
El pie diabético es una de las complicaciones más graves de la DM y se produce como consecuencia de úlceras asociadas a distintos estadios de neuropatía o enfermedad vascular periférica. La infección del pie diabético más frecuente es la osteomielitis, que aparece en más del 20% de las infecciones moderadas y entre el 50 y 60% de las severas, y que supone alta tasa de amputación.
Los factores de riesgo del pie diabético son el tiempo de evolución y el grado de control de la DM, la hipertensión sistólica, la arteriopatía, la neuropatía y la comorbilidad1. Aunque el caso presentado es el de un diabético con buen control metabólico, se trata de un paciente obeso y con ateromatosis carotídea ya establecida además de la obesidad y el tabaquismo pasado.
Es fundamental hacer un buen examen clínico viendo si hay cambios tróficos de la piel, deformidades o úlceras. También debemos explorar la sensibilidad con monofilamento y los reflejos patelares para detectar neuropatía como la neuroartropatía de Charcot. Además, es indispensable valorar el estado circulatorio descartando claudicación intermitente y explorando la posible existencia de soplos, disminución de pulsos y un índice tobillo-brazo menor o igual a 0,9, todo ello sugestivo de enfermedad arterial periférica2.
Sin embargo, hasta el 50% de las osteomielitis crónicas no tienen ninguna manifestación clínica3. El diagnóstico de certeza exige una angiografía para valorar el estado vascular y, en el caso de osteomielitis, la RMN es la prueba de elección, con una sensibilidad del 90% y una especificidad del 83%4.
El cultivo mediante frotis no es fiable, debe ser un cultivo óseo percutáneo y la mayoría de las veces los patógenos son microorganismos grampositivos.
La evaluación precoz así como la optimización del tratamiento antibiótico permite el manejo de forma conservadora, planteando la cirugía en caso de fracaso del tratamiento médico.
Teniendo en cuenta las estimaciones para el año 2030 de 360 millones de diabéticos en el mundo5, la OMS propone intervenciones factibles y costo-efectivas para reducir la carga de esta enfermedad y sus complicaciones, fundamentalmente el control moderado de la DM, la hipertensión arterial y el cuidado de los pies.