En México hay una alta proporción de pacientes con diabetes mellitus tipo 2 (DM2) en descontrol, así como problemas en la calidad de la conducta prescriptiva en la atención médica del primer contacto a pesar de las recomendaciones de la normatividad e información basada en la evidencia de las guías clínicas publicadas.
ObjetivosAnalizar los factores asociados a la correcta prescripción en el tratamiento de la DM2.
Material y métodosEstudio transversal con muestra aleatorizada por conglomerados polietápico en 6 hospitales generales de zona y 5 unidades de medicina familiar, donde se aplicó encuesta a paciente y médico para conocer el patrón de descripción; a partir de la información recogida se realizaron regresiones logísticas bivariadas entre la correcta prescripción de glibenclamida por parte del médico y cada uno de los factores para finalmente ajustar modelos de regresión logística múltiple.
ResultadosSe evaluó a 267 médicos, de los cuales el 39,62% fueron clasificados como correcta prescripción. Dentro de los principales factores que favorecen la correcta prescripción destacan los relacionados con la experiencia del médico, contar con una especialidad, los años desde la graduación de la especialidad y tener práctica clínica en más de un lugar.
ConclusionesEstos resultados muestran la necesidad de desarrollar intervenciones educativas en las que se modifiquen los factores identificados para la correcta prescripción.
In México, there is a high proportion of patients with uncontrolled type 2 diabetes mellitus (DM2), as well as multiple problems in the quality of prescribing in first contact medical care, despite the recommendations of the regulations, evidence-based guidelines, and international reports.
ObjectiveTo analyze the factors associated with good prescribing of treatment for DM2.
Material and methodsSurvey research methods with a random multi-stage cluster sampling. Two surveys were conducted with patients and physicians to assess prescription patterns in hospitals and ambulatory care clinics. A set of bivariate logistic regressions were carried out to assess the association of the prescription patterns with organizational and medical factors, and multiple logistic regression models were finally fitted.
ResultsA total of 267 physicians were evaluated, of whom 39,62% were classified as prescribing correctly. Among the principal factors associated with correct prescription were, physician experience, to have specialty training, years since graduation from the specialty, and to have a clinical practice in more than one setting.
ConclusionsThe results show the need to develop educational interventions to address the factors identified with good patterns of prescription for diabetes in Mexican hospitals and ambulatory clinics.
La diabetes mellitus tipo 2 (DM2) es la forma más frecuente de la enfermedad, ya que llega a constituir el 90% de los casos a nivel mundial1. En el mundo existen alrededor de 171 millones de diabéticos, y para el año 2030 se estima que se alcanzará los 370 millones, según datos de la Organización Mundial de la Salud. México ocupa el tercer lugar en el continente americano (solo superado por los Estados Unidos de América y Brasil), con 2.179.000 personas que padecen esta enfermedad, colocándolo a su vez en el decimosexto lugar a escala mundial2.
En el año 2000 se realizó la Encuesta Nacional de Salud 2000, en donde se encontró que la prevalencia nacional en adultos de 20 y más años de edad fue del 7,5% (IC del 95%, 7,1-7,9)3. En México, la Secretaría de Salud estableció los criterios que hay que tomar en cuenta para la prevención, el tratamiento y el control de la diabetes, y publicó dentro del Diario Oficial de la Federación la Norma Oficial Mexicana NOM-015-SSA2-1994 (NOM), actualizada a 7 de abril de 20004. Asimismo, el Instituto Mexicano del Seguro Social (IMSS) dio a conocer, en el libro Guías de práctica clínica para medicina familiar 2004, la guía clínica para el diagnóstico y el tratamiento de la DM25, la cual está en congruencia con las guías internacionales, y a partir de estas se establece la norma aquí mencionada. La NOM menciona que las sulfonilureas, como la glibenclamida y la glimepirida, son los fármacos de primera línea para el tratamiento del paciente no obeso con DM2, en tanto que las biguanidas, como la metformina, son los fármacos de elección para el tratamiento del paciente obeso y con diagnóstico de DM2, así como de los que presentan fallos primarios y secundarios en el tratamiento con sulfonilureas.
Es importante hacer notar que desde el año 2006 se ha encontrado evidencia de que la metformina está desplazando a otros medicamentos como el fármaco recomendado de primera elección en algunas guías internacionales. Esto es así a partir del estudio inicial del UKPDS de 19986,7, y se plasmó definitivamente ya en el algoritmo de tratamiento de la DM2 que publicaron las sociedades ADA-EASD en el año 20068.
Sin embargo, a pesar del desarrollo de la normatividad y de las guías de práctica clínica para el tratamiento de la DM2, se ha observado una elevada proporción de pacientes en descontrol. Según la Encuesta Nacional de Salud 2000, solo el 16,5% de la población diabética tiene un adecuado control9, por lo que hay que considerar la variabilidad de la prescripción de medicamentos hipoglucemiantes en los pacientes diabéticos10. Uno de los primeros pasos para lograr el adecuado control metabólico es la prescripción correcta; por tal motivo, el objetivo de este estudio fue analizar los factores asociados a la prescripción de uno de los medicamentos utilizados en el tratamiento.
Los problemas en la calidad de la conducta prescriptiva en la atención médica del primer contacto han sido reconocidos en todo el mundo, demostrados por múltiples estudios que han identificado errores en el proceso diagnóstico y terapéutico, teniendo como resultado un «inadecuado» uso de medicamentos, incluyendo en ello la prescripción médica, entendiendo por prescripción «el acto realizado por el médico, como consecuencia de la evaluación clínica del paciente, plasmada en receta e indicaciones terapéuticas»11.
Dentro de los diferentes factores que se han observado que influyen en la prescripción inapropiada de medicamentos se encuentra la tendencia de educación impartida, errores en el juicio clínico y farmacológico, fuentes poco confiables de información, presión por parte de los pacientes y deficiencia en la educación continua, entre otros12.
En este estudio escogimos la glibenclamida, pues en el momento de la recogida de información se mantenía como el fármaco más utilizado en la institución de donde se obtuvieron los datos. Por ende, las diferencias en la apropiada prescripción tendrían un mayor efecto económico.
Material y métodosSe realizó un estudio transversal con una muestra aleatoria, por conglomerados polietápico. Se seleccionaron en forma aleatoria 6 hospitales generales de zona (HGZ) y 5 unidades de medicina familiar (UMF) de la región centro del IMSS (clasificación administrativa del IMSS). Como las unidades contaban con pocos médicos, se decidió entrevistar a la totalidad de ellos. De esta forma, durante el año 2005 se realizaron encuestas a la totalidad de los médicos de 6 HGZ y 5 UMF.
Se realizaron diferentes estimaciones para identificar el tamaño de muestra ideal para el estudio de acuerdo al tamaño de efecto del 0,4 (considerando una proporción de correcta prescripción del 40%), que se presentan en la tabla 1. Se seleccionó un tamaño de muestra que correspondiera a un α=0,01 y error de 0,99, generando un valor esperado de n=254.
Se reunió información mediante encuestas realizadas a los médicos de dichas unidades por medio de un cuestionario para poder identificar la correcta prescripción de medicamentos por parte de los médicos, que incluyó 276 reactivos divididos en 7 secciones: 1)identificación del médico; 2)factores individuales; 3)factores de satisfacción del médico; 4)factores institucionales; 5)compañías farmacéuticas; 6)factores en la prescripción, y 7)prescripción de medicamentos.
La conformación de la variable «correcta prescripción de glibenclamida» se definió a partir de 3 factores: número de tabletas, horario de la toma e indicación para tomar el medicamento con o sin alimentos. Estos criterios deberían estar de acuerdo con los rangos establecidos en la NOM y las guías de práctica clínica para medicina familiar del IMSS. Para considerar «prescripción correcta» era necesario acertar en los 3 parámetros dentro de los rangos establecidos; cualquier otra combinación se consideró como prescripción incorrecta.
Se realizó un modelo de regresión logística para explicar los determinantes de la correcta prescripción de los médicos a sus pacientes.
Como variables independientes dentro del modelo se incluyeron 3 grupos de factores:
- •
Características del médico. Sexo, edad y especialidad o posgrado, antigüedad dentro de la rama médica, práctica previa antes de haber ingresado a la institución, entre otras.
- •
Características de la institución. Lugar de trabajo, turno, número de consultas atendidas al día; existencia, disponibilidad y estado de insumos, actualización profesional.
- •
Factores externos. Estado de salud de los pacientes, percepción de la participación y apoyo de los familiares en el tratamiento, resultados previos obtenidos al prescribir el medicamento, información que otorgan las compañías farmacéuticas.
Se generó el índice de comunicación-comprensión médico-paciente conformando una variable continua de forma aditiva que incluyó las escalas de Likert (5 niveles) de la frecuencia en que los pacientes entienden: la explicación de la naturaleza de la enfermedad, la explicación de la forma de llevar el tratamiento, la cantidad de medicamentos que deben tomar, los horarios en que deben tomar los medicamentos, la duración del tratamiento, la utilidad del medicamento, los efectos secundarios del medicamento y la explicación de su padecimiento.
Se realizó el análisis descriptivo del patrón de prescripción y de las características de los médicos en la muestra. Se realizaron regresiones logísticas bivariadas entre la correcta prescripción por parte del médico del medicamento de glibenclamida y cada uno de los factores determinantes de calidad de la prescripción; se consideró como criterio de inclusión para el modelo logístico obtener por lo menos una p≤0,05.
Finalmente, se ajustaron modelos de regresión logística múltiple para valorar la contribución de cada uno de los factores determinantes sobre la prescripción correcta, manteniendo constante el efecto de los otros factores. Se evaluó la sensibilidad y la especificidad del modelo con la estimación de la curva ROC (reciver operating characteristic), así como la parte diagnóstica del modelo y la bondad de ajuste del mismo.
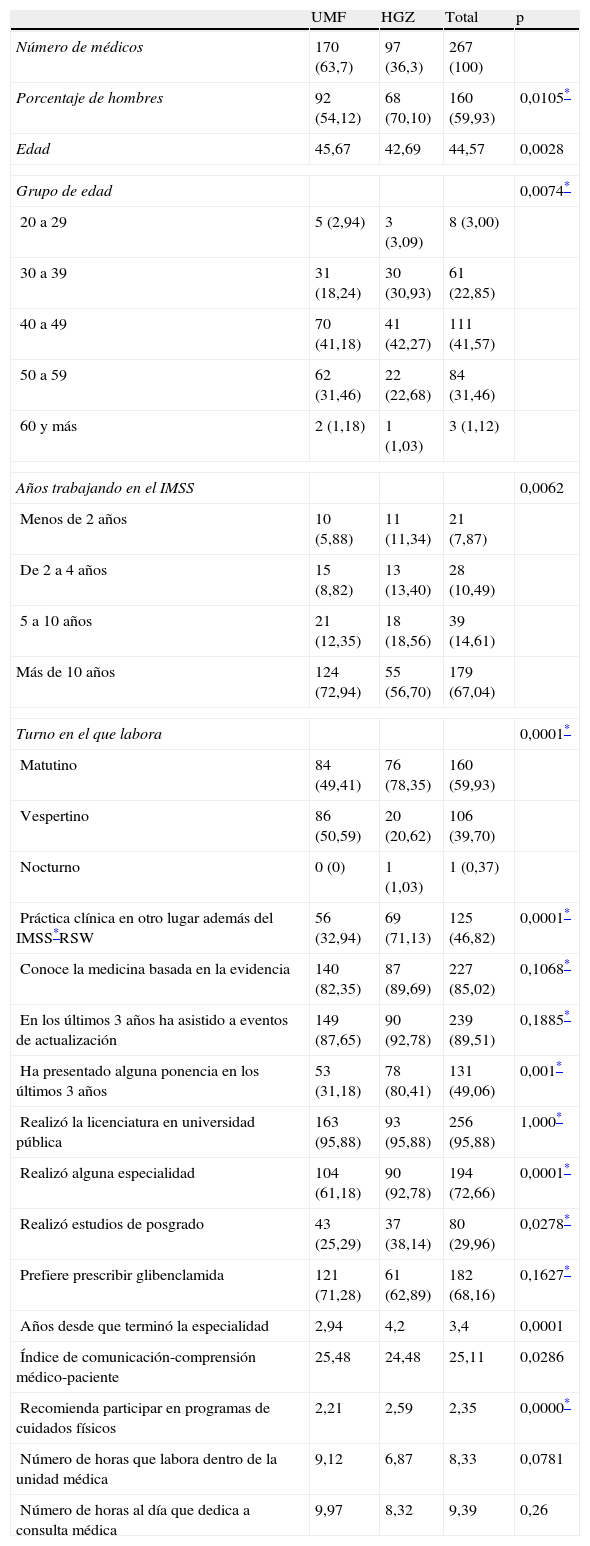
ResultadosSe obtuvieron resultados de 267 médicos, los cuales se presentan en la tabla 2. El 63,7% correspondió a médicos con especialidad de medicina familiar y el 36,6%, a médicos con otra especialidad.
Características de los médicos: n (%)
| UMF | HGZ | Total | p | |
| Número de médicos | 170 (63,7) | 97 (36,3) | 267 (100) | |
| Porcentaje de hombres | 92 (54,12) | 68 (70,10) | 160 (59,93) | 0,0105* |
| Edad | 45,67 | 42,69 | 44,57 | 0,0028 |
| Grupo de edad | 0,0074* | |||
| 20 a 29 | 5 (2,94) | 3 (3,09) | 8 (3,00) | |
| 30 a 39 | 31 (18,24) | 30 (30,93) | 61 (22,85) | |
| 40 a 49 | 70 (41,18) | 41 (42,27) | 111 (41,57) | |
| 50 a 59 | 62 (31,46) | 22 (22,68) | 84 (31,46) | |
| 60 y más | 2 (1,18) | 1 (1,03) | 3 (1,12) | |
| Años trabajando en el IMSS | 0,0062 | |||
| Menos de 2 años | 10 (5,88) | 11 (11,34) | 21 (7,87) | |
| De 2 a 4 años | 15 (8,82) | 13 (13,40) | 28 (10,49) | |
| 5 a 10 años | 21 (12,35) | 18 (18,56) | 39 (14,61) | |
| Más de 10 años | 124 (72,94) | 55 (56,70) | 179 (67,04) | |
| Turno en el que labora | 0,0001* | |||
| Matutino | 84 (49,41) | 76 (78,35) | 160 (59,93) | |
| Vespertino | 86 (50,59) | 20 (20,62) | 106 (39,70) | |
| Nocturno | 0 (0) | 1 (1,03) | 1 (0,37) | |
| Práctica clínica en otro lugar además del IMSS*RSW | 56 (32,94) | 69 (71,13) | 125 (46,82) | 0,0001* |
| Conoce la medicina basada en la evidencia | 140 (82,35) | 87 (89,69) | 227 (85,02) | 0,1068* |
| En los últimos 3 años ha asistido a eventos de actualización | 149 (87,65) | 90 (92,78) | 239 (89,51) | 0,1885* |
| Ha presentado alguna ponencia en los últimos 3 años | 53 (31,18) | 78 (80,41) | 131 (49,06) | 0,001* |
| Realizó la licenciatura en universidad pública | 163 (95,88) | 93 (95,88) | 256 (95,88) | 1,000* |
| Realizó alguna especialidad | 104 (61,18) | 90 (92,78) | 194 (72,66) | 0,0001* |
| Realizó estudios de posgrado | 43 (25,29) | 37 (38,14) | 80 (29,96) | 0,0278* |
| Prefiere prescribir glibenclamida | 121 (71,28) | 61 (62,89) | 182 (68,16) | 0,1627* |
| Años desde que terminó la especialidad | 2,94 | 4,2 | 3,4 | 0,0001 |
| Índice de comunicación-comprensión médico-paciente | 25,48 | 24,48 | 25,11 | 0,0286 |
| Recomienda participar en programas de cuidados físicos | 2,21 | 2,59 | 2,35 | 0,0000* |
| Número de horas que labora dentro de la unidad médica | 9,12 | 6,87 | 8,33 | 0,0781 |
| Número de horas al día que dedica a consulta médica | 9,97 | 8,32 | 9,39 | 0,26 |
En las características de los médicos de la tabla 2 se observa que el grupo de médicos de HGZ presentó una mayor proporción de mujeres, el promedio de edad era menor y tenían menos años de antigüedad dentro de la institución.
En el grupo de las UMF se tuvo una proporción similar entre los médicos de los turnos matutino y vespertino, en tanto que en el grupo de HGZ los médicos fueron en su mayoría del turno matutino.
Los médicos de HGZ reportaron una mayor práctica en el sector privado, mayor participación en actos académicos, realizaron en mayor proporción una especialidad y/o estudios de posgrado y, en promedio, tenían mayor tiempo de egreso de la especialidad.
Por otra parte, los médicos de las UMF tuvieron un mayor nivel de comprensión médico-paciente y menor frecuencia de recomendación en programas de cuidados físicos a los pacientes.
Con relación a la prescripción del medicamento, encontramos que el 75,09% de los médicos prescribió de forma correcta el número de tabletas de glibenclamida, el 93,18% aplicó correctamente la frecuencia con la que se debe administrar el medicamento y el 58,24% prescribió de forma correcta la indicación de si el medicamento se debía administrar con o sin alimentos. A partir de estos datos, un total de 105 médicos (39,62%) fueron clasificados con correcta prescripción por haber obtenido de forma correcta los 3 componentes de la prescripción y 160 (60,38%) fueron clasificados como prescripción incorrecta por al menos haber realizado alguno de los 3 componentes de la prescripción de forma errónea.
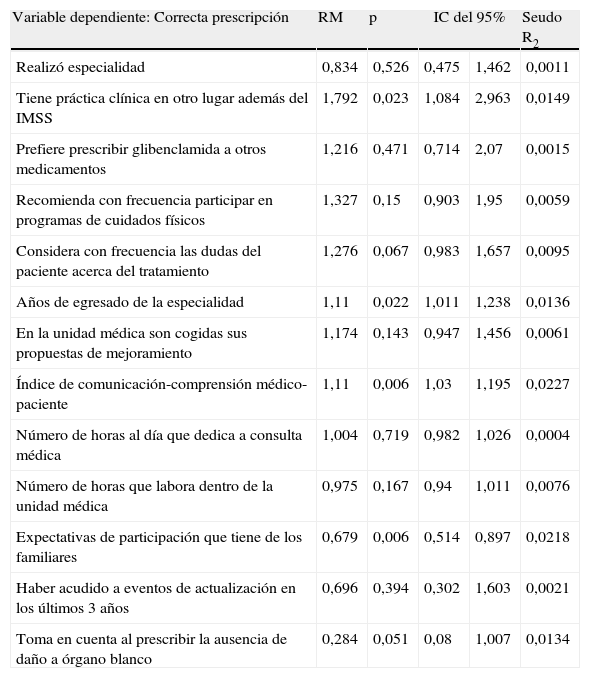
Análisis bivariado de la correcta prescripción y sus factores determinantesEn el modelo bivariado presentado en la tabla 3 se identificó el efecto de cada una de las variables independientes sobre la correcta prescripción. En este caso, la única variable estadísticamente significativa que desfavorece la correcta prescripción es la expectativa de los médicos sobre la participación de los familiares (RM, 0,679; p=0,006); a pesar de que la relación con la variable «toma en cuenta al prescribir la ausencia de daño a órgano blanco» es desfavorecedora de la prescripción correcta, no es estadísticamente significativa (RM, 0,284; p=0,051).
Resultados del análisis bivariado de la correcta prescripción contra los factores determinantes de la misma
| Variable dependiente: Correcta prescripción | RM | p | IC del 95% | Seudo R2 | |
| Realizó especialidad | 0,834 | 0,526 | 0,475 | 1,462 | 0,0011 |
| Tiene práctica clínica en otro lugar además del IMSS | 1,792 | 0,023 | 1,084 | 2,963 | 0,0149 |
| Prefiere prescribir glibenclamida a otros medicamentos | 1,216 | 0,471 | 0,714 | 2,07 | 0,0015 |
| Recomienda con frecuencia participar en programas de cuidados físicos | 1,327 | 0,15 | 0,903 | 1,95 | 0,0059 |
| Considera con frecuencia las dudas del paciente acerca del tratamiento | 1,276 | 0,067 | 0,983 | 1,657 | 0,0095 |
| Años de egresado de la especialidad | 1,11 | 0,022 | 1,011 | 1,238 | 0,0136 |
| En la unidad médica son cogidas sus propuestas de mejoramiento | 1,174 | 0,143 | 0,947 | 1,456 | 0,0061 |
| Índice de comunicación-comprensión médico-paciente | 1,11 | 0,006 | 1,03 | 1,195 | 0,0227 |
| Número de horas al día que dedica a consulta médica | 1,004 | 0,719 | 0,982 | 1,026 | 0,0004 |
| Número de horas que labora dentro de la unidad médica | 0,975 | 0,167 | 0,94 | 1,011 | 0,0076 |
| Expectativas de participación que tiene de los familiares | 0,679 | 0,006 | 0,514 | 0,897 | 0,0218 |
| Haber acudido a eventos de actualización en los últimos 3 años | 0,696 | 0,394 | 0,302 | 1,603 | 0,0021 |
| Toma en cuenta al prescribir la ausencia de daño a órgano blanco | 0,284 | 0,051 | 0,08 | 1,007 | 0,0134 |
Las variables con un efecto que favorece la correcta prescripción y son estadísticamente significativas fueron tener práctica clínica en otro lugar además del IMSS (RM, 1,792; p=0,023), el número de años de egresado de la especialidad (RM, 1,110; p=0,022) y el índice de comunicación médico-paciente (RM, 1,110; p=0,006).
Análisis logístico multivariadoSe realizaron 3 modelos: el modelo integrado con todos los médicos en la muestra; un modelo en médicos de HGZ, y un modelo para médicos de UMF.
En el modelo logístico multivariado; que se muestra en la tabla 4, en la totalidad de los médicos se encontró que las variables que favorecían la correcta prescripción fueron: contar con una especialidad (RM, 5,07; p=0,010); la práctica clínica en otro lugar adicionalmente a la del IMSS (RM, 2,53; p=0,009); la preferencia del médico por el medicamento de glibenclamida frente a otros medicamentos (RM, 2,46; p=0,009); la frecuencia con que el médico recomienda participar a sus pacientes en programas de cuidados físicos (RM, 1,71; p=0,005); la frecuencia con que el médico considera las dudas de los pacientes acerca de su tratamiento (RM, 1,60; p=0,008); los años de egreso de la especialidad (RM, 1,51; p=0,000); si las propuestas de mejoramiento realizadas por el médico fueron bienvenidas (RM, 1,41; p=0,014); el índice de comunicación-comprensión existente entre el médico y el paciente (RM, 1,13; p=0,014) y el número de horas que dedica el médico a la práctica clínica (RM, 1,08; p=0,005).
Modelo multivariado de correcta prescripción de glibenclamida
| Numero de observaciones | 253 |
| Seudo R2 | 0,1992 |
| Log likelihood | –135950 |
| Variable | RM | p | IC del 95% | |
| Realizó especialidad | 5,07 | 0,01 | 1,4701 | 17,456 |
| Tiene práctica clínica en otro lugar además del IMSS | 2,53 | 0,005 | 1,3317 | 4,7924 |
| Prefiere prescribir glibenclamida a otros medicamentos | 2,46 | 0,009 | 1,25 | 4,8456 |
| Recomienda con frecuencia participar en programas de cuidados físicos | 1,71 | 0,005 | 1,1747 | 2,4997 |
| Considera con frecuencia las dudas del paciente acerca del tratamiento | 1,6 | 0,008 | 1,129 | 2,2595 |
| Años de egresado de la especialidad | 1,51 | 0,00 | 1,2058 | 1,8847 |
| En la unidad médica son bienvenidas sus propuestas de mejoramiento | 1,41 | 0,014 | 1,0714 | 1,8438 |
| Índice de comunicación-comprensión médico-paciente | 1,13 | 0,014 | 1,0249 | 1,2388 |
| Número de horas al día que dedica a consulta médica | 1,08 | 0,005 | 1,0223 | 1,1348 |
| Número de horas que labora dentro de la unidad médica | 0,9 | 0,002 | 0,844 | 0,9637 |
| Expectativas de participación que tiene de los familiares | 0,65 | 0,01 | 0,4635 | 0,8995 |
| Haber acudido a eventos de actualización en los últimos 3 años | 0,31 | 0,041 | 0,1017 | 0,9541 |
| Toma en cuenta al prescribir la ausencia de daño a órgano blanco | 0,14 | 0,013 | 0,0295 | 0,654 |
Por otro lado, los determinantes que desfavorecen la correcta prescripción según el modelo fueron: el número de horas que labora dentro de la unidad médica (RM, 0,90; p=0,002); las expectativas de participación que tiene el médico sobre el apoyo de los familiares en el tratamiento al paciente (RM, 0,65; p=0,010); el haber acudido a eventos de actualización en los últimos 3 años (RM, 0,31; p=0,041) y el tomar en cuenta para prescribir la ausencia de órgano blanco (RM, 0,14; p=0,013).
Al correr los modelos por médicos de HGZ y UMF se observó que las relaciones encontradas en el modelo integrado se mantenían para los médicos hospitalarios (seudo R2, 0,2805), mientras que en los médicos de UMF las variables perdían su efecto individual comparado con el modelo integral (se obtuvo una seudo R2 de 0,1492).
El valor de la prueba ROC para el modelo nos indica que el modelo tiene un poder predictivo del 79,12%. La correcta clasificación (sensibilidad y especificidad) nos reporta valores predictivos del 70,75%, y la prueba de Pearson o Hosmer-Lemenshow de bondad de ajuste nos indica que el modelo ajusta de forma adecuada (p=0,0525).
DiscusiónEl porcentaje de correcta prescripción encontrado en este estudio es solo del 39,62%, cifra relativamente menor si se compara este resultado con otro estudio realizado en México13, donde el porcentaje de correcta prescripción alcanzó el 50% según la guía clínica del IMSS. Por otro lado, el estudio realizado por Gómez García et al.10 reporta que el medicamento más prescrito en monoterapia es la glibenclamida (52,8%), lo que nos permite tener mayor seguridad de que escogimos el medicamento más representativo en el tratamiento de la diabetes en México.
Por otra parte, Gómez et al. desarrollaron su estudio en una muestra de 332 pacientes con diagnóstico de DM2 con tratamiento farmacológico y estudios de laboratorio recientes. Los principales resultados que refieren tienen que ver con características de los pacientes, no de los médicos que los atienden. De esta forma identificaron diferencias significativas intragrupales entre la edad del paciente y los años de evolución de la diabetes, y los datos muestran una variabilidad en el tratamiento en los pacientes con DM2 con respecto a la NOM. Además, encontraron que solo el 52,9% recibía un prescripción adecuada según la NOM.
En nuestro estudio, el objetivo es identificar los factores organizacionales y profesionales de los médicos que se asocian a una correcta prescripción, y en este sentido nuestros hallazgos son complementarios al estudio de Gómez. Las variables que más contribuyen a la variabilidad en la prescripción son el haber realizado una especialidad, el tener práctica clínica en otro lugar además del IMSS, la preferencia del tratamiento de glibenclamida frente a otros hipoglucemiantes orales, los años de egresado de la especialidad, la frecuencia con que el médico recomienda participar en programas físicos a sus pacientes, la frecuencia con que el médico clarifica las dudas de los pacientes (respecto a la enfermedad y al tratamiento) y cuando en la unidad médica son tomadas en cuenta las propuestas de mejoramiento realizadas por parte del médico. Esta es la contribución más importante de nuestro artículo, pues, como verán más adelante, permite identificar posibles intervenciones para mejorar la prescripción, independientemente de las características de los pacientes; por ejemplo, la capacitación constante del médico, el control de calidad de la competencia y el desempeño profesional.
Por otro lado, en diferentes guías internacionales de DM2 cabe destacar que la glibenclamida no es necesariamente la primera opción de tratamiento, ya que se recomienda en algunos casos el tratamiento con metformina, a pesar de que la glibenclamida ofrece un coste relativamente bajo respecto a otros tratamientos y que tiene un buen nivel de control glucémico en los pacientes, logrando un efecto de control máximo en el corto plazo y posteriormente regresando a los valores basales, duración de control menor que el reportado por otros medicamentos como las tiazolidinedionas (5-6 años) y la metformina, que presenta un efecto de duración intermedia14,15.
El primer punto a discutir es la variabilidad de las normas nacionales e internacionales y cómo pueden influenciar las formas de evaluar la «correcta prescripción». Nosotros decidimos usar como referente la norma y las guías clínicas del IMSS. Sin embargo, la correcta prescripción es un concepto que, según hemos observado en la bibliografía, por sí solo es complejo de definir, y más si consideramos la particularidad al enfocarlo en un solo tratamiento16, así como la dificultad para el paciente de controlar la enfermedad y además de considerar el cumplimiento y la adherencia al tratamiento17.
En relación con los factores asociados a la correcta prescripción, otros autores han estudiado el comportamiento de los médicos según la prescripción, proponiendo modelos explicativos que incluyen los factores psicosociales (personal, académico y ocupacional), como es el estudio evaluativo de una intervención educativa a los médicos realizado en México, donde los resultados favorecen principalmente a los médicos con mayor experiencia18, situación que pudimos corroborar con los resultados de este estudio al considerar el modelo multivariado en la totalidad de los médicos, ya que pudimos observar que los médicos que tenían práctica clínica en otro lugar adicionalmente al IMSS y el número de horas dedicadas a la práctica clínica favorecen la correcta prescripción. De forma similar, tener especialidad y los años de egreso se asociaban positivamente con la correcta prescripción.
Un hallazgo en sentido contrario es el número de horas que se labora dentro de la unidad médica, ya que esta variable tiene un efecto desfavorecedor de la correcta prescripción médica, lo cual lo asociamos al estrés laboral (burn out) descrito por otros autores y no directamente a la experiencia o a la práctica clínica19.
En lo que se refiere a la relación médico-paciente, nuestro estudio revela que este es un factor importante, ya que los médicos que consideran las dudas de los pacientes favorecen la correcta prescripción, de la misma manera que el índice de comunicación-comprensión entre médico y paciente, y la frecuencia con la que el médico recomienda participar a sus pacientes en programas de cuidado físico. Estos hallazgos son congruentes con una revisión sistemática enfocada a la relación médico-paciente, la comunicación que se mantiene con este y la eficiencia en la atención médica, y se concluye en ella que son razones que favorecen la prescripción y tendrán que ser evaluadas en el contexto de México en particular20.
En particular, el efecto desfavorecedor de la buena prescripción cuando los médicos refieren tomar en cuenta el daño a órgano blanco necesita ser discutido y explicado. Nuestra expectativa era que si se tomaba en cuenta el daño orgánico la prescripción debería ser mejor, asumiendo que los médicos conocen y valoran adecuadamente los ajustes a la prescripción en dichos casos. Al parecer los médicos conocen la existencia de daño, pero los hallazgos sugieren que la calidad de la prescripción no cambia, y de hecho baja. No tenemos en nuestros datos información que nos permita interpretar este hallazgo. Sin embargo, podríamos especular que variables organizacionales como el abasto de medicamentos —un problema mundial en la mayoría de los sistemas de salud21— tienen una mayor influencia en este tipo de decisiones, y se podría ver reforzado por el hecho de tener un nivel bajo de prescripción correcta en estas unidades del IMSS (36,9%).
Con relación a las diferencias por niveles de atención, entre médicos hospitalarios y médicos de las unidades de medicina familiar, los resultados son consistentes solo para los médicos hospitalarios. Consideramos que esto es resultado de la mayor práctica en otros lugares de atención, la mayor participación en eventos académicos, la mayor proporción de especialidad o posgrado y el mayor tiempo en egreso de la especialidad.
En primera instancia es importante considerar estos resultados para desarrollar y evaluar intervenciones en las que se modifiquen los factores para la correcta prescripción; por ejemplo, la capacitación constante del médico, el control de calidad de la competencia y el desempeño profesional.
Por otro lado, es importante seguir estudiando y entendiendo los factores asociados a la correcta prescripción, considerar posturas como la teoría del error médico y profundizar en las diferencias entre la atención del primer y segundo nivel22, así como evaluar las expectativas de los médicos no solo en su relación con el paciente y su familia, sino con el entorno de trabajo del médico tratante —por ejemplo, el número de horas que el médico labora dentro de la unidad— y las expectativas de participación, factores que desfavorecen la correcta prescripción y deberían ser intervenidos para mejorar estos factores.
Finalmente es necesario considerar en investigaciones subsecuentes la relación en la prescripción y selección de otros medicamentos, así como ahondar en la percepción del médico para realizar la correcta prescripción considerando la historia natural de la enfermedad.
FinanciaciónEl proyecto tuvo financiamiento por parte del fondo a la investigación del IMSS.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.