Una optimización de la atención a las personas con diabetes pasa por la incorporación de las tecnologías de la información y la comunicación a un modelo de cuidados crónicos.
ObjetivosDeterminar el desarrollo de la historia clínica electrónica relacionada con la diabetes en las distintas Comunidades Autónomas de España.
Material y métodosEstudio observacional, descriptivo y de naturaleza transversal, dirigido a analizar las características de los sistemas de registro utilizados en la atención a la población con diabetes en el ámbito de la atención primaria.
ResultadosSe observa una gran variabilidad entre Comunidades Autónomas, tanto en el tipo de registros relacionados con la diabetes como en su explotación, destacando por su mayor implementación un grupo de Comunidades (Navarra, Aragón, Asturias, País Vasco, Comunidad Valenciana y Cataluña).
ConclusionesExiste una importante heterogeneidad en la calidad de los registros relacionados con la diabetes utilizados en atención primaria, en su distribución regional, con amplias posibilidades de mejora.
Optimising care for people with diabetes goes through the incorporation of information and communication technology to a chronic care model.
ObjectivesTo determine the development of electronic medical records related to diabetes in different regions of Spain.
Material and methodsObservational, descriptive and cross-sectional study, aimed at analysing the characteristics of the recording systems used in the care of people with diabetes in Primary Care settings.
ResultsThere is a wide variability between regions, both in the type of records related to diabetes and in their operation, with its greater implementation in a group Communities (Navarra, Aragon, Asturias, Basque Country, Valencia and Catalonia) being noteworthy.
ConclusionsThere is significant heterogeneity in the quality of diabetes-related records used in Primary Care, their regional distribution, with ample room for improvement
Las políticas de reforma de la Atención Primaria han de guiarse no solo por datos de mejor calidad sino también por información obtenida alejándose de los puntos de vista tradicionales de los sistemas nacionales de información sanitaria1. Los datos sistemáticos de los sistemas de información sanitaria tradicionales no responden a la creciente demanda de información relacionada con la salud. Los ciudadanos necesitan un acceso más fácil a sus historias clínicas y participar en la toma de decisiones relacionadas con su propia salud, y los profesionales sanitarios necesitan también una mejor información para elevar la calidad de su trabajo y perfeccionar la coordinación e integración de los servicios2–4.
Esta transformación del modelo asistencial dependerá y mucho de las tecnologías de información y comunicación (TIC)5. Las TIC pueden contribuir en sanidad de 5 formas diferentes: historia clínica compartida, sistema de apoyo computarizado a las decisiones clínicas, estandarización y automatización de procesos, nuevas vías de formación en línea y mejora de la comunicación entre pacientes y clínicos. El beneficio económico de la aplicación de las TIC en la gestión de enfermedades crónicas se basaría en la reducción de errores médicos y efectos adversos medicamentosos, la eliminación de duplicidades diagnósticas, la reducción de complicaciones y tratamientos costosos evitables, la optimización del proceso clínico, el aumento del autocuidado, la racionalización del gasto farmacéutico y la mejora de la concordancia terapéutica y, por último, la promoción del logro de resultados frente a la mera actividad asistencial6.
Este tipo de propuestas han sido recogidas en España en la Estrategia XXI de Atención Primaria, en el Plan de Calidad del Sistema Nacional de Salud7,8 o en las recomendaciones de la propia Sociedad Española de Diabetes9.
Los aspectos fundamentales de una historia clínica electrónica (HCE) son la implantación, los elementos y su normalización. La implantación de registros sanitarios electrónicos es compleja, pues comprende desde el puesto de trabajo individual (la consulta), el centro de trabajo (centro de salud, servicio hospitalario), si comprende o no de forma completa el ámbito hospitalario y, finalmente, la regionalidad (en España conviven, al menos, un modelo de sistema sanitario electrónico por cada Comunidad Autónoma). Obviamente, un amplio nivel de concordancia (por ejemplo, entre naciones) permitiría una coordinación óptima entre administraciones, aseguradoras, profesionales y usuarios. El sistema electrónico de registro de pacientes está constituido por 3 elementos: la historia clínica propiamente dicha (los datos y su forma de presentación), los anexos a la misma (vademécum, protocolos, clasificaciones y códigos) y otros servicios informáticos (centrados en un mantenimiento adecuado). La normalización tiene como eje fundamental la definición de un conjunto mínimo básico de datos, aquellos imprescindibles para realizar un seguimiento clínico adecuado de los pacientes10.
En los últimos años se han incrementado los estudios sobre el impacto de las TIC en la práctica clínica, la calidad de la atención y la satisfacción de los profesionales y de los pacientes11. Asimismo, dicho análisis se ha centrado también en las posibles mejoras en la atención a la población con diabetes12, y en especial en el marco de la atención primaria13. En España se ha analizado su aplicación en la atención de las enfermedades cardiovasculares14.
Las transferencias de la gestión sanitaria a las Comunidades Autónomas han supuesto una diversificación en la formas y modelos de gestión, así como una diversificación de proveedores y una cierta separación entre financiación, compra y provisión. Concluido el proceso en 2002, una parte importante de las reformas emprendidas o planteadas, con diferencias significativas entre ellas, se han dirigido a la unificación de la gestión de niveles asistenciales, adoptando un modelo que se ha venido en llamar en nuestro país de Gerencias Únicas15.
La diabetes mellitus tipo 2 se ha convertido en uno de los problemas sanitarios más graves de nuestro tiempo, llegándose a catalogar de epidemia del siglo xxi. Prácticamente en todas las sociedades desarrolladas se ha convertido en una de las principales causas de ceguera, amputaciones y enfermedad renal terminal. Además, la diabetes conlleva un importante riesgo de enfermedad cardiovascular, siendo causa de muerte en un 50-80% de las personas con diabetes. Todo ello ocasiona un enorme gasto sanitario, que se estima cercano al 7-13% del total del presupuesto sanitario mundial, sin contar los gastos indirectos ocasionados16. En España la prevalencia de la diabetes se estima entre un 10 y un 15% de la población adulta, el coste estimado por el estudio CODE-2 es de 1.305 euros/paciente/año17 y el gasto medio en fármacos antidiabéticos es de 282 euros/paciente/año18. Varios factores, como el cambio de los criterios diagnósticos, el envejecimiento de la población, una menor mortalidad o un verdadero aumento de la incidencia, han podido influir en la variación en las estimaciones del conjunto de estudios transversales realizados en España desde 199219.
El objetivo del estudio fue analizar las características de los sistemas de registro utilizados en la atención de la población con diabetes en el ámbito de atención primaria en las distintas Comunidades Autónomas de España
Material y métodosEstudio observacional, descriptivo y de naturaleza transversal y cualitativo, analizando conglomerados formados por las distintas Comunidades Autónomas de España (excepto Ceuta y Melilla).
Para la recogida de información se partió de cuestionarios no validados con preguntas cualitativas dicotómicas (sí/no). Los cuestionarios fueron cumplimentados por profesionales de la Red de Grupos de Estudio de la Diabetes en Atención Primaria (redGDPS, antes redGEDAPS) implicados en la gestión sanitaria de cada Comunidad Autónoma. En la Comunidad de Madrid existe un sistema de HCE distinto para cada una de las 12 áreas sanitarias. Para el cálculo del total de la Comunidad de Madrid se trabajó con los valores medios de cada indicador. El tamaño final de la muestra fue de 17 Comunidades Autónomas (se excluyeron Ceuta y Melilla).
El cuestionario fue estructurado en 9 áreas temáticas con un total de 62 preguntas (tabla 1):
- –
Registro de indicadores relacionados con las posibilidades generales de los sistemas de información (GRAL).
- –
Registro de indicadores relacionados con la cronicidad de la atención al paciente (CRON).
- –
Registro de indicadores relacionados con la exploración del paciente (EXPL).
- –
Registro de indicadores relacionados con la presencia de los factores de riesgo y la enfermedad cardiovascular (ECV).
- –
Registro de indicadores relacionados con la presencia de complicaciones (COMP).
- –
Registro de indicadores relacionados con las actividades preventivas (PREV).
- –
Registro de indicadores relacionados con el tratamiento (TTO).
- –
Registro de indicadores relacionados con el proceso asistencial al paciente (PROC).
- –
Registro de indicadores relacionados con los resultados de la asistencia al paciente (RESU).
Cuestionario para analizar la historia clínica electrónica en el terreno de la diabetes
| GRAL: posibilidades generales de los sistemas de información |
| 1. ¿Puede con el número de tarjeta sanitaria de un usuario de su Comunidad acceder a su historia electrónica aunque no sea paciente de su centro? |
| 2. ¿Está informatizado desde su PC el acceso a laboratorio? |
| 3. ¿Puede solicitar desde su PC pruebas diagnósticas complementarias? |
| 4. ¿Está conectado informáticamente su PC con la Inspección médica? |
| 5. ¿Está conectado informáticamente su PC con el Centro de Especialidades? |
| 6. ¿Puede desde su PC elaborar listados de morbilidad de sus pacientes? |
| 7. ¿Puede desde su PC obtener estadísticas periódicas sobre el grado de control de sus pacientes? |
| 8. ¿En caso afirmativo, puede comparar dichos datos con un estándar o con datos de su área o Comunidad? |
| CRON: atención a pacientes crónicos (diabetes) |
| 1. ¿Existe un registro para identificar o seguir a sus pacientes con diabetes? |
| 2. ¿Existe un sistema que alerta sobre sus pacientes crónicos (factores de riesgo, mal control)? |
| 3. ¿Existe un sistema de recuerdo de visitas de sus pacientes crónicos (pe, diabéticos)? |
| 4. ¿Incluye el sistema guías de práctica clínica para el manejo de sus pacientes con diabetes? |
| 5. ¿Incluye el sistema protocolos de derivación y seguimiento de los pacientes? |
| 6. ¿Es posible la comunicación informática con sus pacientes (por ejemplo, correo electrónico)? |
| 7. ¿Existe una página específica de diabetes en su historia clínica informatizada? |
| 8. ¿Existe un cálculo automático del riesgo cardiovascular? |
| 9. ¿Está informatizada la dispensación crónica de la medicación? |
| 10. ¿Existen alertas vinculadas a la prescripción en pacientes con diabetes? |
| EXPL: registro de pruebas y exploraciones |
| 1. ¿Existe en la historia electrónica un campo específico para glucemias? |
| 2. ¿Existe en la historia electrónica un campo específico para la glucohemoglobina A1c? |
| 3. ¿Existe en la historia electrónica un campo específico para el colesterol total? |
| 4. ¿Existe en la historia electrónica un campo específico para el colesterol HDL? |
| 5. ¿Existe en la historia electrónica un campo específico para los triglicéridos? |
| 6. ¿Le calcula automáticamente el colesterol LDL? |
| 7. ¿Existe en la historia electrónica un campo específico para la presión arterial? |
| 8. ¿Le calcula automáticamente el índice de masa corporal? |
| 9. ¿Puede calcular automáticamente el riesgo cardiovascular? |
| 10. ¿Existe en la historia electrónica un campo específico para datos electrocardiográficos? |
| 11. ¿Existe en la historia electrónica un campo específico para la exploración de pulsos? |
| 12. ¿Existe en la historia electrónica un campo específico para la microalbuminúria? |
| 13. ¿Existe en la historia electrónica un campo específico para el filtrado glomerular? |
| 14. ¿Existe un campo específico para la exploración de pies? |
| ECV: registro de enfermedad vascular |
| 1. ¿Existe un campo específico para el diagnóstico de hipertensión arterial? |
| 2. ¿Existe un campo específico para el diagnóstico de dislipemia? |
| 3. ¿Existe un campo específico para el diagnóstico de tabaquismo? |
| 4. ¿Existe un campo específico para el diagnóstico de HVI? |
| 5. ¿Existe un campo específico para el diagnóstico de síndrome metabólico? |
| 6. ¿Existe un campo específico para el diagnóstico de enfermedad coronaria? |
| 7. ¿Existe un campo específico para el diagnóstico de ictus? |
| 8. ¿Existe un campo específico para el diagnóstico de enfermedad arterial periférica? |
| COMP: otras complicaiones crónicas |
| 1. ¿Existe un campo específico para el diagnóstico de retinopatía? |
| 2. ¿Existe un campo específico para el diagnóstico de nefropatía? |
| 3. ¿Existe un campo específico para el diagnóstico de úlceras/amputaciones? |
| 4. ¿Existe un campo específico para los ingresos hospitalarios? |
| PREV: actividades preventivas |
| 1. ¿Existe un campo específico para el consejo antitabaco? |
| 2. ¿Existe un campo específico para la vacunación antigripal? |
| TTO: p’lan terapéutico |
| 1. ¿Existe un campo específico para la dieta? |
| 2. ¿Existe un campo específico para el ejercicio físico? |
| 3. ¿Existe un campo específico para el cumplimiento farmacológico? |
| 4. ¿Existe un campo específico para el autoanálisis? |
| PROC: indicadores de proceso |
| 1. ¿Le ofrece su PC porcentaje de pacientes con intervenciones educativas? |
| 2. ¿Le ofrece su PC porcentaje de pacientes con HbA1c realizadas? |
| 3. ¿Le ofrece su PC porcentaje de pacientes con fondo de ojo realizado? |
| 4. ¿Le ofrece su PC porcentaje de pacientes con revisión de pies realizada? |
| 5. ¿Le ofrece su PC porcentaje de pacientes con determinación de microalbuminúria realizada? |
| RESU: indicadores de resultados |
| 1. ¿Le ofrece su PC estadísticas sobre uso racional de medicamentos relacionados con la diabetes? |
| 2. ¿Le ofrece su PC estadísticas sobre porcentaje de pacientes con control glucémico aceptable? |
| 3. ¿Le ofrece su PC estadísticas sobre porcentaje de pacientes con control lipídico aceptable? |
| 4. ¿Le ofrece su PC estadísticas sobre porcentaje de pacientes con presión arterial aceptable? |
| 5. ¿Le ofrece su PC estadísticas sobre porcentaje de pacientes fumadores? |
| 6. ¿Le ofrece su PC estadísticas sobre porcentaje de pacientes con lesiones del pie diabético (úlcera y amputaciones? |
Respecto a los indicadores de calidad de proceso y de resultado, se han seguido las recomendaciones de la guía redGDPS20 (tabla 2).
Indicadores de calidad en la atención al diabético propuestos por la redGDPS
| Indicadores de proceso |
| Relacionados con la organización |
| 1. Ninguna visita en relación con su diabetes |
| 2. Menos de 3 visitas de enfermería anuales |
| 3. Menos de 3 intervenciones educativas anuales (independientemente del número de visitas necesarias para efectuar cada una de las intervenciones educativas diferentes) |
| 4. Práctica de autoanálisis en sangre capilar |
| Determinaciones de laboratorioO |
| 5. Determinación del colesterol HDL |
| 6. Determinación del colesterol total |
| 7. Determinación de la Hb glucosilada |
| 8. Determinación de microalbuminuria |
| Exploraciones |
| 9. Control de peso (3 veces al año) |
| 10. Fondo de ojo realizado |
| 11. Exploración de pies realizada |
| Indicadores de resultados |
| Resultados intermedios |
| 1. Control metabólico aceptable (Hb A1c<7%) |
| 2. Control metabólico muy deficiente (Hb A1c>10%) |
| 3. Colesterol HDL>40 mg/dl (> 35 mg/dl si tiene más de 65 años) |
| 4. Colesterol total<250 mg/dl |
| 5. Índice de masa corporal<30 kg/m2 |
| 6. Presión arterial≤140/90 mmHg |
| 7. Tabaquismo activo |
| Resultados finales |
| 8. Retinopatía diabética |
| 9. Lesiones de pie diabético (úlceras y amputaciones) |
| 10. Microalbuminuria o proteinuria |
| 11. Antecedente de complicación cardiovascular (AVC/IAM) |
| 12. Ingresos hospitalarios por amputación, cetosis, hipoglucemia o cualquier otro motivo, pero con glucemia>500 mg/dl |
El análisis estadístico se basó en los principios generales de la estadística descriptiva y analítica. Para las variables cuantitativas se valoró como medidas de tendencia central la media y la mediana. Las medidas de dispersión se basan en el cálculo de la desviación estándar y el intervalo de confianza. Para variables cualitativas se estimó el porcentaje sobre el total de casos válidos. Se muestra el rango como variable de dispersión. Con la finalidad de intentar simplificar y reducir el número de factores que explicarían la variabilidad del total de la muestra, se efectúa un análisis factorial multivariante con rotación Varimax, que pretende determinar la contribución independiente de cada uno de estos factores y agruparlos según la importancia de los conjuntos
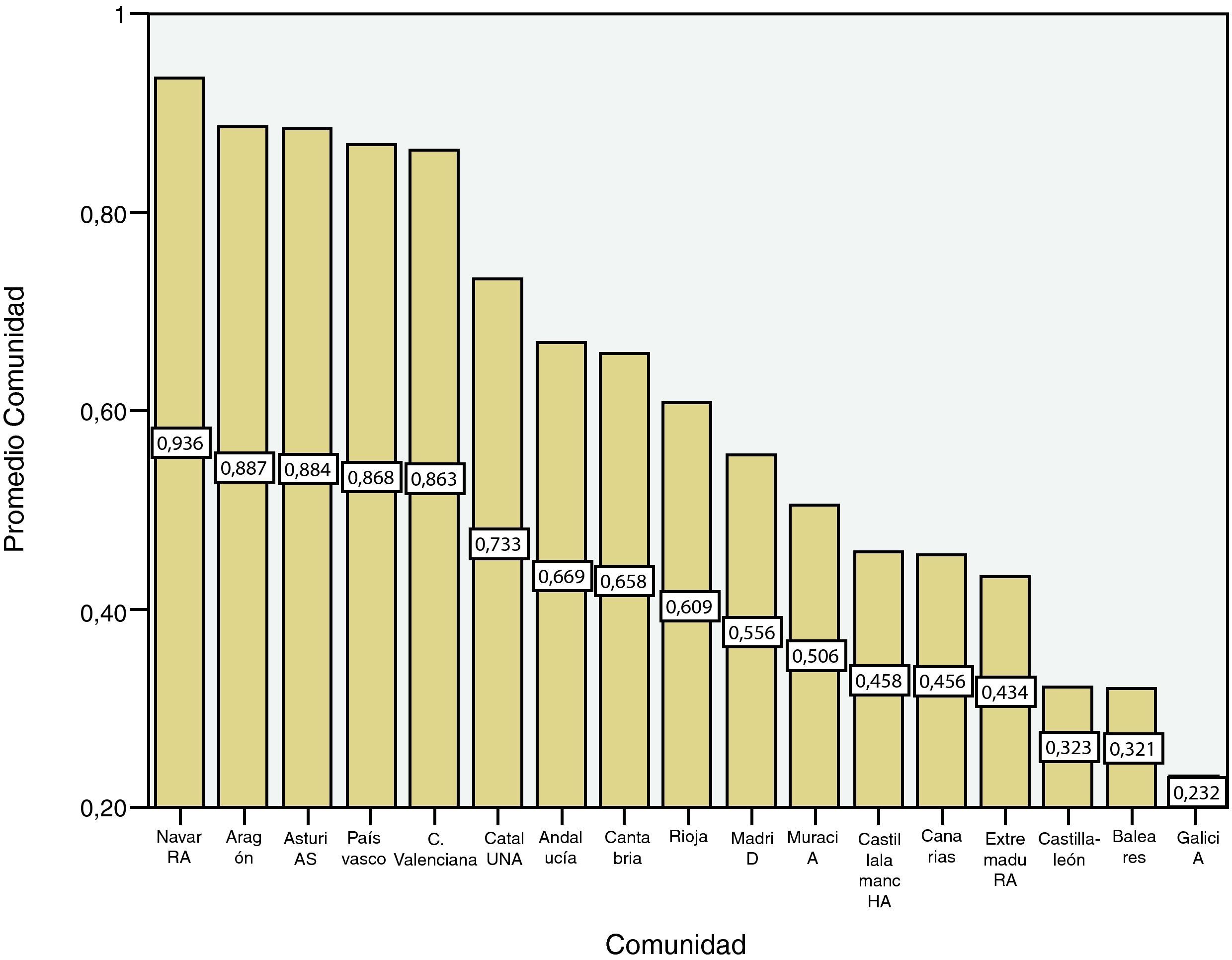
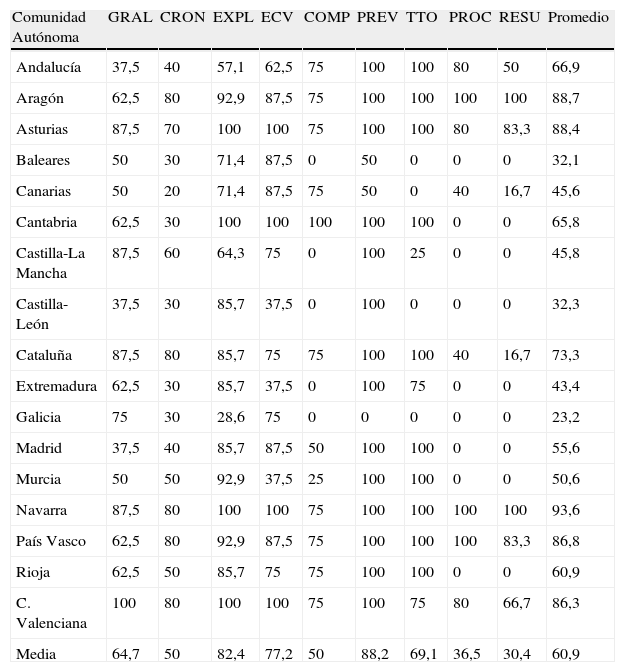
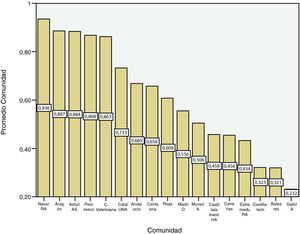
ResultadosTodas las Comunidades Autónomas españolas tienen informatizada la historia clínica. Existe gran variabilidad en las características entre las distintas Comunidades con respecto a la información recogida en la HCE. En la tabla 3 se representa el porcentaje de registro de las 9 áreas temáticas analizadas en este estudio
Situación de las Comunidades Autónomas respecto a los indicadores de calidad de la historia clínica electrónica para la diabetes en cada una de las áreas temáticas analizadas (2009)
| Comunidad Autónoma | GRAL | CRON | EXPL | ECV | COMP | PREV | TTO | PROC | RESU | Promedio |
| Andalucía | 37,5 | 40 | 57,1 | 62,5 | 75 | 100 | 100 | 80 | 50 | 66,9 |
| Aragón | 62,5 | 80 | 92,9 | 87,5 | 75 | 100 | 100 | 100 | 100 | 88,7 |
| Asturias | 87,5 | 70 | 100 | 100 | 75 | 100 | 100 | 80 | 83,3 | 88,4 |
| Baleares | 50 | 30 | 71,4 | 87,5 | 0 | 50 | 0 | 0 | 0 | 32,1 |
| Canarias | 50 | 20 | 71,4 | 87,5 | 75 | 50 | 0 | 40 | 16,7 | 45,6 |
| Cantabria | 62,5 | 30 | 100 | 100 | 100 | 100 | 100 | 0 | 0 | 65,8 |
| Castilla-La Mancha | 87,5 | 60 | 64,3 | 75 | 0 | 100 | 25 | 0 | 0 | 45,8 |
| Castilla-León | 37,5 | 30 | 85,7 | 37,5 | 0 | 100 | 0 | 0 | 0 | 32,3 |
| Cataluña | 87,5 | 80 | 85,7 | 75 | 75 | 100 | 100 | 40 | 16,7 | 73,3 |
| Extremadura | 62,5 | 30 | 85,7 | 37,5 | 0 | 100 | 75 | 0 | 0 | 43,4 |
| Galicia | 75 | 30 | 28,6 | 75 | 0 | 0 | 0 | 0 | 0 | 23,2 |
| Madrid | 37,5 | 40 | 85,7 | 87,5 | 50 | 100 | 100 | 0 | 0 | 55,6 |
| Murcia | 50 | 50 | 92,9 | 37,5 | 25 | 100 | 100 | 0 | 0 | 50,6 |
| Navarra | 87,5 | 80 | 100 | 100 | 75 | 100 | 100 | 100 | 100 | 93,6 |
| País Vasco | 62,5 | 80 | 92,9 | 87,5 | 75 | 100 | 100 | 100 | 83,3 | 86,8 |
| Rioja | 62,5 | 50 | 85,7 | 75 | 75 | 100 | 100 | 0 | 0 | 60,9 |
| C. Valenciana | 100 | 80 | 100 | 100 | 75 | 100 | 75 | 80 | 66,7 | 86,3 |
| Media | 64,7 | 50 | 82,4 | 77,2 | 50 | 88,2 | 69,1 | 36,5 | 30,4 | 60,9 |
En cada casilla se expresa el porcentaje de implantación de los indicadores en cada área temática
COMP: registro de indicadores relacionados con la presencia de complicaciones; CRON: registro de indicadores relacionados con la cronicidad de la atención al paciente; ECV: registro de indicadores relacionados con la presencia de los factores de riesgo y la enfermedad cardiovascular; EXPL: registro de indicadores relacionados con la exploración del paciente; GRAL: registro de indicadores relacionados con las posibilidades generales de los sistemas de información; PREV: registro de indicadores relacionados con las actividades preventivas; PROC: registro de indicadores relacionados con el proceso asistencial al paciente; RESU: registro de indicadores relacionados con los resultados de la asistencia al paciente; TTO: registro de indicadores relacionados con el tratamiento.
Un primer análisis de las prestaciones de dichos sistemas de registro es el relativo a las posibilidades generales de acceso y retroalimentación de la información (GRAL). En conjunto, existe una moderada implantación de aplicaciones que posibiliten la conexión y acceso de los usuarios sanitarios de atención primaria (64,7%, rango: 37,5-100). Las Comunidades que más posibilidades de interrelación con otros servicios generales ofrecen son: Comunidad Valenciana (100%), Castilla-La Mancha (87,5%), Cataluña (87,5%), Navarra (87,5%), Principado de Asturias (87,5%) y Galicia (75%). La prestación más implementada es el acceso a laboratorio (94%), seguido de la disponibilidad de listados de morbilidad (82%), el acceso a pruebas complementarias (71%) y el disponer de datos estadísticos de comparación (71%).
La gestión de las personas con diabetes debe ser contemplada desde una perspectiva de cronicidad (CRON). En conjunto, existe una modesta implantación de aplicaciones informáticas que permitan una mejor gestión de pacientes crónicos (50%, rango 20-80). Las Comunidades con más prestaciones relacionadas con la gestión de crónicos son: Aragón, Comunidad Valenciana, Cataluña, Navarra y País Vasco con el 80% y Asturias con el 70%. Las aplicaciones más implementadas son el poder obtener listados de las personas con diabetes (94%), poder dispensar las recetas de forma crónica (88%) y calcular automáticamente el riesgo cardiovascular (76%). Los sistemas de alerta (35%) y de recuerdo (29%) están escasamente contemplados, así como la disponibilidad electrónica de guías de práctica clínica o de protocolos internos de derivación y seguimiento (29%).
EXPLO: en general, todas las Comunidades disponen de HCE con registro de variables relacionadas con pruebas analíticas y de exploración física relacionadas con la diabetes (82%, rango 57-100), destacando: Asturias, Cantabria, Navarra y Comunidad Valenciana (100%). Las Comunidades con menos variables incluidas son Andalucía (57%)y Castilla-La Mancha (64%). Las pruebas más registradas son glucemia, presión arterial e índice de masa corporal. La prueba menos introducida en la HCE es el colesterol LDL (58,8%).
ECV: en conjunto, las Comunidades poseen un alto registro de estas variables relacionadas con el riesgo cardiovascular (77%; rango: 37,5-100), con gran heterogeneidad entre ellas. Las Comunidades con mayores variables incluidas son: Asturias, Cantabria, Navarra y Comunidad Valenciana (100%), Galicia (75%) y Andalucia (57%). Con menos variables incluidas están: Castilla-León, Extremadura y Murcia (37,5%). Las variables más ampliamente implantadas son tabaquismo (100%), hipertensión arterial y dislipemia (94%). Las menos implementadas son: síndrome metabólico (35%) e hipertrofia ventricular izquierda (53%).
COMP: en conjunto, existe un modesto registro de situaciones relacionadas con la cronicidad de la diabetes (complicaciones, ingresos hospitalarios) (50%; rango: 0-100). Solo una Comunidad (Cantabria) registra todas estas variables. Baleares, Castilla-La Mancha, Castilla-León, Extremadura y Galicia no contemplan el registro de ninguna de ellas. Está más implantado el registro de la retinopatía (70%) y solo una Comunidad (Cantabria) registra los ingresos hospitalarios.
PREV: en conjunto, existe un buen registro de estas 2 actividades preventivas (88%; rango: 0-100), destacando negativamente Galicia, que no las registra. Canarias no registra el consejo antitabaco y Baleares la vacunación antigripal.
TTO: en conjunto, existe un moderado registro del plan terapéutico relacionado con la diabetes (69,1%; rango: 0-100%). Diez Comunidades registran todas las variables analizadas (dieta, ejercicio físico, cumplimiento y autoanálisis), pero 4 Comunidades no registran ninguna (Baleares, Canarias, Castilla-León y Galicia). Los datos sobre dieta, ejercicio físico y autoanálisis tienen idéntica implantación (70,5%), siendo menor el registro sobre cumplimiento terapéutico (64,7%).
La mejora continua de la calidad se sustenta en la adecuada implementación de indicadores para la evaluación, básicamente de proceso y de resultados. La redGDPS recomienda en sus guías de práctica clínica20,21 utilizar los indicadores de proceso asistencial y de resultados:
- –
PROC (indicadores de proceso): en conjunto, las distintas Comunidades utilizan indicadores de calidad de forma pobre (36%, 0-100), existiendo 9 Comunidades que no usan ninguno de los analizados. Sin embargo, algunas Comunidades los han implementado de forma clara: Aragón, Navarra y País Vasco (100%), Andalucía, Asturias y Comunidad Valenciana (80%).
Los indicadores menos utilizados son: porcentaje de intervenciones educativas (23, 5%) y porcentaje de pacientes con microalbuminúria realizada (35,2%)
- –
RESU (indicadores de resultados): en conjunto, las Comunidades implementan también de forma escasa la evaluación de actividades relacionadas con la diabetes, y en concreto relacionadas con resultados en salud (30%, 0-100). Nueve Comunidades no introducen ningún indicador de los analizados, y solo 4 los han optimizado: Aragón (100%), Navarra (100%), Asturias (83%) y País Vasco (83%). El indicador más implantado es el relacionado con el control glucémico (47%), seguido del relacionado con el hábito tabáquico (35%) y el porcentaje de pacientes con el grado de control de la presión arterial y las lesiones de pie diabético (29,4%). El grado de control lipídico es de los indicadores menos utilizados (23,5%). Los indicadores sobre uso racional de medicamentos relacionados con la diabetes están muy poco introducidos (17,6%), solo en las Comunidades de Aragón y Valenciana.
En general, según el grado de registro del conjunto de las variables analizadas en cada una de las 9 categorías o áreas temáticas, se observa un primer grupo de Comunidades Autónomas con un mayor porcentaje de cumplimiento (73-94%): Navarra, Aragón, Asturias, País Vasco, Comunidad Valenciana y Cataluña (fig. 1).
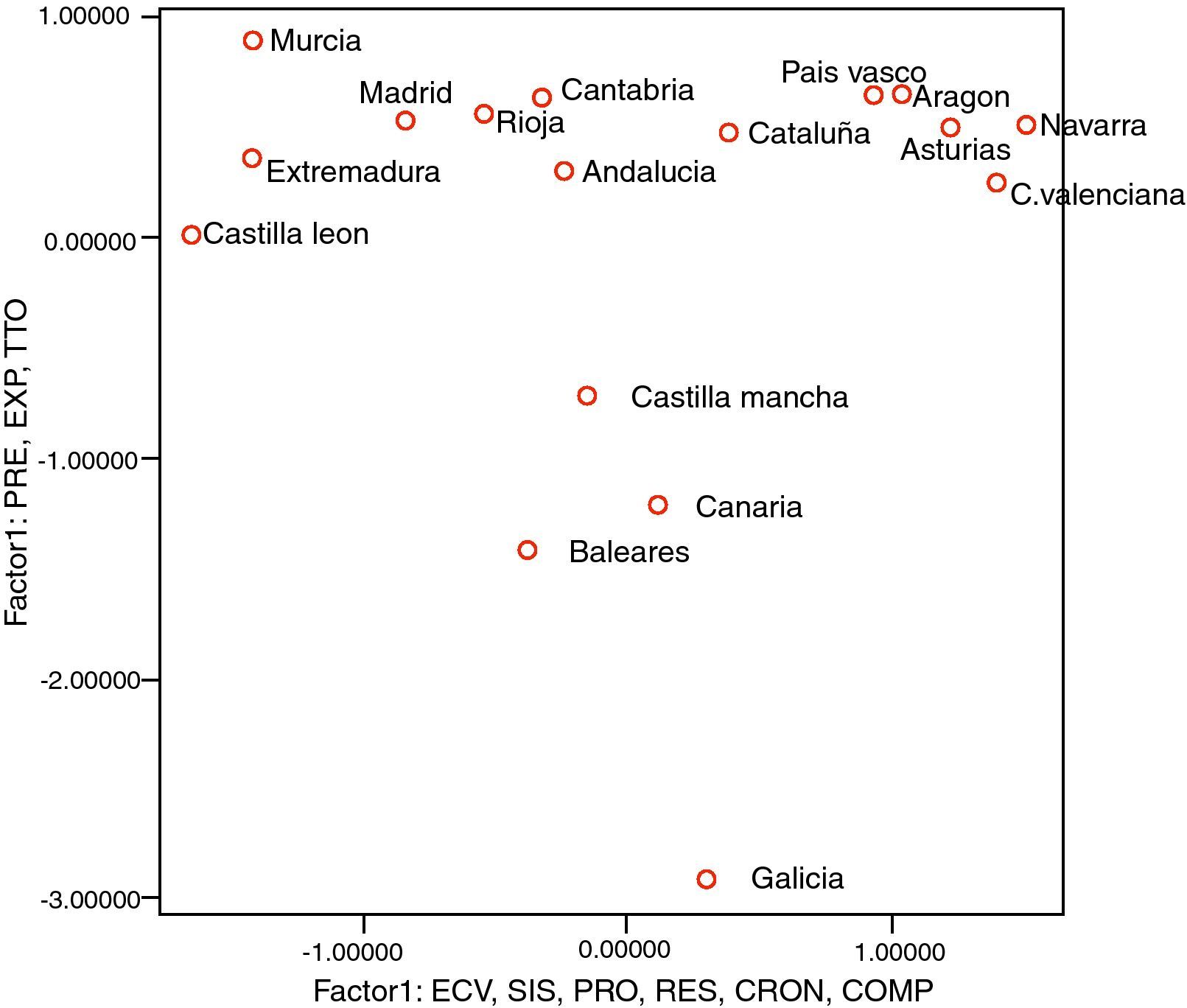
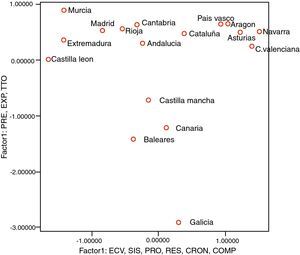
Con la finalidad de intentar simplificar y reducir el número de factores que explicarían la variabilidad del total de la muestra, se efectúa un análisis factorial multivariante con rotación Varimax que pone en evidencia la existencia de 2 factores que de forma significativa explicarían el 71,29% de la variabilidad total (un solo factor explicaría el 37,55% de la variabilidad total) (fig. 2):
- •
Factor 1, en el que intervienen fundamentalmente los indicadores relacionados con el resultado (RESU; r=0,82), el proceso (PROC; r=0,81), registro de enfermedad vascular (ECV; r=0,80), la atención a pacientes crónicos con diabetes (CRON; r=0,72), los sistemas de información (GRAL; r=0,69) y las complicaciones (COMP; r=0,57).
- •
Factor 2, más relacionado con actividades preventivas (PREV; r=0,94), de tratamiento (TTO; r=0,84) y exploración (EXPL; r=0,83).
Distribución de las Comunidades en función de los dos factores principales. COMP: registro de indicadores relacionados con la presencia de complicaciones; CRON: registro de indicadores relacionados con la cronicidad de la atención al paciente; ECV: registro de indicadores relacionados con la presencia de los factores de riesgo y la enfermedad cardiovascular; EXP: registro de indicadores relacionados con la exploración del paciente; PRE: registro de indicadores relacionados con las actividades preventivas; PRO: registro de indicadores relacionados con el proceso asistencial al paciente. RES: registro de indicadores relacionados con los resultados de la asistencia al paciente; SIS: registro de indicadores relacionados con las posibilidades generales de los sistemas de información; TTO: registro de indicadores relacionados con el tratamiento.
El sistema de información para la gestión de las enfermedades crónicas debe propiciar que el conjunto de profesionales que atienden a un paciente crónico estén compartiendo toda la información generada para que exista una adecuada monitorización que redunde en beneficio del enfermo. La incorporación de las TIC en la gestión de enfermedades crónicas se basa en una serie de factores relacionados con el sistema tecnológico, el proceso de implantación, el liderazgo de los directivos y de los clínicos, los recursos, la cultura y el clima organizativos22.
Los modelos de organización sanitaria integrada pueden mejorar la coordinación y la comunicación entre niveles, aunque no hay evidencias que demuestren que solo una mejor comunicación y coordinación en la meso-gestión redunde necesariamente en una mejor cooperación clínica. La integración de todos los recursos asistenciales (sanitarios y no sanitarios) de un Área de Salud con una gestión clínica unificada puede suponer un paso importante para la continuidad asistencial.
Recientemente se ha publicado un artículo23 que demuestra que la HCE mejora los indicadores de calidad de la atención al paciente diabético, independientemente de la existencia de sistemas de recuerdo u otras herramientas informáticas
Nuestro estudio pretende analizar el grado de implantación de la historia clínica informatizada en la atención de las personas con diabetes y detectar diferencias entre las Comunidades (o lo que es casi lo mismo, entre los diversos sistemas sanitarios de nuestro país). No existen estudios previos con los que nos podamos comparar y los autores son conscientes de que los sistemas de HCE de atención primaria en España están cambiando con rapidez, y de que los resultados publicados pueden diferir en la actualidad en algunas Comunidades Autónomas, lo cual puede constituir una limitación del estudio.
Antes que consultar a los gestores sanitarios de cada Comunidad, se optó por recoger los datos directamente a través de profesionales de la atención primaria que cada día trabajan con el ordenador atendiendo a sus pacientes con diabetes, para que los datos fueran reales y prácticos. Esto puede suponer un sesgo difícil de cuantificar.
Nuestro análisis muestra una gran variabilidad entre Comunidades Autónomas en la adecuación de sus sistemas de información sanitaria a la atención relacionada con la diabetes. La utilización de un cuestionario ad hoc, no validado, puede contribuir en parte a dicha variabilidad. El análisis factorial multivariante empleado permite observar que a grandes trazos existen algunas Comunidades con un nivel claramente deficiente en la informatización de las historias clínicas de las personas con diabetes, lo que hace entre otras cosas que difícilmente se puedan comparar a las demás. Aquellas Comunidades con sistemas más desarrollados pueden optimizar sus historias clínicas con relativa facilidad. No obstante, el que una Comunidad desarrolle un adecuado sistema de información sanitaria depende de su política sanitaria, incluida la partida presupuestaria y la voluntad política de sus gestores.
La coexistencia en nuestro país de múltiples propuestas regionales si bien inicialmente ofrece un panorama dominado por la variabilidad, esta diversidad puede propiciar el desarrollo futuro de alternativas cada vez más potentes e integradoras como la promovida por el REGIPREV24, que en el terreno de la prevención de enfermedades y promoción de la salud pretende establecer una red a nivel nacional con unos datos mínimos unificados que permitan alcanzar estos objetivos. Nosotros desde la redGDPS hemos pretendido con este artículo analizar la situación actual de la historia clínica informatizada en la atención a la persona con diabetes. A partir de los datos obtenidos, intentaremos facilitar la unificación de los registros informáticos en todo el territorio nacional, garantizando unos mínimos de calidad que permitan no solo la comparabilidad, sino la realización de estudios clínicos enfocados a mejorar la calidad de la asistencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
FinanciaciónEste estudio ha sido financiado por Merck Sharp & Dohme Spain, S.A
Comisión de coordinación de la RedGDPS (antes RedGEDAPS):
Manuel Ferreiro y José Luis Martin (Andalucía); José M. Millaruelo (Aragón); Fernando Alvarez Guisasola (Asturias); Mateu Seguí (I. Balears); Lourdes Carrillo (Canarias); Pedro Muñoz (Cantabria); José M. Comas (Castilla La Mancha); Javier Mediavilla (Castilla y León); Belén Benito, Josep Franch, Manel Mata y Pilar Roura (Catalunya); Jorge Navarro y Domingo Orozco (Comunitat Valenciana); Patxi Ezkurra (Euskadi); Francisco Carramiñana (Extremadura); Javier García Soidán (Galicia); Juan José Luis Torres (La Rioja); Rosario Serrano y Sara Artola (Madrid);Juan Martínez Candela (Murcia); Javier Diez (Navarra)
Los miembros de la Comisión de coordinación de la RedGDPS (antes RedGEDAPS) se presentan en el anexo 1.