El control glucémico inadecuado en la diabetes mellitus tipo 1 (DM1) se asocia al desarrollo de graves complicaciones, por lo que resulta necesario el seguimiento estrecho de la enfermedad, integrando tanto la participación de los profesionales sanitarios como la del paciente.
ObjetivoRevalidar aspectos reseñados por expertos previamente, para establecer el estándar de actuación para el correcto manejo del paciente con DM1.
Material y métodoLa Sociedad Española de Diabetes, la Sociedad Española de Endocrinología y Nutrición, y la Sociedad Española de Endocrinología Pediátrica han promovido entre sus asociados la valoración del grado de acuerdo y consistencia con 62 recomendaciones seleccionadas de la bibliografía, mediante un estudio Delphi multicéntrico nacional en 2013.
ResultadosParticiparon 164 médicos especialistas en la DM1 de todas las comunidades autonómicas españolas, completando todo el proceso 150. No hubo ningún desacuerdo, considerándose consistente el acuerdo en 5 aseveraciones de carácter general, en 9 referidas al tratamiento insulínico y en 7 al seguimiento y gestión del paciente con DM1.
ConclusionesNo se ha discrepado de ninguna de las afirmaciones expresadas por expertos anteriores, si bien no todas han sido ratificadas. Se considera tan importante el control glucémico basal como el posprandial, relacionándose el control glucémico inadecuado con las alteraciones vasculares, nefropatía, polineuropatía y retinopatía. Se precisa contar con insulinas de efecto predecible y similar a la fisiológica como ocurre con los análogos de insulina. Es fundamental la educación diabetológica, el autocontrol, así como el seguimiento coordinado, multidisciplinario y personalizado para cada paciente.
Inadequate glycemic control in type 1 diabetes mellitus (DM1) is associated with the development of serious complications, so close monitoring of the disease is necessary, integrating the participation of both health professionals and the patient.
ObjectiveRevalidate aspects previously identified by experts, to set the performance standard for the proper management of patients with DM1.
Material and methodsThe Spanish Society of Diabetes, the Spanish Society of Endocrinology and Nutrition, and the Spanish Society of Pediatric Endocrinology promoted among their members to assess the degree of agreement and consistency with 62 selected recommendations from the literature, by a national multicenter study Delphi in 2013.
ResultsA total of 164 medical specialists in DM1 of all Spanish autonomous communities, completing the entire process 150. There were no disagreements, considering consistent agreements on 5 general assertions, 9 relating to insulin therapy and 7 monitoring and management aspects of patients with DM1.
ConclusionsNone disagreed with any statements expressed by previous experts, although not all have been ratified. It's considered so important basal and posprandial glycemic control, interacting inadequate glycemic control with vascular disorders, nephropathies, polyneuropathies and retinopathies. It's required insulin with a predictable and similar effect to the physiological as with insulin analogues. Diabetes education, self-control and the coordinated, multidisciplinary and personalized monitoring for each patient is essential.
La diabetes mellitus afecta a un número cada vez mayor de personas, alcanzando a más de 4,5 millones de españoles aunque se considera que al menos el 6% no están diagnosticados1.
La diabetes mellitus tipo 1 (DM1) supone del 5 al 10% de todos los casos de diabetes mellitus en el adulto y el 95% en pacientes pediátricos2. La prevalencia estimada de DM1 está entre el 0,08 y el 0,2%, y en cuanto a la incidencia aparecen entre 10 y 17 nuevos casos anuales por 100.000 personas3–5, en su mayoría jóvenes menores de 20 años6.
La incidencia y gravedad de las complicaciones se asocia con el mal control glucémico6, tanto en los periodos pre- como en los posprandiales, lo que hace necesario el control metabólico, con el ajuste adecuado de la insulinoterapia y un seguimiento estrecho de los pacientes, para lo que se precisa una participación activa tanto de los profesionales sanitarios como de los pacientes7.
Ante esta situación, desde la Sociedad Española de Diabetes (SED), la Sociedad Española de Endocrinología y Nutrición (SEEN) y la Sociedad Española de Endocrinología Pediátrica (SEEP), se han valorado de forma coordinada diferentes aspectos referidos previamente por otros autores, con el objetivo de revalidar aquellos que se consideran prioritarios para el correcto manejo del paciente con DM1.
Materiales y métodosLa SED, SEEN y la SEEP conjuntamente han promovido entre sus asociados el proyecto Manejo Integral del Paciente con Diabetes Mellitus tipo 1 (MIPDI-1), mediante el que se valoró el grado de acuerdo con ciertos aspectos relacionados con el manejo del paciente con DM1 a través de una consulta multicéntrica nacional siguiendo la metodología Delphi, al ser reconocida como una herramienta validada científicamente que facilita la llegada a acuerdos entre expertos8.
El proyecto se inició en marzo de 2013 con la búsqueda bibliográfica sistemática a través de PubMed y Google Scholar a partir de publicaciones científicas y otras fuentes de suficiente confianza. Se seleccionaron 62 afirmaciones en cuanto al manejo del paciente con DM1, que se dividieron en 3 bloques: 11 sobre aspectos generales, 29 relacionadas con el tratamiento insulínico y 22 con la gestión del paciente.
Inicialmente mostraron interés y se inscribieron en el proyecto 177 expertos en la materia, participando activamente 164. Se realizaron 2 circulaciones Delphi vía correo electrónico personal, entre los meses de junio y diciembre de 2013, en las que se valoraba el grado de acuerdo con cada ítem, aplicando una escala Likert del 1 al 9 (de menor a mayor grado de acuerdo respectivamente), en el que los 3 valores superiores (7, 8 y 9) indicaban la aceptación de la tesis (acuerdo), los 3 inferiores (1, 2 y 3) el rechazo (desacuerdo) y los valores intermedios (4, 5 y 6) no definían ninguna de estas 2 posturas, considerándose indeterminados por resultar dudosos.
Se realizó un análisis descriptivo de cada afirmación con las herramientas estadísticas de Microsoft Excel versión 2012, determinándose el número de respuestas, media, mediana, moda, valor mínimo, valor máximo y cuartiles, así como sus medidas de dispersión, desviación estándar de la media (DE), rango intercuartílico (RIC) y el coeficiente de variación (CV).
Para ratificar el acuerdo de una forma conjunta y consistente, se exigió el cumplimiento simultáneo de media ≥7, mediana ≥7, DE ≤1, RIC≤1 y CV ≤ 0,25, considerándose la media y mediana pues, aunque la primera resulta de sencilla comprensión y fácil manejo aritmético, la mediana es menos sensible a los valores extremos y resulta mejor medida de la tendencia central en distribuciones asimétricas9. Además, dado que la DE, RIC y el CV representan la dispersión con respecto a los valores centrales, se les permitió un escaso margen.
En consecuencia, hubo acuerdos que no fueron ratificados consistentemente si no cumplían alguno de los criterios arriba indicados.
Se consideraron resultados inconsistentes aquellos cuyos valores centrales se situaban entre los valores intermedios (4, 5 y 6).
Todo ello se cruzó con los aspectos de segmentación de los participantes: comunidad autonómica del lugar de trabajo, sexo, edad, grado de formación y años de experiencia desde licenciatura, analizándose la diferencia mediante la prueba t de Student y chi-cuadrado (χ2).
ResultadosDe los 164 expertos que respondieron al primer cuestionario (tabla 1), completaron también la segunda circulación y consiguientemente el proceso Delphi 150 (91,46%), pertenecientes a 40 provincias de las 17 comunidades autónomas españolas.
Grupo de trabajo MIPDI-1 (en orden alfabético de primer apellido)
| Participantes | Centro de trabajo | Participantes | Centro de trabajo | Participantes | Centro de trabajo |
|---|---|---|---|---|---|
| Abad, A. | H.U. Puerta de Hierro | García, R. | H.U. Gregorio Marañón | Nso, A.P. | H.C. San Juan |
| Abellán, P. | H. General de Castellón | García, I. | H. Punta Europa | Núñez, F.J. | H.U. de Basurto |
| Acha, J. | H.U. Miguel Servet | García, J.A. | H. de Cruces | Ortega, M. | H.U. Fundación Jiménez Díaz |
| Acosta, D. | H.U. Virgen del Rocío | Gea, J.M. | H. Marina Baixa | Ortego, J. | H.U. Puerta del Mar |
| Aguilar, E. | H. de Alcañiz | Gifre, G. | H. Dr Josep Trueta | Padillo, J.C. | H.U. Reina Sofía |
| Aguilera, E. | H. German Trías i Pujol | Gil, M.T. | H. Virgen de la Concha | Palacios, N. | H.U. Puerta de Hierro |
| Aguillo, E. | H.C.U. de Zaragoza | Giménez, M. | H. Clinic Universitari | Palma, M. | H. de Valdepeñas |
| Albert, L. | H. Parc Taulí | Gimeno, J.A. | H.C.U. Lozano Blesa | Parreño, E. | H. Vega Lorenzo Guirao |
| Alcón, J.J. | Consorcio H.U. de Valencia | Girbés, J. | H. Arnau de Vilanova en Valencia | Pascual, M. | H.U. Morales Meseguer |
| Álvarez, F. | H.U. La Paz | Gómez, F.J. | Complejo H. Mancha Centro | Pedrianes, P. | H.U. Dr. Negrín |
| Antón, T. | H.U. de Mótoles | Gómez, A.L. | H. Infantil Virgen del Rocío | Peláez, N. | H. U. Príncipe de Asturias de Alcalá de Henares |
| Arroyo, F.J. | H.U. Materno Infantil y Perpetuo Socorro | Gómez, J. | H. La Ribera | Pérez, S. | H. Comarcal del Noroeste |
| Aulinas, A. | H. Vall d’Hebrón | Gonzales, N. | H. U. Príncipe de Asturias de Alcalá Henares | Pérez, O. | H. Clínico |
| Bandrés, O. | H. Royo Villanova | González, C. | H.U. Gregorio Marañón | Pérez, J. | H. de Mendaro |
| Barquero, J. | H. Tierra de Barros | González, C. | H. Santa Creu I Sant Pau | Pí Barrio, J.J. | H.U. de Burgos |
| Bellido, V. | H.U. Central de Asturias | González, A. | Dpto. de Medicina Univ. de Granada | Pinés, P.J. | H.G. de Almansa |
| Bellido, D. | Complejo H.U. de Ferrol | González, N. | H.U. La Paz | Pizarro, E. | H. de Mataró |
| Bermúdez, J.A. | H. Virgen Macarena | Grau, G. | H.U. de Cruces | Prados, M. | H. de Martorell |
| Berrade Zubiri, S. | Complejo H. de Navarra | Guijarro, G. | H.U. de Getafe | Ramón, M. | H. Sant Joan de Déu |
| Blanco, B. | H. de Nuestra Señora del Prado | Hawkins, M.M. | H. Infanta Sofía | Ramos, A. | H.U. I Politécnic La Fe |
| Blasco, L. | H. de Sagunto | Hernández, M.E. | H. Infanta Cristina | Ramos, I. | H. de Requena |
| Boix, E. | H.G.U. de Elche | Hervás, E. | H.G.U. de Santa Lucía | Reyes, R. | H. Rafael Méndez |
| Botana, M.A. | H.U. Lucus Augusti | Jiménez, B. | H. Juan Ramón Jiménez | Rica, I. | H. de Cruces |
| Cabrera, P. | H.U. de Canarias | Julián, M.T. | H.U. Germán Trías i Pujol | Rius, F. | H. Arnau de Vilanova de Lérida |
| Campos, V. | H.U. I Politécnic La Fe | Lain, M.T. | H. de Elda | Riveiro, J. | H.U. Santa Cristina |
| Cancela, V. | H. Donostia | Lobón, J.A. | Universidad de Granada | Rodríguez, M. | H.U. Madrid Montepríncipe |
| Cano, A. | Corporacio Sanitaria Parc Taulí | López, M.J. | H.C.U. de Valencia | Rodríguez, I. | H. Son Llatzer |
| Cañas, R.M. | H.U. Santa Lucía | López, L.M. | Complejo H. de Albacete | Romero, M.M. | H. Virgen Macarena |
| Carcavilla, A.J. | H. Virgen de La Salud | López, J. | H. Virgen de la Salud | Ropero, E. | H. de Mataró |
| Cardona, R. | H. Sant Joan de Déu | López-Cáceres, C. | Complejo H. de Cáceres | Rossetti, P. | H. Francisco de Borja |
| Caro, J. | H.C.U. de Valencia | López-Canti, L.F. | H. Virgen de Valme | Ruiz, R. | H.G.U. de Albacete |
| Carral, F. | H.C. de Puerto Real | Losada, F. | H. Virgen del Rocío | Ruiz, E. | H.U. de Burgos |
| Carretero, J. | H. de Zafra | Luque, M. | H. Ramón y Cajal | Sambo, M.E. | H.U. Gregorio Marañón |
| Casal, F. | H. de Cabueñas | Macías, F.J. | H.G. del Sas Jerez | Sangil, I. | H.U. Marqués de Valdecilla |
| Castaño, L. | H. de Cruces | Maldonado, J.A. | H. Serranía de Ronda | Santiago, L.F. | Complejo Asistencial de Zamora |
| Casteràs, A. | H. Val d’Hebrón | Mancha, I. | H.C. Virgen de la Victoria | Santos, M.A. | H.G. del SAS Jerez |
| Checa, P. | H. San pedro de Alcántara | Manzano, G. | H. Reina Sofía | Sastre, J. | Complejo H. de Toledo |
| Chicharro, S. | H. de Mollet | Martín, P. | H.U. La Paz | Segovia, R. | H. de Sagunto |
| Chico, A.I. | H. Santa Creu i Sant Pau | Martín, D. | H. San Roque | Sobrino, A. | Gabinete Médico Asistencial Hernán Cortés |
| Ciudin, A. | H.U. Vall d’Hebrón | Martínez, P. | H.U. Severo Ochoa de Leganés | Sojo, L. | H.U. Dr. Josep Trueta |
| Civantos, S. | H. de Fuenlabrada | Martínez Salinas, M.A. | H.U. San Pedro | Suárez, L. | H. Sant Joan de Déu |
| Codina, M. | H.U. Son Espases | Martínez, I. | H. La Ribera | Tapia, M.J. | H.G.U. Carlos Haya |
| Dalama, B. | H.U. Vall d’Hebron | Mascareño, M.I. | H.U. de Canarias | Tejera, C. | H. Infanta Cristina |
| De Castro, P. | H.U. Miguel Servet | Mateo, R. | H. Ramón y Cajal | Tenorio, C. | H.U. Reina Sofía |
| De la Lama, G. | H. Río Carrión | Menéndez, E. | H.U. Central de Asturias | Tomé, M. | H. Quirón de Málaga |
| Díez, I. | H.U. de Álava | Merino, J.F. | H.U. I Politécnic La Fe | Tort, T. | H. de Osuna |
| Domínguez, J.R. | H.U. de San Juan | Morales, C. | Virgen Área H. Virgen Macarena | Ugarte, E. | H.U. de Basurto |
| Echeverria, M.T. | H.U. Rey Juan Carlos de Móstoles | Moreira, M. | Complejo Asistencial de Palencia | Valdés, S. | H.C.U. Carlos Haya |
| Escalada, F.J. | Clínica Universidad de Navarra | Moreno, A. | Complejo H. Jaén | Varsavsky, M. | H. de Sant Pau i Santa Tecla |
| Fernández, M.M. | H.U. Dr. Josep Trueta | Moreno, J. | H.G.U. de Ciudad Real | Vich, F. | H. INCA |
| Fernández, P. | Complejo H.U. Pontevedra | Moreno, F. | H.U. I Politécnico La Fe | Vidal, I. | H.U. Lucus Augusti |
| Fernández, M.C. | H. de Basurto | Moreno, C. | H. Torrecárdenas | Villaplana, M. | H.U. Parc Taulí |
| Ferrer, M. | H.C.U. Virgen de Arrixaca | Morera, C. | Centro Médico Zaragoza | Villar, M.R. | H. de Fuenlabrada |
| Ferri, J. | H. de Manises | Näf, S.D. | H. Joan XXIII | Zafón, C. | H.U. Vall d’Hebrón |
| Galicia, I. | H. de Torrejón | Navarro, I. | H. de Elda |
Pertenecían al ámbito urbano el 92,67% y al rural el 7,33%. El 58,70% eran mujeres. La edad media fue de 42 años (DE 9,03), siendo 40 años (DE 7,73) para las mujeres y 46 años (DE 9,72) en el caso de los hombres. La experiencia media se situaba en 15 años (DE 8,61); 13 años (DE 7,57) entre las mujeres y 18 (DE 9,03) en los hombres; con una trayectoria laboral media en el ámbito urbano de 15 años (DE 8,65) y en el entorno rural de 14 años (DE 8,24).
El análisis del grado de acuerdo agregado solo se realizó sobre las respuestas de quienes completaron ambas circulaciones Delphi.
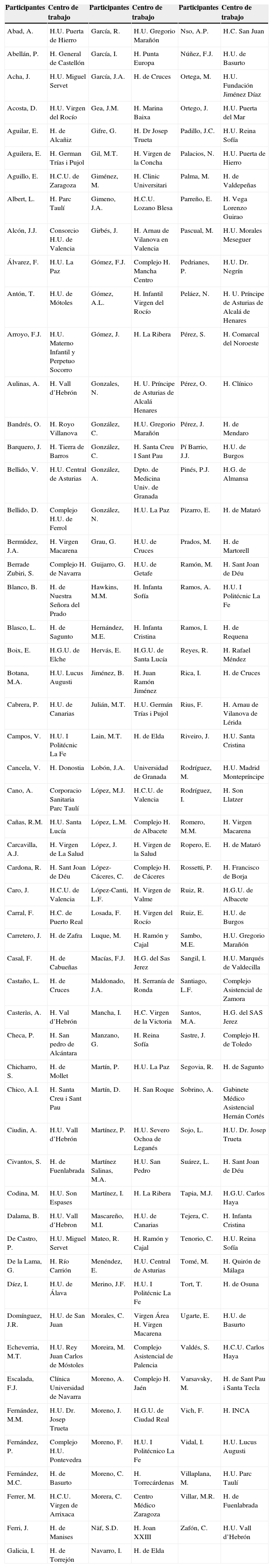
A partir de la exigencia de criterios simultáneos referidos a la media, mediana, DE, RIC y CV, fueron ratificadas consistentemente 5 de las 11 consideraciones de carácter general seleccionadas (tabla 2)1,6,7,10,11.
Valoración del acuerdo con las recomendaciones seleccionadas de carácter general en la DM1
| Consideraciones generales | Media | DE | Mediana | RIC | Moda | CV | Grado de acuerdo |
|---|---|---|---|---|---|---|---|
| La hiperglucemia (tanto basal como posprandial), causa estrés oxidativo, inflamación y disfunción endotelial. | 8 | 0,90 | 8 | 1 | 9 | 0,11 | Consistente |
| El mal control de la glucemia es un factor directamente relacionado con complicaciones como nefropatía y polineuropatía. | 9 | 0,76 | 9 | 1 | 9 | 0,09 | Consistente |
| El mal control de la glucemia es uno de los factores más directamente relacionados con la progresión de la retinopatía diabética. | 9 | 0,57 | 9 | 1 | 9 | 0,07 | Consistente |
| Se ha demostrado que las hipoglucemias repetidas ocasionan un descenso del umbral glucémico a partir del cual se desencadena la respuesta contra-reguladora, lo que dificulta la recuperación en hipoglucemias posteriores. | 9 | 0,63 | 9 | 1 | 9 | 0,07 | Consistente |
| Se ha demostrado que las hipoglucemias repetidas ocasionan una peor respuesta ante nuevas hipoglucemias posteriores. | 8 | 0,69 | 8 | 1 | 9 | 0,08 | Consistente |
| La variabilidad glucémica parece jugar un papel clave en la génesis y evolución de las complicaciones crónicas de la diabetes mellitus (DM). | 8 | 1,22 | 8 | 2 | 8 | 0,16 | ConsistenteNo consistente |
| La hiperglucemia posprandial juega un papel importante en el riesgo microvascular, aunque los niveles de glucosa en ayunas estén normales o muy levemente elevados. | 7 | 1,41 | 8 | 1 | 8 | 0,19 | ConsistenteNo consistente |
| Las hipoglucemias se asocian a mayor morbimortalidad cardiovascular. | 8 | 1,54 | 8 | 2 | 8 | 0,20 | ConsistenteNo consistente |
| En pacientes con diabetes mellitus tipo 1 (DM1), las hipoglucemias suelen asociarse a deterioro cognitivo a largo plazo. | 7 | 1,50 | 7 | 2 | 7 | 0,22 | ConsistenteNo consistente |
| Los picos y valles en el nivel de glucemia se relacionan directamente con el aumento del riesgo cardiovascular entre otros. | 7 | 1,14 | 7 | 1 | 7 | 0,16 | ConsistenteNo consistente |
| La mortalidad por enfermedad coronaria no presenta un aparente umbral para el inicio del riesgo. | 7 | 2,69 | 7 | 1 | 7 | 0,40 | ConsistenteNo consistente |
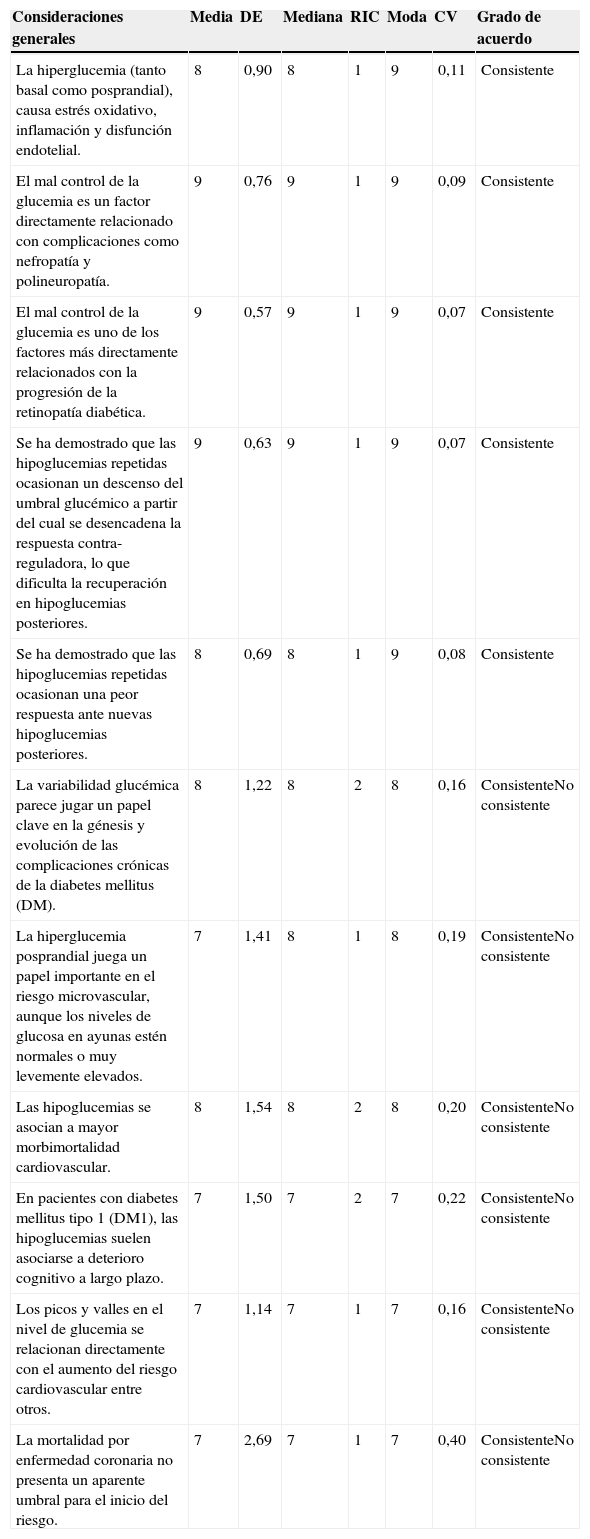
De las 29 afirmaciones y recomendaciones referidas al tratamiento con insulina, hubo consistencia en el acuerdo de 9 de ellas (tabla 3)1,7,10,12–16.
Valoración del acuerdo con las recomendaciones seleccionadas referidas al tratamiento insulínico de la DM1
| Tratamiento insulínico | Media | DE | Mediana | RIC | Moda | CV | Grado de acuerdo |
|---|---|---|---|---|---|---|---|
| El tratamiento de la DM1 debe basarse en una valoración completa actual y previa, que englobe las cifras de glucemia, la presencia de complicaciones crónicas, la asociación de otros factores de riesgo cardiovascular y el nivel de implicación del paciente | 9 | 0,53 | 9 | 0 | 9 | 0,06 | Consistente |
| Debe ser integrado e integrador, coordinado y multidisciplinario, así como personalizado para cada paciente | 9 | 0,58 | 9 | 0 | 9 | 0,07 | Consistente |
| Es fundamental conseguir un control glucémico sin hiperglucemia, y sin incrementar el riesgo de hipoglucemia | 9 | 0,50 | 9 | 0 | 9 | 0,06 | Consistente |
| El control ideal del paciente debe garantizar el adecuado nivel glucémico incluso tras las comidas | 9 | 0,52 | 9 | 1 | 9 | 0,06 | Consistente |
| Con respecto al tratamiento de la diabetes, debe conseguirse además normalizar el metabolismo de las grasas, proteínas y de los hidratos de carbono | 8 | 0,72 | 9 | 1 | 9 | 0,09 | Consistente |
| Para el tratamiento óptimo de la DM1 se precisaría contar con insulinas que tras su administración alcanzaran niveles lo más parecidos posible a la secreción fisiológica | 9 | 0,65 | 9 | 0 | 9 | 0,07 | Consistente |
| La insulina de acción rápida ideal ha de tener un mecanismo de acción predecible y común a cualquier perfil de pacientes | 8 | 0,80 | 9 | 1 | 9 | 0,09 | Consistente |
| Los análogos de insulina han permitido una mayor flexibilidad en el horario y selección de los alimentos, un menor riesgo de hipoglucemia y mejor calidad de vida | 9 | 0,72 | 9 | 1 | 9 | 0,08 | Consistente |
| Los candidatos al tratamiento con bomba de infusión subcutánea continua de insulina deberán tener un alto nivel de educación en diabetes | 9 | 0,78 | 9 | 1 | 9 | 0,09 | Consistente |
| Es preferible comenzar el tratamiento intensificado con insulina (basal+prandial) precozmente | 8 | 1,44 | 8 | 2 | 9 | 0,18 | No consistente |
| El tratamiento intensificado con insulina reduce las complicaciones microvasculares y también se asocia a una menor morbimortalidad cardiovascular a largo plazo (efecto memoria metabólica) | 8 | 1,45 | 8 | 1 | 9 | 0,17 | No consistente |
| Las insulinas premezcladas tienen su ventaja en la reducción en el número de inyecciones y en evitar posibles errores del propio usuario en la mezcla manual de insulina rápida e insulina NPH (neutral hagedom protamina) | 7 | 1,37 | 8 | 1 | 8 | 0,18 | No consistente |
| En adultos con DM1, la insulina glargina reduce el riesgo de ocasionar hipoglucemias frente a la NPH (insulina lenta utilizada hasta la salida de la glargina) | 9 | 1,21 | 9 | 1 | 9 | 0,14 | No consistente |
| Para controlar el nivel glucémico del paciente, es necesario hacer frecuentes ajustes de dosis de insulina | 8 | 1,04 | 8 | 1 | 9 | 0,13 | No consistente |
| Al contrario que la insulina regular, en la que la duración del tiempo de actividad máxima aumenta al incrementarse la dosis, en los análogos de la insulina de acción rápida el tiempo de acción máxima es independiente de la dosis | 7 | 1,35 | 8 | 1 | 8 | 0,18 | No consistente |
| En pacientes adultos, la posibilidad de seleccionar el tratamiento con análogos de insulina rápidos o lentos, se adapta mejor para el control glucémico, causando menos episodios hipoglucémicos que la insulina humana | 8 | 1,68 | 9 | 1 | 9 | 0,20 | No consistente |
| La posibilidad de administrar insulina tras la comida facilita el control en pacientes con ingesta oral imprevisible | 8 | 1,13 | 8 | 1 | 8 | 0,14 | No consistente |
| Es muy deseable una insulina rápida que pueda aplicarse con cierta variabilidad en el plazo después de las comidas | 8 | 1,13 | 8 | 2 | 8 | 0,14 | No consistente |
| Para determinar el momento de administrar un análogo de insulina rápida (antes, durante o después de la ingesta), debe tenerse en cuenta la glucemia preprandial | 8 | 1,30 | 8 | 2 | 8 | 0,16 | No consistente |
| En general, la insulina de acción rápida proporciona mayor flexibilidad en su administración | 8 | 1,02 | 8 | 1 | 8 | 0,13 | No consistente |
| Para conseguir que las insulinas se ajusten lo más posible a la secreción fisiológica, es necesario combinar una insulina de acción lenta, para mantener un nivel basal continuo, a la vez que otra insulina de acción rápida tras cada comida (posprandial) | 8 | 1,47 | 9 | 1 | 9 | 0,18 | No consistente |
| En el caso de las insulinas lentas, es especialmente importante la acción a nivel hepático sobre la glucosa y su conversión a glucógeno o ácidos grasos, tal y como ocurre durante la secreción fisiológica de insulina en una persona no diabética | 7 | 1,53 | 7 | 1 | 7 | 0,21 | No consistente |
| Las insulinas premezcladas solo son adecuadas en situaciones muy controladas, pues dificulta el ajuste de la insulina en situaciones de desequilibrio posprandial | 7 | 1,67 | 7 | 2 | 8 | 0,24 | No consistente |
| En adultos con DM1, la insulina glargina reduce el riesgo de ocasionar hipoglucemias frente a las de liberación rápida | 8 | 2,14 | 8 | 2 | 8 | 0,29 | No consistente |
| La insulinoterapia basal-bolo, administrada mediante infusores continuos de insulina (bombas de insulina), parece ser una terapia efectiva y segura para obtener un buen control metabólico en pacientes con DM1, si bien su coste no permite que sea planteada como terapia universal | 8 | 3,20 | 8 | 2 | 8 | 0,42 | No consistente |
| La instauración del tratamiento con bomba de infusión subcutánea continua de insulina está limitada por cuestiones como el apoyo preciso de un equipo sanitario experto, coste, etc. | 8 | 1,27 | 8 | 1 | 8 | 0,16 | No consistente |
| La administración de análogos de insulina lenta es mejor hacerla inmediatamente después de la cena que al acostarse | 5 | 1,99 | 5 | 3 | 5 | 0,41 | Inconsistente |
| Para instaurarse la bomba de insulina en un paciente, ha de ser porque se considere en ese caso, el único medio posible para controlar la glucemia y evitar las oscilaciones | 6 | 2,16 | 6 | 3 | 6 | 0,35 | Inconsistente |
| Las bombas de insulina no han demostrado suficientemente su efectividad en pacientes pediátricos | 4 | 2,21 | 3 | 2 | 3 | 0,61 | Inconsistente |
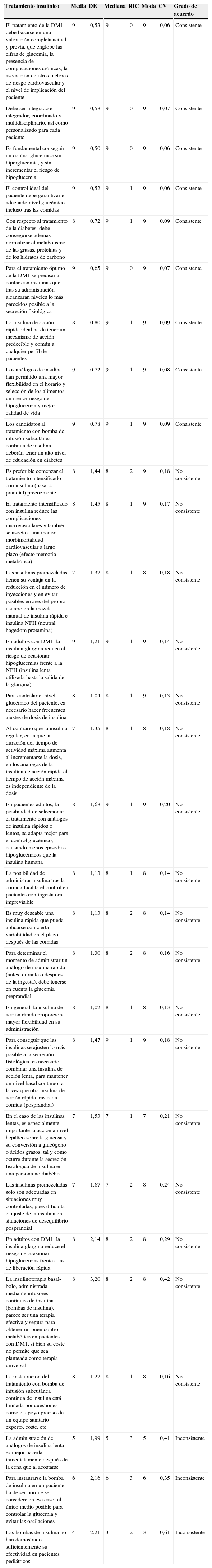
En cuanto a las 22 cuestiones sobre el seguimiento y la gestión del paciente con DM1, el grado de acuerdo fue consistente en 7 (tabla 4)12,17–24.
Valoración del acuerdo con las recomendaciones seleccionadas sobre gestión de la DM1
| Seguimiento y gestión del paciente | Media | DE | Mediana | RIC | Moda | CV | Grado de acuerdo |
|---|---|---|---|---|---|---|---|
| La automonitorización y el automanejo son la base de la educación diabetológica, que también incluye el conocimiento de los componentes y características de la dieta, así como el desarrollo racional de ejercicio físico | 9 | 0,70 | 9 | 0 | 9 | 0,08 | Consistente |
| La educación diabetológica siempre ha de ser el primer escalón en el tratamiento de la DM1 y su no cumplimentación e insistencia será una de las principales causas de fracaso en alcanzar los objetivos terapéuticos | 9 | 0,76 | 9 | 1 | 9 | 0,09 | Consistente |
| En la educación diabetológica es importante el aprendizaje del recuento de raciones de hidratos de carbono de cara al correcto ajuste de la dosis de insulina prandial | 8 | 0,88 | 9 | 1 | 9 | 0,10 | Consistente |
| El autoanálisis de la glucemia realizado por el propio paciente es una de las piedras angulares del cuidado de la DM1 | 9 | 0,80 | 9 | 0 | 9 | 0,09 | Consistente |
| Durante la transición a la adolescencia, en los pacientes con DM1 se producen descensos significativos, tanto en el control glucémico (aumento de HbA1c), como en la adherencia (medida como automedición de glucemias capilares) | 8 | 0,91 | 8 | 1 | 8 | 0,11 | Consistente |
| Los pediatras endocrinólogos, trabajando en colaboración con el paciente y la familia, deben preparar al adolescente para la transición a endocrinología de adultos, empezando al menos un año antes de dicha transición | 8 | 0,86 | 8 | 1 | 8 | 0,10 | Consistente |
| Los pacientes alcanzan mayor autonomía y confianza en el control de su enfermedad bajo la supervisión de los especialistas y con la posibilidad de comunicación | 8 | 1,00 | 8 | 1 | 8 | 0,12 | Consistente |
| La falta de adherencia terapéutica en el adolescente se debe en muchos casos a que no asume tal responsabilidad | 8 | 1,10 | 8 | 2 | 8 | 0,14 | No consistente |
| La hemoglobina glucosilada (HbA1c) ha demostrado ser el parámetro más útil para evaluar el grado de control metabólico | 8 | 1,10 | 9 | 1 | 9 | 0,13 | No consistente |
| El aumento de la frecuencia de las determinaciones mejora significativamente el control de la glucosa (evaluada con HbA1c) | 8 | 0,96 | 8 | 2 | 9 | 0,12 | No consistente |
| Los sistemas de monitorización de glucosa en tejido subcutáneo aportan beneficios en la mejora del control glucémico (HbA1c) y en la disminución de la variabilidad glucémica en pacientes con DM1 en tratamiento intensivo | 8 | 1,26 | 8 | 1 | 8 | 0,16 | No consistente |
| La integración del glucómetro en un elemento tan común como el teléfono móvil presenta múltiples ventajas para estos pacientes: facilita la transmisión, disposición de los parámetros, etc. | 8 | 1,01 | 8 | 1 | 8 | 0,13 | No consistente |
| La consulta a través de una plataforma de telemedicina tiene grandes ventajas económicas, reduciendo costes directos (tiempo de consulta, etc.), e indirectos (desplazamientos, etc.) | 8 | 1,10 | 8 | 1 | 8 | 0,15 | No consistente |
| La plataforma de telemedicina es especialmente útil en DM1 porque el paciente es un sujeto activo en el curso de su enfermedad | 8 | 1,03 | 8 | 1 | 8 | 0,13 | No consistente |
| Para conseguir un buen ajuste de pauta y dosis de insulina, el diabético deberá realizarse al menos 4 controles glucémicos diarios | 8 | 1,22 | 8 | 2 | 8 | 0,16 | No consistente |
| Disponer de la desviación estándar (DE) junto a la media de glucemia, hace la medida más fiable que si solo se dispone de la cifra de glucemia | 8 | 1,56 | 8 | 1 | 8 | 0,20 | No consistente |
| La información de la desviación estándar (DE) referida a cierto periodo de tiempo es importante de cara a medir la variabilidad de los niveles en el paciente | 8 | 1,78 | 8 | 1 | 8 | 0,23 | No consistente |
| Una plataforma de telemedicina garantiza el disponer de más información, y actualizada (niveles de glucosa, datos higiénico-dietéticos, etc.), que si fuera solo presencial | 7 | 1,16 | 7 | 1 | 7 | 0,16 | No consistente |
| Una plataforma de telemedicina facilita el abordaje de nuevos conceptos y dianas terapéuticas, como el control posprandial o la variabilidad glucémica | 7 | 1,41 | 7 | 1 | 7 | 0,20 | No consistente |
| Una plataforma de telemedicina contribuye a la «personalización» del tratamiento y su seguimiento | 7 | 1,39 | 8 | 1 | 8 | 0,19 | No consistente |
| El paciente, a través de la consulta mediante una plataforma de telemedicina, debería realizar una transmisión de información con una periodicidad mínima mensual | 7 | 1,70 | 7 | 2 | 7 | 0,25 | No consistente |
| En general todos los pacientes, y en especial los portadores de bombas de infusión, son candidatos a la utilización de una plataforma de telemedicina | 8 | 1,18 | 8 | 1 | 8 | 0,16 | No consistente |
No hubo ningún desacuerdo consistente (media o mediana menor o igual a 3 con DE y RIC ≤ 1) en ninguna de las 62 recomendaciones seleccionadas de la literatura.
No se observaron diferencias estadísticamente significativas entre las comunidades autonómicas, el entorno de trabajo, el sexo, la edad, ni los años de experiencia de los participantes (p>0,05).
DiscusiónAunque en general no se considera necesario que los expertos en un panel Delphi sigan una determinada distribución, es importante señalar que hubo representación de todas las comunidades autónomas, que en el caso español tienen transferidas las competencias sanitarias, y por ello, podría existir algún grado de variación en el abordaje global del tratamiento de la DM1.
Como cabía suponer, no ha habido ningún desacuerdo con ninguna de las afirmaciones hechas por otros expertos con anterioridad, aunque efectivamente solo hayan sido ratificadas consistentemente en cuanto al manejo del paciente con DM1, 20 de las 64 afirmaciones seleccionadas (31,25%).
Los parámetros de segmentación presentaban una considerable dispersión, lo que no permitió su comparación. En todo caso, las características y el entorno de trabajo de los participantes no difieren de los datos que poseen la Organización Médica Colegial y el Instituto Nacional de Estadística25.
Existe un acuerdo consistente con el hecho de que deben evitarse tanto las hiperglucemias como las hipoglucemias. Las hiperglucemias por su demostrada relación con complicaciones microvasculares, reconociéndose su papel en la disfunción endotelial. Por otra parte, las hipoglucemias de repetición se contemplan como una situación de alto riesgo para la aparición de nuevos eventos hipoglucémicos. De los supuestos que no alcanzaron el grado de consistencia establecido para el acuerdo, se encuentran el papel de la variabilidad glucémica y de la glucemia posprandial en la aparición de las complicaciones de la DM1, tanto micro- como macrovasculares. Tampoco alcanza el grado de consistencia la afirmación referida a que las hipoglucemias se asocian a mayor morbimortalidad cardiovascular, aunque con unos valores de media y mediana de 8.
Se consideró como tratamiento óptimo de la DM1 la utilización de insulinas que mimeticen la secreción fisiológica tanto de forma basal como tras las comidas. En tal sentido, no ha sido consistente el acuerdo de que «las insulinas premezcladas tengan como ventaja reducir el número de inyecciones y evitar posibles errores del propio usuario»16,26, observándose ciertamente en la práctica clínica habitual de la DM1 un bajo uso de estas mezclas. Sin embargo, sí se les reconoce a los análogos de insulina una mayor flexibilidad en el horario y selección de los alimentos, menor riesgo de hipoglucemia y una mejor calidad de vida.
Gran número de guías consideran el régimen «basal+bolos» como la pauta que permite mayor flexibilidad, uniendo una insulina de acción lenta, para mantener un nivel basal continuo, con otra insulina de acción rápida (que debe ser predecible y común a la mayoría de los perfiles de pacientes según el actual consenso) que pueda ser administrada antes o incluso después (de forma excepcional) de la ingesta de comidas inesperadas27.
Hay 2 afirmaciones que no alcanzan el acuerdo unánime según el exigente criterio establecido, pues en ambos casos se excede el límite de variabilidad establecido para la DE a pesar de cumplirse el resto de parámetros. La primera, referida al tratamiento intensificado con insulina para reducir las complicaciones microvasculares, se asocia a una menor morbimortalidad cardiovascular a largo plazo (efecto memoria metabólica), a pesar de que el estudio DCCT y su posterior ampliación (EDIC) demostraron claramente que el tratamiento intensivo con insulina reduce las complicaciones y su beneficio es mayor cuanto más pronto se consigue28. La segunda de ellas: «en adultos con DM1, la insulina glargina reduce el riesgo de ocasionar hipoglucemias frente a la NPH (Neutral Protamine Hagedorn, insulina lenta utilizada hasta la salida de la glargina)», cuando es la ventaja que más claramente ha aportado la insulina glargina respecto a la insulina NPH29.
Por otra parte, en este segundo bloque referido al tratamiento insulínico, hubo 3 afirmaciones con medias de 4, 5 y 6, por tanto, indeterminadas. Dos de ellas referidas a las bombas de insulina, y la otra al momento de la administración de análogos de insulina lenta, que rechazan que sea mejor hacerla inmediatamente después de la cena, en lugar de al acostarse.
En cuanto a la gestión del paciente, la educación diabetológica es sin duda primordial y aunque siempre ha de tenerse presente, en algunos momentos hay que prestarle una atención especial, como puede ser antes y durante la transición de paciente con DM1 adolescente desde el equipo de Diabetológica Pediátrica a la Unidad de Diabetes del Adulto. En este momento ha de hacerse una reeducación del paciente centrada en él mismo, dejando por lo tanto el papel de la familia en un segundo plano. De hecho existe acuerdo consistente en que durante la adolescencia es frecuente una peor adherencia terapéutica y, por lo tanto, un empeoramiento del control glucémico. Por ello resulta de utilidad desarrollar programas específicos diseñados para el adolescente, que lo apoyen en la aceptación de su enfermedad y en integrar el tratamiento adecuado de la DM1 con el resto de sus experiencias vitales.
Quedan muy cerca del grado de acuerdo diferentes afirmaciones relacionadas con la realización de los controles de glucemia capilar (número mínimo de determinaciones), con el hecho de que la hemoglobina glucosilada (HbA1c) sea el parámetro más útil para evaluar el grado de control metabólico y con la relación entre el uso de los sistemas de monitorización de glucosa en tejido subcutáneo y el beneficio que aportan en la mejora del control glucémico y en la disminución de la variabilidad glucémica en pacientes con DM1 en tratamiento intensivo.
No se observa un criterio unánime en cuanto a las ventajas de las «plataformas de telemedicina» lo que puede ser debido a que posiblemente esta herramienta aún no se considera la vía óptima de comunicación para la mayoría de los pacientes y personal sanitario. Sin embargo, sí se han demostrado ventajas objetivas en determinado perfil de pacientes, derivadas de disponer de la información actual y evolutiva en cualquier momento y lugar, de conocer el registro de los niveles glucémicos y de las complicaciones, lo que facilita la personalización del tratamiento, y por último, ventajas derivadas de la comodidad y del ahorro de costes20,30.
Concluiríamos, que aunque no se está en desacuerdo con las afirmaciones expresadas por expertos anteriores, no todas han sido ratificadas. Resulta inequívocamente que:
- •
Tan importante es el control glucémico basal (preprandial) como posprandial.
- •
Se relaciona el inadecuado control glucémico con las alteraciones vasculares, nefropatía, polineuropatía y retinopatía. Además las hipoglucemias repetidas ocasionan inconvenientes en su posterior detección y manejo.
- •
Para el tratamiento óptimo de la DM1 se precisaría contar con insulinas que no tengan variabilidad de acción y cuyo perfil fuera lo más parecido a la secreción endógena de insulina. Los análogos de insulina han permitido una mayor flexibilidad en el horario de su administración y en la ingesta de alimentos, con un menor riesgo de hipoglucemia y mejoría de la calidad de vida de los pacientes.
- •
La educación diabetológica y el autocontrol por parte del paciente son piezas clave para el control de la DM1.
- •
El seguimiento de la DM1 debe ser integrado e integrador, coordinado y multidisciplinario, así como personalizado para cada paciente y, en especial, durante la adolescencia pues suele acompañarse de un empeoramiento en el control y en la adherencia al tratamiento.
- •
A partir de esta experiencia se hace necesario promover, desde las 3 sociedades implicadas, la actividad conjunta de los profesionales implicados multidisciplinariamente con los pacientes y sus familiares y además, difundir los resultados entre todos los implicados en el tratamiento de la DM 1, al apuntar aspectos claves que deben ser especialmente atendidos.
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesTrabajo financiado por SANOFI-AVENTIS SA.
A todos los participantes (tabla 1), que han contribuido con sus valoraciones; a Sanofi-Aventis S.A., que ha financiado la actividad respetando la independencia de los promotores, participantes y autores; y a Bate Scientia Salus S.L., agencia científica independiente encargada como secretaría técnica del soporte del proyecto.