Hemos leído con interés el artículo de San Román-Terán et al1 sobre el papel de la comorbilidad asociado a la insuficiencia cardiaca (IC). Este proceso se comporta de modo epidémico, produciendo unos 80.000 ingresos/año en España, siendo la primera causa de ingreso en los mayores de 65 años y la tercera de mortalidad cardiovascular tras la cardiopatía isquémica (CI) y la enfermedad cerebrovascular. Las hospitalizaciones crecen permanentemente, y en Andalucía aumentaron un 230% cuando se consideraron los casos bajo el código 428 de la CIE9-MC en el periodo 1990-20002.
Recientemente el estudio PRICE3 reportó una prevalencia del 7%, discretamente superior a los resultados de Cortina4 (prevalencia del 5%) en el primer trabajo poblacional español. Aunque la incidencia aumenta con la edad, su ajuste etario no ha cambiado sustancialmente en los últimos 20 años. Se espera un aumento en la incidencia debido al envejecimiento poblacional, el aumento de supervivencia frente a la CI y el incremento de casos por dos agentes causales: obesidad y diabetes.
Analizar el conjunto mínimo básico de datos (CMBD) presenta ventajas (registros voluminosos y exhaustivos) pero también inconvenientes por la heterogeneidad de algunas codificaciones, y especialmente por la adscripción del diagnóstico principal en pacientes con CI que desemboca en IC (suele codificarse como primer diagnóstico la CI, siendo un sesgo de selección considerable); el resultado que los autores destacan (edad media superior en mujeres ingresadas en Medicina Interna [SMI] en comparación con Cardiología) requiere puntualizar que el análisis de datos no agrupados por servicios suele mostrar este resultado.
Un trabajo propio sobre pacientes mayores de 45 años ingresados por el grupo relacionado de diagnóstico (GRD) 127 (IC&Shock) en 2002 evidenció un 58% de mujeres, edad media de 75,98 años en mujeres vs 72,29 en varones, independientemente del servicio; estos resultados se basaron en casos seleccionados mediante el GRD 127 y no en rúbricas específicas de la CIE-9MC en el diagnóstico principal como en un trabajo previo del San Román que evaluó las altas por IC en el periodo 1998-20025, quien contempló la variable GRD en el contexto de su análisis pero no partió de este criterio para la selección de los casos.
La IC aumenta con la edad y, dada la mayor supervivencia de las mujeres, es esperable un mayor volumen de ellas en el segmento más añoso, como revelan los autores y evidenciamos nosotros en 2002. En el análisis del CMBD español para los años 1997-2007 (808.229 casos) partiendo de los GRD 127&544 comprobamos de nuevo resultados congruentes con San Román, con edades de 74,68±10,05 años en hombres vs 78,99±9,17 en mujeres (p<0,001), persistentes todo el periodo; la duración de la estancia no fue diferente desde el punto de vista clínico, sí estadísticamente debido al alto volumen muestral (8,08±4,8 días en mujeres vs 8,02±4,8 en varones). Observamos menor comorbilidad en mujeres, expresada como número de diagnósticos (6,60±6,87 vs 6,87±2,92; p<0,001) en el análisis global, manteniéndose entre las mayores de 70 años. Respecto a la distribución por sexos y a tenor del acento de los autores sobre la mayor proporción de mujeres en los SMI (6 de cada 10 lo eran), nuestros datos arrojaron idéntica proporción en los mayores de 70 años (60% mujeres), sin considerar el servicio que ingresa. Evidenciamos un aumento anual y sostenido de las hospitalizaciones, desde las 53.571 de 1997 a las 96.028 de 2007, siguiéndose la tendencia comentada.
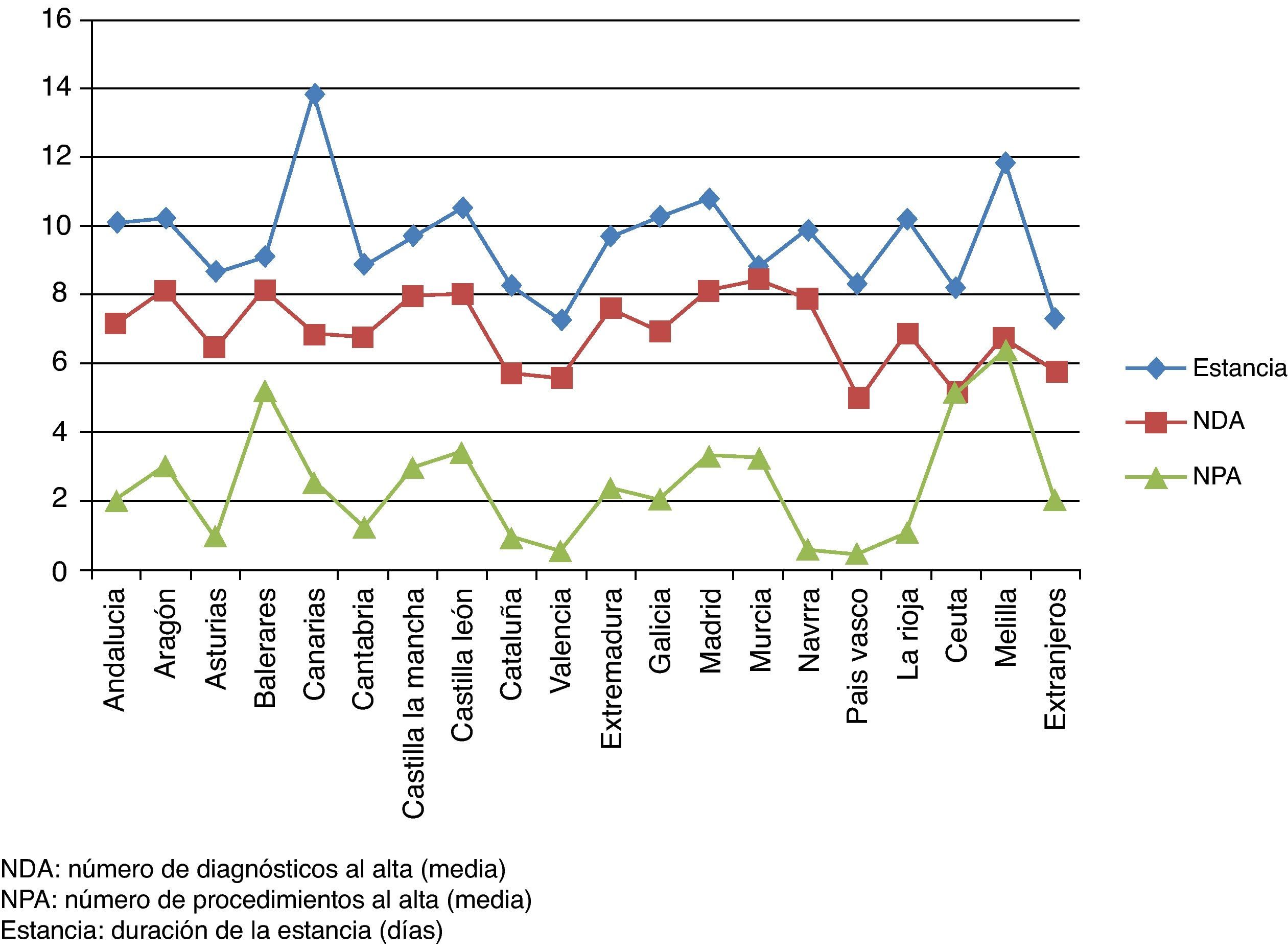
Otro dato que matizaría los resultados es el análisis de la variabilidad geográfica, condicionada en parte por la heterogeneidad en las codificaciones entre hospitales; es llamativo observar cómo las estancias, los diagnósticos y procedimientos presentan acusados cambios según comunidades autónomas (fig. 1), manteniéndose en el análisis por grupos anuales.
Estamos de acuerdo con los autores en que pasó el momento de discutir la idoneidad de los servicios de ingreso y que los intereses inter-especialidades deben abolirse para conseguir una atención de la mejor calidad. Ello debe iniciarse con estrategias que aminoren la variabilidad clínica y permitan una atención multiprofesional a los pacientes.