Desde que fuera descrito el ictus de origen paradójico a través del foramen oval permeable (FOP) el cierre percutáneo de esta anomalía es motivo de continua controversia. La presencia de FOP en autopsias en la población general se estima entre un 20 y un 26%, sin embargo, su prevalencia en pacientes menores de 55 años que han sufrido un ictus de origen criptogénico asciende hasta el 56%. Según nuestra propia experiencia también los mayores de 55 años con ictus criptogénico tienen una prevalencia de FOP similar a los jóvenes1.
En la actualidad, las guías neurológicas y cardiológicas no presentan consenso en el manejo de pacientes con ictus de origen criptogénico en los que un protocolo diagnóstico exhaustivo demuestra la existencia de un FOP y estudios controvertidos como el CLOSURE I2 no aclaran las dudas del beneficio del cierre percutáneo frente al tratamiento médico con antiagregantes y/o anticoagulantes. Parte de esta controversia se debe a la heterogeneidad de factores que participan e influyen en el ictus criptogénico, como son factores clínicos del paciente (edad, estados protrombóticos, riesgo de trombosis venosa…), y las características anatómico-funcionales del propio FOP, que incrementan las posibilidades de un shunt derecha-izquierda3.
También el uso de distintos dispositivos y diferencias en las pautas de tratamiento médico entre series hacen que los resultados de un único estudio como el CLOSURE I2 no deban ser considerados como definitivos en sus conclusiones.
Protocolo de estudioEl ictus criptogénico se define como aquel accidente vascular cerebral transitorio o mantenido (ACV o TIA) cuyo origen etiológico es desconocido o incierto según los datos clínicos y los resultados de las técnicas diagnósticas realizadas.
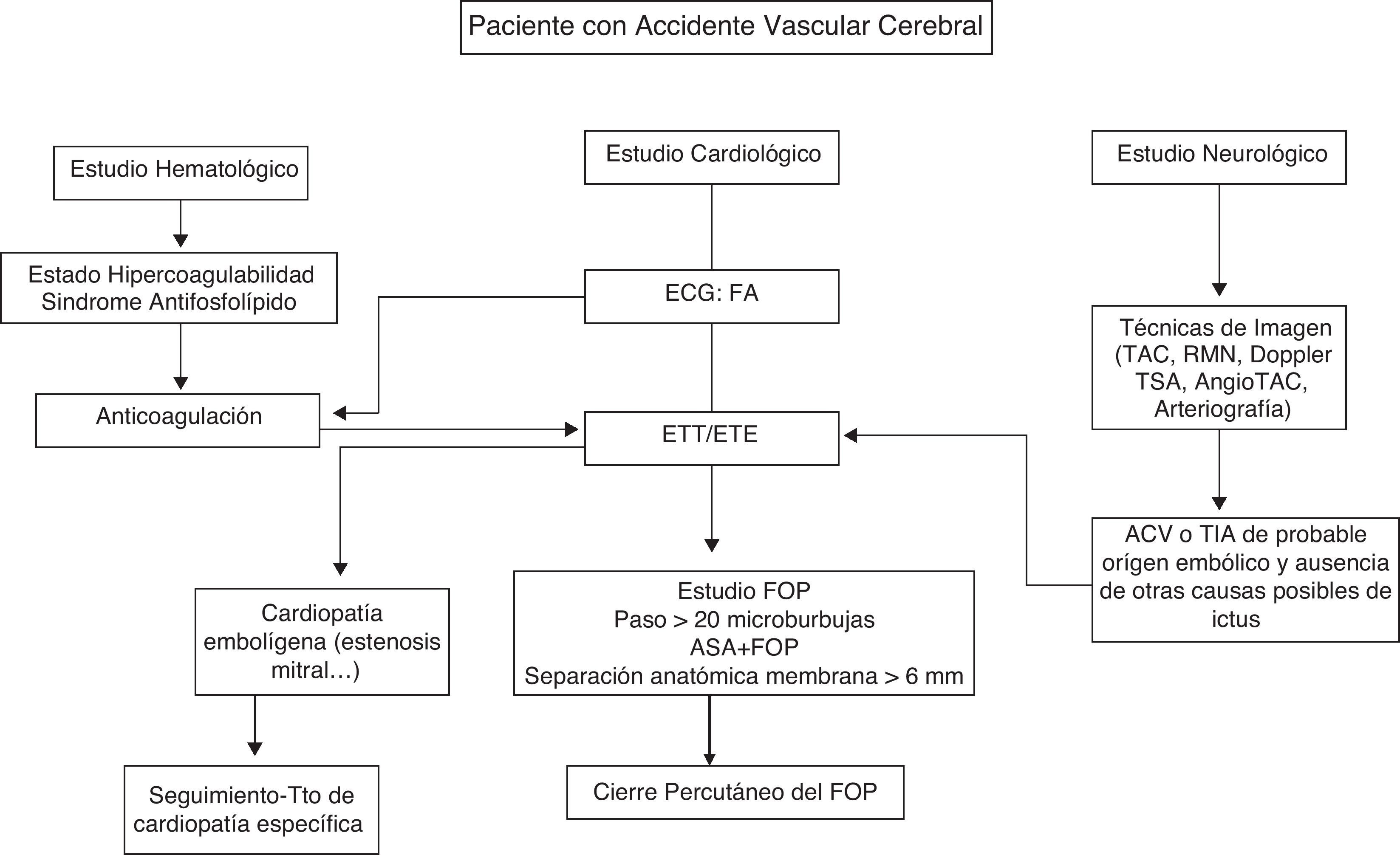
En nuestra experiencia, para el abordaje diagnóstico-terapéutico de los pacientes que han presentado un ACV o TIA consideramos fundamental seguir un exhaustivo protocolo que nos permita descartar otra causa y filiar de criptogénico el ictus4 (tabla 1).
Protocolo de estudio
| Estudio básico |
| Historia clínica completa |
| Electrocardiograma de 12 derivaciones |
| Radiografía de tórax |
| Analítica completa: hematimetría, bioquímica, estudio de coagulación |
| Estudio hematológico |
| Estudio de hipercoagulabilidad |
| Estudio de síndrome antifosfolípido |
| Estudio neurológico |
| Técnica de imagen cerebral (TAC/RMN) |
| Doppler carotídeo y/o arteriografía de troncos supraaórticos |
| Angio-TAC y/o angio-RMN y/o arteriografía cerebral |
| Estudio cardiológico |
| Ecocardiograma transtorácico |
| Ecocardiograma transesofágico-protocolo FOP |
FOP: foramen oval permeable; TAC/RMN: tomografía computarizada/resonancia magnética.
En nuestro centro, desde el año 2000 hasta la actualidad, un total de 164 pacientes (edad media ± desviación estándar de 46±12 años, máximo de 80 años, mínimo de 15 años, 57% varones) fueron diagnosticados de ictus criptogénico y sometidos a cierre del defecto con dispositivo percutáneo, dado que presentaban algún factor de riesgo de recidiva de ictus (pacientes con alto riesgo embólico por coexistencia de trombosis venosa profunda y/o estados de hipercogulabilidad, paso amplio de contraste en reposo a través del foramen, asociación de FOP y aneurisma del septo interauricular [ASA] con excursión máxima de membrana de > 11mm o amplia movilidad de membrana del septum primum > 6mm, recidiva de ictus tras tratamiento antiagregante-anticoagulante o pacientes con intolerancia o contraindicación a anticoagulación permanente)4.
En la mayoría de nuestros pacientes se utilizó el dispositivo de Amplatz para el sellado del defecto septal (en 147 enfermos, 90% de los casos). En el restante 10% se utilizó otro dispositivo de cierre (Helex en 11 enfermos, Intrasept en 2 enfermos, Occluteth en 2 y St Jude en 2). Solo en una ocasión se produjo un hematoma inguinal como complicación menor en relación con la realización del cateterismo, el cual fue resuelto de forma conservadora.
Tras un seguimiento medio de 56±36 meses, el 91% de nuestros pacientes se encuentra libre de eventos (recurrencia de ictus, complicaciones cardiacas o muerte). El 95% de la serie persiste libre de eventos vasculares cerebrales, siendo la tasa de recurrencia de ACV o TIA tras el cierre percutáneo del FOP del 5%. La tasa de muerte de nuestros pacientes ha sido del 3,7% (6 pacientes). Salvo un caso en el que el fallecimiento fue por infarto agudo de miocardio, las demás causas de muerte fueron de origen no cardiovascular (1 neoplasia vesical, 1 neoplasia de colon, 1 proceso linfoproliferativo, 1 vasculitis complicada con fallo multiorgánico y 1 muerte de causa desconocida).
En la actualidad, un 57% de los pacientes de nuestra serie no toma ningún tipo de tratamiento antiagregante-anticoagulante. Un 33% tienen prescrita una toma diaria de AAS 100mg y un 1,3% asocia la toma de AAS con clopidogrel por coexistencia con cardiopatía isquémica. El 4,6% toma tratamiento anticoagulante (acenocumarol), dado que asocia fibrilación auricular con algún otro factor de riesgo embólico.
DiscusiónA pesar de los resultados del estudio CLOSURE I2, único estudio aleatorizado realizado en pacientes con ictus criptogénico en la actualidad, en el que se concluye que el cierre percutáneo del defecto septal no ofrece beneficio adicional frente al tratamiento médico antiagregante-anticoagulante de por vida, en nuestra opinión consideramos que el diseño y resultados de dicho estudio son subsidiarios de críticas y ofrecen limitaciones, por lo que sus conclusiones deben ser tomadas con cautela.
En principio, el dispositivo utilizado es el STARFlex, que ofrece una tasa de cierre efectivo del 86%, en nuestra opinión reducida. Nuestra experiencia en cierre percutáneo del defecto septal, en la mayoría de los casos con dispositivo de Amplatz, ofrece unas tasas de cierre efectivo del 100%, asociando a esto un ínfimo porcentaje de complicaciones periprocedimiento (solo un hematoma inguinal resuelto de forma conservadora). En nuestros pacientes, tampoco se ha objetivado un aumento en la incidencia de nueva aparición de fibrilación auricular tras el implante del dispositivo Amplatzer, en comparación con lo que ocurre en el estudio CLOSURE I tras la suelta del dispositivo STARFlex y que, obviamente, podría estar relacionado con un aumento en la tasa de recidivas.
Otro aspecto que se debe tener en cuenta es que en el estudio CLOSURE I han sido excluidos los pacientes de muy alto riesgo de recurrencia de ictus, como son aquellos con alto riesgo de embolismo paradójico por antecedentes de trombosis venosa profunda o estados procoagulantes. En nuestra opinión, es este tipo de pacientes uno de los que mayor beneficio obtendría del cierre percutáneo del defecto septal. Tampoco han sido incluidos en el estudio los pacientes mayores de 60 años. Nuestra experiencia en este tipo de pacientes nos indica que también en los mayores de 55 años con ictus criptogénico existe una prevalencia incrementada de FOP, similar a los jóvenes, pudiendo ser, igualmente, beneficiados del cierre percutáneo del defecto1.
A pesar de incluir en nuestra serie a pacientes de mayor riesgo de recurrencia ictal y tras más del doble de tiempo de seguimiento que el estudio CLOSURE I (4,6 años en nuestra experiencia frente a 2 años en el CLOSURE I), la incidencia de recidivas de TIA o ACV es la misma (5%). Este hecho, unido a las complicaciones que conlleva una medicación antiagregante-anticoagulante de por vida en pacientes, en muchos casos, jóvenes y a la bajísima tasa de complicaciones de los enfermos sometidos a cierre percutáneo del FOP, demostrado no solo en nuestros pacientes, sino en múltiples series de la literatura5,6, nos hace considerar el cierre percutáneo del FOP como una ventajosa opción terapéutica en los siguientes casos (fig. 1):
- 1.
Pacientes con alto riesgo de embolismo paradójico por presentar antecedentes de trombosis venosa profunda y/o estados de hipercoagulabilidad.
- 2.
Criterios ecocardiográficos que incrementan el riesgo de recidiva de ACV o TIA (paso amplio de más de 20 microburbujas de contraste en reposo a través del FOP, asociación de FOP y ASA y amplia movilidad de membrana del septum primum>6mm).
- 3.
Pacientes que presentan una recidiva estando bajo tratamiento antiagregante-anticoagulante.
- 4.
Pacientes que no toleran dicho tratamiento4.
Indicaciones de diagnóstico y tratamiento de los pacientes con accidente vascular cerebral. ASA: aneurisma del septo interauricular; ETE: ecocardiograma transesofágico; ETT: ecocardiograma transtorácico; FA: fibrilación auricular, FOP: foramen oval permeable; RMN: resonancia magnética; TAC: tomografía axial computarizada; Tto: tratamiento.
Confiamos en que estudios multicéntricos y aleatorizados en marcha, como el PC-Trial, en el que se compara la eficacia del cierre percutáneo del FOP con el dispositivo Amplatzer versus tratamiento médico óptimo con warfarina y antiagregantes, aporten más información acerca de la mejor decisión que se debe tomar en cuanto al manejo de nuestros pacientes con ictus criptogénico en un futuro próximo.
ConclusionesEl cierre de FOP parece ser una alternativa al menos similar en eficacia al tratamiento médico en pacientes con ictus criptogénico, liberando a estos pacientes, en su mayoría jóvenes, de un tratamiento anticoagulante de por vida.
Serias limitaciones del único estudio aleatorizado disponible hasta ahora hacen que los resultados del mismo no puedan ser considerados concluyentes. Teniendo en cuenta todo esto, y a la espera de resultados de estudios en marcha con otros dispositivos de cierre y otros criterios de inclusión, sin exclusión de aquellos pacientes con alta probabilidad de embolismo paradójico, consideramos el cierre percutáneo del FOP como un arma terapéutica eficaz en pacientes seleccionados.