Se presenta el caso clínico de un varón de 68años con síndrome coronario agudo tipo infarto noQ en el que la coronariografía objetiva ectasia coronaria sin estenosis coronarias obstructivas. La ectasia coronaria es una causa infrecuente de síndrome coronario agudo, siendo aún menos frecuente su presentación aislada, sin estenosis coronarias obstructivas. Múltiples factores etiopatogénicos han sido descritos. A pesar de que la incidencia de episodios cardiovasculares en el seguimiento es al menos similar al resto de la población con síndrome coronario agudo, no existe consenso sobre el abordaje farmacológico o intervencionista de estos pacientes.
We report the clinical case of a 68year-old man presenting with a myocardial infarction, in whom the angiography showed coronary artery ectasia in the absence of obstructive coronary stenosis. Coronary artery ectasia is an uncommon cause of acute coronary syndrome, and its isolated presentation without obstructive coronary stenosis is even less frequent. Multiple ethiopatogenic factors have been described. Despite its non-negligible mortality, and although the prognosis is similar to the rest of population with acute coronary syndrome, there is no consensus regarding pharmacological or interventional management of these patients.
La ectasia coronaria (EC) es una causa infrecuente de síndrome coronario agudo (SCA). Su diagnóstico, basado en criterios angiográficos, la define como una dilatación coronaria difusa de longitud superior a 20mm o a un diámetro 1,5 veces mayor al segmento adyacente coronario normal objetivada en la coronariografía1. La prevalencia en nuestro medio es del 3,4% de los pacientes sometidos a coronariografía por sospecha de cardiopatía isquémica2, aunque el registro CASS, con más de 20.000 coronariografías, la estima en un 4,9%1. Se distingue de los aneurismas coronarios por la afectación coronaria difusa, aunque en algunas publicaciones ambos conceptos pueden solaparse, lo que puede afectar a la prevalencia aportada en los distintos estudios.
En occidente, la etiología más frecuente es la arteriosclerosis, habiéndose relacionado con la hipertensión arterial y el tabaquismo. En el 10-20% de los casos la etiología es congénita, pudiendo asociarse a válvula aórtica bicúspide, dilatación de raíz aortica, defectos septales, estenosis pulmonar o enfermedades congénitas cianógenas1. Otras entidades asociadas son vasculitis (Kawasaki, arteritis de Takayasu, panarteritis nodosa), enfermedades reumatológicas (fiebre reumática, lupus eritematoso sistémico, Ehlers-Danlos, Marfan, esclerodermia), sífilis, herbicidas, drogas, traumatismos coronarios e iatrogenia (angioplastia)3.
Algunas series han clasificado a esta entidad según la existencia o no de lesiones estenóticas asociadas, presentando el grupo con ausencia de lesiones una prevalencia menor (22,4% del total de EC), con menor proporción de diabetes y sugiriéndose una forma distinta de expresión de la aterosclerosis coronaria2.
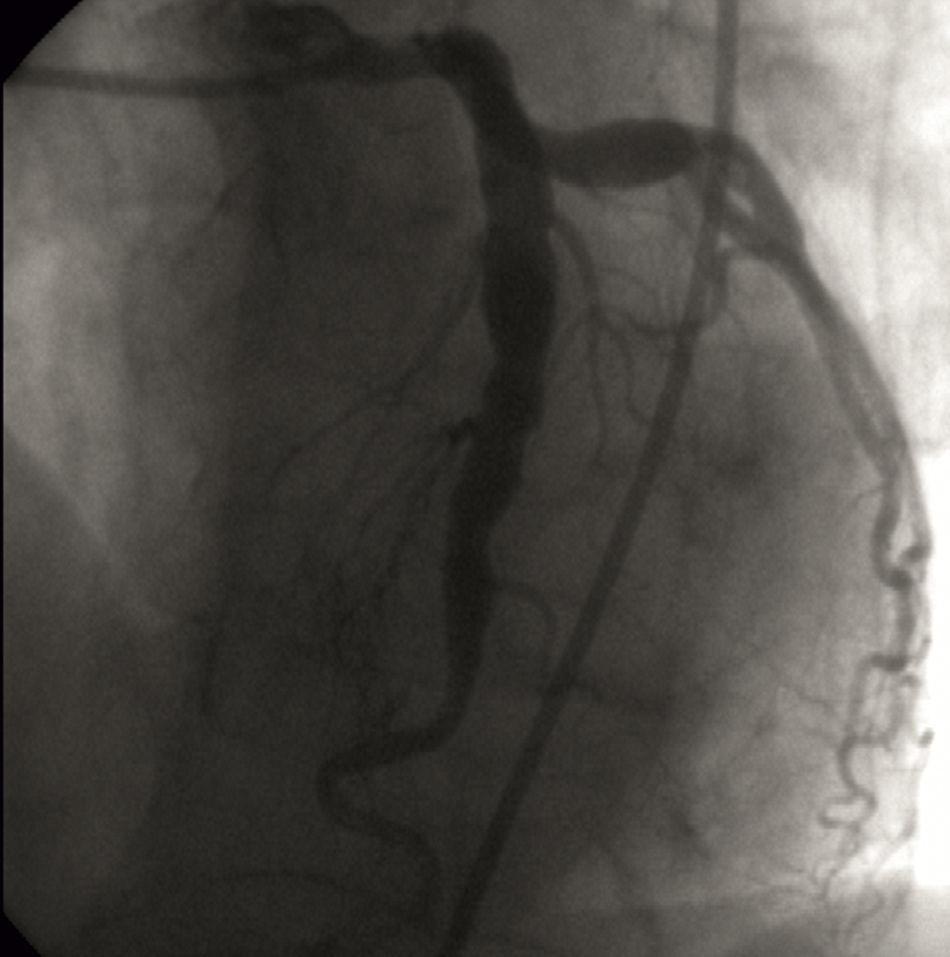
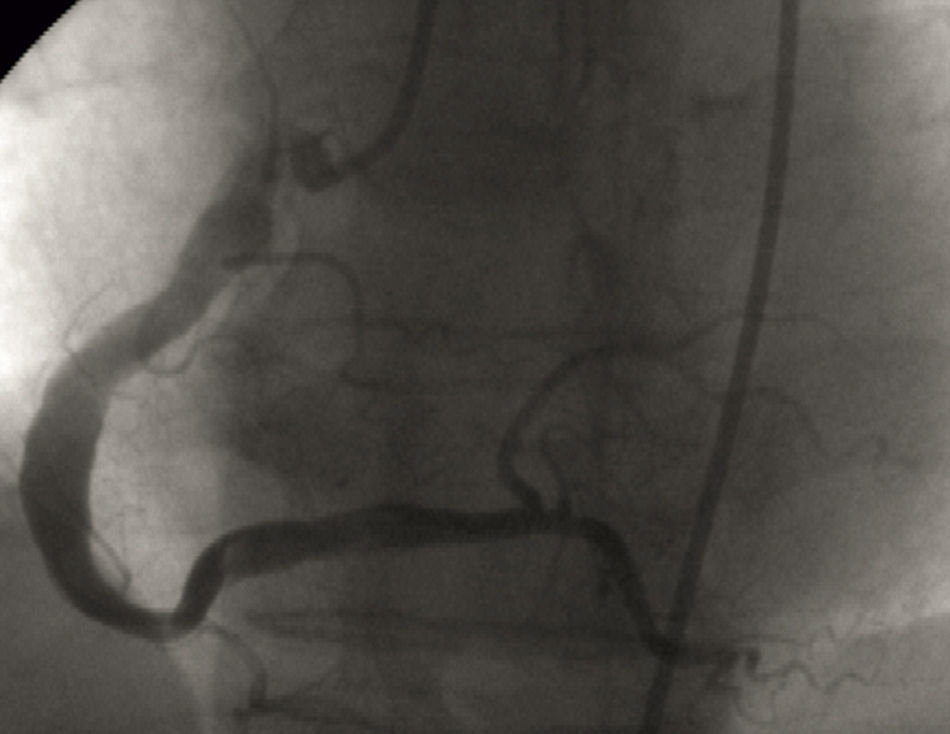
Presentamos el caso de un varón de 68años, hiperlipidémico, que acudió a urgencias por dolor anginoso de 2h de evolución, de aparición en reposo. Al ingreso estaba asintomático. En el primer electrocardiograma, sin dolor, presentaba ondas T picudas en derivaciones ii, iii, aVF y V1-V6. La exploración física no mostró hallazgos de interés (normotenso, sin signos de insuficiencia cardiaca) y no se apreciaron cambios en los electrocardiogramas seriados. Se constató ligera elevación de troponina i (0,62ng/ml) e ingresó en la unidad coronaria para monitorización, iniciándose ácido acetilsalicílico 100mg/24h, clopidogrel 75mg/24h y enoxaparina 80mg/12h. Presentó estabilidad clínica y hemodinámica en todo momento, objetivándose pico de troponina i de 43,61ng/dl. El ecocardiograma mostró una función sistólica conservada, hipocinesia del septo anterior basal e insuficiencia mitral ligera. La coronariografía objetivó: vasos de aspecto ectásico, dilatación aneurismática de la coronaria descendente anterior (fig. 1) en segmentos proximal-medio con flujo lento (TIMI Frame Count I-II) que mejoró discretamente tras infusión de nitroglicerina intracoronaria; circunfleja ectásica, con aneurisma difuso en segmento proximal y flujo enlentecido; coronaria derecha igualmente de aspecto ectásico con flujo lento (fig. 2). Ausencia de estenosis coronarias angiográficamente obstructivas y ausencia de trombosis intraluminal. Se estableció el diagnóstico de infarto noQ, con EC (aneurismas coronarios difusos) y ausencia de estenosis coronarias obstructivas. Durante la estancia hospitalaria se descartaron posibles causas de aneurismas coronarios, como hábitos tóxicos, infecciones de transmisión sexual, historia de cefaleas o exposición a herbicidas. La exploración física no objetivó anomalías en pulsos periféricos, diferencias en cifras tensionales contralaterales, soplos abdominales o carotídeos, fenotipo marfanoide ni signos de esclerosis dérmica. Los reactantes de fase aguda determinados durante el ingreso fueron normales. Al alta, con juicio clínico de IAM noQ por EC, se prescribió acenocumarol, ácido acetilsalicílico 100mg/24h, carvedilol 6,25mg/12h y atorvastatina 80mg/24h. Revisado 4meses después, permanece asintomático.
La peculiaridad y la rareza del caso descrito residen en la infrecuente aparición de EC con ausencia de lesiones obstructivas: 7,6 casos de cada 1.000 coronariografías solicitadas por sospecha de cardiopatía isquémica según la serie del Dr. Pinar et al.2, siendo aún menos común su manifestación como infarto agudo de miocardio.
La EC puede cursar asintomática, manifestarse como angina de esfuerzo o, menos frecuentemente, como episodio coronario agudo.
La hipótesis fisiopatológica más aceptada se basa en un incremento de la proteólisis en la matriz extracelular de la pared vascular por las metaloproteinasas, enzimas que degradan componentes esenciales del tejido conectivo vascular, debilitándolo. Es posible que se asocien fenómenos de vasoespasmo y/o trombosis, favorecida esta última por la reducción del flujo coronario. El aumento de la actividad plaquetaria (selectina-P, tromboglobulina, factor-4 plaquetario) y de las moléculas de adhesión plaquetaria (ICAM-1, VCAM-1 y selectina-E), así como de factores protrombóticos (hiperhomocisteinemia) descritos con respecto a la fisiopatología, justificaría el doble bloqueo de ambas vías de la trombosis como tratamiento1.
Con respecto a la evolución clínica, en una serie española de 147 casos se encontró una mortalidad del 7 y del 6% a los 3años en aquellos con y sin estenosis significativa, respectivamente2. En otros estudios la mortalidad se sitúa en 9,5-10%, muy similar al 11,9% de los pacientes con coronariopatía sin ectasia4,5. A pesar de que la incidencia de episodios cardiovasculares en el seguimiento es similar al resto de la población con SCA, al tratarse de una entidad infrecuente no existen estudios prospectivos que avalen la terapia médica más adecuada, sobre todo en ausencia de lesiones coronarias revascularizables. A pesar de que no existe consenso sobre el abordaje terapéutico de estos pacientes, en lo que se refiere al tratamiento farmacológico y/o revascularizador se ha propuesto el uso empírico de antagonistas del calcio, antiagregación y/o anticoagulación para prevenir el vasoespasmo y la trombosis intravascular, respectivamente.
No se pudo demostrar etiología secundaria, como tampoco descartar el origen congénito o una enfermedad de Kawasaki no diagnosticada en la infancia. Como explicación fisiopatológica más plausible, atribuimos el infarto a una posible trombosis intracoronaria secundaria al flujo lento, resuelta antes de la coronariografía, lo que justificaría el tratamiento antiagregante y anticoagulante al alta, no existiendo consenso en la literatura al respecto del manejo de estos pacientes.