Este trabajo analiza la repercusión pronóstica de la comorbilidad en el SCASEST, evaluada mediante el índice de Charlson (iCh) y el CAD specific index.
MétodosSe han analizado 715 pacientes ingresados por SCASEST. Se analizó su comorbilidad (iCh y CAD specific index) y la mortalidad intrahospitalaria y tras el alta (seguimiento de 24meses).
ResultadosPresentaron comorbilidad elevada el 36,8 y el 30,5%, según el iCh y CAD specific respectivamente. La mortalidad intrahospitalaria y tras el alta fue del 5,6 y del 8,3%, respectivamente. La elevada comorbilidad según Charlson se asoció independientemente a mayor mortalidad intrahospitalaria (OR: 1,6; IC del 95%: 1,043-2,601), y tras el seguimiento (OR: 1,61; IC del 95%: 1,23-2,12), no siendo esta asociación independiente para el CAD specific index.
ConclusionesEl SCASEST de alta comorbilidad (iCh) presenta peor pronóstico durante el ingreso y tras el alta.
The aim of this study was to determine the prognostic value of comorbidity in the risk assessment of patients with non-ST-ACS using Charlson index and Coronary Artery Disease (CAD) specific index.
MethodThe study involved 715 patients admitted for non-ST-ACS. We evaluated comorbidity (Charlson index and CAD specific index) and mortality during hospital stay and after hospital discharge (24months).
ResultsIt was found that 36.8% of patients were in the highest comorbidity group by Charlson index, versus 30.5% by the CAD specific index. Hospital mortality was 5.6% and mortality after discharge was 8.3%. The Charlson index was an independent predictor of mortality during hospital stay (OR: 1.6; 95% CI: 1.043-2.601) and after discharge (OR: 1.61; 95% CI: 1.23-2.12). CAD specific index was not an independent predictor in the multivariate analysis.
ConclusionsPatients with high comorbidity by Charlson index have a poor prognosis compared with those without any other comorbid diseases.
La cardiopatía isquémica figura entre las primeras causas de mortalidad a escala mundial. Las mejoras en su prevención y tratamiento han propiciado una progresiva cronificación de esta enfermedad, por lo que buena parte de los pacientes que son asistidos por síndrome coronario agudo son personas añosas que acumulan abundante comorbilidad1. Esta realidad contrasta con el hecho de que la evidencia disponible que fundamenta las guías de práctica clínica proviene de ensayos clínicos que incluyen pacientes que no suelen presentar otras comorbilidades2. Así, las escalas de riesgo de TIMI o GRACE3, ampliamente utilizados en pacientes con síndrome coronario agudo sin elevación de segmento ST (SCASEST), no contemplan la presencia de comorbilidad de los pacientes como posibles determinantes de una mala evolución a corto o medio plazo. En cardiología clínica se percibe cada vez más la necesidad de disponer de herramientas eficaces que nos permitan evaluar la comorbilidad, fudamentalmente en el SCASEST, donde más complejo resulta tomar decisiones. Existen pocas herramientas validadas para sistematizar y manejar objetivamente la comorbilidad de los pacientes con SCASEST4. En 1987 se describió el índice de Charlson (iCh)5, que ha demostrado su valor como factor pronóstico independiente en distintas enfermedades agudas6. Además, se ha creado un índice para evaluar comorbilidad específicamente en pacientes con enfermedad coronaria estable (Coronary Artery Disease specific index: CAD specific index)7, que en la actualidad no ha sido evaluado en los pacientes ingresados por SCASEST. El objetivo de este trabajo es analizar la repercusión pronóstica de la comorbilidad en el SCASEST, evaluada mediante el iCh y el CAD specific index.
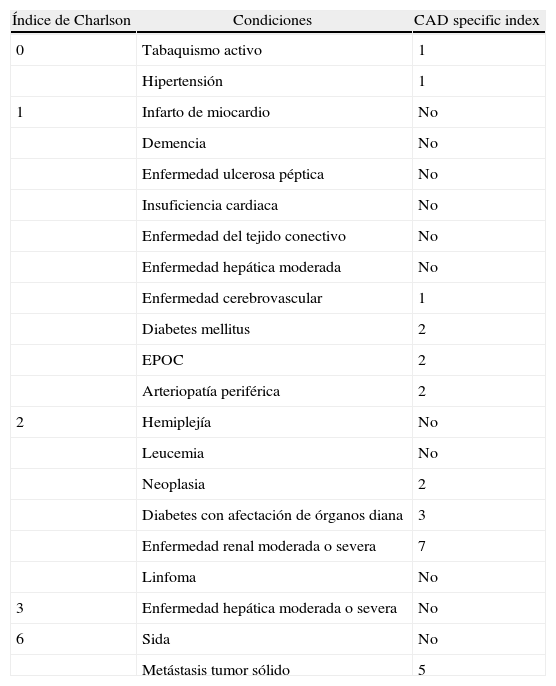
MétodosEste es un estudio observacional retrospectivo que incluye a 715 pacientes ingresados consecutivamente entre enero de 2004 y diciembre de 2005 por SCASEST. La comorbilidad fue analizada con datos provenientes de la historia clínica y sistematizada con la ayuda de la puntuación del iCh y del CAD specific index (tabla 1). Se definió comorbilidad severa como una puntuación del iCh superior o igual a 3, o una puntuación de CAD specific index superior o igual a 48. Además, se calculó la escala TIMI risk9. Se definieron lesiones coronarias significativas, como la existencia de una o más estenosis angiográficamente demostradas (mayores del 70% en las arterias coronarias epicárdicas y del 50% en el tronco coronario izquierdo). Esta evaluación se realizó visualmente por parte de hemodinamistas expertos. Se analizaron los porcentajes de revascularización coronaria intrahospitalaria, considerándose revascularización completa, según criterios anatómicos, la ausencia de estenosis angiográficamente significativas en vasos mayores de 2mm de diámetro. Se recogieron los porcentajes de fallecimientos ocurridos en el hospital por SCASEST y los porcentajes de SCASEST complicado con insuficiencia cardiaca, isquemia recurrente (presencia de nuevo episodio de dolor torácico de perfil isquémico, con o sin cambios eléctricos, después de las primeras 24h del ingreso) y episodios arrítmicos mayores (fibrilación ventricular, taquicardia ventricular sostenida y/o bloqueo auriculoventricular de alto grado).
Comparación de la puntuación de las distintas entidades comórbidas en la elaboración de los índices de Charlson y coronario específico
| Índice de Charlson | Condiciones | CAD specific index |
| 0 | Tabaquismo activo | 1 |
| Hipertensión | 1 | |
| 1 | Infarto de miocardio | No |
| Demencia | No | |
| Enfermedad ulcerosa péptica | No | |
| Insuficiencia cardiaca | No | |
| Enfermedad del tejido conectivo | No | |
| Enfermedad hepática moderada | No | |
| Enfermedad cerebrovascular | 1 | |
| Diabetes mellitus | 2 | |
| EPOC | 2 | |
| Arteriopatía periférica | 2 | |
| 2 | Hemiplejía | No |
| Leucemia | No | |
| Neoplasia | 2 | |
| Diabetes con afectación de órganos diana | 3 | |
| Enfermedad renal moderada o severa | 7 | |
| Linfoma | No | |
| 3 | Enfermedad hepática moderada o severa | No |
| 6 | Sida | No |
| Metástasis tumor sólido | 5 |
El seguimiento se realizó revisando los datos recogidos en las bases informatizadas del hospital, las historias clínicas, la entrevista personal o mediante contacto telefónico. Se analizaron la mortalidad global y la cardiovascular, los reingresos por SCA, la necesidad de revascularización coronaria, la insuficiencia cardiaca y los episodios arrítmicos mayores.
Análisis estadísticoLas variables cualitativas se expresaron en porcentajes y se analizaron los contrastes de asociación mediante el test de la Chi cuadrado (χ2). Las variables cuantitativas se expresaron como media y desviación típica, y las diferencias se analizan mediante t de Student. Se empleó el test de regresión logística binaria para la predicción del resto de complicaciones mayores y la mortalidad al final del seguimiento. Se hallaron los cocientes de riesgo y se calcularon los intervalos de confianza (IC) del 95% para las variables significativas. Los contrastes se realizaron de forma bilateral, asumiendo un error alfa máximo de 0,05. Se empleó el paquete estadístico SPSS 15.0.
ResultadosEntre los 715 pacientes estudiados se determinó la presencia de varones (68%), hipertensión arterial (63,1%), diabetes (40,3%), dislipidemia (50,8%) y tabaquismo activo (35,2%). El 13,1% de los pacientes presentaban disfunción ventricular izquierda (fracción de eyección <45%). Se realizó cateterismo al 71,9% de los pacientes, consiguiéndose revascularizar (mediante angioplastia o cirugía) al 55,1% (el 35,7% de forma completa).
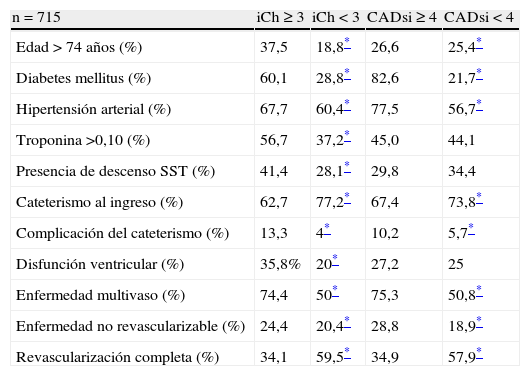
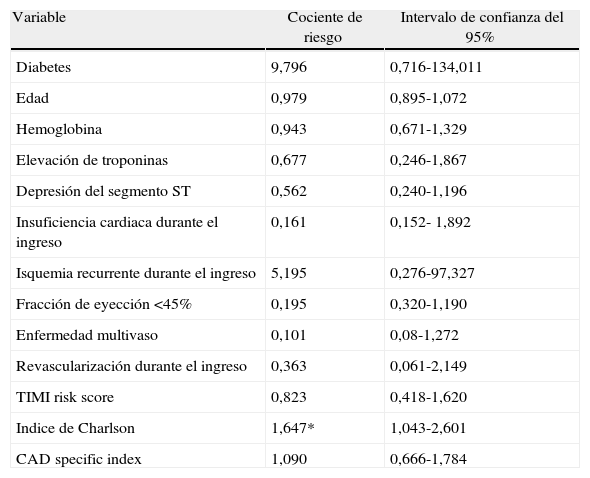
El iCh medio fue de 2,3±2,1, y el 36,8% de los pacientes presentaban un iCh de comorbilidad muy severa (iCh ≥3). El CAD specific index medio fue de 2,93±2,51; el 30,5% de los pacientes se encontraban en el grupo de comorbilidad severa (CAD specific index ≥4), y el 61,3% presentaban criterios de alto riesgo según la puntuación TIMI. Las características de los pacientes con abundante comorbilidad según la puntuación del iCh o el CAD specific index aparecen resumidas en la tabla 2.Episodios durante el ingreso hospitalario. Apareció insuficiencia cardiaca en el 14,8% de los pacientes y arritmias en el 2,8%, falleciendo finalmente el 5,6%. El iCh, el CAD specific index y el TIMI se asociaron de forma significativa con mayor mortalidad intrahospitalaria. Sin embargo, únicamente el iCh demostró hacerlo de forma independiente en el análisis multivariado (OR: 1,6; IC del 95%: 1,043-2,601; p=0,032).
Características de la población con comorbilidad severa según las puntuaciones de Charlson (iCh) y CAD specific index (CADsi)
| n=715 | iCh≥3 | iCh<3 | CADsi≥4 | CADsi<4 |
| Edad>74 años (%) | 37,5 | 18,8* | 26,6 | 25,4* |
| Diabetes mellitus (%) | 60,1 | 28,8* | 82,6 | 21,7* |
| Hipertensión arterial (%) | 67,7 | 60,4* | 77,5 | 56,7* |
| Troponina >0,10 (%) | 56,7 | 37,2* | 45,0 | 44,1 |
| Presencia de descenso SST (%) | 41,4 | 28,1* | 29,8 | 34,4 |
| Cateterismo al ingreso (%) | 62,7 | 77,2* | 67,4 | 73,8* |
| Complicación del cateterismo (%) | 13,3 | 4* | 10,2 | 5,7* |
| Disfunción ventricular (%) | 35,8% | 20* | 27,2 | 25 |
| Enfermedad multivaso (%) | 74,4 | 50* | 75,3 | 50,8* |
| Enfermedad no revascularizable (%) | 24,4 | 20,4* | 28,8 | 18,9* |
| Revascularización completa (%) | 34,1 | 59,5* | 34,9 | 57,9* |
Episodios durante el seguimiento (mediana 24 meses). Se perdieron 23 (3,4%) pacientes, de los cuales 14 (60,8%) eran extranjeros. El 20,6% reingresaron por SCA, el 9,7% por insuficiencia cardiaca, el 3,1% por episodios arrítmicos y el 31,9% presentó algún MACE. Fallecieron el 13,1% de los pacientes, el 80,1% de ellos por causa cardiovascular. Las puntuaciones de TIMI, del iCh y del CAD specific index se mostraron asociadas estadísticamente a reingreso por insuficiencia cardiaca, pero ninguna de ellas lo hizo de forma independiente en el análisis multivariado. Solo el índice de TIMI fue capaz de predecir de forma independiente el reingreso por SCA (OR: 1,22: IC del 95%: 1,014-1,48; p=0,035). No se encontró asociación independiente y significativa entre los índices de comorbilidad o la escala TIMI risk y la aparición de episodios cardiovasculares mayores durante el seguimiento. La mortalidad solo se mostró asociada de forma independiente con el iCh (mortalidad global, OR: 1,61; IC del 95%: 1,23-2,12; p=0,001; mortalidad cardiovascular, OR: 1,79; IC del 95%: 1,322-2,14; p<0,0001; tabla 3).
Análisis multivariable. Las medidas de asociación mostradas están referidas a mortalidad intrahospitalaria
| Variable | Cociente de riesgo | Intervalo de confianza del 95% |
| Diabetes | 9,796 | 0,716-134,011 |
| Edad | 0,979 | 0,895-1,072 |
| Hemoglobina | 0,943 | 0,671-1,329 |
| Elevación de troponinas | 0,677 | 0,246-1,867 |
| Depresión del segmento ST | 0,562 | 0,240-1,196 |
| Insuficiencia cardiaca durante el ingreso | 0,161 | 0,152- 1,892 |
| Isquemia recurrente durante el ingreso | 5,195 | 0,276-97,327 |
| Fracción de eyección <45% | 0,195 | 0,320-1,190 |
| Enfermedad multivaso | 0,101 | 0,08-1,272 |
| Revascularización durante el ingreso | 0,363 | 0,061-2,149 |
| TIMI risk score | 0,823 | 0,418-1,620 |
| Indice de Charlson | 1,647* | 1,043-2,601 |
| CAD specific index | 1,090 | 0,666-1,784 |
El CAD specific index pretende evaluar la comorbilidad de los pacientes adecuándose al escenario de la enfermedad cardiovascular, por lo que concede más peso a determinadas circunstancias claramente asociadas con el pronóstico de los pacientes con enfermedad coronaria7 (tabla 1). Con todo ello, sin incorporar significativamente mayor porcentaje de pacientes ancianos, diabéticos, con disfunción ventricular, elevación de troponinas o lesión subendocárdica, los pacientes evaluados como de alta comorbilidad según este índice presentaron mayor enfermedad multivaso y/o no revascularizable. En otros estudios el CAD specific index presentó una asociación con la supervivencia a largo plazo similar a la evaluada mediante el iCh7, añadiendo información pronóstica en el seguimiento de pacientes sometidos a intervencionismo coronario, aunque no había sido evaluado previamente en el síndrome coronario agudo. Por otra parte, el estudio pone de manifiesto una asociación estadísticamente significativa e independiente entre el iCh y la mortalidad hospitalaria y en el seguimiento, de forma concordante con publicaciones previas8. Además de en la cardiopatía isquémica, el iCh se ha comportado como un predictor de mortalidad en otras enfermedades agudas médicas y quirúrgicas: insuficiencia cardiaca, insuficiencia renal, colecistitis, etc. Se ha señalado que la relación de esta comorbilidad asociada con la mortalidad es casi tan importante como otros parámetros pronósticos clásicamente utilizados en cardiología, como la severidad y localización de las lesiones coronarias o la función ventricular sistólica.
Junto a las aquí citadas, existen otras puntuaciones de riesgo útiles en la estratificación de riesgo en el síndrome coronario agudo que, combinadas con las referidas al riesgo de hemorragia, podrían constituir una valiosa herramienta en la toma de decisiones clínicas.
ConclusionesLa valoración de la comorbilidad de los pacientes ingresados por SCASEST mediante el iCh se asocia de forma independiente con la mortalidad intrahospitalaria y en el seguimiento. Esta relación no se ha podido demostrar referida al CAD specific index.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.