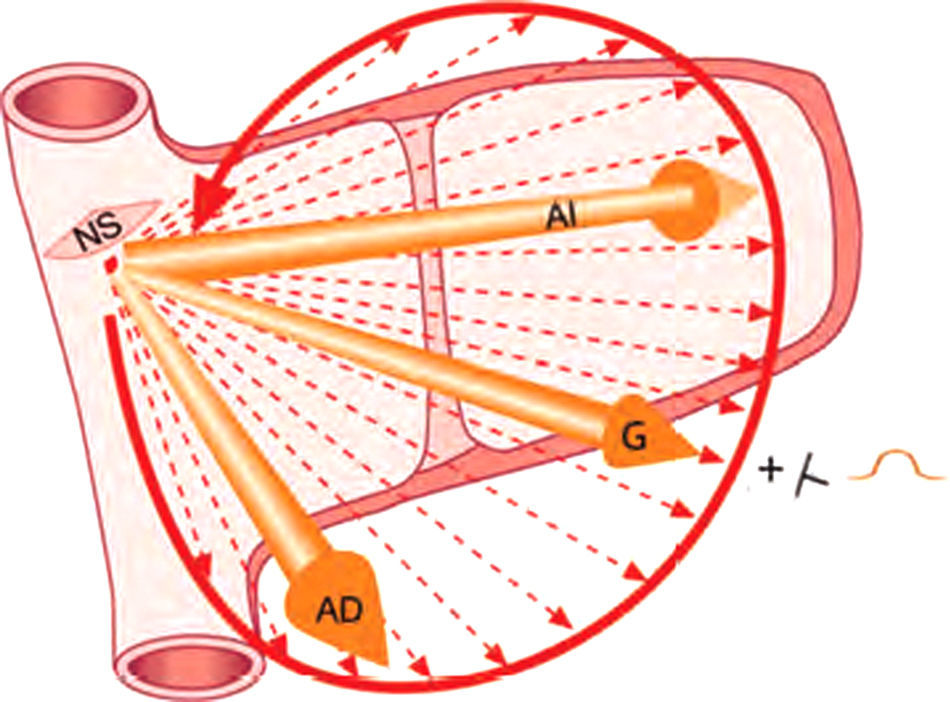
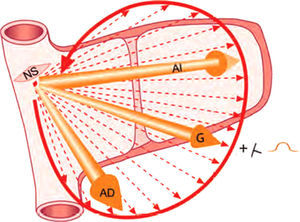
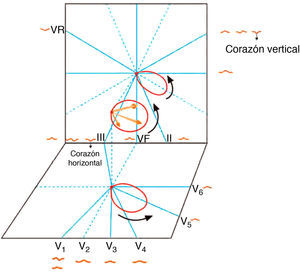
La despolarización auricular (figs. 1 y 2) empieza en el nodo sinusal y se dirige primero hacia la aurícula derecha, extendiéndose en forma de curvas concéntricas hacia el septum y la aurícula izquierda a través, fundamentalmente, del haz de Bachmann.
En las aurículas, la suma de los múltiples vectores instantáneos origina una curva llamada asa de despolarización auricular que representa el camino que sigue el estímulo al despolarizar todas las aurículas y que, puesto que se inicia en la aurícula derecha, tiene un sentido de inscripción espacial antihorario. Esta asa de despolarización auricular puede expresarse con un vector máximo o global, suma de todos los vectores instantáneos de despolarización auricular y, en definitiva, de la suma del vector de despolarización de la aurícula derecha y de la izquierda. La cabeza de este vector global coincide con la parte positiva del dipolo global de despolarización auricular. Por lo tanto, desde la superficie corporal (tórax izquierdo) se registra como una onda positiva que se denomina asa u onda P.
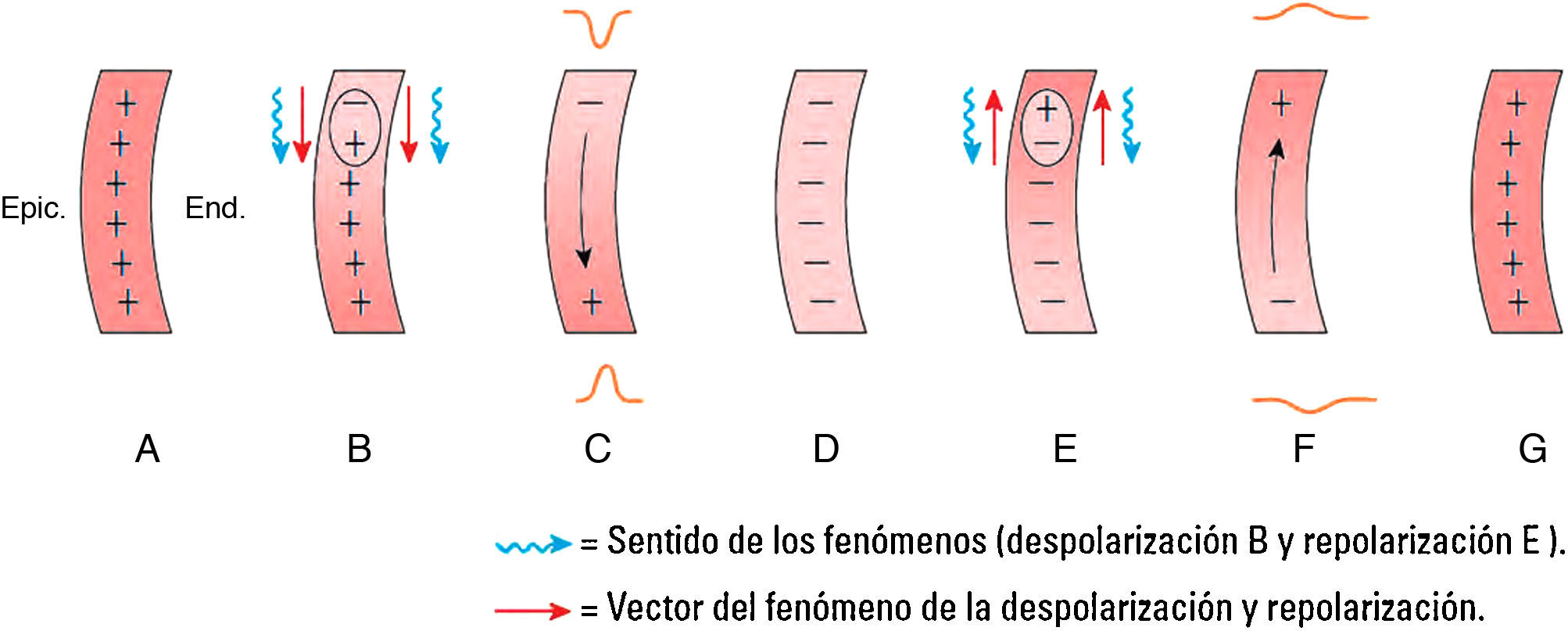
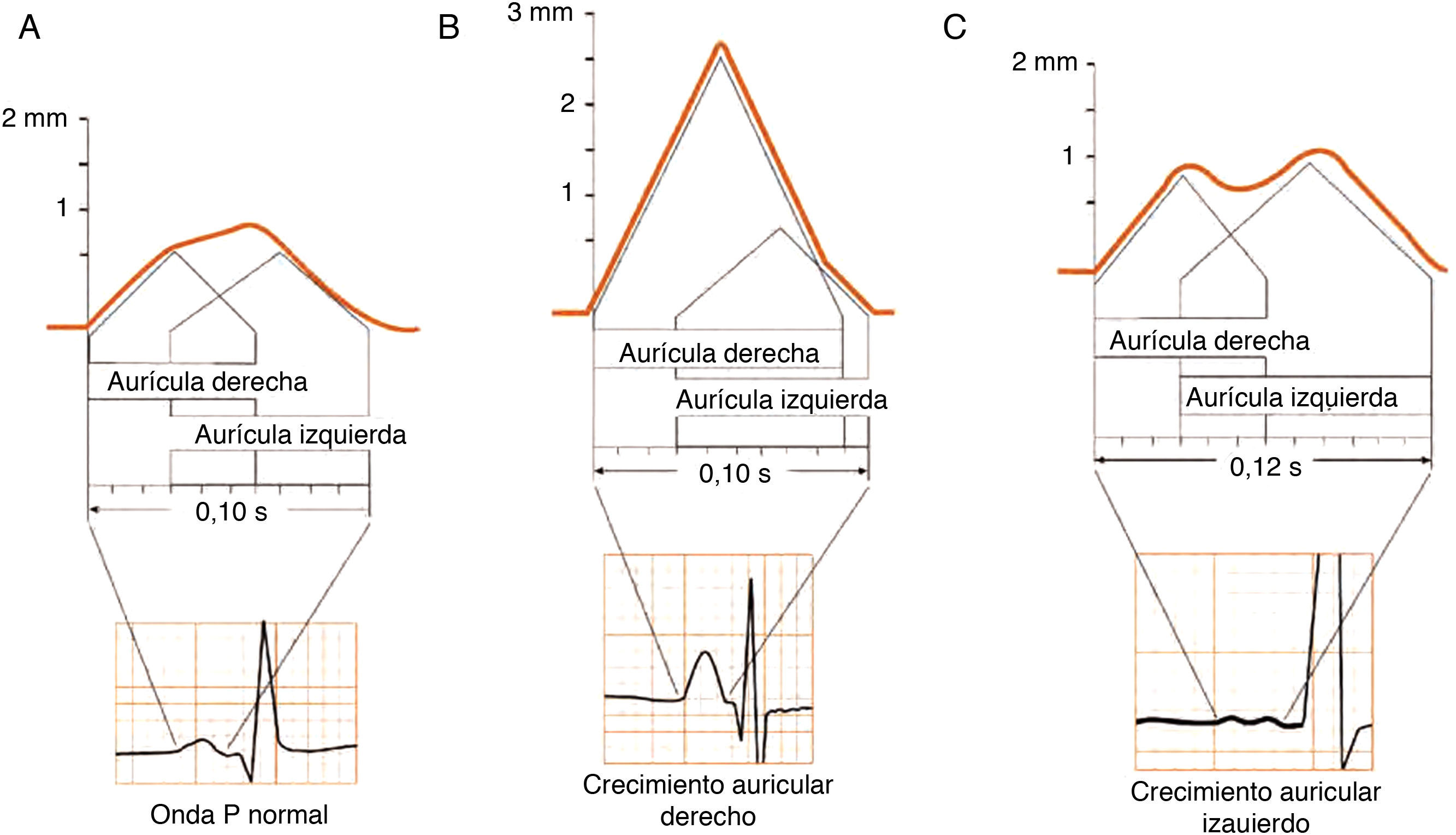
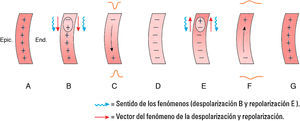
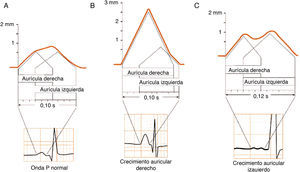
La despolarización del músculo auricular, como la pared es muy estrecha, se realiza desde el nodo sinusal a través de las aurículas a lo largo de toda la pared hasta llegar al nodo AV. No va de endocardio a epicardio como en los ventrículos porque la pared auricular es muy delgada. Al empezar la despolarización, se forma un dipolo de despolarización con su expresión vectorial y sentido del fenómeno dirigido hacia el electrodo situado enfrente, originando una onda positiva (onda P) (fig. 2 A-D).
La repolarización auricular (fig. 2 E-G) empieza en el mismo lugar que la despolarización E y el dipolo de repolarización ocupa también todo el espesor de la pared auricular porque, tal como hemos dicho, es muy estrecha. En consecuencia, el dipolo de repolarización se acerca al electrodo explorador (tórax izquierdo) y este se enfrenta con la carga negativa del dipolo (cola del vector), por lo que grabará una negatividad suave y más larga que la positividad de la onda P, porque el proceso se hace lentamente (fig. 2. F y G).
Esta negatividad de la onda de repolarización auricular, en general, queda escondida en el proceso de despolarización ventricular (fig. 3) que ocurre a continuación (QRS), excepto cuando la onda P sea de muy buen voltaje o exista bloqueo AV, que permite una inscripción más tardía del QRS.
¿Cuál es la morfología de la onda P normal?- –
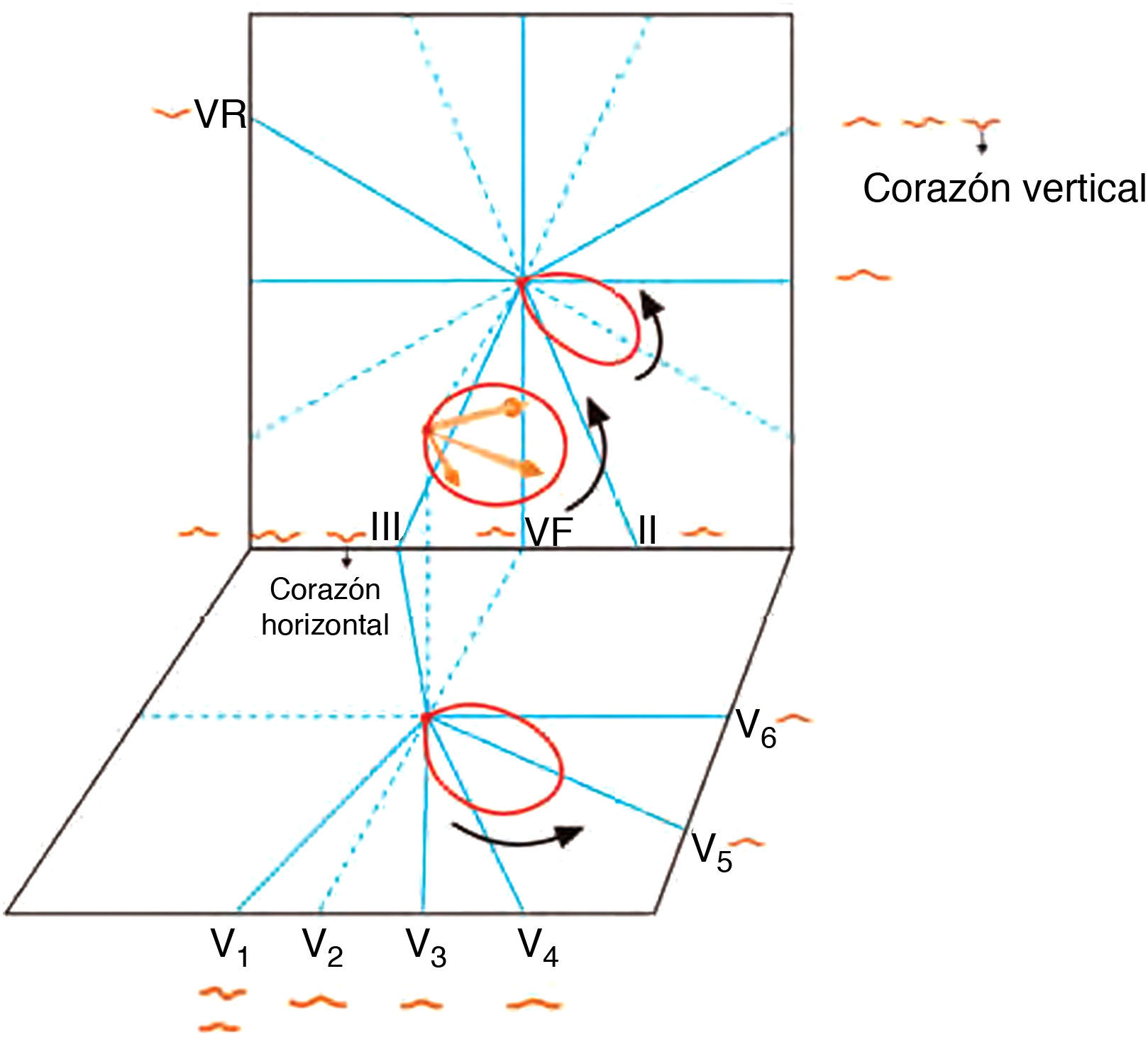
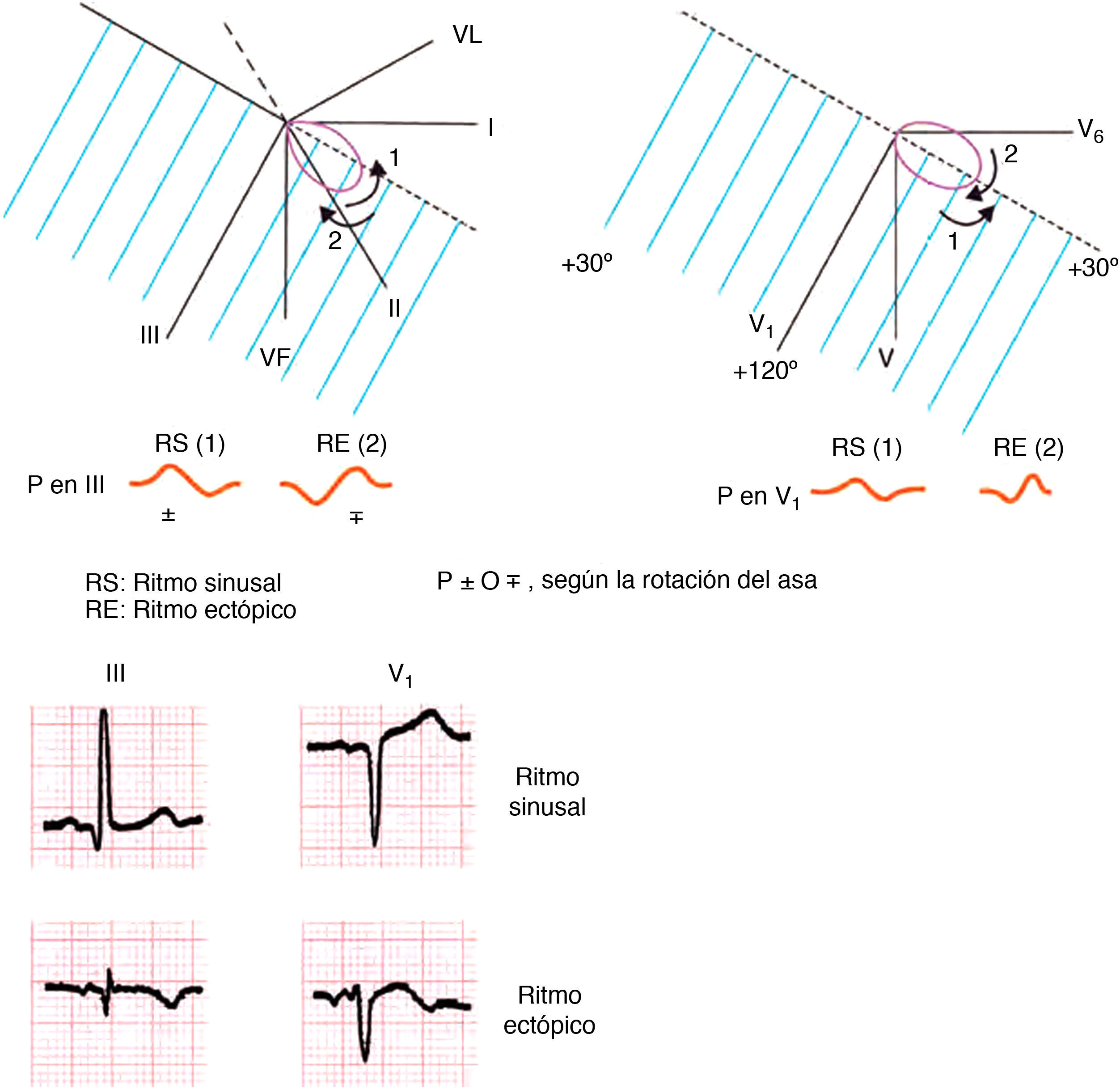
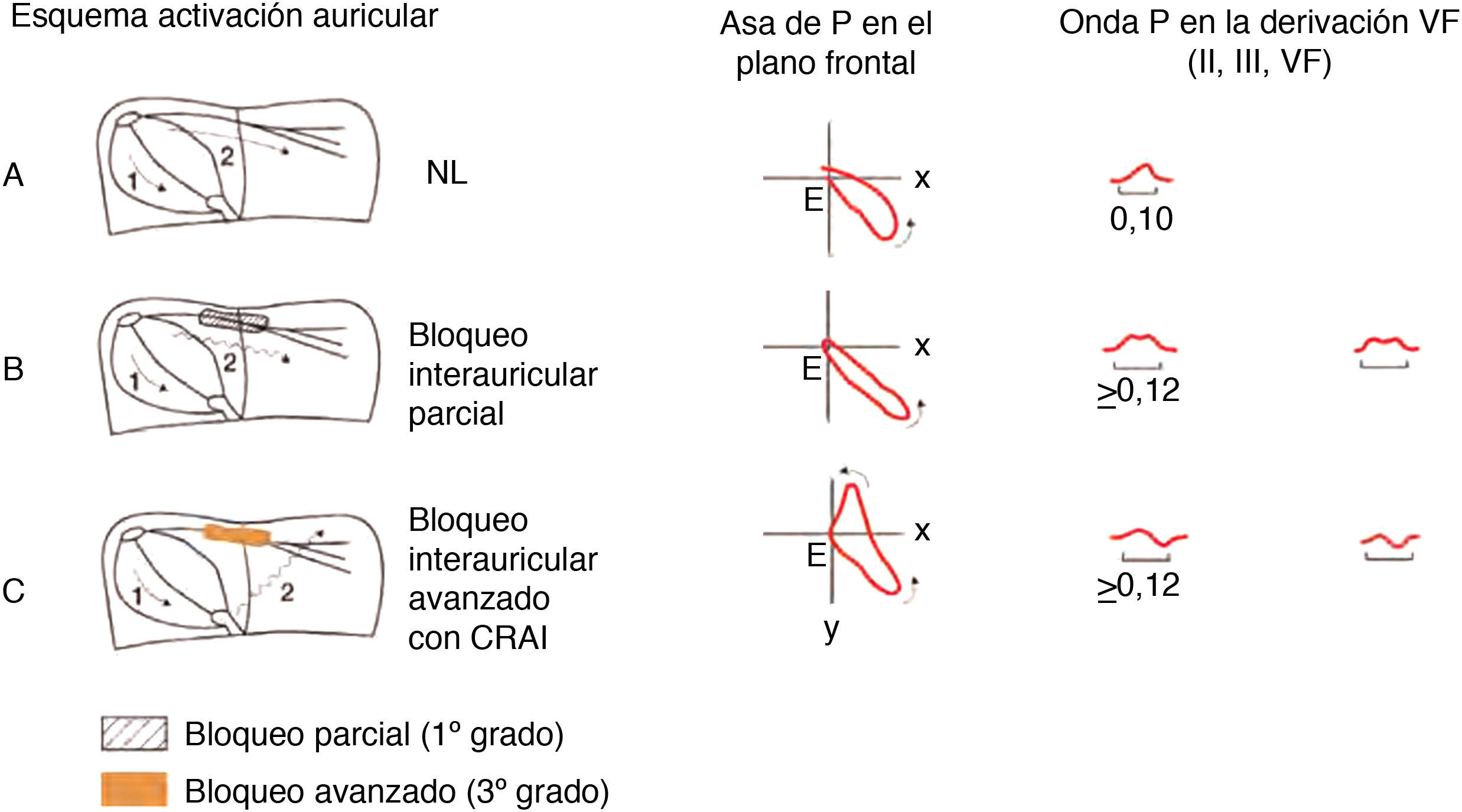
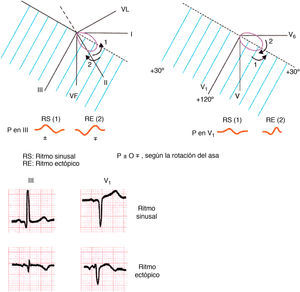
La morfología de la onda P en las diferentes derivaciones, en caso de ritmo sinusal, se origina de acuerdo con la proyección del asa de P en los diferentes hemicampos (fig. 4).
- –
Los valores normales de la altura y duración de la onda son 2,5mm y menos de 120ms, respectivamente.
- –
El cálculo del eje de P (ÂP) se realiza de la misma forma que el del eje de QRS (ÂQRS). En condiciones normales (>90% casos) el ÂP oscila entre +30° y +70°. Nunca va más allá de +90° (P negativa en I). Ello solo puede verse en caso de inversión de los electrodos (brazo derecho e izquierdo), dextrocardia (aurícula derecha a la izquierda) o ritmo ectópico.
- –
La correlación asa-hemicampo permite, en caso de onda P bifásica, saber si el ritmo es sinusal o ectópico (fig. 5). En ritmo sinusal, el asa de P rota en antihorario en el PF y PH (fig. 4).
Este concepto engloba los crecimientos y los bloqueos auriculares. Se trata de entidades bien diferenciadas, pero que frecuentemente se asocian y tienen una expresión electrocardiográfica (ECG) a menudo compartida.
Los bloqueos interauriculares, que son los únicos bloqueos a nivel auricular bien conocidos, se caracterizan porque, como ocurre con todos los tipos de bloqueos cardíacos: 1) pueden aparecer transitoriamente; 2) pueden presentarse sin enfermedad asociada que explique la imagen, en este caso, crecimiento auricular añadido y 3) se pueden provocar experimentalmente2.
Las imágenes de crecimientos auriculares se deben más a dilatación de la cavidad que a su hipertrofia, debido al escaso grosor de la pared auricular.
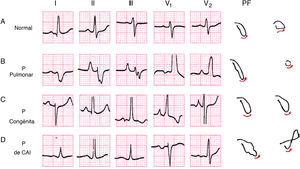
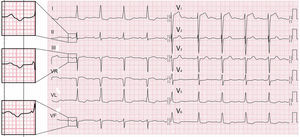
Crecimientos auricularesEn las figuras 6 y 7 B-D se pueden ver las morfologías de la onda P en caso de crecimiento auricular derecho (CAD) e izquierdo (CAI) y su explicación1.
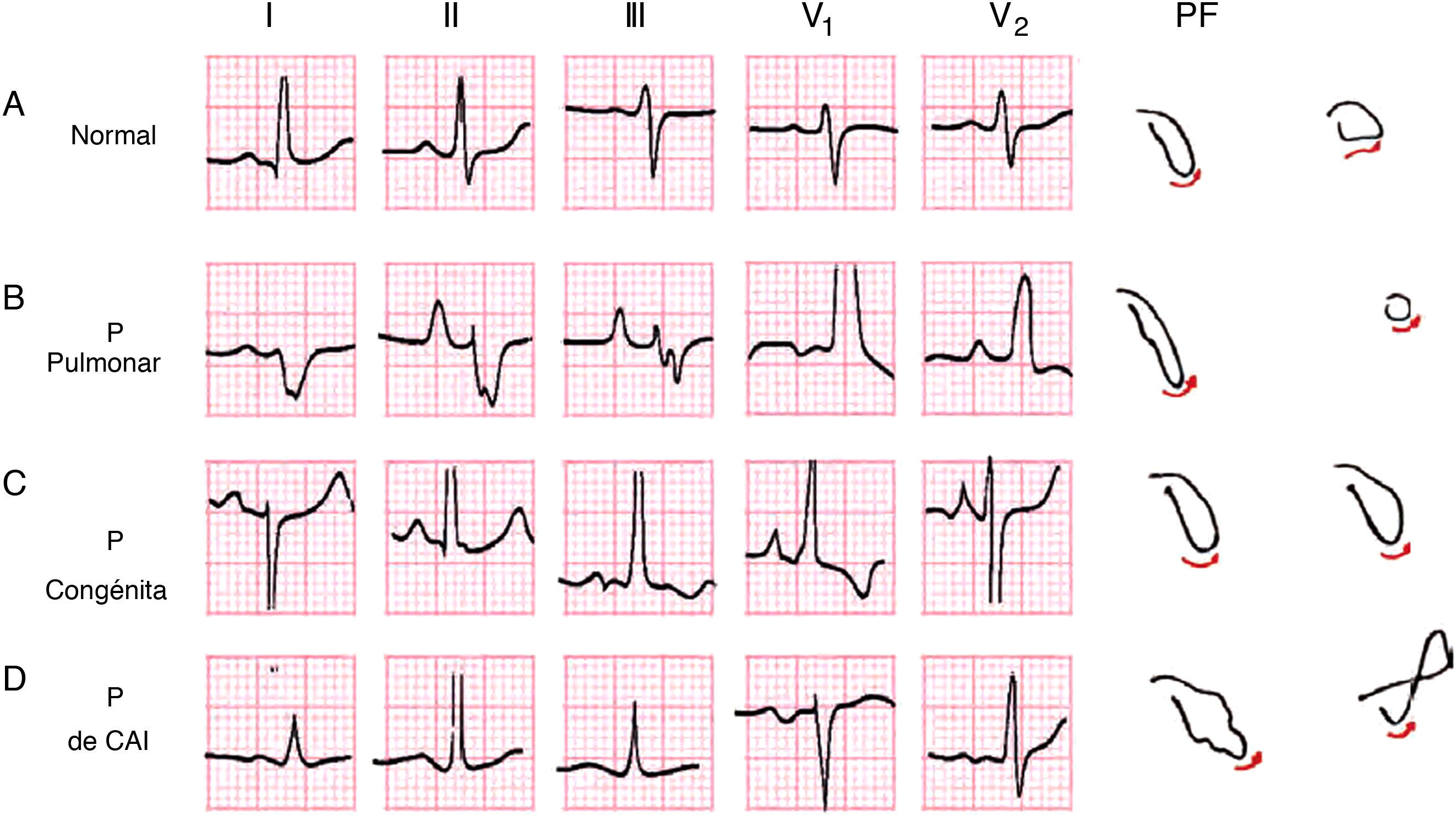
Morfologías que se ven en caso de crecimiento auricular derecho e izquierdo. Arriba: diagramas explicativos de cómo se realiza la despolarización auricular en casos normales (A), y en el crecimiento auricular derecho (B) e izquierdo (C), respectivamente. Abajo: ejemplos ECG de los 3 tipos de onda P (ver también fig. 7).
Ejemplo de las morfologías y las asas de la onda P normal (A); de las ondas P de crecimiento auricular derecho de tipo pulmonale (ÂP derecho) (B) y congenitale (ÂP algo izquierdo) (C) y de la onda P de crecimiento auricular izquierdo (D). A la derecha se ven las morfologías de las asas de P en el PF y PH.
La aurícula derecha (figs. 6 y 7) crece, fundamentalmente, en algunas cardiopatías congénitas y valvulares, y en el cor pulmonale.
Los criterios ECG más usados para el diagnóstico de CAD son los siguientes:
Critérios de la onda P:
- -
onda P>2,5mm de altura.
- -
Parte+de la P en V1 >1,5mm.
- -
ÂP a la derecha (P pulmonale) y a veces a la izquierda (P congenitale) (fig. 7).
Criterios del complejo QRS:
- -
En V1 voltaje<4mm.
- -
Relación voltaje V2/V1>5.
- -
Morfología qr o QR en V1.
Son criterios bastante específicos, o sea, que si están presentes indican que es bastante probable que exista la enfermedad en cuestión, pero poco sensibles, o sea que, en muchos casos, en presencia de la enfermedad en cuestión, estos cambios no se encuentran.
Criterios diagnósticos del crecimiento auricular izquierdoLa aurícula izquierda crecida se encuentra fundamentalmente en la estenosis e insuficiencia mitral, las miocardiopatías, la hipertensión arterial y la cardiopatía isquémica (figs. 6 y 7).
En las figuras 6C y 7D vemos los ejemplos de los cambios ECG de la onda P en el CAI. Los criterios ECG más usados para el diagnóstico de CAI, en general más específicos que sensibles, son los siguientes:
- -
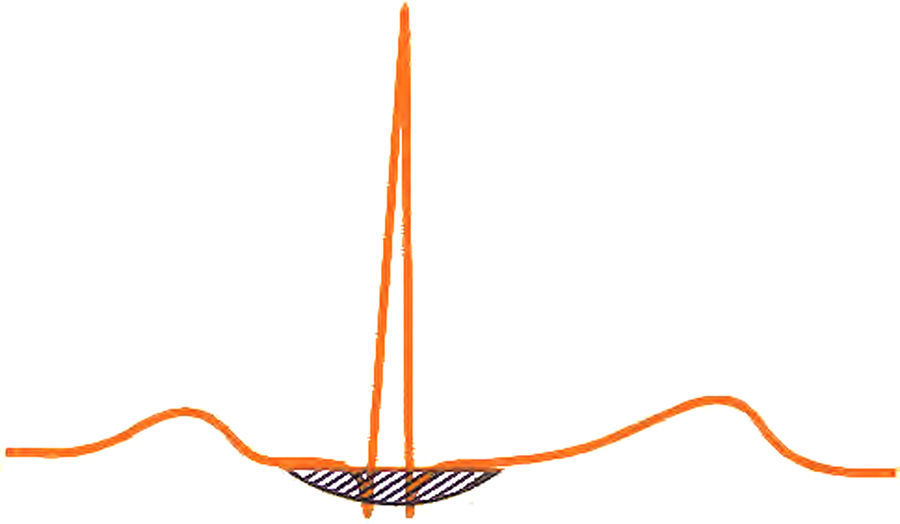
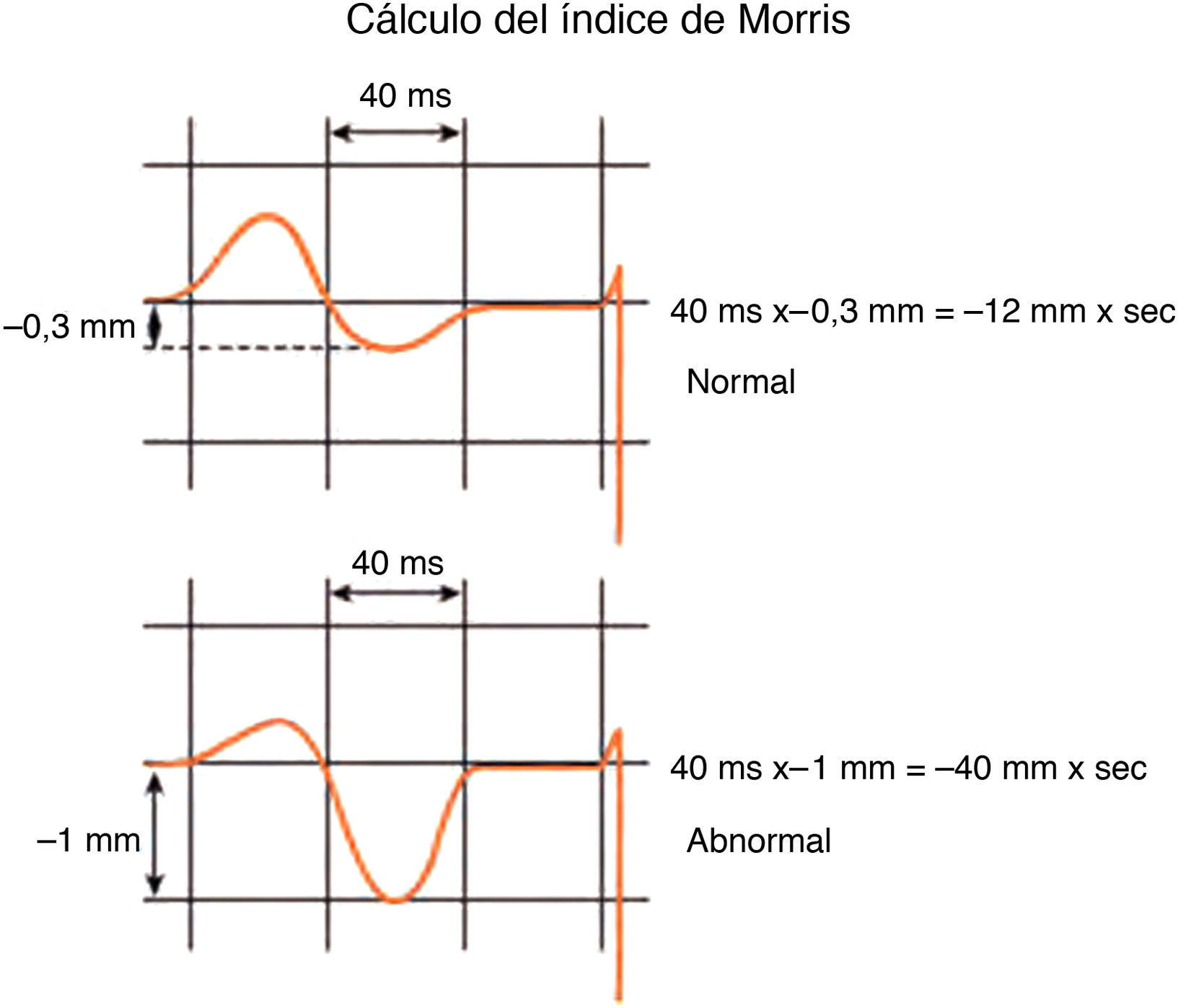
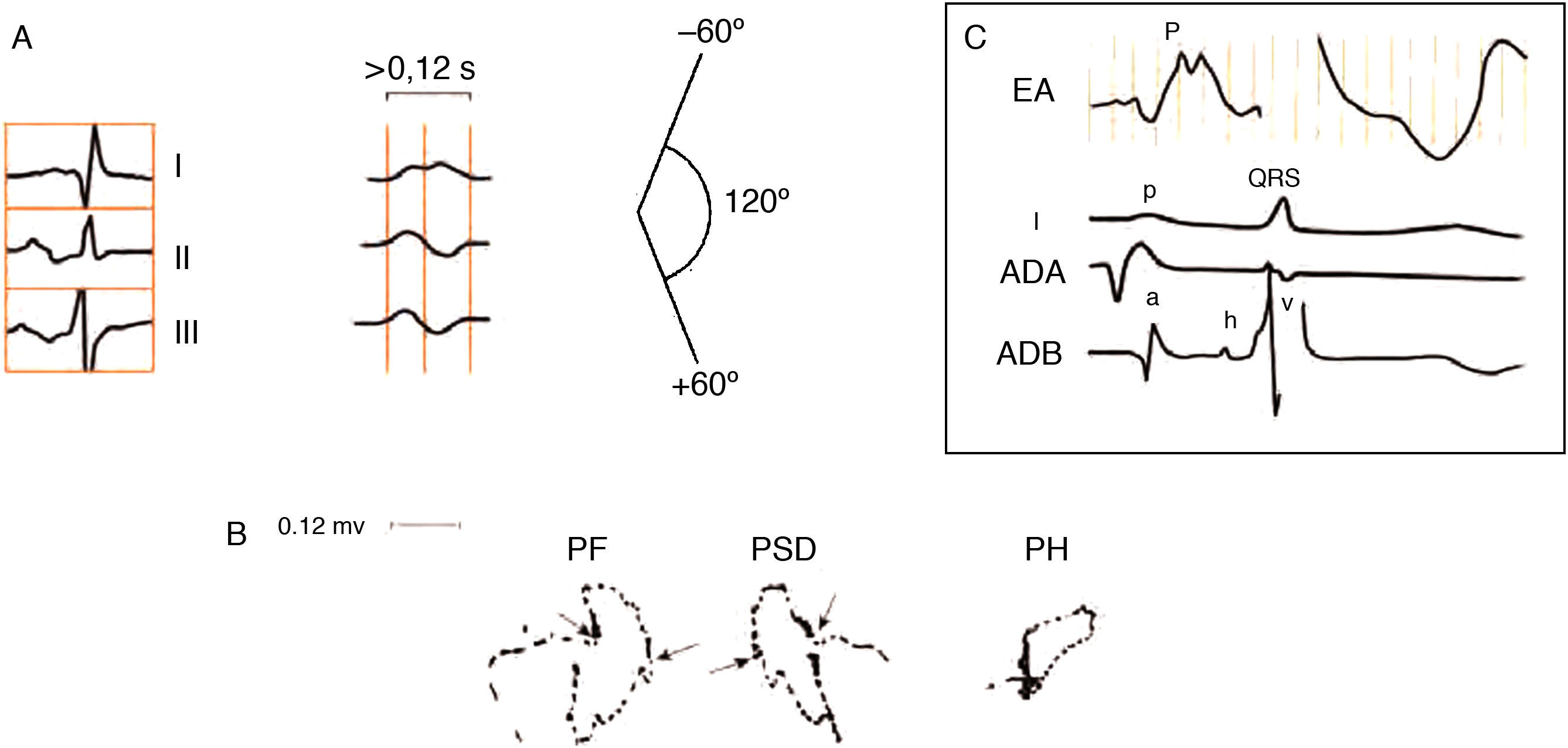
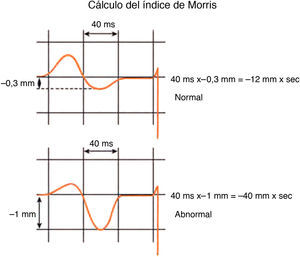
Índice de Morris: duración y profundidad del modo negativo de la P en V1 ≥ 40ms×(−1mm). En la figura 8 se aprecia en V1 el componente negativo de la P que se puede ver en condiciones normales y patológicas. En este caso, si el modo negativo dura 40ms y mide −1mm, es muy probable que exista CAI.
- -
Duración de la onda P en i, ii o iii ≥ 0,12 s más duración de la parte negativa de la P en V1>40ms.
- -
Onda P±en ii, iii, VF. Es un criterio muy específico pero muy poco sensible.
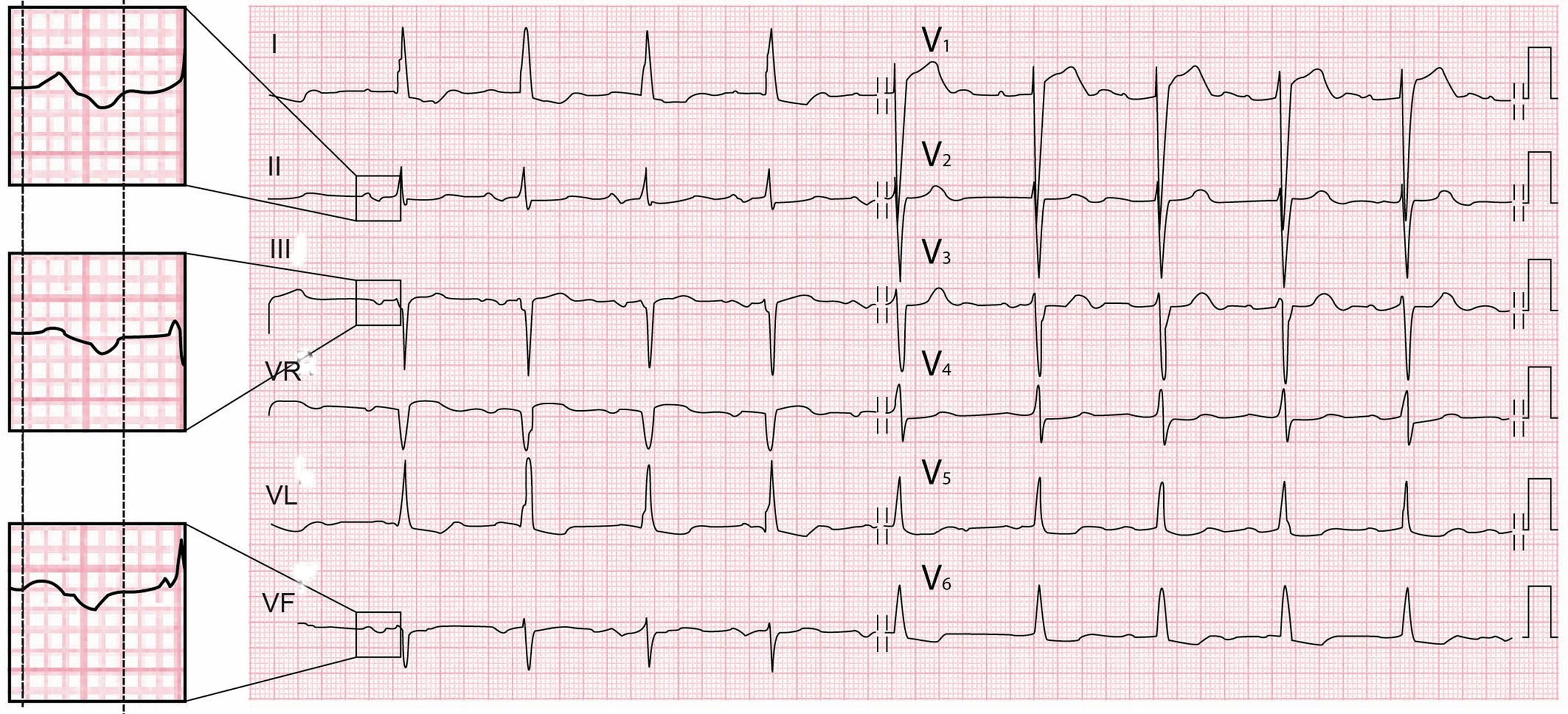
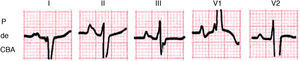
Los criterios de diagnóstico son los de CAR+CAI, tal como puede verse en la figura 9 (ver II y V1).
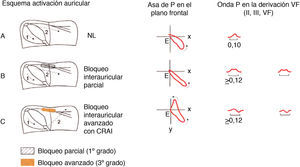
Bloqueo interauricularSon los trastornos de conducción o bloqueos que ocurren entre ambas aurículas (bloqueo interauricular) y que pueden detectarse con más seguridad en el ECG3,4 (fig. 10). Como todo el resto de los bloqueos cardíacos, pueden ser de 3grados.
A menudo los bloqueos interauriculares, sobre todo los de 3.er grado, se acompañan de signos ECG de CAI.
Diagnóstico ECG- 1)
De 1.er grado o parcial: este tipo de bloqueo interauricular ocurre con frecuencia y se ve a menudo en ancianos5. El estímulo pasa a través del haz de Bachman de la aurícula derecha a la izquierda, pero con retraso. Ello origina un aumento de la duración de la onda P (fig. 10 B). Se asocia a menudo al CAI, pero puede verse aislado con ECG normal. En este caso, el modo negativo de la onda P en V1 no suele ser tan evidente como en el CAI.
- 2)
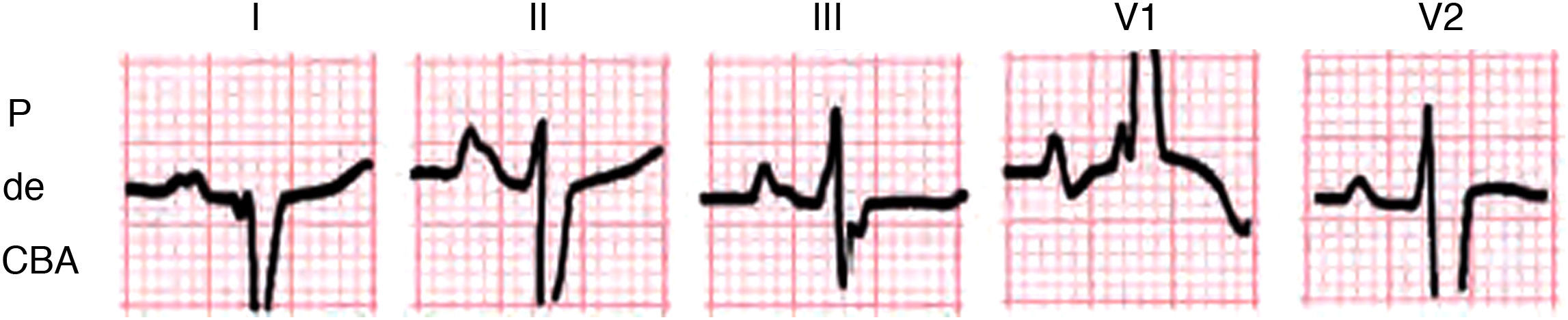
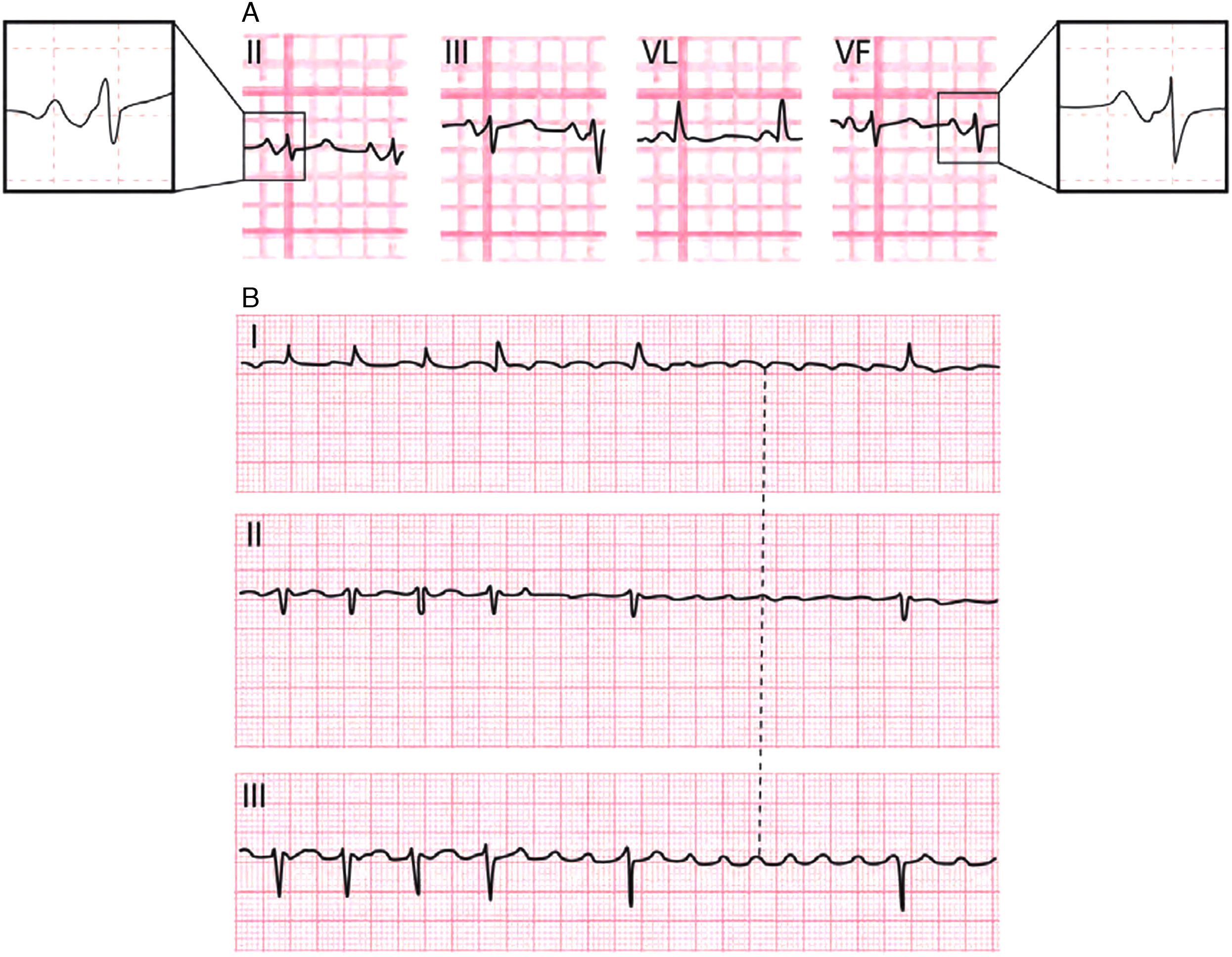
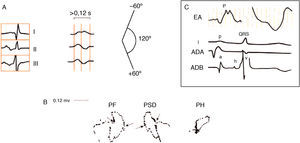
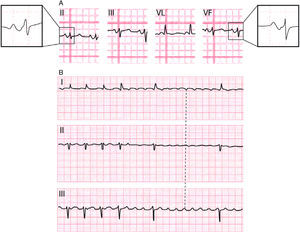
De 3.er grado o avanzado (figs. 11–13): este tipo de bloqueo interauricular se asocia muy a menudo con CAI y arritmias paroxísticas supraventriculares (fig. 13). Esta asociación se conoce con el nombre de síndrome de Bayés6-8. El estímulo queda bloqueado en la zona del haz de Bachman y llega a la aurícula izquierda con conducción retrógrada desde la parte media baja del septum interauricular (fig. 10C). Ello explica la presencia de una onda P de mayor duración y con una morfología±en II, III y VF por la activación caudocraneal de la aurícula izquierda (figs. 11 y 12). En V1-V3 se registra a menudo onda P± por la muy frecuente asociación con el CAI.
Figura 11.A) Morfología de la P±en II, III y VF. B) El asa de P en el PF, PS y PH (activación retrógrada entre flechas). C) Morfología auricular ± en la derivación esofágica alta (EA), porque, desde ella, primero se registra la negatividad de la cola del vector de despolarización de la aurícula derecha y, después, la positividad de la activación caudocraneal de la aurícula izquierda.
(0.16MB). - 3)
De 2.° grado o intermitente: aparición transitoria del bloqueo interauricular de 1.er o 3.er grado. Son muy poco frecuentes.
Pueden considerarse también como un tipo de aberrancia auricular9, que se considera que equivale, en las aurículas, a la aberrancia ventricular9. La aberrancia auricular incluye el concepto de anormal y transitorio de un estímulo por una parte de las aurículas. Forman parte, pues, del mismo tipo de cambios transitorios de morfología de la onda P, tengan o no morfología de bloqueo interauricular y aparezcan o no después de un complejo auricular o ventricular prematuro.
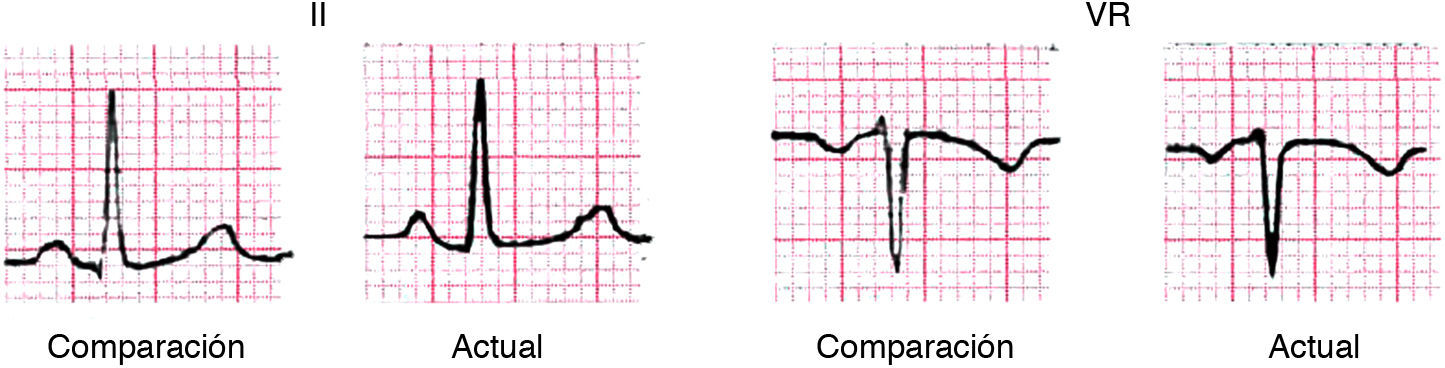
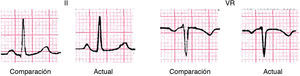
¿Cuáles son las principales anomalías de la repolarización auricular?La más importante, porque se puede ver como la única alteración ECG en la pericarditis aguda, es el descenso del PR en II y el ascenso en VR como expresión de lesión auricular (ST-T-auricular) (fig. 14).
El segmento PR puede también alterarse en el infarto auricular, pero, entonces, el resto del ECG suele presentar alteraciones como Q de necrosis (infarto agudo).
En la simpaticotonía se observa la repolarización auricular evidente con una morfología típica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNo.