Debido al envejecimiento progresivo de la población, es cada vez mayor el número de pacientes con cardiopatía isquémica atendidos en los hospitales. Según el registro GRACE, se estima que cerca del 20% de pacientes que presentan un episodio coronario agudo tienen más de 75años. Sin embargo, dicho subgrupo está infrarrepresentado en los ensayos clínicos actuales, por lo que la toma de decisiones terapéuticas se hace más difícil. El intervencionismo coronario percutáneo (ICP) se presenta hoy día como una opción bastante atractiva para el tratamiento de estos pacientes dado el menor riesgo del procedimiento. No obstante, existe controversia de cómo influye el grado de revascularización, completa o incompleta, sobre el pronóstico1. Existen diversos estudios que han valorado el impacto de tipo de revascularización sobre la mortalidad cardiovascular y la aparición de acontecimientos mayores. Por un lado, unos refieren que la revascularización incompleta es un fuerte e independiente factor de riesgo en pacientes con infarto agudo de miocardio (IAM) tratados con ICP2. En cambio, otros estudios muestran que no existen diferencias significativas entre ambas estrategias. En el presente trabajo describimos las características de los pacientes ancianos sometidos a revascularización percutánea, analizamos los factores predictores de complicaciones en el seguimiento y determinamos el impacto del tipo de revascularización.
Estudiamos a 146pacientes mayores de 75años de forma retrospectiva que ingresaron por síndrome coronario agudo (SCA), ya fuera por IAM con/sin elevación de ST (IAMCEST/IAMSEST) o angina inestable, y fueron sometidos a ICP entre enero 2008 y diciembre del 2009. Describimos sus características basales y analizamos los factores predictores de complicaciones en el seguimiento, así como el impacto del tipo de revascularización en el pronóstico. La revascularización incompleta fue definida mediante criterios anatómicos cuando se realizó una angioplastia con éxito pero existía una estenosis mayor del 70% en alguna arteria coronaria epicárdica o ramas mayores de 2mm. Los episodios mayores analizados fueron la aparición de síndrome coronario agudo, insuficiencia cardiaca, arritmia grave y mortalidad por causa cardiovascular.
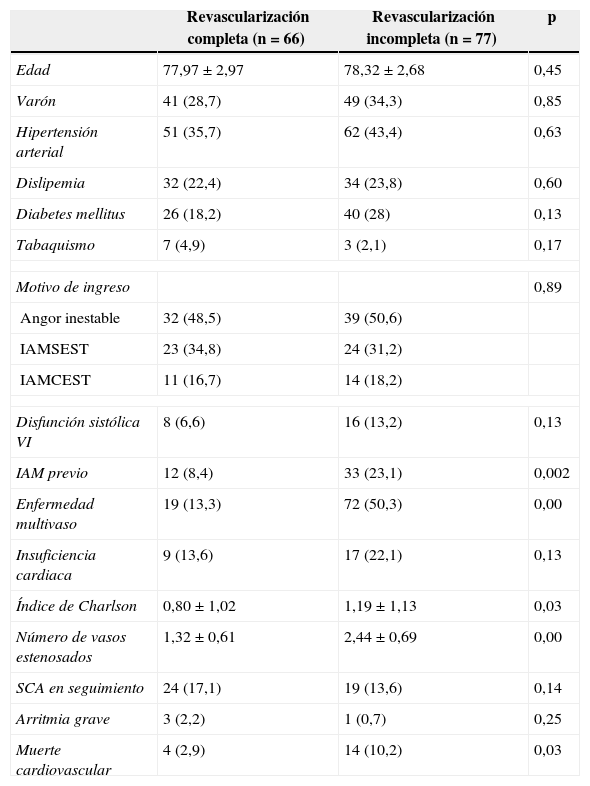
En la tabla 1 se resumen las principales características descriptivas de la población estudiada. La mayoría presentaron angina inestable (49,7%); el 32,9% presentaron IAMSEST, y el 17,5%, IAMCEST. La revascularización fue incompleta en el 53,8%. Tras un seguimiento medio de 35,4 meses, la disfunción ventricular se asoció a la aparición de acontecimientos mayores (OR=3,58; IC95%, 1,33-9,63; p=0,012), y de manera particular, al fallecimiento por causa cardiovascular (OR=5,69; IC95%, 1,66-19,53; p=0,006) en el análisis multivariado. Las otras variables que se asociaron a peor pronóstico fueron la dislipidemia, que se asoció con la aparición de episodios mayores (OR=2,8; IC95%, 1,23-6,10; p=0,009) y con la mortalidad cardiovascular (OR=3,96; IC95%, 1,09-14,38; p=0,0036) y la población con mayor índice de Charlson (indicador de comorbilidad) en el momento del ingreso (OR=1,72; IC95%, 1,02-2,89; p=0,042).
Características clínicas del grupo de revascularización percutánea completa e incompleta
| Revascularización completa (n=66) | Revascularización incompleta (n=77) | p | |
|---|---|---|---|
| Edad | 77,97±2,97 | 78,32±2,68 | 0,45 |
| Varón | 41 (28,7) | 49 (34,3) | 0,85 |
| Hipertensión arterial | 51 (35,7) | 62 (43,4) | 0,63 |
| Dislipemia | 32 (22,4) | 34 (23,8) | 0,60 |
| Diabetes mellitus | 26 (18,2) | 40 (28) | 0,13 |
| Tabaquismo | 7 (4,9) | 3 (2,1) | 0,17 |
| Motivo de ingreso | 0,89 | ||
| Angor inestable | 32 (48,5) | 39 (50,6) | |
| IAMSEST | 23 (34,8) | 24 (31,2) | |
| IAMCEST | 11 (16,7) | 14 (18,2) | |
| Disfunción sistólica VI | 8 (6,6) | 16 (13,2) | 0,13 |
| IAM previo | 12 (8,4) | 33 (23,1) | 0,002 |
| Enfermedad multivaso | 19 (13,3) | 72 (50,3) | 0,00 |
| Insuficiencia cardiaca | 9 (13,6) | 17 (22,1) | 0,13 |
| Índice de Charlson | 0,80±1,02 | 1,19±1,13 | 0,03 |
| Número de vasos estenosados | 1,32±0,61 | 2,44±0,69 | 0,00 |
| SCA en seguimiento | 24 (17,1) | 19 (13,6) | 0,14 |
| Arritmia grave | 3 (2,2) | 1 (0,7) | 0,25 |
| Muerte cardiovascular | 4 (2,9) | 14 (10,2) | 0,03 |
Los datos se expresan como número de pacientes y el porcentaje del total entre paréntesis, o como medias±desviación típica.
La disfunción ventricular supone uno de los factores pronósticos más importantes en pacientes con SCA, y en este subgrupo de pacientes también se asoció a mayor tasa de acontecimientos en el seguimiento. Con respecto al índice de Charlson, está demostrado que tiene un valor pronóstico en pacientes que ingresan con un SCA. En esta serie, los pacientes con índice de comorbilidad alto presentaron mayor mortalidad por causa cardiovascular.
En el caso del presente estudio, los pacientes que fueron sometidos a revascularización incompleta presentaron una mayor tasa de mortalidad cardiovascular en el seguimiento que los pacientes con revascularización completa. Sin embargo, en el análisis multivariado no existió asociación estadísticamente significativa entre la revascularización incompleta y la mortalidad cardiovascular. Esto pudo deberse a que había un mayor número de pacientes con disfunción ventricular y antecedentes de infarto previo, siendo ambos aspectos relevantes en el pronóstico. De esta forma, la revascularización incompleta no apareció como predictor independiente de episodios mayores en el seguimiento. Además de tratarse de un estudio con bajo tamaño muestral, la no significación estadística podría deberse al diseño del estudio. Existen publicaciones recientes, con un diseño distinto, que muestran conclusiones más relevantes, como es el caso de Chung et al.3, en el cual la revascularización completa se asoció con un beneficio a largo plazo en la reducción de la mortalidad cardiaca e IAM. Es de gran importancia conocer la actitud ante pacientes de edad avanzada en este contexto, ya que se trata de un subgrupo en creciente ascenso y que asocia una alta comorbilidad, por lo que el manejo en muchos casos resulta complejo.