La tomografía computarizada multicorte (TCMC) tiene en la actualidad un papel bien establecido en la evaluación de pacientes seleccionados en los que se sospecha enfermedad coronaria. Sin embargo, la capacidad de esta técnica para obtener datos en 3 dimensiones del corazón en su totalidad, permite que pueda ser usada en el estudio de numerosas estructuras no coronarias de manera complementaria a otras modalidades de imagen como la ecocardiografía y la resonancia magnética cardíaca. Así, la utilidad de la TCMC está ampliamente reconocida en la obtención de información acerca de la anatomía venosa cardíaca y pulmonar previa a ciertos procedimientos electrofisiológicos y otras técnicas percutáneas. Otras indicaciones de esta prueba de imagen son el estudio de la morfología ventricular y función sistólica, el asesoramiento en válvulas tanto nativas como protésicas no bien definidas por medio de otras técnicas de imagen, la visualización de masas intracardíacas, la caracterización de la anatomía pericárdica y el estudio de enfermedades congénitas1. Además, la TCMC permite la visualización de la aurícula izquierda (AI) en alta resolución y diferentes anomalías como el foramen oval permeable y otros defectos septales, la banda aurícula, la bolsa o «pouch» septal, la hipertrofia lipomatosa y la existencia de divertículos o apéndices accesorios2. Sin embargo, a pesar del posible gran abanico de indicaciones, no debe olvidarse que la TCMC de 64 cortes, la más usada actualmente en nuestro medio, conlleva radiación en altas dosis y podría suponer por tanto un aumento del riesgo de cáncer a largo plazo, limitación que podría solventarse con los nuevos equipos de 256 cortes y doble cabezal.
Presentamos el caso de un varón de 53 años de edad, con hipertensión arterial (HTA) mal controlada e hipercolesterolemia como únicos antecedentes de interés, que consultó por un episodio prolongado de dolor centrotorácico de características típicas. En urgencias no se apreciaron cambios electrocardiográficos o elevación de marcadores de daño miocárdico y el ecocardiograma no mostró hallazgos de interés, salvo hipertrofia ventricular izquierda leve y un patrón de llenado tipo alteración de la relajación ligero. Se realizó una ergometría que concluyó con resultado negativo y, ante lo sugestivo del cuadro, se decidió la realización de una TCMC de arterias coronarias.
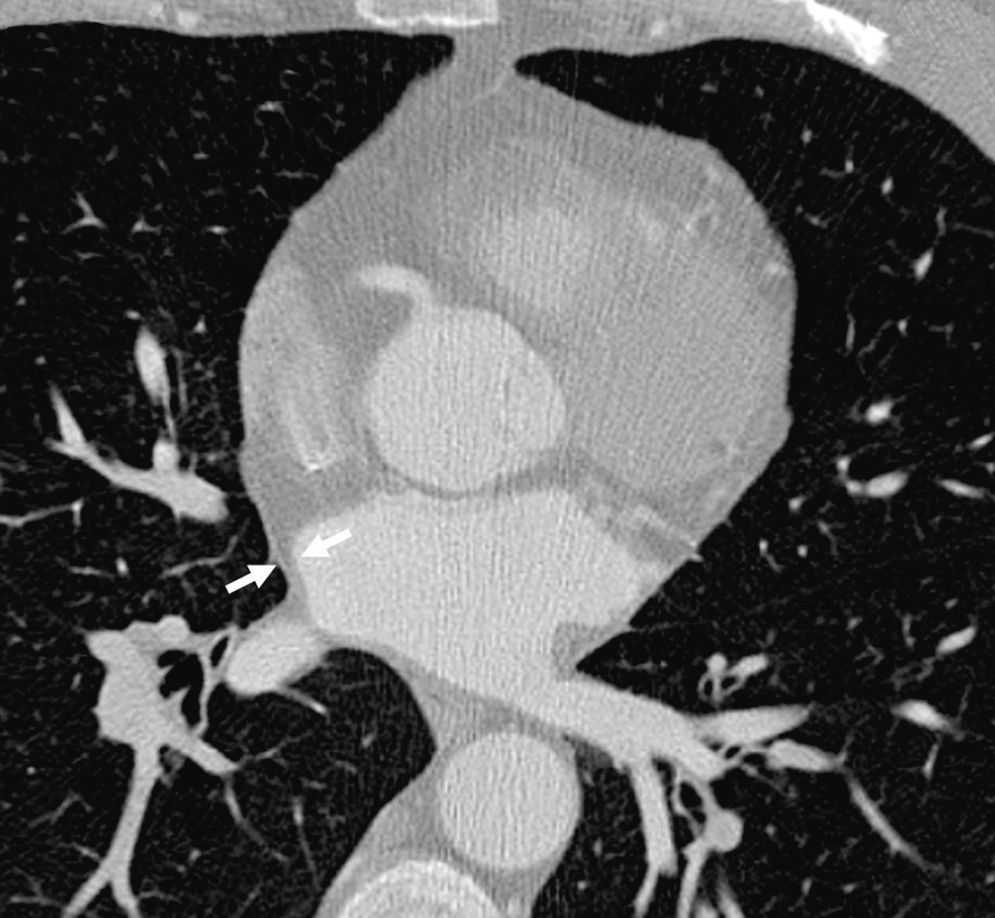
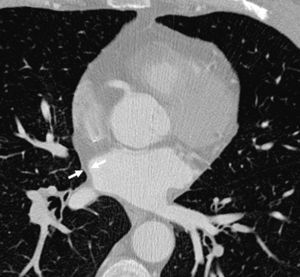
En la TCMC no se encontraron lesiones ateroscleróticas significativas. En el análisis del resto de estructuras cardíacas destacó un engrosamiento difuso y homogéneo de las paredes de la AI, con un espesor máximo de 4,6mm (fig. 1). Una resonancia magnética cardíaca posterior descartó enfermedades por depósito como posible origen de dicho engrosamiento.
Si bien existe una gran variabilidad inter e intra observador en las medidas del grosor de la AI mediante TCMC debido sobre todo a la gran heterogeneidad existente en función de la región auricular analizada, no existiendo así en la actualidad medidas estandarizadas (aunque se considera que el grosor medio en la población es de 2mm)3, se han observado aumentos significativos en pacientes con fibrilación auricular (FA)4 y, más recientemente, en pacientes con HTA. Así, Takaoka et al. presentaron un estudio retrospectivo en el cual se analizó el grosor de la pared de la AI medida mediante TCMC como posible respuesta a la HTA5. Un total de 48 pacientes sin enfermedad valvular ni miocárdica (edad media 63±13 años, siendo 28 hipertensos) fueron estudiados, analizándose mediante ecocardiograma transtorácico el grosor del septo interventricular (IVSTd), de la pared posterior de ventrículo izquierdo (LVPWTd) y, como marcadores de disfunción diastólica, la relación E/E′, el diámetro de AI, y el volumen de AI indexado por área de superficie. El IVSTd, LVPWTd, la media de ambos y el grosor de AI obtenido mediante TCMC fueron significativamente mayores en los sujetos con HTA (10,3±2,1mm vs. 8,7±1,5mm; 9,7±1,7mm vs. 8,8±1,4mm; 10,0±1,7mm vs. 8,7±1,3mm, y 4,2±0,9 vs. 3,6±0,5, respectivamente). Sin embargo, no hubo diferencias estadísticamente significativas entre los grupos en cuanto al resto de parámetros estudiados. Por otro lado, solo IVSTd, LVPWTd, y la media de ambos se correlacionaron positivamente con el grosor de la AI de manera significativa. De esta manera, los autores concluyen que el engrosamiento de la AI podría ser una importante respuesta a la HTA, al igual que la hipertrofia ventricular izquierda (HVI).
Acerca del posible valor pronóstico del engrosamiento de la AI, ya se había sugerido que su hallazgo en TCMC es capaz de predecir la aparición de FA paroxística o la conversión de FA paroxística a permanente4, y se desconoce hasta el momento su papel en HTA, no existiendo en la actualidad estudios que determinen si su presencia es anterior a la aparición de la HVI (como podría deducirse a partir de nuestro caso, dado que el paciente tan solo presentaba una HVI leve con un grosor auricular muy significativamente aumentado), si pudiera predisponer a mayor arritmogenicidad en estos pacientes, o simplemente si es marcador de severidad de la HTA.
En conclusión, la medida del grosor de la AI mediante TCMD podría aportar información pronóstica adicional en los pacientes hipertensos que son sometidos a esta exploración, si bien deberán realizarse estudios prospectivos a largo plazo que arrojen luz sobre esta hipótesis.