La técnica quirúrgica para la realización de las anastomosis coronarias engloba desde la propia estrategia preoperatoria de revascularización al hecho técnico quirúrgico de la anastomosis. Los pasos importantes a destacar son la localización de los lechos coronarios, la preparación de los mismos, la arteriotomía y la sutura del injerto o anastomosis. Es crucial la comprobación del resultado funcional de las anastomosis con un medidor de flujo coronario. Estos aspectos son comunes a la circulación extracorpórea o con el corazón latiendo, para realizar la revascularización miocárdica. La cirugía coronaria moderna apuesta por una mayor utilización de injertos arteriales, basada fundamentalmente en las dos arterias mamarias esqueletizadas, empleando injertos compuestos o no, y con varias anastomosis secuenciales. La endarterectomía coronaria, técnica poco empleada en la actualidad, es un recurso que permite revascularizar territorios miocárdicos, en determinados pacientes con aterosclerosis coronaria generalizada grave.
Surgical technique to perform coronary anastomoses goes from the preoperative revascularization strategy itself to the technical aspect of anastomosis. The main aspects are the location of the coronary beds, the arteriotomy and graft suture or anastomosis. It is crucial to check the functional result of the anastomoses with a flowmeter. These aspects are no different regardless of the use of extracorporeal circulation or beating heart for myocardial revascularization. Modern coronary surgery bet for increasing use of arterial grafts, fundamentally based in both skeletonized internal thoracic arteries, with composite grafts or not and with several sequential anastomoses. Coronary endarterectomy is currently a less used technique, but a significant surgical resource to revascularize myocardial areas, in some patients with generalized severe coronary atherosclerosis.
Resulta difícil hablar de anastomosis coronarias, sin recordar a Carrel, verdadero fundador de la cirugía vascular. Entre 1901–1910, utilizando animales de experimentación, desarrolló todas las técnicas de anastomosis vasculares que conocemos hoy. Dos años después, en 1912, recibiría el premio Nobel de Medicina por su trabajo acerca de la sutura vascular y el trasplante de vasos sanguíneos y órganos1. Ha pasado mucho tiempo desde entonces, y hoy en día estamos realizando anastomosis coronarias en muchos quirófanos a nivel mundial. En la cirugía de revascularización miocárdica moderna, no se entiende la realización de anastomosis coronarias sin el apoyo de lupas de magnificación, de al menos 3,5 aumentos, que minimizan el riesgo de errores técnicos en la anastomosis.
En la técnica de realización de anastomosis coronarias, podemos destacar los siguientes aspectos importantes, que vamos a desarrollar:
- –
Estrategia de revascularización.
- –
Localización de los lechos coronarios.
- –
Preparación de las arterias a revascularizar.
- –
Realización de la arteriotomía.
- –
Sutura coronaria (anastomosis del injerto).
- –
Comprobación del resultado funcional (medición del flujo).
Evidentemente, para que las cosas salgan bien en el quirófano y con vistas al pronóstico del paciente a largo plazo, es importante tener las ideas claras. Conviene tener una estrategia de revascularización previamente diseñada: qué arterias tenemos planeado revascularizar, tras un cuidadoso análisis del estudio angiográfico, con qué tipo de injertos y de qué manera. Esta estrategia puede variar sensiblemente, dependiendo de lo que nos encontremos en el campo quirúrgico. Otro aspecto que condiciona la estrategia de revascularización es el hecho de si vamos a utilizar la circulación extracorpórea o no. En esta última forma de revascularización es, si cabe, más importante el análisis de la circulación coronaria, y aunque muchos cirujanos prefieren revascularizar inicialmente la descendente anterior, es importante saber qué arterias son las colateralizantes y cuáles las colateralizadas, con vistas al devenir exitoso de la intervención.
Localización de los lechos coronariosAunque es de sobra sabido que las arterias coronarias presentan una distribución epicárdica, no siempre es tan sencilla su localización. Podemos encontrarnos, en quirófano, ante la situación de que el corazón no tiene las arterias que hemos visto previamente en la coronariografía, y es que estas últimas están ocultas y presentan un trayecto intramiocárdico. Habitualmente, las arterias coronarias intramiocárdicas tienen paredes coronarias sanas, aunque no siempre tiene que ser así. Esta situación de distribución coronaria intramiocárdica es mucho más frecuente en las arterias del árbol coronario izquierdo. La descendente anterior puede presentar dificultades para su localización, por estar cubierta por abundante grasa epicárdica y no estar claro cuál es el trayecto interventricular real, sobre todo en aquellos corazones con cardiomegalia, o puede, también, estar completamente intramiocárdica. En esta última situación puede necesitar una disección muscular septal amplia para su localización, y conlleva asociado el riesgo de sangrado posterior o de apertura accidental de la cavidad ventricular derecha, que habremos de reparar de forma eficaz y sin comprometer el flujo de la arteria descendente anterior. En ocasiones la descendente anterior puede emerger y hacerse visible en el ápex. En esta zona, además de ser distal, puede tener un calibre excesivamente fino para la realización de la anastomosis. Sin embargo, puede ayudarnos en la localización de la arteria más proximalmente, y sin tener que realizar una disección miocárdica amplia, introduciendo un probador fino por la arteria coronaria de forma retrógrada desde esta zona distal. También podemos tener problemas de localización de la descendente anterior en situaciones con un doble sistema de perfusión de la cara anterior. En estos casos tendremos una arteria diagonal bastante desarrollada y visible y una descendente anterior de menor desarrollo y de trayecto intramiocárdico en muchas ocasiones.
Las arterias procedentes de la circunfleja pueden ser intramiocárdicas en numerosas ocasiones. Muchas veces la zona más proximal de dicha rama marginal es visible o palpable junto al surco auriculoventricular, y sólo tendremos que realizar una disección limitada. Cuando no sea así, para facilitar su localización, deberemos analizar el músculo miocárdico, en busca de pistas que nos ayuden en su localización, como pueden ser los cambios en la coloración del músculo, ciertas indentaciones y, por supuesto, el tacto. Una vez localizada la arteria coronaria, otro aspecto de vital importancia para la realización de una correcta anastomosis será el posicionamiento del corazón y la exposición. Esto puede ser especialmente dificultoso en los corazones grandes e hipertróficos y en los tórax profundos.
Cuando realizamos cirugía coronaria con circulación extracorpórea empleamos dos cintas de tela de 2 cm de ancho, aproximadamente, que pasamos a través del seno transverso y del seno oblicuo y las unimos con un punto de seda. Esto nos permite movilizar y posicionar el corazón a nuestro acomodo. Otro aspecto importante es retirar el resto de las tracciones del pericardio y, si es necesario, la apertura de la pleura puede darnos más espacio donde alojar el corazón. En la cirugía de revascularización sin circulación extracorpórea empleamos un posicionador y un estabilizador coronario, y los puntos de tracción del pericardio posterior.
Preparación de las arterias a revascularizarUna vez que estamos en buena disposición para realizar la anastomosis, tendremos que localizar el mejor segmento de la arteria coronaria para empatar el injerto. Para ello realizaremos una disección epicárdica cuidadosa del lecho coronario con un bisturí fino de coronarias tipo Caspar y una hoja del número 15. Un aspecto importante de esta disección es que ésta se limite exclusivamente a su superficie anterior, ya que si despegamos o descolgamos excesivamente la arteria, la anastomosis nos va a resultar más dificultosa.
Realización de la arteriotomíaPreferentemente, nos gusta realizar las anastomosis lo más proximal posible, para que se beneficie el mayor territorio miocárdico posible del nuevo aporte de sangre, pero siempre la arteriotomía ha de ser distal a las zonas con obstrucciones o estenosis. Cuando tengamos decidido cuál es el mejor segmento para realizar la anastomosis, hemos de proceder a realizar la arteriotomía, aspecto clave para el éxito de la anastomosis. Debemos evitar las zonas con placas, en la medida de lo posible, prefiriendo zonas con paredes normales. La arteriotomía ha de ser centrada, y la podremos realizar con el mismo bisturí de disección o emplear un bisturí oftalmológico. En cualquiera de los casos, el tamaño de la arteriotomía lo completaremos con una tijera de Potts o Jacobson fina, en la dirección que más nos convenga.
Deberemos evitar el daño de la pared posterior con la apertura. La perfusión de cardioplejía en el momento de la arteriotomía distiende la arteria coronaria y dificulta el daño de la pared posterior con el bisturí. El tamaño de la arteriotomía debería ser acorde con el del injerto que vamos a anastomosar. Prefiriendo los injertos arteriales, éstas deberían ser pequeñas (3 mm como máximo).
Sutura coronariaEl objetivo de la anastomosis es unir el conducto o injerto coronario con el vaso receptor, con aproximación precisa del endotelio, de forma que permita el aporte de sangre desde el injerto donante, con la mínima resistencia al flujo. Para ello, ya desde hace bastante tiempo y para todo tipo de injertos (incluido los de vena safena), empleamos un sutura continua con polipropileno de 8/0. Es habitual dar los primeros tres o cuatro puntos en el aire, para mayor comodidad (parachute technique), y luego se tensa y baja el injerto acompa-ñándolo con suero.
En la mayor parte de las anastomosis, injerto y arteria coronaria suelen discurrir en el mismo sentido, con el talón del injerto en el vértice proximal de la arteriotomía, aunque si nos es conveniente, por el trayecto del injerto, el talón puede desplazarse ligeramente a uno u otro lado. Es preferible continuar la sutura inicialmente a lo largo de la cara más incómoda. Las zonas más críticas de la anastomosis son el talón y la punta, donde deberemos dar los puntos con adecuada visibilidad. Podemos ayudarnos para ello con suero o un sopladorirrigador.
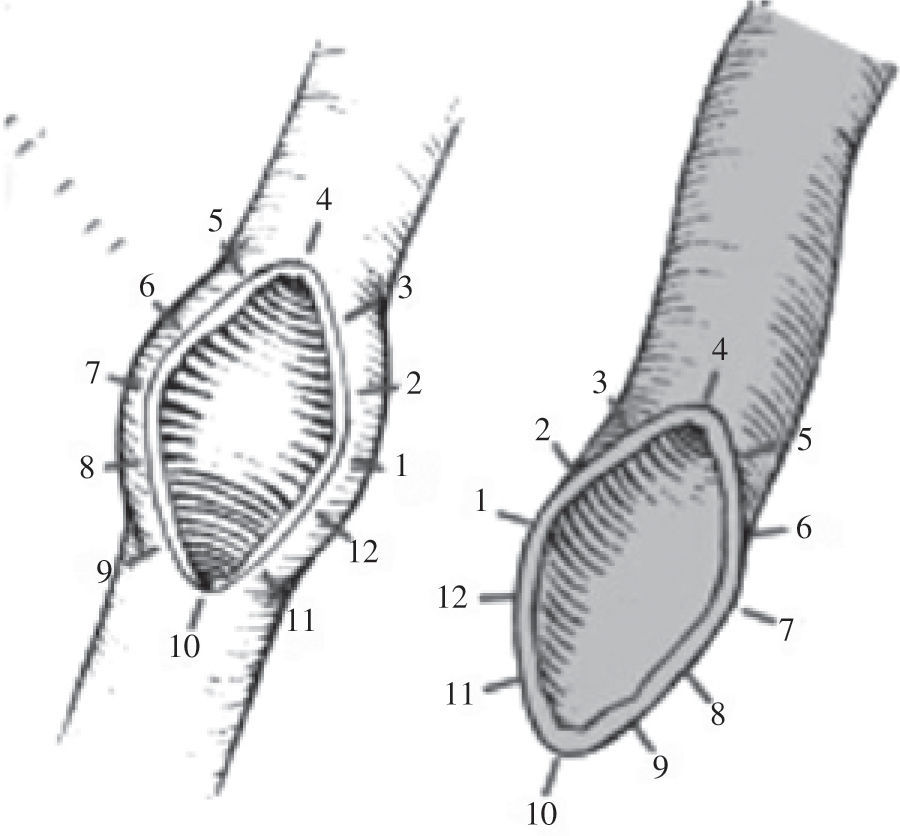
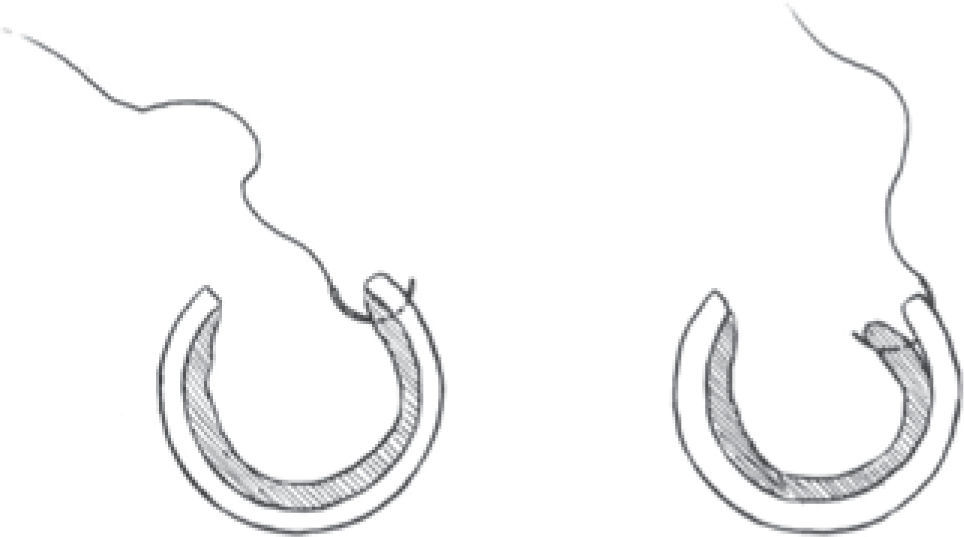
Pequeños consejos para la realización de una buena anastomosis son el reparto proporcional de los puntos, de forma que ambas caras de la anastomosis sean simétricas (Fig. 1). Sería más conveniente dar los puntos de dentro afuera en los lechos coronarios; es técnicamente más fácil y evita que se levanten placas, algo que podría ocurrir al hacerlo a la inversa (Fig. 2). No es preciso dar una excesiva tensión a la anastomosis, si los puntos están bien repartidos, para que ésta sea hemostática.
Realización de injertos secuencialesLa realización de varias bocas anastomóticas con un mismo injerto permite un uso más eficiente del conducto, especialmente con las arterias mamarias esqueletizadas. La mayor desventaja es que un error técnico proximal pone en peligro la revascularización del resto del miocardio. Está demostrado que el flujo a través del injerto es mayor con cada nueva anastomosis que realizamos (aumenta la salida runoff). Esto es especialmente útil en los vasos coronarios finos, donde la realización de la anastomosis es técnicamente más difícil, y el hecho de tener varias salidas favorece la permeabilidad, a largo plazo, del conducto. La última de estas anastomosis debería ser la más amplia, para que el injerto mantenga el flujo a lo largo de toda la secuencia de anastomosis.
Las anastomosis secuenciales son laterolaterales, y éstas pueden ser perpendiculares o cruzadas, o bien paralelas o longitudinales. Las anastomosis perpendiculares son técnicamente algo más complejas. Exigen una correcta distribución de los puntos, y las bocas anastomóticas no pueden ser excesivamente grandes, porque esto conllevaría cierto riesgo de aplastamiento o aplana-miento del injerto donante. Las anastomosis longitudinales son técnicamente más sencillas, al estar los dos vasos en el mismo sentido. Permiten un menor aprovechamiento de la longitud del injerto, al condicionar más la disposición del mismo, si tenemos pensado realizar más anastomosis, y quizás son menos convenientes en las arterias coronarias con paredes rígidas, donde las anastomosis perpendiculares garantizan una suficiente apertura de la boca anastomótica.
Endarterectomía coronariaLa endarterectomía coronaria es una técnica desarrollada en las fases iniciales de la historia de la revascularización miocárdica, poco utilizada en la actualidad. Podríamos decir que es más una técnica excepcional, cuya indicación está asociada con la aterosclerosis coronaria difusa, típica de los enfermos diabéticos; en ocasiones, relacionada con complicaciones quirúrgicas al abrirse la arteria inadvertidamente, en un lecho coronario con una enfermedad mayor de la esperada, y habitualmente no de realización electiva. Sin embargo, forma parte de los recursos que un cirujano debe conocer y realizar cuando no se encuentra un sitio idóneo con paredes sanas para realizar la arteriotomía, o ésta se ha realizado sobre un área difusamente enferma.
Es preferible evitarla y trabajar sobre lechos coronarios sanos, aunque éstos sean más distales, e incluso aprovechar las ramas diagonales (en el caso de la descendente anterior) y repartir el flujo de la arteria mamaria izquierda con un injerto secuencial en la arteria diagonal y el terminal en la descendente anterior distal. Incluso es posible realizar dos anastomosis con la arteria mamaria izquierda en la descendente anterior media y distal, sobre dos pequeñas áreas de la arteria difusamente enferma, con paredes anteriores relativamente sanas.
El objetivo de la endarterectomía coronaria es la extracción del núcleo central aterosclerótico, sin que se fracture. La técnica exige la creación de un plano circunferencial de disección entre la placa y la adventicia con una espátula fina. La placa es seccionada proximalmente y se tracciona de ella suavemente, con una pinza de De Bakey, liberándola de la adventicia con la espátula. Una variante es la técnica abierta extendida, que obliga a realizar una anastomosis coronaria amplia, para cerrar el defecto. La endarterectomía aumenta el riesgo perioperatorio2 (2–6%), con incidencias de infarto agudo de miocardio postoperatorio de 5–10%3, por trombosis aguda del lecho coronario endarterectomizado.
Lógicamente, este lecho coronario de peor calidad condiciona unos resultados inferiores de permeabilidad de los injertos coronarios, siendo en el caso de la arteria mamaria interna izquierda a la descendente anterior del 74–80% a los 3 años4,5. La oclusión tardía está relacionada con una hiperplasia fibrointimal y progresión de la aterosclerosis. La tasa de recurrencia de angina mayor está entre el 9–35% a los 5 años6. Y la supervivencia de estos pacientes a 5 años es del 70–87%4,6.
Comprobación del resultado funcionalPara finalizar hay que comentar que la cirugía coronaria actual ha de garantizar un adecuado resultado funcional de la revascularización a los pacientes, de tal forma que debemos comprobar obligatoriamente cada anastomosis realizada con un medidor de flujo y no aceptar ninguna anastomosis como válida si no tenemos un adecuado flujo e índice de pulsatilidad. Si no es así, deberemos repetir la anastomosis y reparar el error. Los pacientes con cardiopatía isquémica que entran en un quirófano de cirugía cardíaca deben salir de él con una revascularización miocárdica completa, fundamentalmente basada en injertos arteriales, empleando, al menos, las dos arterias mamarias en todos los pacientes, independientemente de su edad y condición. En los pacientes de alto riesgo, que son la mayor parte de los que recibimos, el empleo de las dos arterias mamarias nos permite realizar la revascularización sin circulación extracorpórea, evitando tocar la aorta y reduciendo de esta forma la morbimortalidad perioperatoria.