El Gerbode es un defecto septal infrecuente que origina un cortocircuito entre el ventrículo izquierdo y la aurícula derecha. Presentamos el caso de un paciente de 68 años con insuficiencia aórtica moderada en seguimiento y antecedentes de neurocirugía reciente para resección de malformación arteriovenosa cerebral, con epilepsia de difícil control posterior. Ingresó en nuestro centro por fiebre secundaria a tromboflebitis y hemocultivos positivos a Staphylococcus aureus resistente a meticilina. En el ecocardiograma transesofágico no se observaron signos de endocarditis y se instauró tratamiento antibiótico dirigido. Seis días después presentó parada cardiorrespiratoria en el contexto de bloqueo auriculoventricular completo y bajo gasto cardiaco. Ingresó en la UCI, donde se implantó un marcapasos transitorio, sufriendo una crisis tónico-clónica que obligó a intubación. Un nuevo ecocardiograma demostró insuficiencia aórtica masiva y engrosamiento de la continuidad mitroaórtica, decidiéndose reemplazo valvular aórtico emergente. El paciente tuvo una buena evolución posquirúrgica inicial hasta que a la semana se detectó en eco de control una masa en la aurícula derecha asociada a comunicación tipo Gerbode. Se decidió manejo conservador pero a los 15 días del diagnóstico, coincidiendo con un claro empeoramiento clínico, se objetivó importante aumento del shunt, indicándose corrección quirúrgica urgente mediante cierre del orificio de salida en la aurícula derecha. El eco de control poscirugía mostró una prótesis aórtica normofuncionante, ausencia de shunt residual y válvula tricúspide competente. La evolución posterior discurrió sin incidencias y el paciente fue dado de alta al finalizar el tratamiento antibiótico.
Gerbode is a rare septal defect that causes a shunt between the left ventricle and the right atrium. We present the case of a 68-year-old patient with moderate aortic regurgitation under follow-up and a history of recent neurosurgery for resection of a cerebral arteriovenous malformation, with residual epilepsy difficult to control. He was admitted to our center due to fever secondary to thrombophlebitis and positive blood cultures for methicillin-resistant Staphylococcus aureus. Transesophageal echocardiogram showed no signs of endocarditis and targeted antibiotic treatment was started. 6 days later, he presented cardiorespiratory arrest in the context of complete atrioventricular block and low cardiac output. He was admitted to the ICU, where a temporary pacemaker was implanted, suffering a tonic-clonic seizure that required intubation. A new echocardiogram showed massive aortic insufficiency and thickening of the mitro-aortic continuity, so emergent aortic valve replacement was indicated. The patient had a good initial post-surgical evolution but, a week later, a mass in the right atrium associated with a Gerbode-type communication was detected in a control echo. Conservative management was decided, but 15 days after the diagnosis of the shunt, coinciding with a clear clinical worsening, a significant increase in the shunt was observed, and he underwent urgent surgical correction by closing the outlet orifice in the right atrium. Post-surgery control echo showed normally functioning aortic prosthesis, absence of residual shunt and competent tricuspid valve. Postoperative recovery was uneventful and patient was discharge after finishing antibiotic treatment.
El defecto septal tipo Gerbode es una comunicación entre la aurícula derecha (AD) y el ventrículo izquierdo (VI) muy infrecuente. Fue descrito por primera vez en 1838 por Thurman J1, pero no recibió su nombre hasta 1957, año en el que Gerbode et al.2 publicaron la primera serie de 5 casos reparados quirúrgicamente.
Generalmente es de origen congénito y más raramente adquirido, secundario a cirugía de reemplazo valvular aórtico o mitral (51%), endocarditis (37%), traumatismo torácico cerrado (9%) o infarto agudo de miocardio (3%)3.
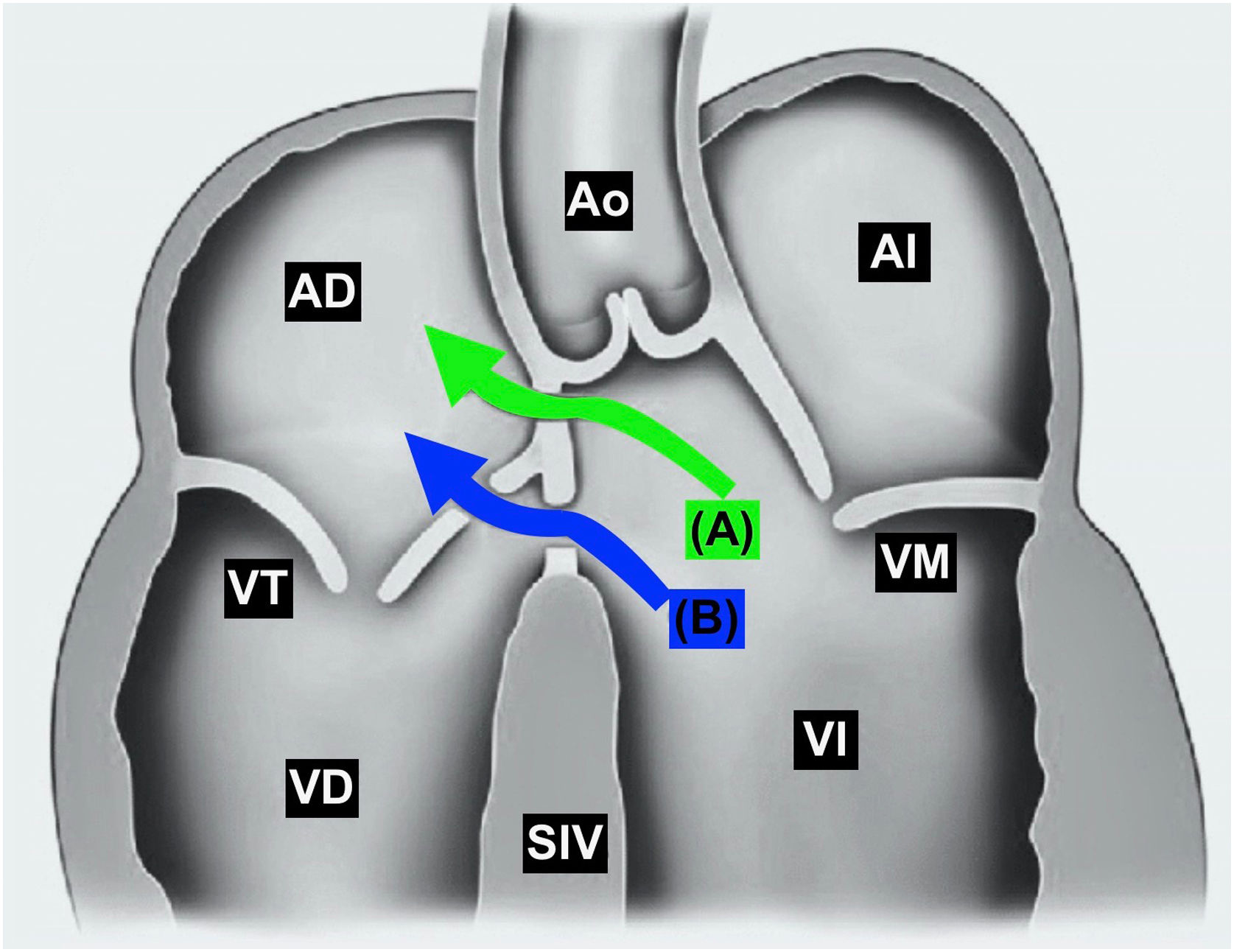
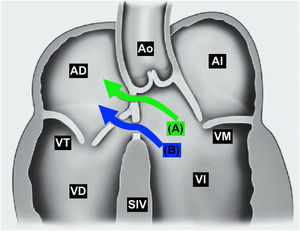
En el tabique interventricular se diferencian estructuralmente dos zonas: muscular y membranosa. En el septum membranoso se inserta el velo septal de la válvula tricúspide, dividiéndolo a su vez en dos porciones: supravalvular o atriventricular e inferior o interventricular. La clasificación anatómica del Gerbode se realiza en función de la relación del defecto con el velo septal de la tricúspide, y se han descrito tres tipos: supravalvular, en el que el shunt se produce a través de la porción auriculoventricular del septo; infravalvular, en el que se produce por la porción interventricular; e intermedio, que es una combinación de ambos. La incidencia de los diferentes tipos es del 76%, 16% y 8%, respectivamente3.
Existe también una clasificación funcional que divide el Gerbode en directo o indirecto4. El directo se caracteriza por un shunt entre el VI y la AD y coincide con el supravalvular anatómico, mientras que el indirecto coincide con el infravalvular y en él coexisten una comunicación interventricular perimembranosa y un defecto del velo septal de la tricúspide de forma que el cortocircuito se produce del ventrículo izquierdo al derecho y, a través de la válvula tricúspide, a la AD (fig. 1).
Caso clínicoPaciente varón de 68 años con antecedentes de dislipemia, hipotiroidismo en tratamiento sustitutivo, SAOS severo con repercusión oximétrica, melanoma maligno tratado hace 5 años, anticoagulación crónica por tromboembolismos pulmonares de repetición secundarios a trombofilia (portador homocigoto de la mutación C677T del gen MTHFR) e insuficiencia aórtica moderada en seguimiento por cardiología, con fracción de eyección del ventrículo izquierdo (FEVI) normal. Intervenido de urgencia por neurocirugía por malformación arteriovenosa subcortical temporal izquierda de gran tamaño con epilepsia focal compleja y afasia mixta fluctuante como secuelas principales.
Ingresa en nuestro centro un mes después de la neurocirugía por fiebre de 39,5̊C secundaria a tromboflebitis séptica de la vena basílica derecha. Se recogen hemocultivos (HC) y se inicia tratamiento antibiótico empírico con ciprofloxacino y vancomicina; 72h después, los resultados de los HC son positivos a Staphylococcus aureus resistente a meticilina (SARM), iniciándose desde entonces tratamiento dirigido con daptomicina y fosfomicina y realizándose ecocardiograma transesofágico (ETE) en el que se observa una insuficiencia aórtica moderada sin signos de endocarditis y que no muestra cambios respecto a los previos.
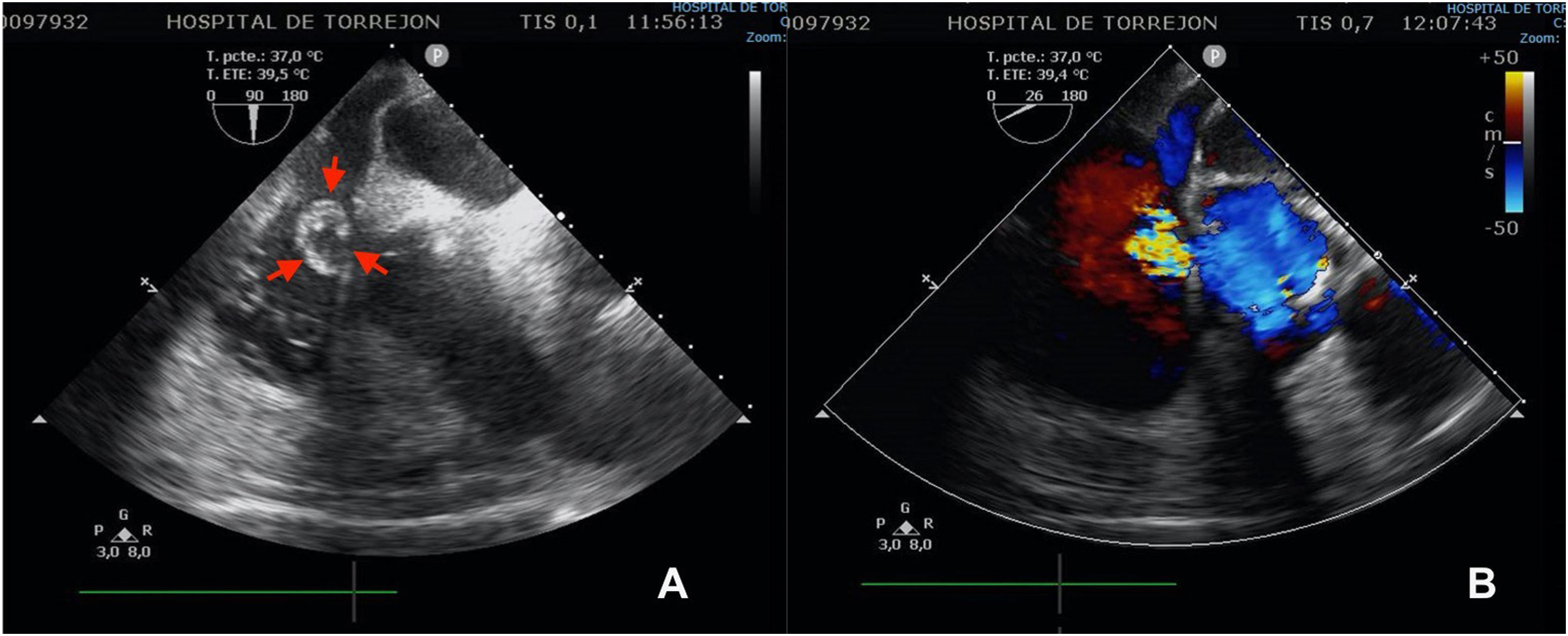
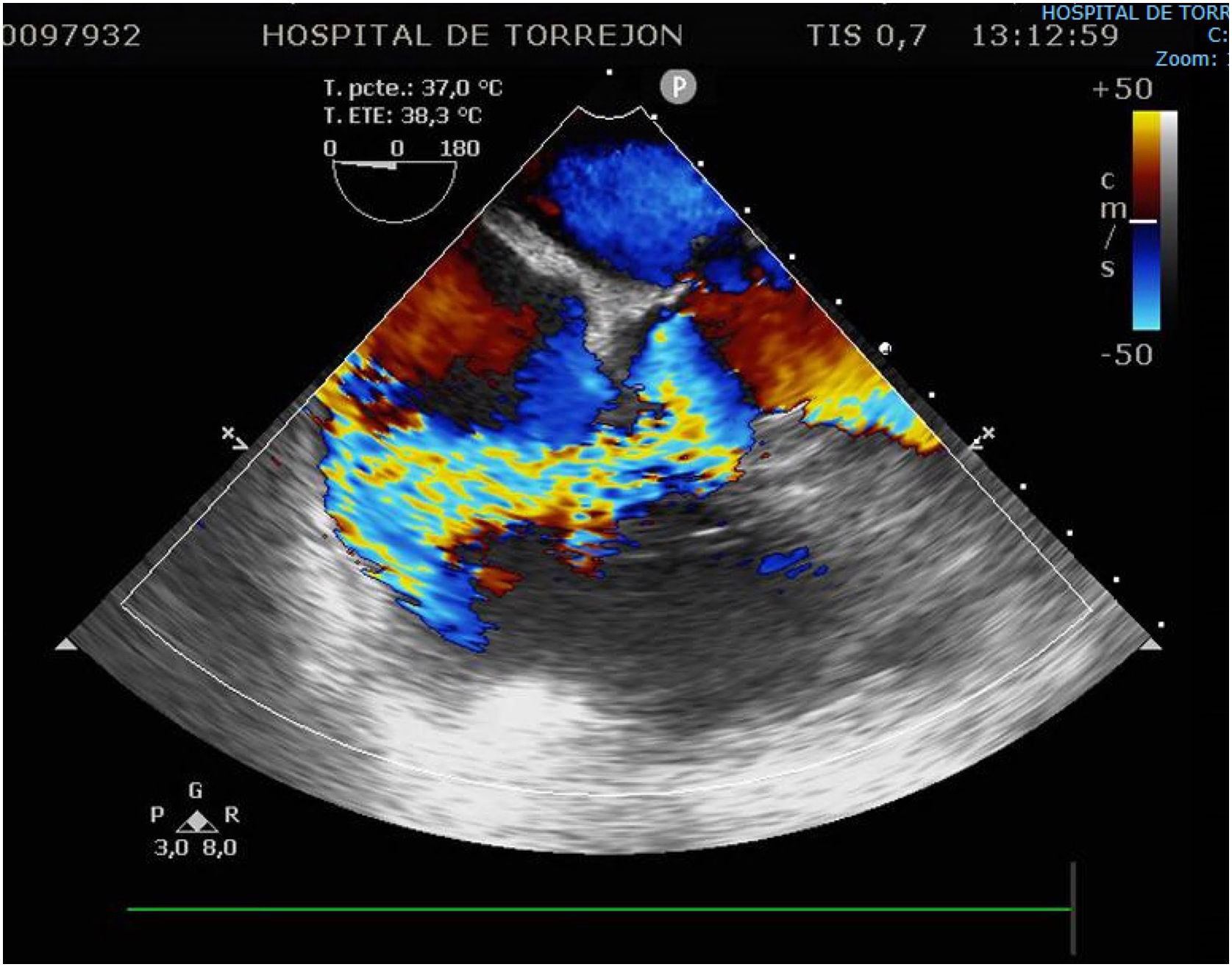
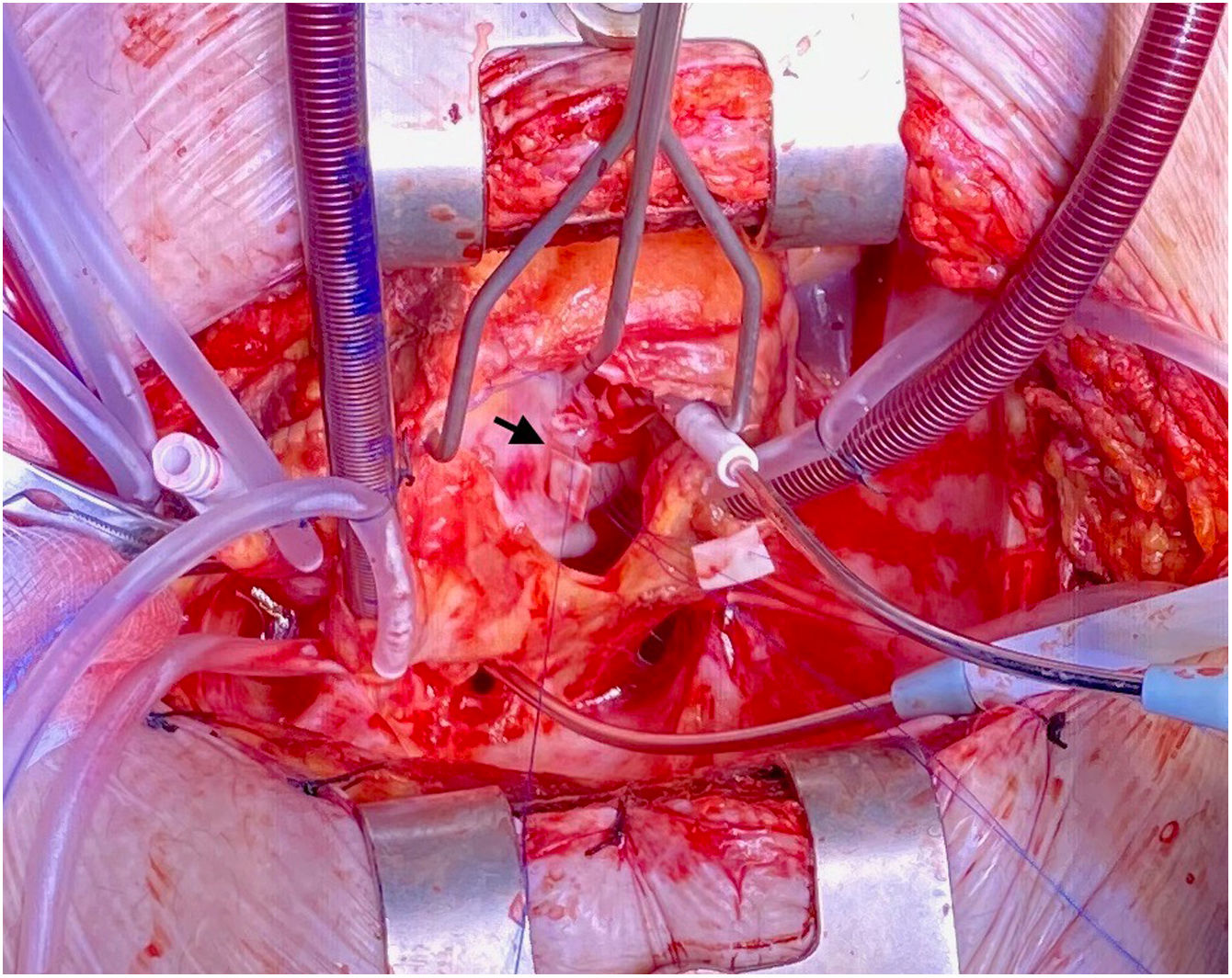
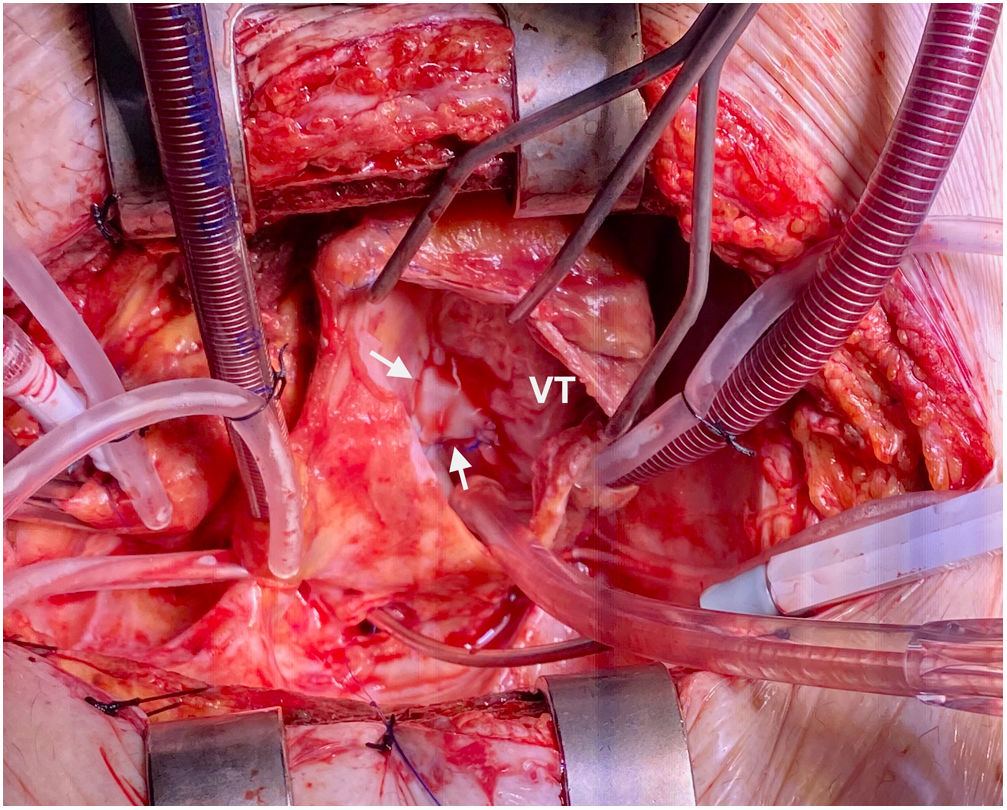
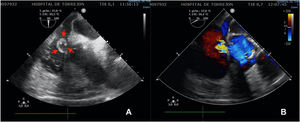
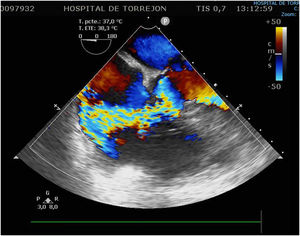
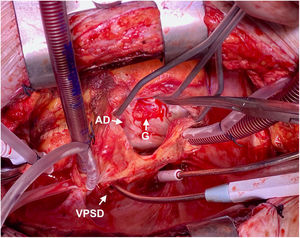
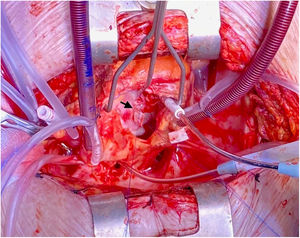
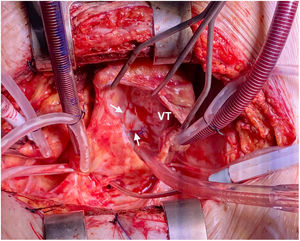
Tres días después ingresa en UCI por parada cardiorrespiratoria secundaria a bloqueo auriculoventricular y se coloca marcapasos transitorio. En el contexto del bajo gasto secundario se produce una crisis tónico-clónica que obliga a intubación orotraqueal. Se inicia soporte vasoactivo por inestabilidad hemodinámica y se repite ETE que muestra insuficiencia aórtica masiva con engrosamiento de la continuidad mitroaórtica, decidiéndose cirugía emergente. En quirófano se observa verruga en cara ventricular del velo no coronariano y absceso incipiente en la continuidad mitroaórtica. Se repara el absceso con parche de pericardio y se implanta una prótesis aórtica biológica. El paciente presenta inestabilidad hemodinámica inicial con necesidad de soporte vasoactivo que se va disminuyendo en las primeras 48h, así como recuperación del ritmo sinusal y retirada del marcapasos transitorio. Se repite ETE que visualiza prótesis normofuncionante y FEVI conservada, sin signos de endocarditis ni otros hallazgos de interés. En los días posteriores se produce un distrés respiratorio con imposibilidad de destete de la ventilación mecánica y se realiza traqueostomía temporal. Después de la normalización poscirugía, se produce un empeoramiento de los parámetros analíticos de infección por lo que se repite el ETE a la semana de la intervención, objetivándose imagen nodular en AD de 19×19mm con fístula entre AD y VI tipo Gerbode con vena contracta de 8mm, Qp/Qs menor de 1,5 y sin sobrecarga de cavidades derecha (fig. 2). Se decide conducta expectante en espera de la evolución del paciente y repetición de ecocardiogramas seriados que inicialmente no observan cambios hasta 14 días después cuando, coincidiendo con un franco empeoramiento del paciente, se describe la desaparición de la imagen nodular pero un aumento de tamaño del defecto y del shunt con Qp/Qs mayor de 2 y se decide reintervención urgente (fig. 3). Se realiza atriotomía derecha para exponer el defecto. Se inspecciona la AD objetivándose comunicación Gerbode supravalvular con intengridad de la válvula tricúspide (fig. 4). Se realiza cierre de defecto con puntos sueltos de Polipropileno de 4/0 apoyados en pericardio y se refuerza el cierre con parche de pericardio con sutura continua en AD y sobre el anillo tricúspide en la zona del velo septal (figs. 5 y 6). Se comprueba por ETE intraoperatorio la función correcta de la válvula tricúspide y la ausencia de cortocircuitos patológicos.
El paciente presenta inestabilidad hemodinámica postoperatoria que remite de forma progresiva con retirada del soporte vasoactivo y normalización de la función renal en 72h. Se retira la sedación y el paciente se despierta orientado y colaborador, pudiéndose avanzar en la retirada de la ventilación mecánica. Se le da el alta a planta 12 días después con evolución favorable posterior y el alta a domicilio al finalizar el tratamiento antibiótico. El ETE de control prealta muestra prótesis aórtica normofuncionante, válvula tricúspide sin alteraciones funcionales y ausencia de cortocircuitos patológicos.
DiscusiónEl defecto septal tipo Gerbode adquirido tiene una incidencia muy baja, aunque en los últimos años se ha observado un incremento asociado al aumento de procedimientos en pacientes frágiles de edad avanzada, en muchos casos con cirugías cardiacas previas, y al tratamiento quirúrgico de la endocarditis infecciosa en casos de muy alto riesgo. Los casos secundarios a endocarditis, la segunda etiología adquirida más frecuente, se asocian, al igual que otras complicaciones perivalvulares, a un aumento de la estancia en UVI y planta de hospitalización, así como a un incremento marcado de la mortalidad hospitalaria de la enfermedad5.
La presentación clínica varía mucho en función del origen del defecto, la presencia de alteraciones asociadas y la localización y cuantificación del shunt. El 21% de los casos adquiridos son asintomáticos, presentándose en el resto con síntomas secundarios a la sobrecarga de cavidades derechas e insuficiencia tricúspide asociada, y en los casos más severos con insuficiencia cardiaca grave6. Los casos secundarios a endocarditis, como el que hemos expuesto, se asocian a un inicio más agudo, con mayor repercusión hemodinámica y mayor velocidad de progresión, lo que junto al contexto clínico del paciente por la infección, hace que suela ser necesaria la corrección quirúrgica precoz.
El diagnóstico se realiza con ecocardiografía, y es el hallazgo más frecuente el flujo turbulento en la AD. El ETE es la herramienta de elección, con mayor sensibilidad que la ecocardiografía transtorácica, en la que el diagnóstico de los cortocircuitos de VI a AD puede verse dificultado por la presencia de insuficiencia tricúspide, hipertensión pulmonar u otros defectos asociados. La clasificación anatómica del defecto es importante, siendo crucial diferenciar la insuficiencia tricúspide valvular de la que se produce secundaria al defecto septal, que suele verse en el eje corto, tanto en diástole como en sístole, y con mayor velocidad (>4m/s) que en la IT valvular. En pacientes en los que existan dudas sobre la indicación de cirugía, especialmente en casos crónicos con poca repercusión clínica, se puede completar el estudio con resonancia o cateterismo cardiaco, que pueden aportar una medición más exacta del flujo del shunt y sentar la indicación definitiva. En nuestro caso, tanto el diagnóstico como el seguimiento se realizaron por ETE.
La elección del tipo de tratamiento y la cronología adecuada debe individualizarse en cada paciente. La indicación suele determinarse por la existencia de defectos asociados, el riesgo quirúrgico del paciente, el flujo del shunt y su repercusión en las cavidades cardiacas implicadas, tal y como se haría en el caso de otros cortocircuitos intracardiacos. En nuestro caso, se decidió inicialmente una conducta expectante para ver la evolución del defecto, dado el alto riesgo de una reintervención por la situación respiratoria del paciente y la ausencia de repercusión hemodinámica. En los primeros ETE seriados se observó estabilidad del shunt sin repercusión en ecocardiografía en cavidades derechas, hasta la tercera semana, en la que, coincidiendo con el empeoramiento clínico del paciente, se observó un aumento del flujo del shunt así como del tamaño del defecto y decidimos tratamiento quirúrgico urgente.
La corrección quirúrgica de los defectos tipo Gerbode era la única opción inicialmente disponible para el tratamiento de los casos sintomáticos. Durante las dos últimas décadas, al igual que ocurre con otros defectos intracardiacos, han aparecido otras alternativas de cierre percutáneo menos invasivas7. Estas se han descrito como tratamiento en pocos casos adquiridos y generalmente en Gerbode infravalvular iatrogénico aislado, ya que, en el supravalvular el riesgo de afectación de la válvula tricúspide es elevado y en el intermedio, la afectación subyacente de esta válvula no es reparable. En casos secundarios a endocarditis, a trauma torácico cerrado o a IAM, estas técnicas no son de elección a causa de la friabilidad de los tejidos de anclaje de los dispositivos; y en el caso de la endocarditis, la infección es además una contraindicación relativa8. En los escasos casos de cierre percutáneo descritos, la presencia de shunt residual hace que la hemolisis severa sea una complicación grave a tener en cuenta antes de optar por esta opción terapéutica9.
En los casos secundarios a endocarditis con indicación de tratamiento, la cirugía es la primera elección. La técnica depende del tipo anatómico de Gerbode, del tamaño del defecto y de la afectación de las válvulas cardiacas, describiéndose en la mayoría de los casos publicados el cierre simple a través de la AD con reparación de la válvula tricúspide en los casos en los que estaba implicada en el defecto10. En nuestro caso, realizamos la reparación con puntos sueltos de Polipropileno de 4/0 reforzados con pericardio, un parche de pericardio adicional con sutura continua para reforzar el cierre y reparamos la inserción del velo septal en el anillo de la válvula tricúspide. Cuando la afectación de la endocarditis es más extensa, pueden ser necesarias técnicas de reparación más complejas, generalmente en combinación con reemplazo valvular aórtico o mitral e incluso reconstrucción de la continuidad mitroaórtica.
ConclusiónEl defecto septal tipo Gerbode es una comunicación entre el VI y la AD muy infrecuente. Su diagnóstico es complejo y es importante tener un alto grado de sospecha ante la aparición de sobrecarga de la AD con flujo turbulento, especialmente en pacientes con endocarditis, intervenidos de reemplazo valvular (aórtico o mitral), con antecedentes de trauma torácico cerrado o IAM. El tratamiento de elección en los casos sintomáticos es generalmente quirúrgico, debiéndose tener en cuenta la opción percutánea en casos de comunicación infravalvular de origen iatrogénico, especialmente en pacientes de alto riesgo quirúrgico.
Consideraciones éticasLos autores declaran respetar la confidencialidad de la información aquí aportada y los principios bioéticos de la Declaración de Helsinki. El consentimiento informado de los pacientes se obtuvo siguiendo las instrucciones del Comité de Ética local.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este artículo corresponde a la comunicación tipo Póster del mismo nombre que hemos enviado al XXVI Congreso de la Sociedad, que presentamos a premio.