Los dispositivos de asistencia ventricular han revolucionado el tratamiento de los pacientes con insuficiencia cardiaca avanzada refractaria al tratamiento médico, como puente al trasplante, y más recientemente también como terapia de destino. Debido al incremento en el número de pacientes tratados con este tipo de dispositivos, y al manejo específico y diferenciado que requieren, se ha producido en los últimos tiempos la necesidad de creación de un nuevo rol en el equipo ventricular assist device: una enfermera especializada o ventricular assist device coordinator (formada en hospitales pioneros en implantación de estos dispositivos), que se encargue de la gestión de casos y del seguimiento de estos pacientes. Desde nuestra experiencia, creemos que esta figura es necesaria ya que mejoraría los resultados clínicos (reducción de complicaciones), y sería el pivote central de coordinación de estos pacientes aumentando su calidad de vida, disminuyendo la cifra de reingresos, y sobre todo, aumentando la satisfacción del paciente y su familia.
Ventricular assist devices have revolutionized the treatment of patients with advanced heart failure refractory to medical therapy, as a bridge to transplantation, and more recently also as destination therapy. Due to the increase in the number of patients treated with these devices, and the specific and differentiated management required, it has become clear the need to create a new job: a registered nurse or ventricular assist device coordinator (trained in hospitals specialized in mechanical circulatory support), who is responsible for the management of these patients. We believe that this nurse is necessary as it would improve clinical outcomes (reduction of complications), and would be the kingpin in the care of these patients to increase their quality of life, reducing the number of readmissions, and above all, increasing patient and family satisfaction.
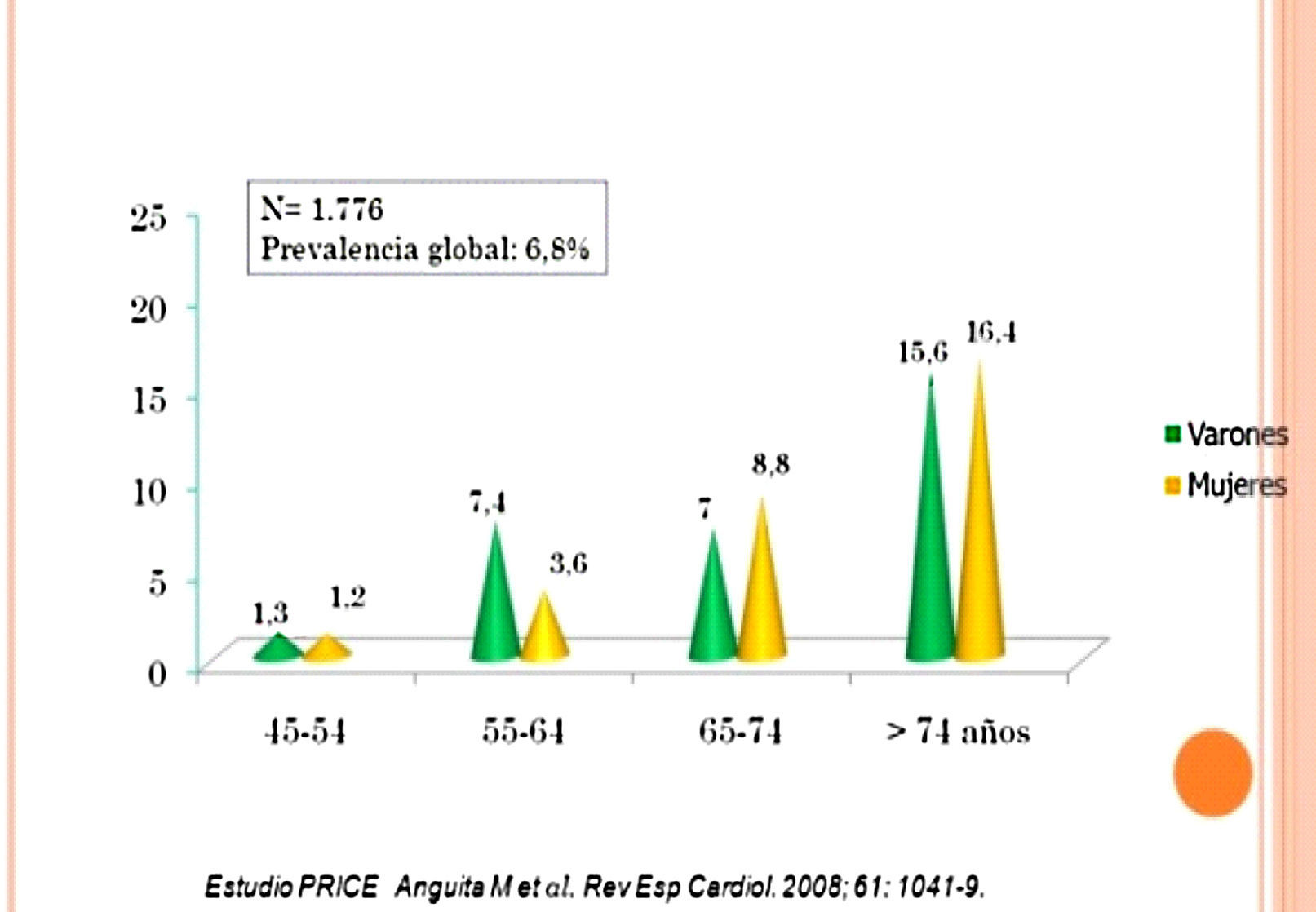
En los últimos tiempos, el número de pacientes con fallo cardiaco avanzado refractario al tratamiento médico continúa creciendo en todo el mundo. Según el estudio PRICE, la prevalencia de insuficiencia cardiaca en España es elevada, en torno al 6,8% de la población de 45 o más años. Esta prevalencia es similar en varones y mujeres, y aumenta de forma clara y significativa con la edad, de tal forma que por encima de los 75 años es del 16%, tanto en varones como en mujeres. La prevalencia es del 8% en el grupo de edad entre 65 y 74 años, del 5,5% entre 55 y 64 años, y más baja, del 1,3%, entre 45 y 54 años1 (fig. 1).
Ya que el trasplante cardiaco sigue siendo una opción limitada, y solo disponible para algunos de estos pacientes, se han ido desarrollando otras opciones de tratamiento. El uso de dispositivos de asistencia ventricular (VAD, del inglés ventricular assist device) ha revolucionado el tratamiento de este tipo de pacientes. Inicialmente aprobados como puente al trasplante (bridge-to-transplant), en la actualidad ha aumentado su uso como soporte permanente o terapia de destino2. La finalidad de este soporte, temporal o permanente, es aumentar la capacidad funcional y la calidad de vida, a la vez que disminuye la mortalidad y los eventos adversos asociados con la insuficiencia cardiaca avanzada3–5.
Los VAD que se usan en nuestro hospital para soporte a largo plazo son dispositivos implantados mediante una esternotomía media, típicamente durante by-pass cardiopulmonar. El heartware ventricular assist device se implanta en el ápex del ventrículo izquierdo mediante su cánula de entrada (inflow), cuya función es descargar la cavidad ventricular. En la aorta ascendente se anastomosa la cánula de salida (outflow graft).
Se trata de una bomba centrífuga que usa un motor, rotor o impeller que se mueve por fuerzas hidrodinámicas y magnéticas pasivas, consiguiendo un menor contacto entre sus componentes lo que aumenta la durabilidad y disminuye la hemólisis. Su pequeño tamaño y diseño permiten el implante intrapericárdico, lo cual disminuye el tiempo quirúrgico, y por tanto, el riesgo de complicaciones derivadas. Este dispositivo recibe aporte de energía mediante un cable conductor (driveline) tunelizado subcutáneamente que sale al exterior a nivel del abdomen y está conectado a un controlador, y este a 2 baterías6 (fig. 2).
Debido al continuo incremento en el número de pacientes tratados con sistemas de asistencia mecánica circulatoria a largo plazo, y al manejo específico y diferenciado que requieren, surge en los últimos tiempos la necesidad de creación de una figura nueva en el equipo VAD.
Se trata de una enfermera especializada que se conoce como coordinadora VAD (VAD coordinator), con experiencia en el cuidado de pacientes críticos y posquirúrgicos, y en la gestión de casos. Asimismo, será requisito indispensable el manejo del idioma inglés, hablado y escrito, necesario para la formación continuada mediante asistencia a congresos y cursos nacionales e internacionales así como estancias en hospitales extranjeros. Además, cualidades como liderazgo, sentido de la organización, afán por la investigación e innovación y habilidades interpersonales (capacidad para enseñar, saber escuchar…) son necesarias para el desempeño de este trabajo4,7.
Esta enfermera realiza una labor fundamental, en colaboración con el resto del equipo de salud (cirujanos, cardiólogos, anestesistas, hematólogos, psicólogos…). Se encarga de la selección del paciente candidato a asistencia mecánica circulatoria, la coordinación en el cuidado intrahospitalario, la asistencia en quirófano, la educación y formación al personal y, especialmente, al paciente/cuidador acerca del manejo de los dispositivos para dotarle de la máxima autonomía posible. Como no podría ser de otra forma, también está a cargo del seguimiento ambulatorio del paciente tanto en la gestión de la consulta de enfermería VAD como en la atención telefónica al paciente, cuidador, equipo médico…4,7
Programa de asistencia ventricular: función de la enfermera coordinadoraPeriodo preimplanteEn este periodo, la coordinadora VAD participa en las reuniones del equipo de asistencia mecánica circulatoria. En estas sesiones se debate la mejor opción terapéutica en cada caso valorando el estado actual del paciente y se realiza la toma de decisiones acerca de la conveniencia o no del implante. En estas reuniones también se tratan los plazos preoperatorios y otras cuestiones relacionadas con el implante. La coordinadora VAD se encarga de gestionar la realización de las pruebas complementarias preoperatorias (cribado) así como de cumplimentar los formularios de consentimiento informado.
Una vez el paciente está ingresado en el hospital, preparándolo y optimizándolo para el implante, la coordinadora VAD se encarga de proporcionar toda la información necesaria acerca de la intervención y del postoperatorio, así como de mostrar al paciente el dispositivo, su funcionamiento y las posibles complicaciones. También se proporciona información sobre condiciones de vida, capacidades y limitaciones tras el implante del dispositivo, y se resuelven todas las dudas. Si es posible, se presenta al paciente a algún otro paciente ya portador de este dispositivo para que pueda proporcionarle una visión más subjetiva.
Antes del implante, la coordinadora VAD comunica a la empresa eléctrica el implante del dispositivo en uno de sus clientes, para lo cual de ahora en adelante deben prestar especial atención al suministro eléctrico del domicilio del mismo y avisarle en caso de que se realice alguna reparación en la zona, ya que es portador de un dispositivo que necesita de la corriente eléctrica para su normal funcionamiento.
Periodo intraoperatorioLa coordinadora VAD se encarga de proporcionar todo el material necesario para el cuidado del paciente con VAD así como para su implante quirúrgico, aportando al quirófano las unidades necesarias así como el equipo técnico relacionado, instrumentos y componentes. Además, también asume la organización, el control y la ejecución de los exámenes de seguridad recomendados por el fabricante o por las autoridades para la supervisión de todos los componentes técnicos integrados en base al cumplimiento de la normativa vigente.
En el quirófano la coordinadora VAD lleva a cabo la organización, el control y la realización del registro intraoperatorio y la documentación pertinente, así como la puesta en marcha del dispositivo, con la ayuda del personal de quirófano.
Una vez realizado el implante, la coordinadora VAD acompaña al paciente a la sala de reanimación, donde dispone todo el material en el lugar pertinente, colabora en la estabilización y monitorización del mismo, y se asegura de que todo el personal que se vaya a encargar del cuidado de este paciente haya recibido la formación necesaria al respecto (principios de funcionamiento, complicaciones más frecuentes y cómo detectarlas…).
Periodo postoperatorioUna vez implantado el VAD, la coordinadora VAD es el pivote central en el manejo de estos pacientes. Se encarga de coordinar a los diferentes profesionales que participan en el cuidado de este paciente (enfermeras, cirujanos, cardiólogos, hematólogos, anestesistas…) para que sigan el protocolo establecido en este tipo de pacientes, para así intentar evitar complicaciones y, si aparecen, detectarlas y solucionarlas a tiempo. En todo momento, proporciona apoyo tanto físico como telefónico al personal tanto de la sala de reanimación primero, como al de la sala de hospitalización más adelante en el cuidado de este paciente.
La coordinadora VAD lleva a cabo de manera independiente el seguimiento del punto de salida del cable conductor, realiza la cura según protocolo mientras el paciente permanece hospitalizado, y se encarga del entrenamiento del paciente y de su cuidador principal para la realización del procedimiento de manera autónoma una vez dado de alta. Debe comunicar a los cirujanos cualquier cambio en el aspecto del punto de salida del cable conductor. Asimismo, acompaña a los pacientes ingresados durante el traslado a otros servicios del hospital para la realización de pruebas complementarias u otras intervenciones, con el objetivo de capacitar a los distintos equipos.
Durante todo el periodo intrahospitalario, se encarga de documentar y archivar los parámetros de control del VAD así como las pruebas complementarias necesarias (ecocardiografía, analítica sanguínea, radiografía de tórax, etc.) y comunica las posibles modificaciones a realizar a los médicos responsables del paciente en los diferentes servicios. También supervisa el programa de rehabilitación del paciente y colabora con enfermeras y fisioterapeutas en la movilización y recuperación del paciente.
Durante este periodo postoperatorio desempeña un papel crucial la enfermera coordinadora VAD ya que proporciona apoyo al paciente y su familia en la resolución de los miedos e incertidumbres que puedan aparecer.
El postoperatorio inmediato está focalizado en optimizar el flujo de la bomba y monitorizar la recuperación de la función renal, hepática y respiratoria del paciente. Las claves para el éxito quirúrgico son la movilización temprana, optimización de la nutrición y de la coagulación, fisioterapia respiratoria y curas meticulosas.
Tan pronto como el paciente está consciente y colaborador después del implante, comienza de manera progresiva la fase educativa. En primer lugar, el paciente y su cuidador deben identificar los diferentes componentes del sistema, y las fuentes de alimentación disponibles. Después, deben saber reconocer los distintos tipos de alarmas y cuál puede ser su causa, y también ser capaces de realizar un cambio de controlador por sí mismos antes de darles el alta. El paciente y el cuidador principal son entrenados para saber detectar cualquier complicación que se pueda producir.
Una vez se decide que el paciente está preparado para irse a casa desde el punto de vista quirúrgico, hay que asegurarse de que también está preparado psicológica y moralmente. Tendremos que asegurarnos también de que el paciente y su cuidador han interiorizado toda la información y educación que se le ha proporcionado durante su ingreso, y que el paciente está preparado para volver a su vida con este dispositivo, y lo que éste implica (cambio en los hábitos o estilo de vida, dependencia de las baterías…)
El día que se da el alta al paciente, la coordinadora VAD acompaña al paciente a su domicilio para realizar una valoración de la seguridad del hogar (seguridad eléctrica, riesgo de caídas…) y ayudar al paciente a disponer todos los componentes del sistema de asistencia ventricular en el lugar más idóneo. Este mismo día realiza una visita a su médico de atención primaria para su formación en el manejo del dispositivo y en el cuidado de este paciente.
Seguimiento continuadoLa coordinadora VAD es la principal responsable de citar a los pacientes para que acudan a la consulta de enfermería VAD, donde periódicamente se revisa el aspecto del punto de salida del cable conductor, los parámetros del dispositivo; se realizan pruebas para comprobar el estado del paciente y el funcionamiento de la bomba (ECG, ECO, placa de tórax…); se llevará a cabo analítica completa y examen físico del paciente, así como también se incidirá en la educación del paciente, en el manejo del tratamiento y resolución de dudas, y por supuesto, en reforzar el autocuidado.
Si es posible, también se realiza ejercicio cardiopulmonar (treadmill o cicloergómetro) para constatar la mejoría del fallo cardiaco después del implante. Además, la coordinadora VAD proporciona apoyo y asesoramiento constante durante todo el periodo de tratamiento hasta la finalización de la asistencia ventricular bien sea por trasplante cardiaco, retirada del sistema o fallecimiento. Esta enfermera también se encarga de la recogida de datos semanal del paciente (analíticas, anticoagulación…), y es el primer punto de contacto y enlace entre el médico de atención primaria, profesionales sanitarios, paciente y familiares.
La coordinadora VAD realiza sesiones de formación y/o simulación tanto a pacientes y su familia, como al personal de las diferentes salas de hospitalización. Además, participa en la ejecución de los proyectos de investigación relacionados con la asistencia mecánica circulatoria mediante la educación del paciente, la recogida de muestras, el análisis de resultados y su documentación. Es responsable de la elaboración, revisión y actualización de protocolos y procedimientos relacionados con la asistencia mecánica circulatoria, mediante la investigación, reuniones periódicas con el equipo y la asistencia a congresos nacionales e internacionales.
Claves para el éxito del programaEjercicio físicoUna vez que los pacientes se han recuperado de la cirugía, se espera que puedan ir aumentando paulatinamente la tolerancia al ejercicio. En el hospital, la fisioterapeuta se encarga de colaborar en este proceso. Después del alta, algunos de estos pacientes pueden iniciar un programa de ejercicio en casa. Para otros, será más adecuado seguir un programa formal de rehabilitación cardiaca para adaptarse a las actividades de la vida diaria. El objetivo es aumentar progresivamente el tiempo e intensidad del ejercicio (andar, bicicleta estática…).
Comparado con los pacientes ambulatorios con fallo cardiaco avanzado, los pacientes con VAD mejoran mucho hemodinámicamente, como se demuestra en el incremento del consumo máximo de oxígeno, del gasto cardiaco y en la disminución de la presión arterial media y de la presión de enclavamiento. Esta mejora en la capacidad de ejercicio está relacionada con la capacidad del VAD para descargar el ventrículo, que conduce a cambios en el volumen del mismo8,9.
NutriciónA causa de la enfermedad crónica y las recurrentes hospitalizaciones, muchos pacientes con fallo cardiaco están malnutridos en el momento del implante del VAD, incluso presentan caquexia e hipoalbuminemia. La malnutrición puede retrasar la cicatrización y aumentar el riesgo de infección; por lo tanto, la valoración por un nutricionista es esencial. Durante la hospitalización, y en muchos casos después del alta, estos pacientes pueden tomar suplementos calóricos y/o vitamínicos. Los análisis de sangre rutinarios también ayudarán a controlar el estado nutricional del paciente10–12.
AutocuidadoEn el hospital, las enfermeras y el equipo médico son los responsables del cuidado del VAD y de su buen funcionamiento. Una vez en el domicilio, el paciente y su cuidador deben asumir esta función, que incluye el mantenimiento y comprobación del equipo, la cura del punto de salida del cable conductor usando una técnica aséptica, alertando a la coordinadora VAD si hay signos de infección; registrar diariamente las constantes vitales y los parámetros del dispositivo (flujo, velocidad, potencia), y controlar la coagulación.
Debemos favorecer el empoderamiento y el autocuidado, y siempre ofrecerle nuestro apoyo; ya que el paciente se verá sometido a múltiples estresores: pérdida de rol e independencia, preocupación por ser una carga para los cuidadores, manejo del dispositivo y todo el equipo relacionado, cambios en la dinámica familiar, miedo a la muerte…
Complicaciones de los dispositivos de asistencia ventricularLos VAD ofrecen una terapia que salva vidas, y por supuesto mejoran la calidad de vida de los pacientes con fallo cardiaco avanzado, pero no están libres de complicaciones. En estudios recientes, el 80-90% de los pacientes siguen vivos al año, y el 60-70% siguen vivos a los 2 años. Las complicaciones más importantes a corto plazo después del implante incluyen sangrado y fallo del ventrículo derecho. Los problemas a largo plazo incluyen otros tipos de sangrado (normalmente gastrointestinal), infección, trombosis, o disfunción del dispositivo13.
SangradoLa cirugía para implantar un VAD requiere altos niveles de anticoagulación mientras el paciente está en by-pass cardiopulmonar. Este hecho, junto con la magnitud de la intervención en sí, y el pobre estado nutricional en el que se encuentran muchos pacientes, aumenta el riesgo de sangrado. En muchos pacientes, simplemente se revierte la anticoagulación y se trasfunden productos sanguíneos; pero algunos otros deberán volver a quirófano urgentemente para frenar el sangrado.
A largo plazo, estos pacientes tienen riesgo de sangrado aumentado, sobre todo de la mucosa gastrointestinal. Hay muchos factores que contribuyen a ello, incluyendo la anticoagulación y antiagregación, el flujo continuo del dispositivo (puede producir angiodisplasias en el intestino), y los cambios en los factores de la coagulación relacionados con la bomba14.
Fallo del ventrículo derechoLos signos de fallo del ventrículo derecho incluyen edema en miembros inferiores, ingurgitación yugular, y colección del líquido en los pulmones. El llenado inadecuado del LVAD y el flujo reducido puede asociarse a debilidad, falta de apetito, y disfunción orgánica (fallo hepático, renal…). En muchos casos, se puede manejar con inotrópicos y diuréticos. Los casos más graves pueden necesitar una asistencia derecha temporal como puente a trasplante.
TrombosisLa trombosis de la bomba puede presentarse de muchas formas, por lo que podemos ver desde eventos como elevación en la potencia de la bomba (que no causa compromiso clínico), hasta oclusiones severas completas del flujo de la bomba debido a una trombosis masiva. El tratamiento sería en primer lugar trombólisis, y si esto no funciona, recambio del dispositivo o trasplante urgente.
Como prevención, se realizan analíticas frecuentes prestando especial atención a los valores de LDH, haptoglobina y hemoglobina libre.
InfecciónLa infección del dispositivo normalmente se produce en las primeras semanas o meses tras el implante. Bacterias comunes que viven en la piel como el Staphilococcus pueden acceder al driveline y llegar a la bomba desde el punto de salida que hay a nivel del abdomen. Depende de la severidad y de la duración, las infecciones del driveline pueden tratarse con antibióticos y un buen protocolo de curas. Lo más importante para prevenir la infección son una buena fijación del driveline y una técnica aséptica para realizar la cura13,14.
Importancia de la coordinadora de los dispositivos de asistencia ventricular en el programaEn 1994, Frazier dijo «Outpatient LVAD: its time has arrived»15. Esto es cierto, aunque solo algunos centros han informado acerca de su experiencia con esta nueva estrategia de tratamiento. Hay muchos pros y contras en el cuidado ambulatorio de un paciente con LVAD. Dar el alta a los pacientes significa tener un menor control sobre ellos, requiere formación intensa del paciente y exige confianza en su capacidad para manejar esta nueva y costosa tecnología.
El cuidado ambulatorio de los pacientes con VAD requiere muchas presuposiciones: cumplimiento real, entrenamiento y educación continua, y manejo de la anticoagulación. El cumplimiento y la adherencia son esenciales porque dar el alta a estos pacientes implica transferir gran parte de la responsabilidad al paciente. Solo un paciente que es capaz de asumir la responsabilidad de su propia seguridad y es capaz de juzgar «cuándo llamar y cuándo venir» y está dispuesto a hacerlo, puede ser incluido en el programa.
Además, es esencial que tanto los familiares cercanos (esposa, padres, hijos…) como el médico de cabecera o el cardiólogo de zona estén informados sobre el sistema de asistencia ventricular, y si es posible, deben estar entrenados también para saber cómo actuar en caso de fallo del sistema16.
Los resultados a corto y a largo plazo en los pacientes con soporte mecánico circulatorio están relacionados en gran parte, con el enfoque multidisciplinario tanto en el cuidado hospitalario como en el ambulatorio. Este enfoque se consigue combinando la experiencia y conocimiento de cirujanos cardiacos, cardiólogos, coordinadores VAD especializados, y muchos otros profesionales que participan en el cuidado.
En particular, y además de todas las funciones que hemos visto que realiza la coordinadora VAD en el periodo periimplante, esta tiene un papel de importancia crítica: la transición del paciente de vuelta a la comunidad. También, servirá de pivote central de comunicación y coordinación entre el paciente y el equipo VAD a lo largo de toda la vida del paciente.
Tenemos evidencia de que el soporte circulatorio mecánico va en aumento. Estos pacientes específicos sobreviven más y más tiempo bajo asistencia, y con mejor calidad de vida. Surgió la necesidad de reflexionar sobre el modo de realizar un buen seguimiento a largo plazo, y esto fue lo que empujó a la creación de este nuevo papel de enfermera coordinadora especializada. Esto ha permitido a nuestro hospital mejorar una serie de puntos importantes: los resultados clínicos, la atención psicológica, la autonomía de los pacientes y la red de atención.
El éxito de un programa de asistencia se basa en la selección del candidato, y su posterior seguimiento. Mejorando el seguimiento de estos pacientes con la presencia de una enfermera coordinadora VAD, se asegura la optimización de los resultados clínicos (reducción de complicaciones y de ingresos hospitalarios), y con ello se produce una reducción en los costes.
Además, disponiendo de más tiempo para dedicar al paciente que los cirujanos, la enfermera coordinadora VAD proporciona escucha y apoyo durante todo el periodo de asistencia, y siempre está presente ante cualquier problema clínico/técnico o cualquier cambio en el estado de ánimo del paciente. Educando y formando a los pacientes, la coordinadora VAD favorece el empoderamiento del paciente para que aumente su autonomía, satisfacción y también su calidad de vida.
Por último, creando una red de atención donde la coordinadora VAD es el pivote central, se ha mejorado la comunicación entre nuestro hospital e intervinientes externos (médico de cabecera, enfermera…). Es rápidamente accesible, disponible, permite una respuesta rápida y adecuada a las diferentes demandas de las partes interesadas17.
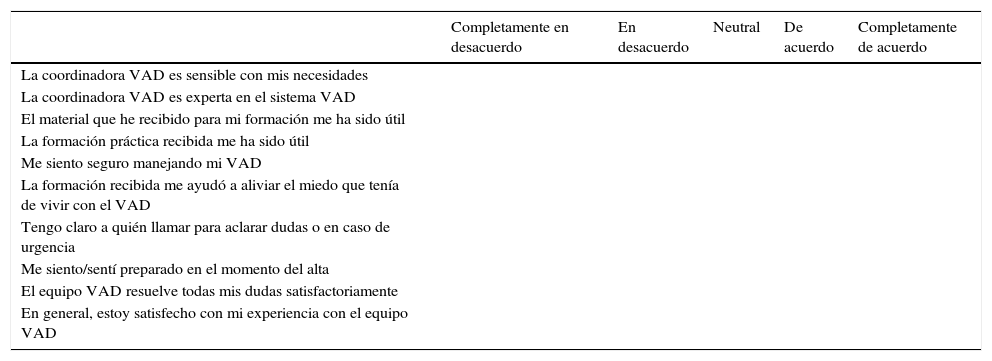
Con el objetivo de evaluar y mejorar nuestro programa VAD, realizamos una encuesta de satisfacción a todos los pacientes (N=4) sobre su experiencia con el equipo VAD. Es muy importante para nosotros saber si estamos ofreciendo el mejor cuidado, formación y seguimiento a nuestros pacientes (apéndice 1). Los resultados se detallan a continuación.
El 100% de los pacientes estuvieron completamente de acuerdo en que la coordinadora VAD es experta en el sistema VAD y en que fue sensible con sus necesidades. El 100% de los pacientes contestaron que les fue muy útil el material recibido para su formación, tanto práctica como teórica. El 75% de los pacientes se sentían completamente seguros en el manejo del VAD, y refirieron que la formación recibida contribuyó a disminuir sus miedos. El 100% de los pacientes saben a quién llamar en caso de urgencia, y refieren que el equipo VAD suele resolver sus dudas satisfactoriamente.
En definitiva, desde nuestra experiencia podríamos afirmar que el 100% de nuestros pacientes están satisfechos, en general, con el programa VAD.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesDeclaro que no existen conflictos de intereses.
Al Área Clínica del Corazón del Hospital Universitari i Politécnic La Fe y en especial, al jefe de ésta, el Dr. Jose Anastasio Montero.
| Completamente en desacuerdo | En desacuerdo | Neutral | De acuerdo | Completamente de acuerdo | |
|---|---|---|---|---|---|
| La coordinadora VAD es sensible con mis necesidades | |||||
| La coordinadora VAD es experta en el sistema VAD | |||||
| El material que he recibido para mi formación me ha sido útil | |||||
| La formación práctica recibida me ha sido útil | |||||
| Me siento seguro manejando mi VAD | |||||
| La formación recibida me ayudó a aliviar el miedo que tenía de vivir con el VAD | |||||
| Tengo claro a quién llamar para aclarar dudas o en caso de urgencia | |||||
| Me siento/sentí preparado en el momento del alta | |||||
| El equipo VAD resuelve todas mis dudas satisfactoriamente | |||||
| En general, estoy satisfecho con mi experiencia con el equipo VAD |