En las recientes guías de las sociedades cardiológicas estadunidenses College of Cardiology, American Heart Association y Society for Cardiovascular Angiography (ACC/AHA/SCAI) del 20211, las estrategias de revascularización en pacientes con enfermedad del tronco coronario izquierdo (ETCI) se abordan en dos secciones diferentes: «revascularización en la cardiopatía isquémica estable» (SIHD) y «pacientes con enfermedad compleja». La primera se basa en gran parte, pero no exclusivamente, en los resultados del Ischemia Trial2 y de un metaanálisis en network3 que compara el intervencionismo coronario percutáneo (ICP) con la terapia médica. La segunda, «pacientes con enfermedad compleja», se basa en los hallazgos del ensayo Synergy Between Percutaneous Coronary Intervention with Taxus and Cardiac Surgery (SYNTAX)4. En particular, en esta sección se afirma que «en pacientes que requieren revascularización por ETCI significativa y con enfermedad arterial coronaria (EAC) de alta complejidad, se recomienda elegir la revascularización quirúrgica sobre la percutánea para mejorar la supervivencia» (clase de recomendación 1).
El uso inapropiado de los resultados del Ischemia Trial2 para justificar la indicación de la revascularización en pacientes con SIHD ha sido ya abordado en un documento conjunto5 firmado por la Association for Thoracic Surgery y la Society of ThoracicSurgeon, y ha sido una de las razones principales por la que ambas sociedades quirúrgicas han decidido no respaldar las guías clínicas del ACC/AHA/SCAI del 2021.
Con respecto a la sección de las guías clínicas del ACC/AHA/SCAI del 20211 dedicado a la enfermedad compleja, se podría especular que el comité de redacción ha subestimado los resultados a cinco años de los ensayos clínicos aleatorizados (ECAs) más recientes que investigan las estrategias de revascularización en pacientes con ETCI, como los ensayos Evaluation of Xience versus Coronary Artery Bypass Surgery for Effectiveness of Left Main Revascularization (EXCEL)6 y Nordic-Baltic-British left main revascularisation study (NOBLE)7, cuyas características hemos descrito anteriormente8.
El primero6, a pesar de haber planteado problemas metodológicos incluso entre algunos de sus autores9, sigue siendo el ensayo aleatorizado con mayor tamaño muestral que compara cirugía coronaria versus ICP en ETCI en 1.905 pacientes. Los resultados a cinco años del ensayo EXCEL6 no pueden ser más explícitos: en pacientes con ETCI y, lo que es más importante, con complejidad anatómica baja (60,5%) e intermedia (39,5%), el ICP, en comparación con la cirugía coronaria se asocia con un aumento significativo de mortalidad global (Odds Ratio[OR] 1,38; intervalo de confianza [IC] del 95% 1,03 a 1,85), aumento de la tasa global de infarto de miocardio (IM) (puntos porcentuales 4,9; IC 95% 2,6 a 7,2 cuando el IM peri-procedimiento y espontáneo se codificaron de acuerdo con la tercera definición universal10) y aumento de la tasa total de revascularización repetida (OR 1,79; IC 95% 1,36 a 2,36). Cabe destacar que más del 50% de la población del ensayo EXCEL presentó SIHD.
Por lo tanto, según el ensayo EXCEL6, el impacto beneficioso de la cirugía coronaria sobre el ICP en la ECTI es significativo y detectable en pacientes sin alta complejidad anatómica.
En el ensayo NOBLE7 (1.201 pacientes con ETCI, el 81% de ellos con SIHD) no se aplicaron valores de corte de SYNTAX score como criterios de inclusión y, prudentemente, los eventos de IM peri-procedimiento no fueron parte de la definición de eventos adversos cardiovasculares mayores (MACE). En consecuencia, los MACE consistieron en mortalidad, infarto de miocardio espontáneo, revascularización repetida y accidente cerebrovascular. El ensayo NOBLE7 mostró que el ICP se asoció con un aumento significativo de la tasa de MACE a cinco años, en comparación con la cirugía coronaria (Hazard Ratio [HR] 1,58; IC 95% 1,24 a 2,01). Más específicamente, los eventos MACE fueron más frecuentes en el grupo ICP en comparación con la cirugía en pacientes con SYNTAX score bajo (51% de la población), intermedio (40% de la población) y alto (9% de la población). Sin embargo, solo en los pacientes con SYNTAX score bajo fue posible documentar una diferencia estadísticamente significativa a favor del grupo quirúrgico (HR 2,05; IC 95% 1,41 a 2,98). En los demás subgrupos de SYNTAX score no se alcanzó significación estadística.
Por este motivo, los autores del ensayo NOBLE7 afirmaron: «los análisis de subgrupos no sugirieron que los pacientes con SYNTAX score bajo fueran especialmente adecuados para el ICP».
En un metaanálisis reciente11 que procesó los datos a cinco años de los cuatro ECAs que compararon cirugía versus ICP con stent liberador de fármacos en pacientes con ETCI, demostramos que la cirugía coronaria se asocia con un riesgo significativamente menor de MACE (risk ratio [RR] 0,70; IC 95% 0,63 a 0,76). Este beneficio es derivado por el impacto positivo mostrado por la cirugía coronaria en la reducción del riesgo de infarto de miocardio y de eventos de revascularización repetida.
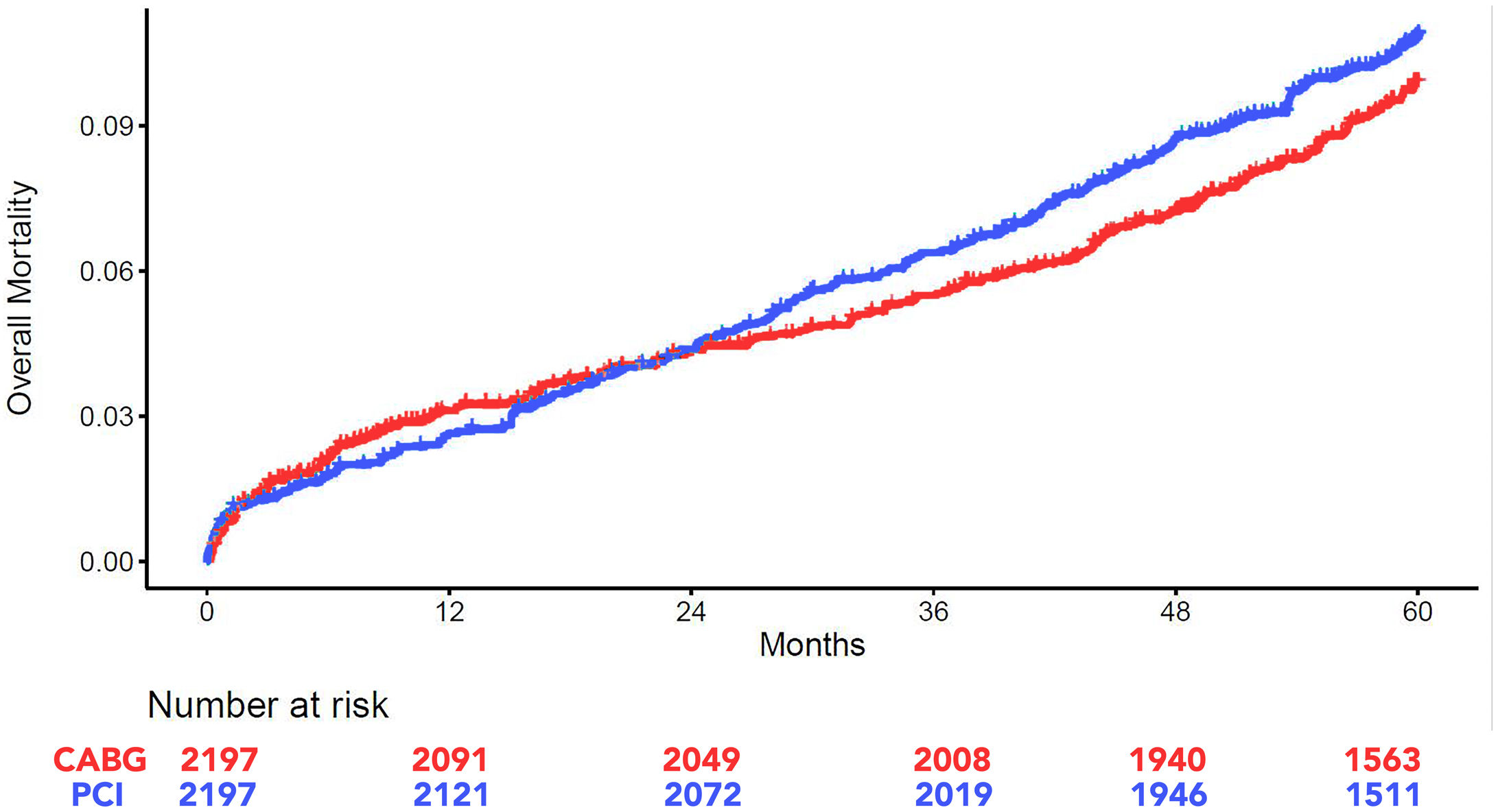
Sin embargo, no logramos demostrar una diferencia de supervivencia a cinco años entre los dos grupos, ni utilizando un metaanálisis combinado de los cocientes de riesgos (RR 0,93; IC 95%: 0,73 a 1,19)11, ni tampoco realizando un metaanálisis combinado de los datos individuales derivados de las curvas de supervivencias de Kaplan-Meier (figura 1) (Log-rank test, p=0,29).
Estimaciones combinadas de Kaplan-Meier para la incidencia de mortalidad global en los grupos de cirugía coronaria (CABG) e intervencionismo coronario percutáneo (ICP). Gráfico obtenido de los datos individuales de pacientes derivados de las curvas de supervivencia de Kaplan-Meier a cinco años de los ensayos SYNTAX, PRECOMBAT, NOBLE y EXCEL. Log-rank test, p=0,2917.
Es importante señalar que un reciente metaanálisis de datos individuales, al que se han añadido análisis bayesianos12, incluyendo los mismos cuatro ECAs (SYNTAX4, PRECOMBAT13, NOBLE7 y EXCEL6), pudo demostrar que existe una alta probabilidad (85,7%) de que la mortalidad a cinco años sea más frecuente en el grupo ICP respecto al grupo quirúrgico.
Por lo tanto, los beneficios de la cirugía sobre el intervencionismo percutáneo en pacientes con ETCI no se limitan a mejores resultados en termino de IM y revascularización repetida, sino que se debe considerar una posible ventaja en términos de supervivencia, inclusive a medio plazo.
Estos beneficios adquieren un significado clínico relevante sobre todo teniendo en cuenta que las cuatro poblaciones analizadas en estos dos metaanálisis11,12 están constituidas mayoritariamente por pacientes con complejidad anatómica coronaria baja o intermedia. Estos son los valores medios del SYNTAX score en los cuatro ECAs que comparan cirugía coronaria versus ICP con stent liberadores de fármacos en pacientes con ETCI: 20,5 en el ensayo EXCEL (n=1.906), 22,5 en el ensayo NOBLE (n=1.201), 24,4 en el ensayo PRECOMBAT (n=600) y 29,9 en el ensayo SYNTAX (n=705).
Además de los aspectos mencionados anteriormente, es importante informar que el uso del SYNTAX score para cuantificar la complejidad de la EAC y su utilidad para definir estrategias de revascularización, están lejos de estar claramente respaldados por la literatura reciente.
Head et al.14 han publicado recientemente un análisis agrupado de datos individuales que ha incluido ECAs comparando cirugía versus ICP en 11.518 pacientes con enfermedad coronaria multivaso o ETCI. Los resultados iniciales de este metaanálisis han documentado un aumento del 20% de la mortalidad a cinco años del ICP con respecto a la cirugía (HR 1,20; IC 95% 1,06 a 1,37). Los análisis de subgrupos, basados en la interpretación de los test de interacción, no han documentado ningún efecto del SYNTAX score sobre la eficacia de las dos estrategias quirúrgicas en el ETCI, ni han documentado una diferencia significativa de mortalidad entre cirugía e ICP en los pacientes con ETCI.
Estas conclusiones han sido revisadas posteriormente por Freemantle et al.15 que han cuestionado profundamente la interpretación de los análisis de subgrupos propuesta por Head et al.14 En su artículo, Freemantle15 argumenta que una correcta interpretación de las p de interacción del meta-análisis de Head lleva a la conclusión de que la cirugía se asocia a mejor supervivencia independientemente del SYNTAX score y que «esta conclusión se aplica tanto a la enfermedad multivaso como al ETCI».
Gaudino et al., en un meta-análisis reciente que analiza los datos de seis ECAs16 (8.269 pacientes) no encontraron ninguna asociación significativa entre el SYNTAX score y la efectividad de cirugía coronaria comparada con el ICP. Incluso las guías del ACC/AHA/SCAI del 2021, entre los 10 principales mensajes «take-home», afirman que «la utilidad del SYNTAX score en las decisiones terapéuticas es menos clara debido a la variabilidad inter-observador en su cálculo y a la ausencia de variables clínicas».
Aun así, las mismas guías indican que en pacientes con ETCI (clase I) o EAC multivaso (clase IIa) con alta complejidad (puntuación SYNTAX>33), se recomienda elegir cirugía sobre intervencionismo para mejorar la supervivencia1. Esta frase parece engañosa, ya que podría implicar que, en pacientes con puntuación SYNTAX baja o intermedia, el beneficio de la cirugía sobre el intervencionismo coronario es menos evidente.
En conclusión, en nuestra opinión, cualquier mención al SYNTAX score en las guías ACC/AHA/SCAI1 debería redimensionarse significativamente por las siguientes razones:
- 1.
No hay evidencia para limitar el beneficio de cirugía sobre el ICP solo en la EAC de alta complejidad, ya que las poblaciones de los cuatro ECAs que analizan las estrategias de revascularización en el ETCI están constituidas en gran parte por pacientes sin enfermedad coronaria de alta complejidad.
- 2.
Dos metaanálisis recientes de alta calidad no mostraron relación ninguna entre el SYNTAX score y la eficacia de la cirugía o del intervencionismo coronario percutáneo. Por lo tanto, el SYNTAX score no debería ser utilizado para orientar la estrategia terapéutica.
Este articulo no ha recibido financiación ninguna