La minitoracotomía anterior derecha es un abordaje alternativo a la esternotomía media para tratar dolencias mitrales, tricúspides y defectos interauriculares. Además de evitar las complicaciones asociadas a la esternotomía, este abordaje aporta ventajas estéticas y una recuperación precoz.
MétodosRealizamos un estudio observacional retrospectivo de toda nuestra serie de 106 pacientes intervenidos con una minitoracotomía anterior derecha entre enero de 2013 y junio de 2019. En los primeros 55 casos el procedimiento se realizó con visión directa y desde octubre de 2017 la cirugía fue videoasistida. Comparamos los datos perioperatorios de ambos grupos.
ResultadosLos procedimientos fueron: 46 reparaciones mitrales, 30 recambios mitrales, 15 recambios tricúspides y 15 cierres de comunicaciones interauriculares. Dieciocho pacientes tenían cirugía cardíaca previa. El EuroSCORE I medio fue de 6,08. La mortalidad hospitalaria fue del 0,9% (un paciente). La reconversión a esternotomía se realizó en 6 pacientes. El tiempo medio de pinzamiento aórtico y circulación extracorpórea fue de 88±27 y 137±36 min, respectivamente. La estancia media hospitalaria fue de 5,8±1,9 días. El 78% de los pacientes no recibió transfusión de hematíes. Cuando se compararon los resultados perioperatorios de los primeros 55 pacientes con el grupo de cirugía videoasistida (51 pacientes), la estancia hospitalaria y la transfusión de hematíes mejoró significativamente en el grupo videoasistido.
ConclusionesLa minitoracotomía anterior derecha es una alternativa segura a la esternotomía, al menos con los mismos estándares de calidad y morbimortalidad postoperatoria. La introducción de una torre videotoracoscópica y la experiencia mejoraron los resultados iniciales.
The right anterior mini-thoracotomy is an alternative approach to medial sternotomy to treat mitral pathology, tricuspid valve, and atrial septal defect. In addition to avoiding complications associated with sternotomy, this approach provides cosmetic advantages and early recovery.
MethodsA retrospective observational study was performed on the entire series of 106 patients operated using a right anterior mini-thoracotomy between January 2013 and June 2019. In the first 55 cases the procedure was performed with direct vision, and from October 2017 the surgery was video-assisted. A comparison is made of the perioperative data of both groups.
ResultsThe procedures performed were: 46 mitral repairs, 30 mitral replacements, 15 tricuspid replacements, and 15 atrial septal defect closures. Eighteen patients had previous cardiac surgery. The mean EuroSCORE I was 6.08. Hospital mortality was 0.9% (one patient). Conversion to sternotomy was performed in 6 patients. The mean aortic clamping time and bypass time was 88±27 and 137±36minutes, respectively. The mean hospital stay was 5.8±1.9 days. Only 22% of patients received a red blood cell transfusion. When the perioperative results of the first 55 patients were compared with the group in which video-assisted surgery was performed (51 patients), hospital stay and red blood cell transfusion improved significantly in the video-assisted group.
ConclusionsThe right anterior mini-thoracotomy is a safe alternative to sternotomy with at least the same standards of quality and postoperative morbidity and mortality. The introduction of a thoracoscopic camera and experience, improved the initial results.
Hace más de 20 años que la minitoracotomía anterior derecha se consideró como una buena alternativa a la esternotomía media, al proporcionar un abordaje auricular más directo. En 1996, Carpentier1 realizó la primera reparación de la válvula mitral asistida por vídeo a través de una toracotomía anterolateral limitada. Posteriormente, Chitwood2 efectuó una reparación mitral bajo visión directa. En 1998, Mohr3 publicó la primera serie amplia de cirugía mitral con técnica de port-access.
La cirugía cardiaca mínimamente invasiva ha evolucionado durante los últimos años de manera que puede llegar a ofrecer beneficios sobre los abordajes convencionales4-6. Estas ventajas se pueden llegar a objetivar en 2ámbitos: a) la reducción de la morbilidad postoperatoria al disminuir la agresividad de la cirugía y evitar la esternotomía media y b) además, e igualmente importante, el beneficio en las expectativas y satisfacción del paciente al reducir el dolor postoperatorio, reducir la estancia hospitalaria, mejorar el resultado estético y agilizar la recuperación funcional. Por supuesto, es mandatorio que estos nuevos abordajes demuestren como mínimo niveles de seguridad y resultados de eficacia equivalentes a los de las técnicas convencionales.
La minitoracotomía anterior derecha nos permite abordar con relativa facilidad ambas aurículas, por lo que procedimientos valvulares mitrales, tricuspídeos, comunicaciones interauriculares y mixomas pueden efectuarse por este abordaje en determinados pacientes.
Analizamos de forma retrospectiva nuestra experiencia con este abordaje. Describimos la evolución de nuestra técnica, los resultados obtenidos y las dificultades encontradas hasta convertir la minitoracotomía en el abordaje de elección cuando nos planteamos intervenir a pacientes con defectos aislados de la válvula mitral, la válvula tricúspide o comunicaciones interauriculares. La incorporación de visión toracoscópica tridimensional ha incrementado la comodidad de todo el equipo quirúrgico, ha reducido los tiempos y mejorado algunas de las variables periperatorias respecto a la cirugía con visión directa. Cabe destacar la firme convicción de que la cirugía mínimamente invasiva aporta ventajas considerables, permite al cirujano avanzar y ejecutar este tipo de cirugía con el mismo nivel de seguridad y manteniendo los objetivos principales de la cirugía convencional, pero con una mejora considerable en el postoperatorio del paciente.
MétodosPacientesRevisamos de forma retrospectiva toda nuestra serie de 106 pacientes intervenidos a través de una minitoracotomía anterior derecha (incisión de 6 cm) entre enero de 2013 y junio de 2019. Los pacientes que requirieron reconversión a esternotomía (6 casos) no se han incluido en este grupo total.
Hemos considerado 2 grupos según el momento de la intervención. El grupo del periodo inicial está constituido por 55 pacientes operados con visión directa (VD) entre enero de 2013 y septiembre de 2017. La incorporación en octubre del 2017 de una torre toracoscópica tridimensional EinsteinVision® 3.0 (Aesculap, Tuttlingen AG, Alemania) posibilitó la cirugía videoasistida (VA) en los últimos 51 pacientes. Hemos comparado los datos perioperatorios de ambos grupos.
Consideraciones éticasEl trabajo fue aprobado por el Comité Ético del hospital. No se incluyen en el texto datos sensibles ni imágenes que permitan identificar a los pacientes.
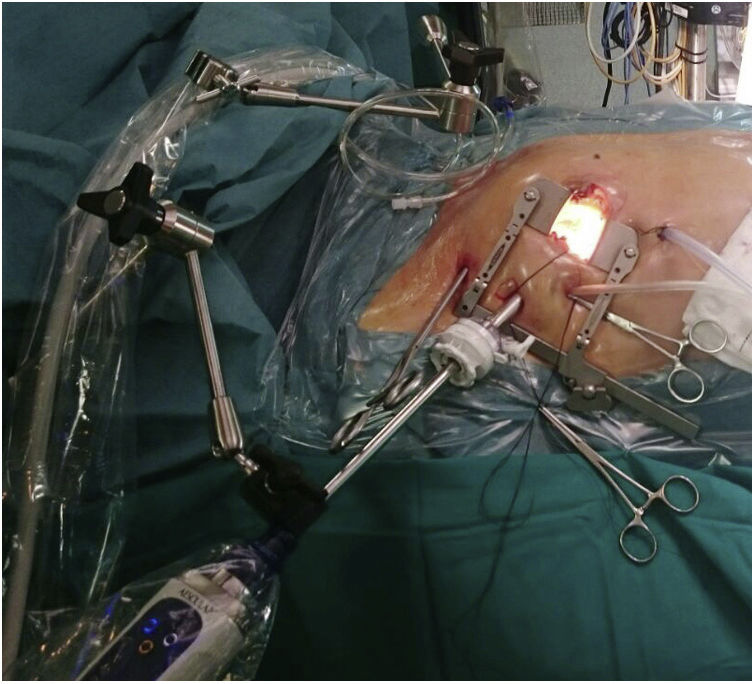
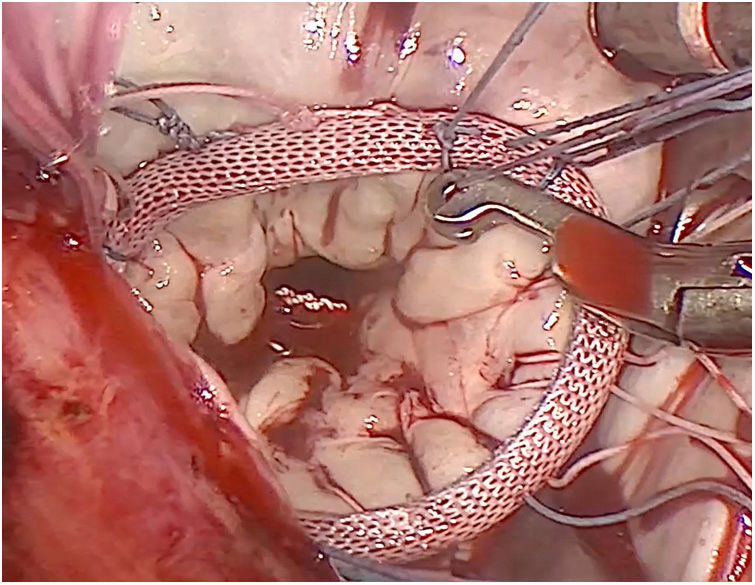
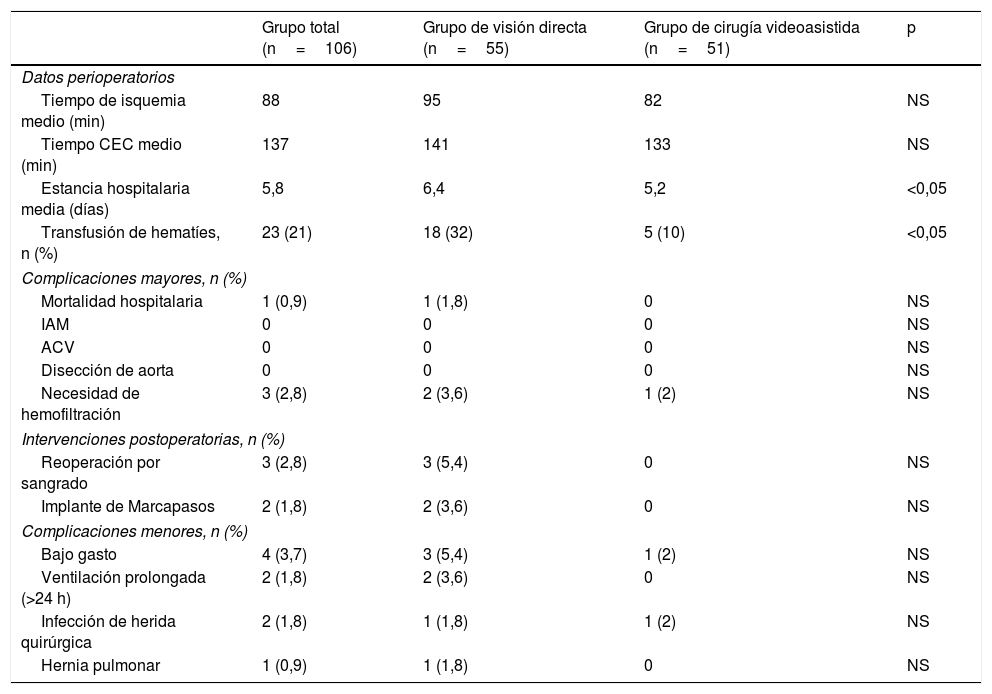
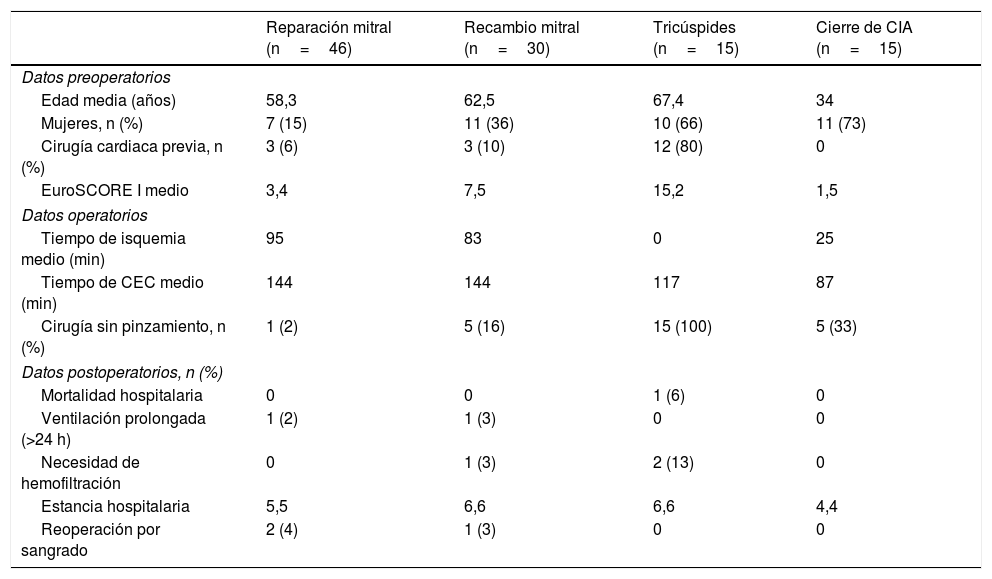
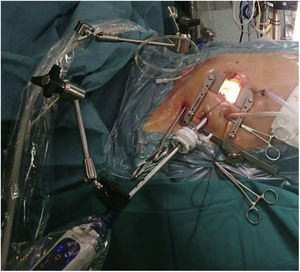
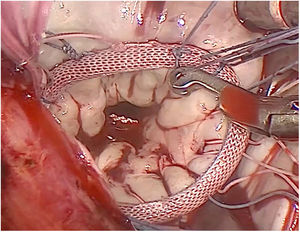
Técnica quirúrgicaLos pacientes se colocaron en posición supina con una ligera elevación del hemitórax derecho. La gran mayoría de los pacientes fueron intubados con un tubo endotraqueal de doble luz. Una cánula Optisite de 16F (Edwards Lifesciences, Irvine, CA, EE. UU.) fue colocada percutáneamente a través de la vena yugular derecha en la vena cava superior en los últimos 55 casos. Se practicó una minitoracotomía anterior derecha de 6 cm por el cuarto espacio intercostal como puerto de trabajo. Según el tipo de cirugía se abrieron 3 puertos torácicos accesorios de 5mm para pinza de Chitwood, separador auricular y aspirador de campo. Desde octubre del 2017 hicimos una incisión accesoria de un centímetro para colocar un trocar toracóscopico por donde introducir la cámara de visión 3D EinsteinVision® 3.0 (Aesculap, Tuttlingen AG, Alemania) (fig. 1). Se infundió CO2 en la cavidad pleural en todos los casos. Tras la heparinización general, se canularon la arteria y vena femoral derecha utilizando la técnica de Seldinger. La cirugía se realizó sin isquemia en 26 pacientes: a corazón latiente en los 15 casos de cirugía tricuspídea y en fibrilación ventricular con hipotermia moderada en 11 pacientes. En los demás casos se procedió a pinzamiento aórtico transtorácico con pinza de Chitwood y cardioplejía hemática intermitente anterógrada por la raíz de la aorta. Según el procedimiento, se abrió la aurícula izquierda o la derecha. En el reemplazo de la válvula mitral, la valva posterior y buena parte de las cuerdas del velo anterior fueron preservadas completamente cuando fue posible. Se efectuaron todo tipo de técnicas reparadoras mitrales. Todas las suturas fueron anudadas a distancia con bajanudos (fig. 2). Se colocó un cable bipolar temporal en el ventrículo derecho. Se procedió al purgado de aire con maniobras de insuflado unilateral de pulmón izquierdo y reducción simultánea del drenaje venoso con el paciente en posición de Trendelenburg antes del despinzamiento. Posteriormente se continuó el purgado con aspiración por la raíz de la aorta. El pericardio se cerró completamente, dejando un pequeño tubo de drenaje intrapericárdico con recorrido transpleural. En los últimos 40 pacientes se procedió a un bloqueo ecoguiado tipo BRILMA (bloqueo de las ramas intercostales en la línea medio axilar) previo a la extubación.
Cuando se compararon el grupo VD y el grupo VA, las variables cuantitativas se compararon con el test t de Student o U de Mann Whitney. Las variables cualitativas se expresaron con frecuencias absolutas y relativas a modo de porcentajes. Se utilizó la prueba χ2 para comparación de los datos cualitativos con corrección de Fisher cuando fue necesario. Se consideraron significativas las diferencias con una p<0,05.
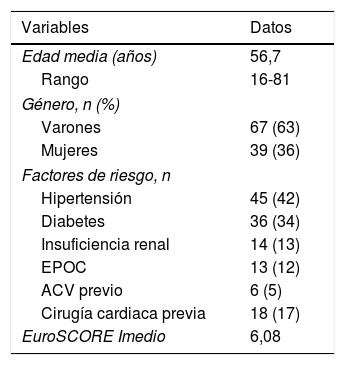
ResultadosGrupo totalEn la tabla 1 se recogen las principales características preoperatorias de los 106 pacientes del grupo total. La edad media de los pacientes fue de 56,7±15 años (rango 16-81 años). Entre los factores de riesgo cabe destacar que 18 pacientes (17%) habían sido operados mediante cirugía cardiaca previa. El valor medio del EuroSCORE I fue de 6,08±5,2.
Características preoperatorias del grupo total (n=106)
| Variables | Datos |
|---|---|
| Edad media (años) | 56,7 |
| Rango | 16-81 |
| Género, n (%) | |
| Varones | 67 (63) |
| Mujeres | 39 (36) |
| Factores de riesgo, n | |
| Hipertensión | 45 (42) |
| Diabetes | 36 (34) |
| Insuficiencia renal | 14 (13) |
| EPOC | 13 (12) |
| ACV previo | 6 (5) |
| Cirugía cardiaca previa | 18 (17) |
| EuroSCORE Imedio | 6,08 |
ACV: Accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica.
En la tabla 2 se muestran las técnicas quirúrgicas aplicadas. Se emplearon 4 tipos de cirugías principales. La intervención más frecuente fue la reparación mitral, con 46 pacientes. Se efectuaron todo tipo de técnicas reparadoras mitrales; las más habituales fueron la colocación de anillo mitral (en el 100% de los pacientes), el implante de neocuerdas y la resección triangular. Buena parte de estos pacientes se encontraban en clase funcional grado II y III, aunque cabe destacar que 12 de ellos estaban asintomáticos (26%).
Técnica quirúrgica
| Técnica | Datos, n |
|---|---|
| Recambio valvular mitral | 30 |
| Prótesis biológica | 20 |
| Prótesis mecánica | 10 |
| Reparación mitral | 46 |
| Velo posterior | 32 |
| Velo anterior | 14 |
| Anillo | 46 |
| Neocuerdas | 27 |
| Resección triangular | 26 |
| Cierre comisural | 4 |
| Transposición | 3 |
| Alfieri | 1 |
| Válvula tricúspide | 15 |
| Prótesis tricúspide | 12 |
| Anillo tricúspide | 3 |
| Cierre CIA ostium secundum | 12 |
| Cierre CIA seno venoso | 3 |
| Procedimientos adicionales | 5 |
| Cierre de orejuela izquierda | 3 |
| Crioablación VP | 2 |
| Cirugía sin clampaje | 26 |
| Fibrilación ventricular | 11 |
| Latiendo | 15 |
CIA: comunicación interauricular; VP: venas pulmonares.
El recambio valvular mitral fue la segunda intervención más frecuentemente realizada, con 30 casos. El tipo de prótesis implantada más habitual fue biológica. Todos los pacientes se encontraban al menos en clase funcional II.
Utilizamos la minitoracotomía anterior derecha para tratar valvulopatía tricúspide en 15 pacientes. Doce de ellos presentaban al menos una cirugía cardiaca previa. Todos se encontraban en un grado funcional avanzado (III y IV). También usamos este abordaje para el cierre de la comunicación interauricular en 15 pacientes: de tipo seno venoso en 3 casos y el resto fue ostium secundum.
En la primera columna de la tabla 3 se recogen los datos perioperatorios y morbilidad postoperatoria del grupo completo. El tiempo de circulación extracorpórea medio fue de 137±36 min y el tiempo de pinzamiento aórtico medio de 88±27 min. Hasta el 78% de los casos no requirieron transfusión de hematíes. La mortalidad hospitalaria global fue del 0,9% (un paciente). No se registraron casos de infarto agudo de miocardio, accidente cerebrovascular permanente ni de disección de aorta. Tres pacientes (2,8%) desarrollaron insuficiencia renal aguda, requirieron hemofiltración temporal y recuperaron la función renal. Las revisiones postoperatorias por sangrado se hicieron a través de la misma minitoracotomía: fueron necesarias en 3 pacientes (2,8%). Dos pacientes requirieron colocación de marcapasos en el postoperatorio inmediato. Se requirió ventilación mecánica prolongada (>24 h) en 2 casos.
Datos perioperatorios y morbilidad postoperatoria
| Grupo total (n=106) | Grupo de visión directa (n=55) | Grupo de cirugía videoasistida (n=51) | p | |
|---|---|---|---|---|
| Datos perioperatorios | ||||
| Tiempo de isquemia medio (min) | 88 | 95 | 82 | NS |
| Tiempo CEC medio (min) | 137 | 141 | 133 | NS |
| Estancia hospitalaria media (días) | 5,8 | 6,4 | 5,2 | <0,05 |
| Transfusión de hematíes, n (%) | 23 (21) | 18 (32) | 5 (10) | <0,05 |
| Complicaciones mayores, n (%) | ||||
| Mortalidad hospitalaria | 1 (0,9) | 1 (1,8) | 0 | NS |
| IAM | 0 | 0 | 0 | NS |
| ACV | 0 | 0 | 0 | NS |
| Disección de aorta | 0 | 0 | 0 | NS |
| Necesidad de hemofiltración | 3 (2,8) | 2 (3,6) | 1 (2) | NS |
| Intervenciones postoperatorias, n (%) | ||||
| Reoperación por sangrado | 3 (2,8) | 3 (5,4) | 0 | NS |
| Implante de Marcapasos | 2 (1,8) | 2 (3,6) | 0 | NS |
| Complicaciones menores, n (%) | ||||
| Bajo gasto | 4 (3,7) | 3 (5,4) | 1 (2) | NS |
| Ventilación prolongada (>24 h) | 2 (1,8) | 2 (3,6) | 0 | NS |
| Infección de herida quirúrgica | 2 (1,8) | 1 (1,8) | 1 (2) | NS |
| Hernia pulmonar | 1 (0,9) | 1 (1,8) | 0 | NS |
Datos recogidos en 3 periodos: total; periodo inicial (visión directa y curva de aprendizaje); periodo reciente (cirugía videoasistida desde septiembre de 2017).
ACV: accidente cerebrovascular; CEC: circulación extracorpórea; IAM: infarto agudo de miocardio; NS: no significativo; min: minutos; h: horas.
La estancia hospitalaria media del grupo completo fue de 5,8±1,9 días. La recuperación de la actividad cotidiana se produjo en la primeras 2 semanas tras el alta en la gran mayoría de los pacientes. El grado de satisfacción de los pacientes fue muy alto en términos de bienestar y estética.
Reconversiones a esternotomía mediaHemos considerado reconversiones las de los pacientes que, una vez hecha la minitoracotomía anterior derecha, han necesitado una esternotomía media para completar el procedimiento quirúrgico. Estos casos no han sido incluidos en el grupo total de 106 pacientes. La reconversión a esternotomía se realizó en 6 pacientes: 3 por adherencias pleurales, 2 por problemas con la perfusión femoral y uno por sangrado de la arteria pulmonar por laceración con la pinza de Chitwood. No se registró mortalidad hospitalaria en este grupo de pacientes. Cinco de las reconversiones se produjeron en el periodo inicial de nuestra serie y solo una en el grupo de cirugía VA.
Comparación grupo de visión directa vs. grupo videoasistidoHemos considerado un periodo inicial entre enero de 2013 y septiembre de 2017 que correspondería a la curva de aprendizaje constituido por 55 pacientes operados con VD. En el segundo periodo más reciente, entre octubre de 2017 y junio de 2019, el grupo quirúrgico habría adquirido experiencia y, además, contamos con una torre toracoscópica tridimensional EinsteinVision® 3.0 (Aesculap, Tuttlingen AG, Alemania), que posibilitó la cirugía VA en los últimos 51 pacientes.
En la tabla 3 se recogen los datos perioperatorios y morbilidad postoperatoria de ambos grupos. Se puede observar una reducción importante de los tiempos de pinzamiento aórtico y de circulación extracorpórea en el grupo VA, que no alcanza significación estadística. Asimismo hay una disminución sustancial de las complicaciones postoperatorias en el grupo VA, que tampoco es estadísticamente significativo debido a la baja morbilidad general del procedimiento y al tamaño muestral de la serie. Las únicas variables con diferencias significativas a favor del grupo VA son la estancia hospitalaria y el número de pacientes que no recibieron transfusión de hematíes.
Diferencias según tipo de cirugíaEn la tabla 4 hemos recogido algunas de las diferencias perioperatorias destacables según los 4 tipos principales de procedimientos quirúrgicos. Al analizar los datos operatorios, los mayores tiempos de pinzamiento corresponden a las reparaciones mitrales, lo cual no se traduce en un aumento de la morbimortalidad postoperatoria.
Diferencias preoperatorias, operatorias y postoperatorias según la cirugía realizada: reparación mitral; recambio mitral; cirugía tricuspidea; cierre de CIA
| Reparación mitral (n=46) | Recambio mitral (n=30) | Tricúspides (n=15) | Cierre de CIA (n=15) | |
|---|---|---|---|---|
| Datos preoperatorios | ||||
| Edad media (años) | 58,3 | 62,5 | 67,4 | 34 |
| Mujeres, n (%) | 7 (15) | 11 (36) | 10 (66) | 11 (73) |
| Cirugía cardiaca previa, n (%) | 3 (6) | 3 (10) | 12 (80) | 0 |
| EuroSCORE I medio | 3,4 | 7,5 | 15,2 | 1,5 |
| Datos operatorios | ||||
| Tiempo de isquemia medio (min) | 95 | 83 | 0 | 25 |
| Tiempo de CEC medio (min) | 144 | 144 | 117 | 87 |
| Cirugía sin pinzamiento, n (%) | 1 (2) | 5 (16) | 15 (100) | 5 (33) |
| Datos postoperatorios, n (%) | ||||
| Mortalidad hospitalaria | 0 | 0 | 1 (6) | 0 |
| Ventilación prolongada (>24 h) | 1 (2) | 1 (3) | 0 | 0 |
| Necesidad de hemofiltración | 0 | 1 (3) | 2 (13) | 0 |
| Estancia hospitalaria | 5,5 | 6,6 | 6,6 | 4,4 |
| Reoperación por sangrado | 2 (4) | 1 (3) | 0 | 0 |
CEC: circulación extracorpórea; min: minutos; h: horas.
El grupo de pacientes tricuspídeos aglutina buena parte de las reoperaciones (hasta el 80% de los pacientes), lo que lo convierte en el de mayor EuroSCORE (15,2). Y aunque el único paciente fallecido pertenece al procedimiento tricuspídeo, la mortalidad hospitalaria del grupo se mantiene por debajo del EuroSCORE.
DiscusiónLas ventajas que aporta la minitoracotomía derecha para los procedimientos valvulares mitrales, tricuspídeos y cierres de comunicaciones interauriculares están ampliamente recogidas en la literatura4-6. Reduce la morbilidad postoperatoria al disminuir la agresividad de la cirugía y evitar la esternotomía media con menos sangrado, menores tiempos de intubación y menos infecciones de herida. Y, además, tiene un efecto beneficioso en las expectativas y satisfacción del paciente al reducir el dolor postoperatorio, reducir la estancia hospitalaria, mejorar el resultado estético y agilizar la recuperación funcional. La estancia hospitalaria y las tasas de transfusión de hematíes obtenidos en nuestros pacientes junto a una muy baja tasa de morbilidad asociada son ventajas que nosotros relacionamos con el abordaje empleado.
Es mandatorio que estos nuevos abordajes demuestren, como mínimo, niveles de seguridad y resultados de eficacia equivalentes a los de las técnicas convencionales. Muchos artículos muestran que los procedimientos valvulares abordados a través de una minitoracotomía anterior derecha son seguros y duraderos, presentan bajas tasas de mortalidad hospitalaria (entre 0,2 y 2,2%) y supervivencias a largo plazo excelentes (entre 85 y 95%)7-9. Asimismo, diferentes publicaciones revelan tasas de reparación mitral no inferiores a la esternotomía convencional (entre el 86 y 99%)7,9,10. Los resultados de nuestra serie son superponibles a estos datos, con mortalidad hospitalaria del 0,9% y ausencia de complicaciones mayores, como el infarto de miocardio, el accidente cerebrovascular permanente o la disección de aorta. Además, hemos podido aplicar diferentes técnicas de reparación mitral, incluyendo 14 casos con afectación del velo anterior mitral.
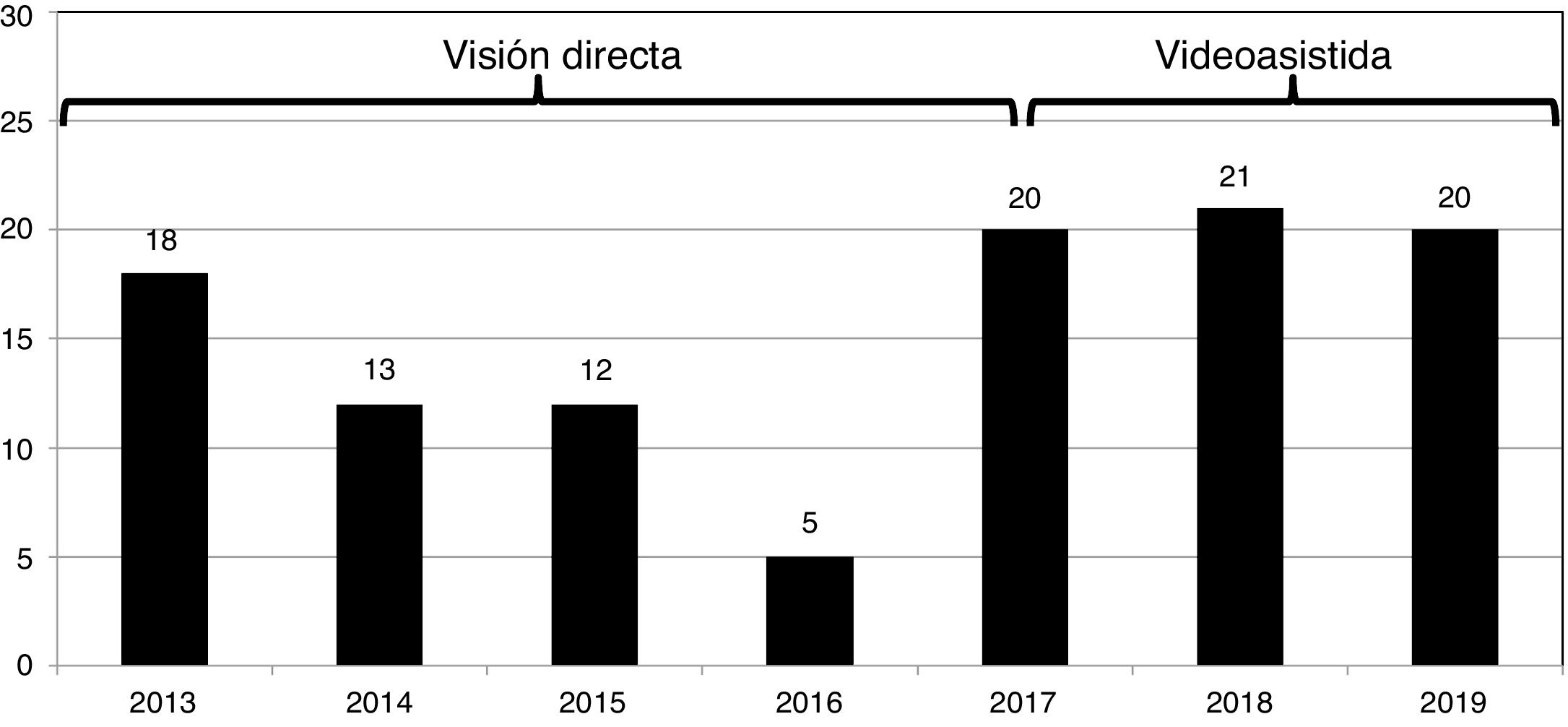
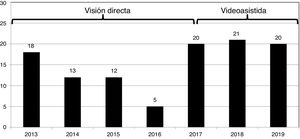
La selección de pacientes es fundamental para desarrollar un programa de cirugía mínimamente invasiva, sobre todo en los periodos iniciales de la curva de aprendizaje11. Aunque una gran mayoría de los pacientes pueden beneficiarse de este abordaje, pacientes con alto riesgo de adherencias pleurales, con enfermedad vascular periférica, con aorta ascendente calcificada o dilatada y que requieran procedimientos quirúrgicos técnicamente muy demandantes deberían evitarse. En nuestro hospital hemos querido ser muy cuidadosos en ese aspecto, fundamentalmente en las primeras fases del programa. Por ello, el número de casos en los primeros años ha sido limitado (fig. 3).
La reconversión a esternotomía media tras la la minitoracotomía no debe considerarse como una complicación, siempre y cuando se haga de forma precoz y anticipada. En la literatura se consideran tasas de reconversión alrededor del 3%12. Las causas más frecuentes descritas son sangrados, adherencias pleurales y problemas vasculares. En nuestra serie la tasa global de reconversión es relativamente alta, aunque la gran mayoría de ellas (5 de los 6 casos) se produjeron en las primeras etapas del programa. Aunque está descrita una alta tasa de complicaciones con las reconversiones13, en nuestros 6 casos no registramos morbimortalidad.
En nuestro hospital empezamos el programa de minitoracotomía anterior derecha sin el apoyo de torre toracoscópica, por lo que los primeros 55 casos se abordaron con visión directa y con la iluminación del fotóforo del cirujano14. La incorporación en octubre del 2017 de una cámara de visión tridimensional mejoró la comodidad de todo el equipo quirúrgico, optimizó la iluminación del campo y posibilitó la cirugía en los casos de exposición valvular subóptima. La visión 3D aporta una percepción de profundidad que facilita enormemente la orientación en el campo quirúrgico. Por todo ello, algunos autores recomiendan como indispensable la visión tridimensional en este tipo de cirugía15.
En general, la cirugía cardíaca mínimamente invasiva siempre se acompaña de una curva de aprendizaje. Existen diferentes publicaciones que señalan que el número de intervenciones valvulares por minitoracotomía necesario para superar la curva de aprendizaje oscila entre 70 y 12516,17. Según este dato, nosotros todavía nos encontramos superando esta curva de aprendizaje. Así y todo, hemos querido dividir nuestra serie en 2periodos: el inicial, con la cirugía con VD (55 pacientes) y el más reciente, con la asistencia de la cámara 3D (51 pacientes). Cuando hemos comparado ambas etapas hemos constatado que la experiencia acumulada y la cirugía VA reducían de forma sustancial los tiempos quirúrgicos y mejoraban de forma significativa las estancias hospitalarias y el número de pacientes sin transfusión de hematíes.
La cirugía valvular tricuspídea aislada, especialmente en pacientes reoperados, se considera asociada a un alto riesgo quirúrgico. En estos pacientes, una cirugía mínimamente invasiva que evite la reesternotomía, minimice la disección cardiaca sin excluir las cavas y efectúe el procedimiento con el corazón latiendo reduce el sangrado postoperatorio y preserva la integridad del ventrículo derecho, a la vez que previene el fallo cardiaco derecho tras la desaparición de la regurgitación tricuspídea18,19. En nuestra serie, hemos intervenido con este procedimiento a 15 pacientes tricuspídeos, 12 de los cuales presentaban cirugía cardiaca previa (en 3 pacientes se trataba de la cuarta reoperación), con un EuroSCORE I medio de 15,2.
La declaración de consenso de la International Society for Minimally Invasive Cardiothoracic Surgery (ISMICS) de 2010 apunta a la cirugía mitral mínimamente invasiva a través de una minitoracotomía anterior derecha como una alternativa a la esternotomía convencional (clase iib) debido a la reducción de las transfusiones, disminución de la ventilación mecánica, menor estancia en cuidados intensivos y el hospital, y comparable morbimortalidad a corto y largo plazo, aunque con tiempos prolongados de isquemia y circulación extracorpórea20.
Aunque en nuestro estudio se evidencian limitaciones por su diseño retrospectivo, el tamaño muestral y la heterogeneidad de los procedimientos, podemos concluir que la minitoracotomía anterior derecha es un abordaje seguro que permite la cirugía valvular mitral, tricúspide y cierre de comunicaciones interauriculares con baja morbimortalidad. Además, tiene un efecto beneficioso en las expectativas y satisfacción del paciente al mejorar el resultado estético y agilizar la recuperación funcional. La experiencia y la incorporación de una torre toracoscópica tridimensional mejoran los resultados iniciales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.