ESPAMACS es el registro de asistencia circulatoria y respiratoria de la SECTCV. Empezó su funcionamiento en 2013, como evolución del anterior registro del Grupo de Trabajo de Asistencia Circulatoria. El objetivo del presente trabajo es presentar un resumen de la actividad realizada en los 2últimos años.
MétodosESPAMACS es un registro voluntario. Se ha hecho una revisión retrospectiva de todos los dispositivos registrados en ESPAMACS en el período 2017-2018.
ResultadosEn este período de tiempo se incluyeron en ESPAMACS 35 implantes de larga duración y 378 implantes de corta duración (303 membranas de oxigenación extracorpórea, 30 asistencias biventriculares, 41 asistencias ventriculares izquierdas y 5 asistencias ventriculares derechas).
La supervivencia hospitalaria de los dispositivos de larga duración fue del 80%. Los dispositivos de corta duración presentan supervivencias que oscilan entre el 25% y el 60% según el dispositivo.
ConclusionesEl implante de dispositivos de larga duración ha experimentado un ligero aumento respecto a años previos. Se ha registrado un gran número de implantes de membrana de oxigenación extracorpórea con múltiples indicaciones. Los resultados son similares a los de años previos.
ESPAMACS is the SECTCV's registry for circulatory and respiratory support. It started functioning on 2013 as an evolution of the prior registry from the Grupo de Trabajo de Asistencia Circulatoria. The objective of the current manuscript is presenting a summary of the activity registered.
MethodsESPAMACS is a voluntary registry. Authors have performed a retrospective review of all devices registered between 2017 and 2018.
ResultsBetween 2017-2018, 35 long-term support devices were registered. A number of 378 short-term devices were included in the registry during the same period (303 extracorporeal membrane oxygenation, 30 biventricular assist device, 41 left ventricular assist device y 5 right ventricular assist device).
Hospital survival for long-term devices was 80%. Short-term devices present lower rates of survival that varies between 25 and 60%.
ConclusionsLong-term devices show a steady increase from previous years. There is a significant increase in the extracorporeal membrane oxygenation implant, for multiple indications. Despite this growing in the number of implants, results remain similar to previous years.
El grupo de trabajo de Asistencia Mecánica Circulatoria de la SECTCV fue creado en 2006. Desde el 2007 y, gracias al esfuerzo personal del Dr. Pérez de la Sota, existe el Registro de Asistencia Circulatoria de la SECTCV. Dicho registro se transformó en ESPAMACS en 2013 para dar cabida a las asistencias de larga duración y permitir el volcado de datos a las bases europeas (EUROMACS) o internacionales (INTERMACS, IMACS)1.
El objetivo de ESPAMACS es el mismo que en su origen: ser una base de datos colectiva que recoja todos los implantes realizados en los distintos centros del país y que proporcione información sobre la actividad y los resultados de dicha actividad.
MétodosPara el presente resumen se ha hecho una revisión retrospectiva de todos los implantes registrados en ESPAMACS desde el 1 enero de 2017 hasta el 31 diciembre de 2018.
Como ya se ha dicho, el registro es voluntario, por lo que los datos presentados solo son aplicables a la actividad reportada.
El registro ESPAMACS recoge 161 variables, que incluyen datos demográficos generales, características preoperatorias de los pacientes, variables intraoperatorias (que incluyen desde el tipo de canulación hasta el objetivo del dispositivo), las principales complicaciones postoperatorias y algunos datos respecto al alta hospitalaria. En el caso de las asistencias de larga duración, se recogen más detalladamente datos ecocardiográficos, hemodinámicos, analíticos y funcionales anteriores al implante del dispositivo.
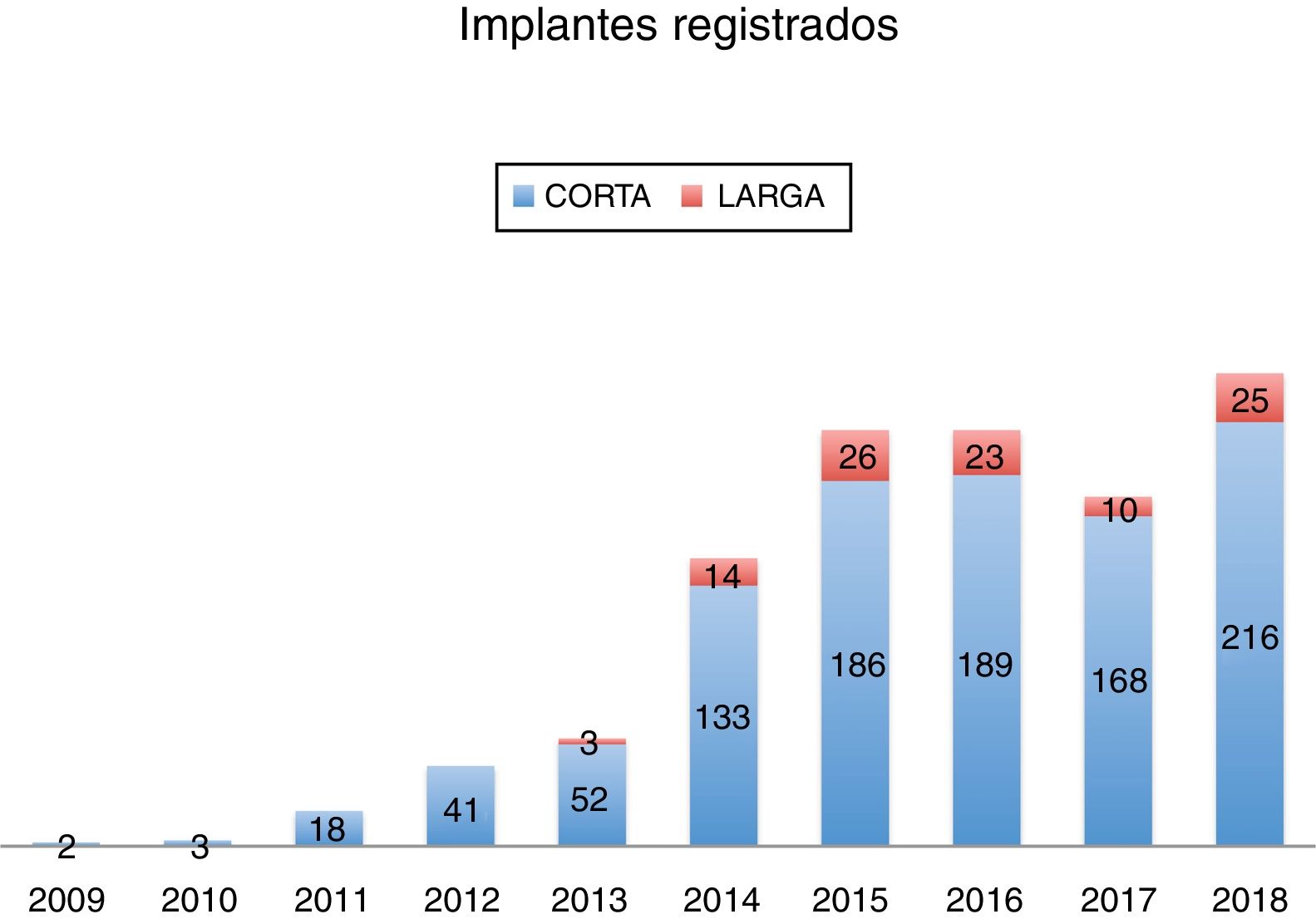
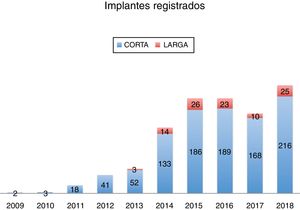
La figura 1 representa una evolución de los casos registrados, desglosados entre corta y larga duración.
Para facilitar la interpretación, se han separado los resultados de los dispositivos según si son de corta o de larga duración. En ambos casos, las variables cualitativas se presentan como porcentajes, mientras que las variables cuantitativas se presentan como media y desviación estándar.
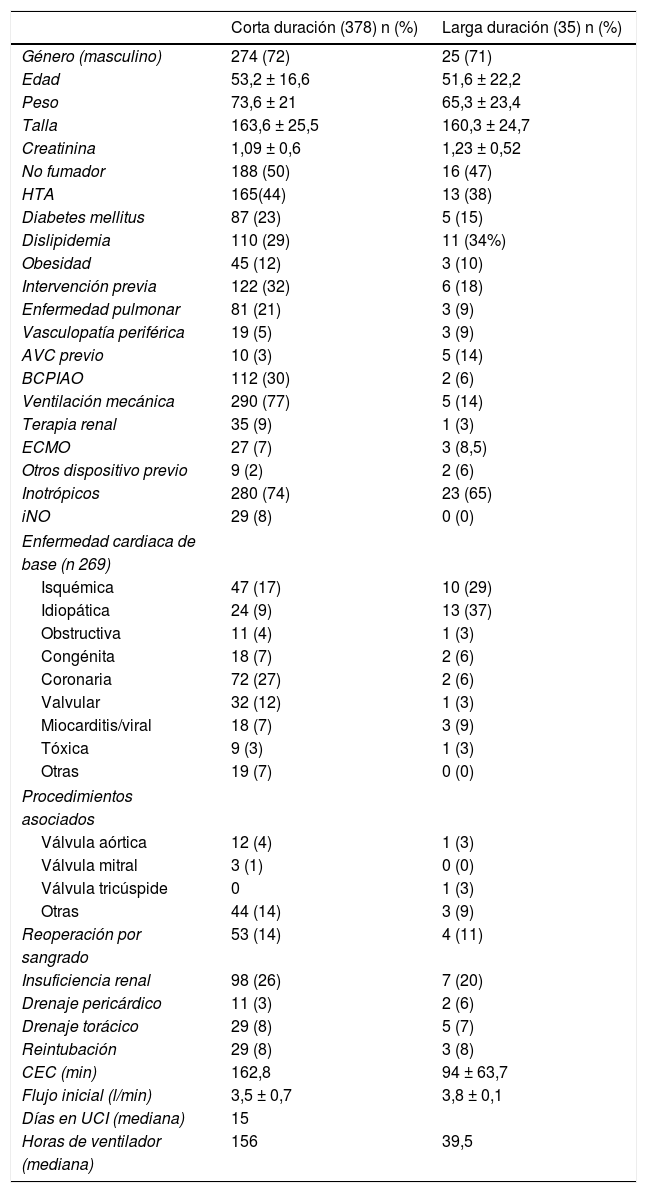
ResultadosLarga duraciónSe registraron 35 implantes de dispositivos de larga duración. El 71% de ellos eran hombres y la edad media de la población fue de 52 años. La principal etiología fue la miocardiopatía dilatada idiopática o familiar en el 37% de los casos.
El 65% de los pacientes estaban recibiendo soporte inotrópico en el momento del implante y el 40% de ellos estaban en clase INTERMACS 3. El principal objetivo del implante fue el puente al trasplante en el 43% de los casos.
La mayoría de los implantes se realizaron bajo circulación extracorpórea con una duración media de 94 min. La insuficiencia renal fue la complicación más frecuente en este grupo, con una incidencia del 20% de las complicaciones registradas. La incidencia de fallo del ventrículo derecho postimplante fue del 17% y la mortalidad reportada, del 20%.
La tabla 1 recoge el resto de las variables, mientras que la tabla 2 presenta los parámetros hemodinámicos y ecocardiográficos de la cohorte de larga duración.
Resumen de las características basales e intraoperatorias de los pacientes incluidos en el registro
| Corta duración (378) n (%) | Larga duración (35) n (%) | |
|---|---|---|
| Género (masculino) | 274 (72) | 25 (71) |
| Edad | 53,2 ± 16,6 | 51,6 ± 22,2 |
| Peso | 73,6 ± 21 | 65,3 ± 23,4 |
| Talla | 163,6 ± 25,5 | 160,3 ± 24,7 |
| Creatinina | 1,09 ± 0,6 | 1,23 ± 0,52 |
| No fumador | 188 (50) | 16 (47) |
| HTA | 165(44) | 13 (38) |
| Diabetes mellitus | 87 (23) | 5 (15) |
| Dislipidemia | 110 (29) | 11 (34%) |
| Obesidad | 45 (12) | 3 (10) |
| Intervención previa | 122 (32) | 6 (18) |
| Enfermedad pulmonar | 81 (21) | 3 (9) |
| Vasculopatía periférica | 19 (5) | 3 (9) |
| AVC previo | 10 (3) | 5 (14) |
| BCPIAO | 112 (30) | 2 (6) |
| Ventilación mecánica | 290 (77) | 5 (14) |
| Terapia renal | 35 (9) | 1 (3) |
| ECMO | 27 (7) | 3 (8,5) |
| Otros dispositivo previo | 9 (2) | 2 (6) |
| Inotrópicos | 280 (74) | 23 (65) |
| iNO | 29 (8) | 0 (0) |
| Enfermedad cardiaca de | ||
| base (n 269) | ||
| Isquémica | 47 (17) | 10 (29) |
| Idiopática | 24 (9) | 13 (37) |
| Obstructiva | 11 (4) | 1 (3) |
| Congénita | 18 (7) | 2 (6) |
| Coronaria | 72 (27) | 2 (6) |
| Valvular | 32 (12) | 1 (3) |
| Miocarditis/viral | 18 (7) | 3 (9) |
| Tóxica | 9 (3) | 1 (3) |
| Otras | 19 (7) | 0 (0) |
| Procedimientos | ||
| asociados | ||
| Válvula aórtica | 12 (4) | 1 (3) |
| Válvula mitral | 3 (1) | 0 (0) |
| Válvula tricúspide | 0 | 1 (3) |
| Otras | 44 (14) | 3 (9) |
| Reoperación por | 53 (14) | 4 (11) |
| sangrado | ||
| Insuficiencia renal | 98 (26) | 7 (20) |
| Drenaje pericárdico | 11 (3) | 2 (6) |
| Drenaje torácico | 29 (8) | 5 (7) |
| Reintubación | 29 (8) | 3 (8) |
| CEC (min) | 162,8 | 94 ± 63,7 |
| Flujo inicial (l/min) | 3,5 ± 0,7 | 3,8 ± 0,1 |
| Días en UCI (mediana) | 15 | |
| Horas de ventilador | 156 | 39,5 |
| (mediana) | ||
La tabla 1 resume las principales características preoperatorias de los implantes registrados, separados según si el implante era de larga o de corta duración. También se incluyen algunos datos intraoperatorios y las principales complicaciones postoperatorias.
AVC: accidente vascular cerebral; BCPIAO: balón de contrapulsación intraaórtico; CEC: circulación extracorpórea; ECMO: membrana de oxigenación extracorpórea; HTA: hipertensión arterial; iNO: óxido nítrico inhalado; UCI: unidad de cuidados intensivos.
Datos ecocardiográficos y hemodinámicos preoperatorios de los pacientes con implantes de larga evolución
| Larga duración | |
|---|---|
| TAPSE | 13,82 ± 4,01 |
| DTDVI (mm) | 66,14 ± 16,44 |
| DTSVI (mm) | 52,69 ± 20,05 |
| PAPs (mmHg) | 53,4 ± 21,64 |
| PAPd (mmHg) | 25,57 ± 9,34 |
| PAPm (mmHg) | 35,96 ± 12,56 |
| PCP (mmHg) | 22,21 ± 6,53 |
| GTP | 13,9 ± 9,240 |
| PVC (mmHg) | 10,31 ± 4,94 |
| RVP (UW) | 3,92 ± 2,86 |
| GC (l/min) | 3,81 ± 1,17 |
| IC (L/min/m2) | 1,91 ± 0,48 |
| NT-ProBNP | 7.025, 57 ± 4.384,55 |
| FEVI n (%) | |
| <30% | 27 (79) |
| 30-39% | 3 (9) |
| 40-49% | 3 (9) |
| Función VD n (%) | |
| No | 12 (35) |
| Ligera | 12 (35) |
| Moderada | 7 (31) |
| Grave | 3 (9) |
| Insuficiencia aórtica n (%) | |
| No | 27 (77) |
| Ligera | 6 (17) |
| Moderada | 1 (3) |
| Grave | 0 (0) |
| Insuficiencia mitral n (%) | |
| No | 7 (20) |
| Ligera | 6 (17) |
| Moderada | 12 (34) |
| Grave | 9 (26) |
| Insuficiencia tricúspide n (%) | |
| No | 5 (15) |
| Ligera | 14 (39) |
| Moderada | 8 (24) |
| Grave | 5 (18) |
La tabla 2 recoge los principales parámetros hemodinámicos y ecocardiográficos preoperatorios de los implantes de larga duración.
DTDVI: diámetro telediastólico del ventrículo izquierdo; FEVI: fracción eyección del ventrículo izquierdo; GC: gasto cardiaco; GTP: gradiente transpulmonar; IC: índice cardiaco; PAP: presión arterial pulmonar; PCP: presión capilar pulmonar; PVC: presión venosa central; RVP: resistencias vasculares pulmonares; TAPSE: tricuspid anular plane sistolic excursion; VD: ventrículo derecho.
De los 35 implantes registrados, un 80% de los pacientes fueron dados de alta hospitalaria. El 20% restante corresponde a fallecimiento durante el ingreso; destaca que uno de los decesos se produjo tras la retirada del soporte.
Corta duraciónEn estos 2años se han registrado 378 implantes de corta duración. Esta categoría incluye las membranas de oxigenación extracorpórea (ECMO), dispositivos axiales univentriculares, dispositivos centrífugos univentriculares y los centrífugos biventriculares.
El 72% de los pacientes eran varones y tenían una edad media de 53 años, edad ligeramente superior a la de los pacientes de larga duración.
Dentro de las características preoperatorias, cabe destacar que el 32% de los pacientes tenían algún procedimiento quirúrgico previo. A diferencia del grupo de larga duración, el 77% de los pacientes que recibieron un dispositivo de corta duración estaban intubados y en un 22% de los casos el implante se produjo en situación de paro cardiaco.
Como se ha descrito previamente, «corta duración» incluye varios dispositivos. Algunas características preoperatorias presentan claras diferencias entre dispositivos, por lo que se presentan divididas según el dispositivo. El 80% de los implantes corresponden a una ECMO y un 11% a dispositivos de asistencia ventricular izquierda.
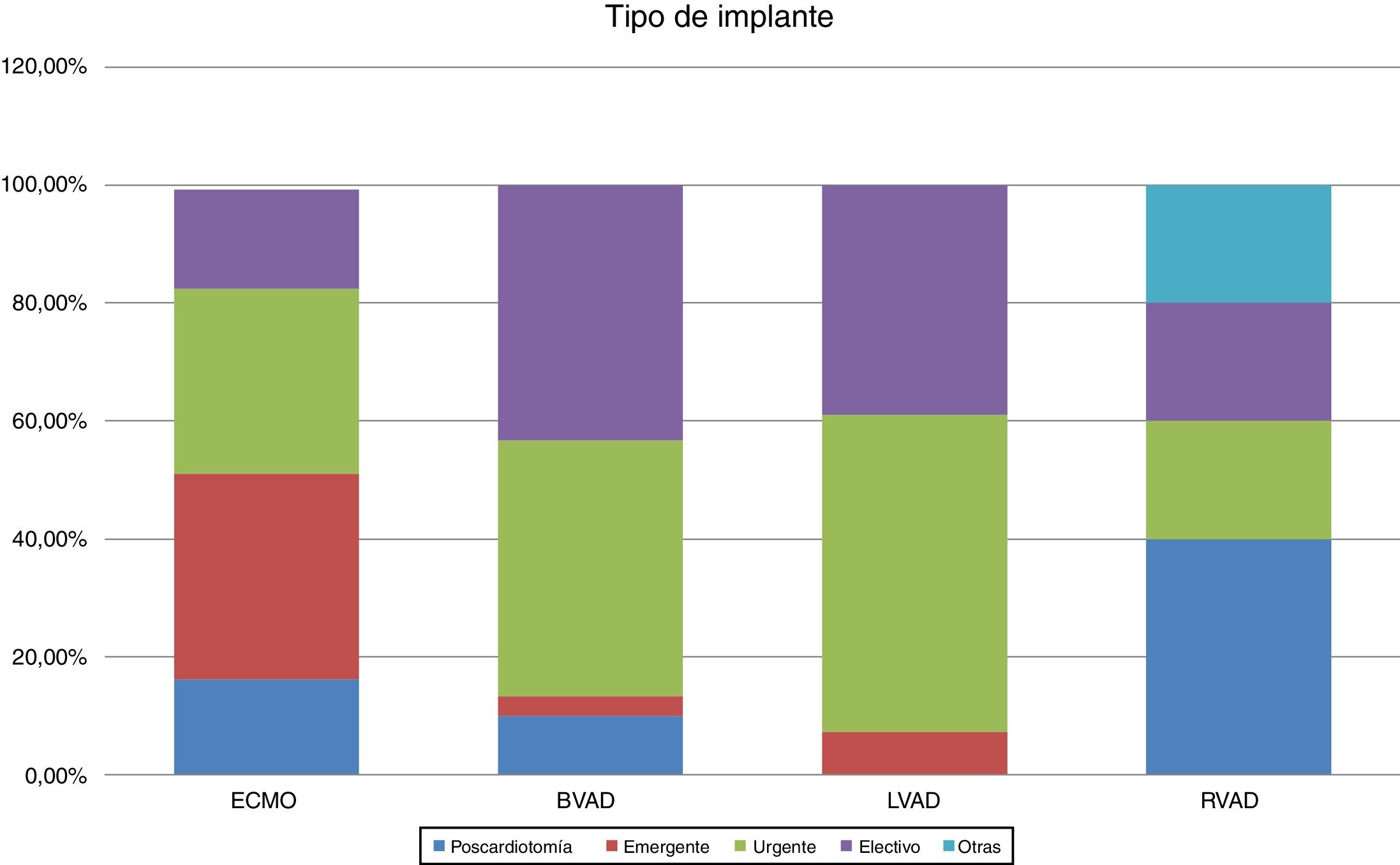
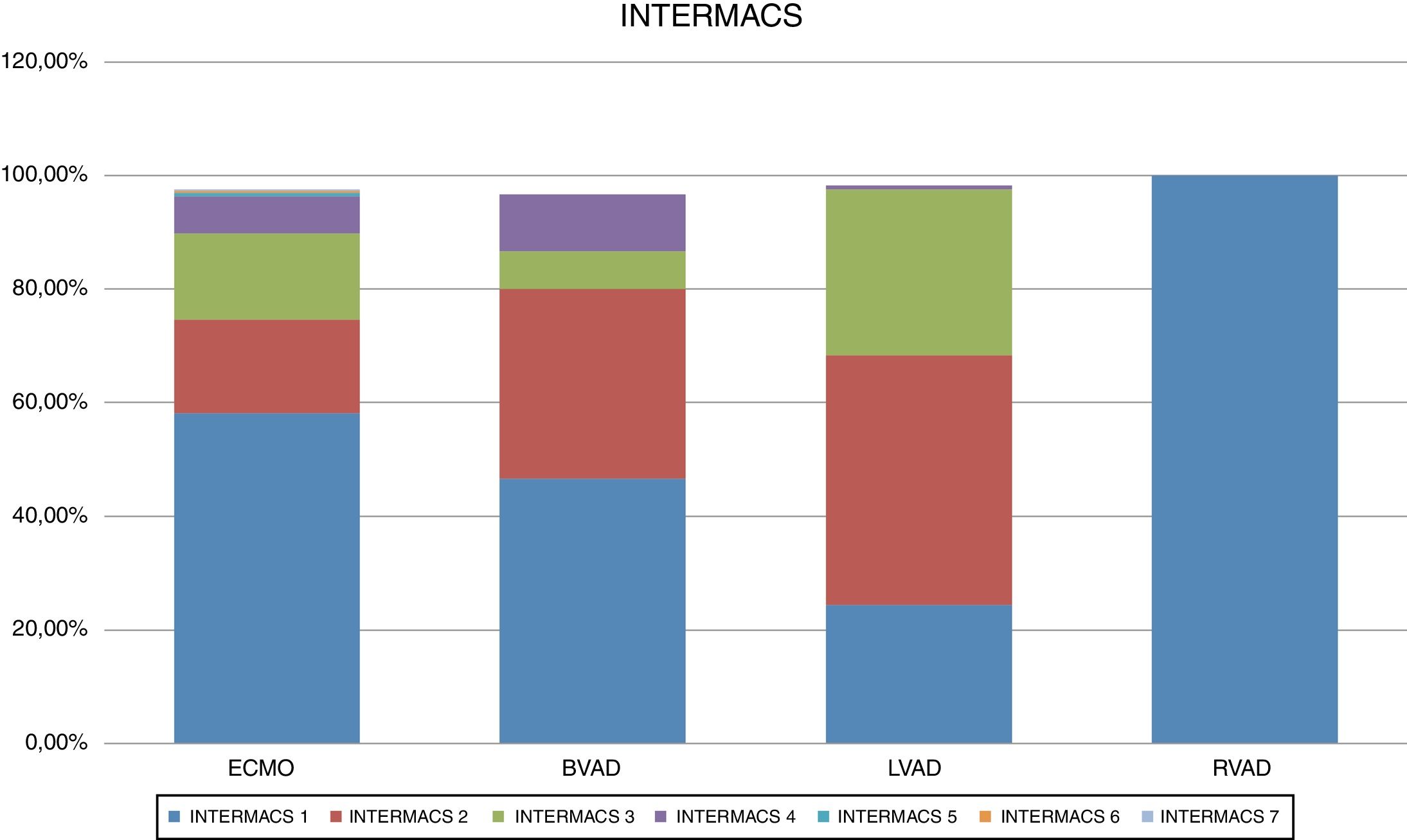
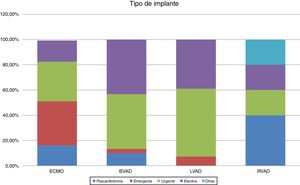
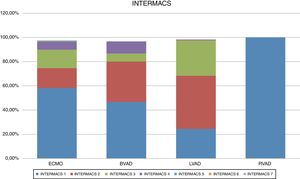
Un tercio de las ECMO se implantaron de forma emergente, mientras que los dispositivos biventriculares o univentriculares izquierdos se implantaron de forma urgente. Cabe destacar que el 50% de las asistencias derechas se implantaron como «poscardiotomía» (fig. 2). Esta diferencia en la situación del paciente en el momento del implante se correlaciona con la categoría INTERMACS de los pacientes (fig. 3). La mayoría de las ECMO corresponden a INTERMACS 1, con un 37% de implantes con reanimación cardiopulmonar previa. Cabe resaltar también que un 50% de las asistencias biventriculares se implantaron en situación INTERMACS 1. Este dato coincide con el mayor número de implantes biventriculares y «corazón artificial» que registra INTERMACS 2 en dicha categoría de INTERMACS. Es decir, dado que el paciente se encuentra en peor estado, es preciso el soporte biventricular.
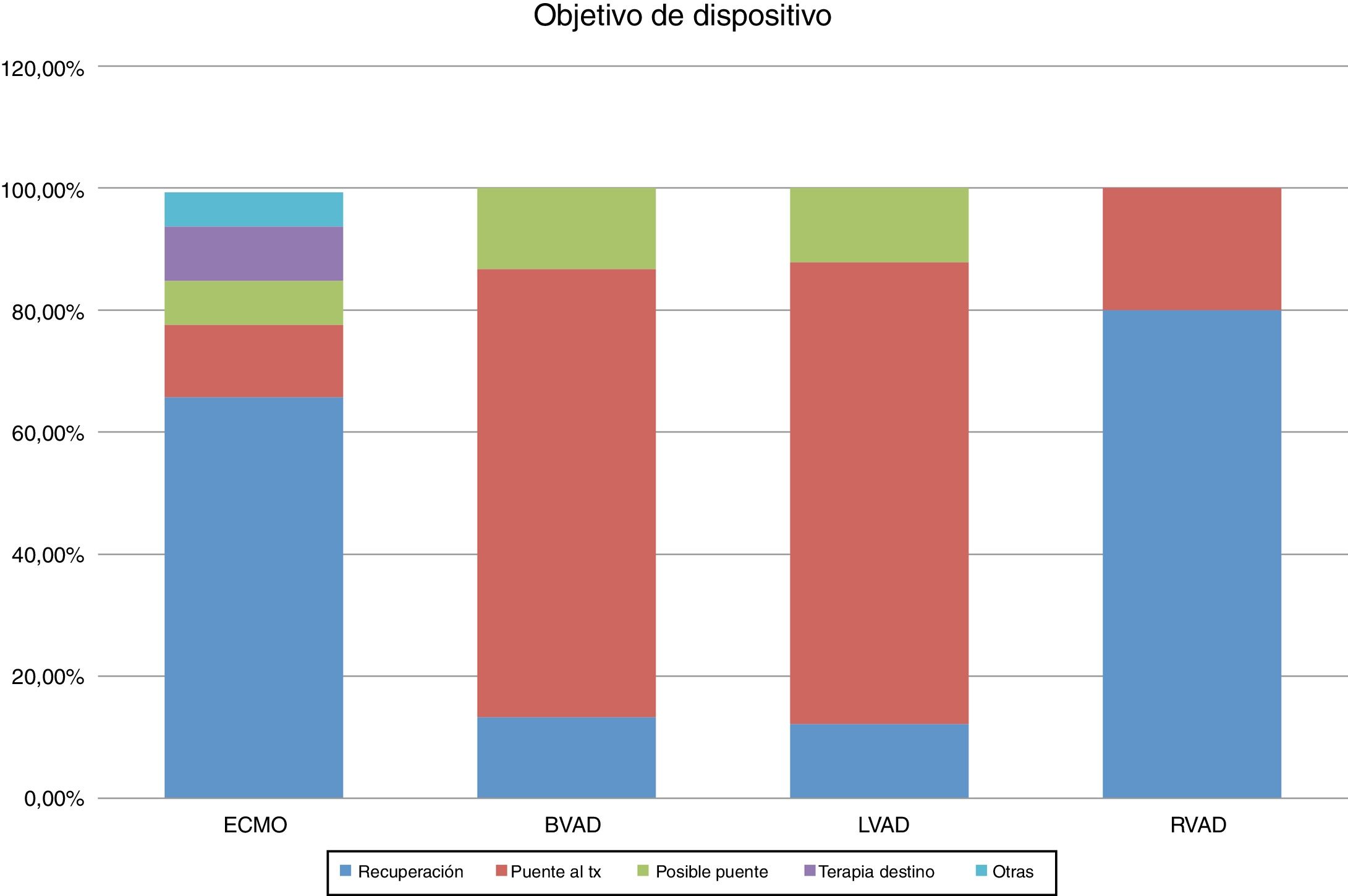
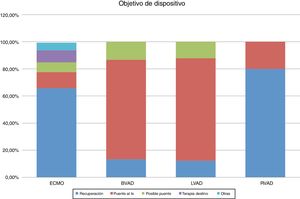
La mayoría de las ECMO se implantaron como puente a recuperación, mientras que tanto los dispositivos uni- como los biventriculares se implantaron mayoritariamente como puente a trasplante (fig. 4).
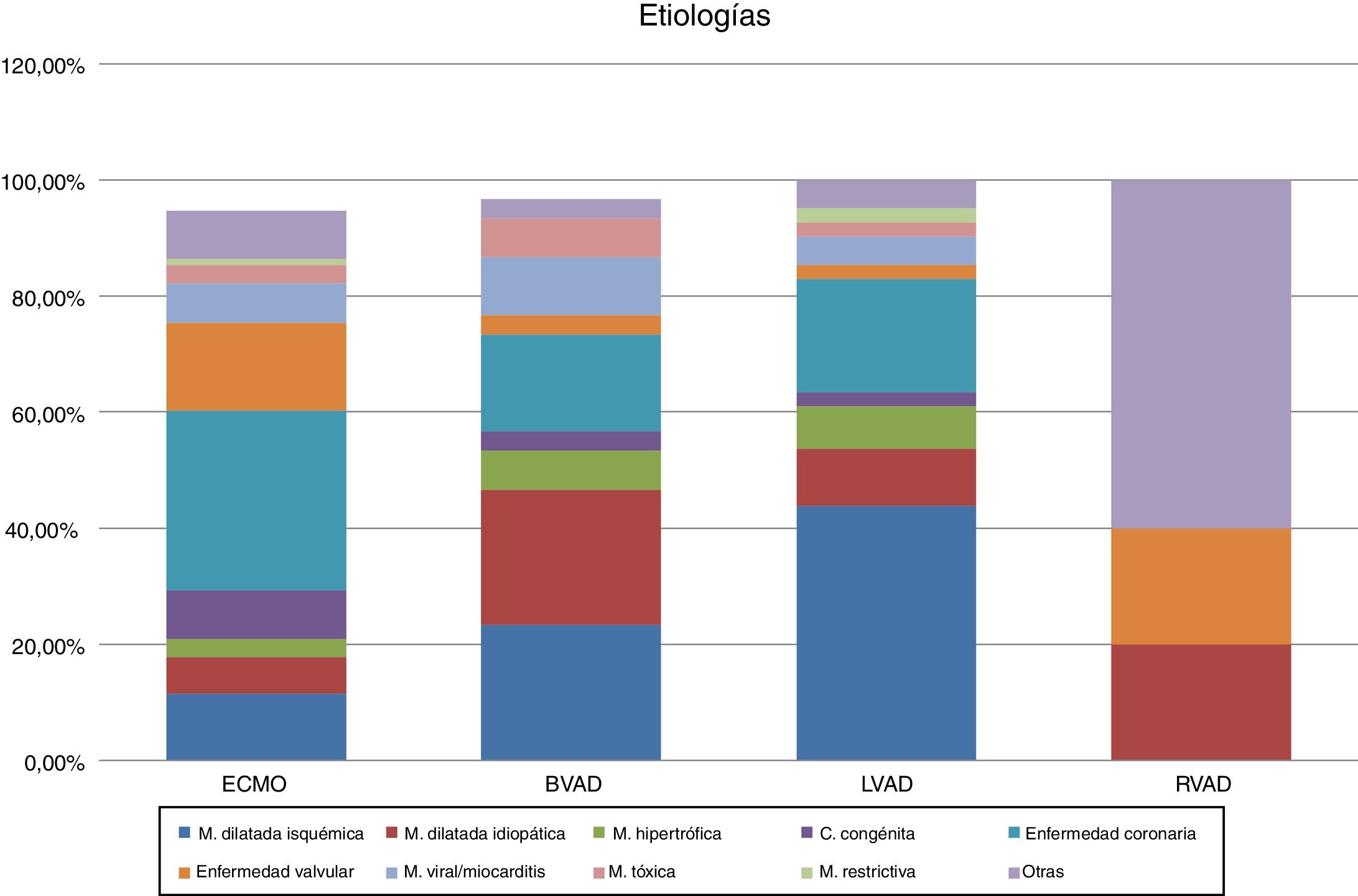
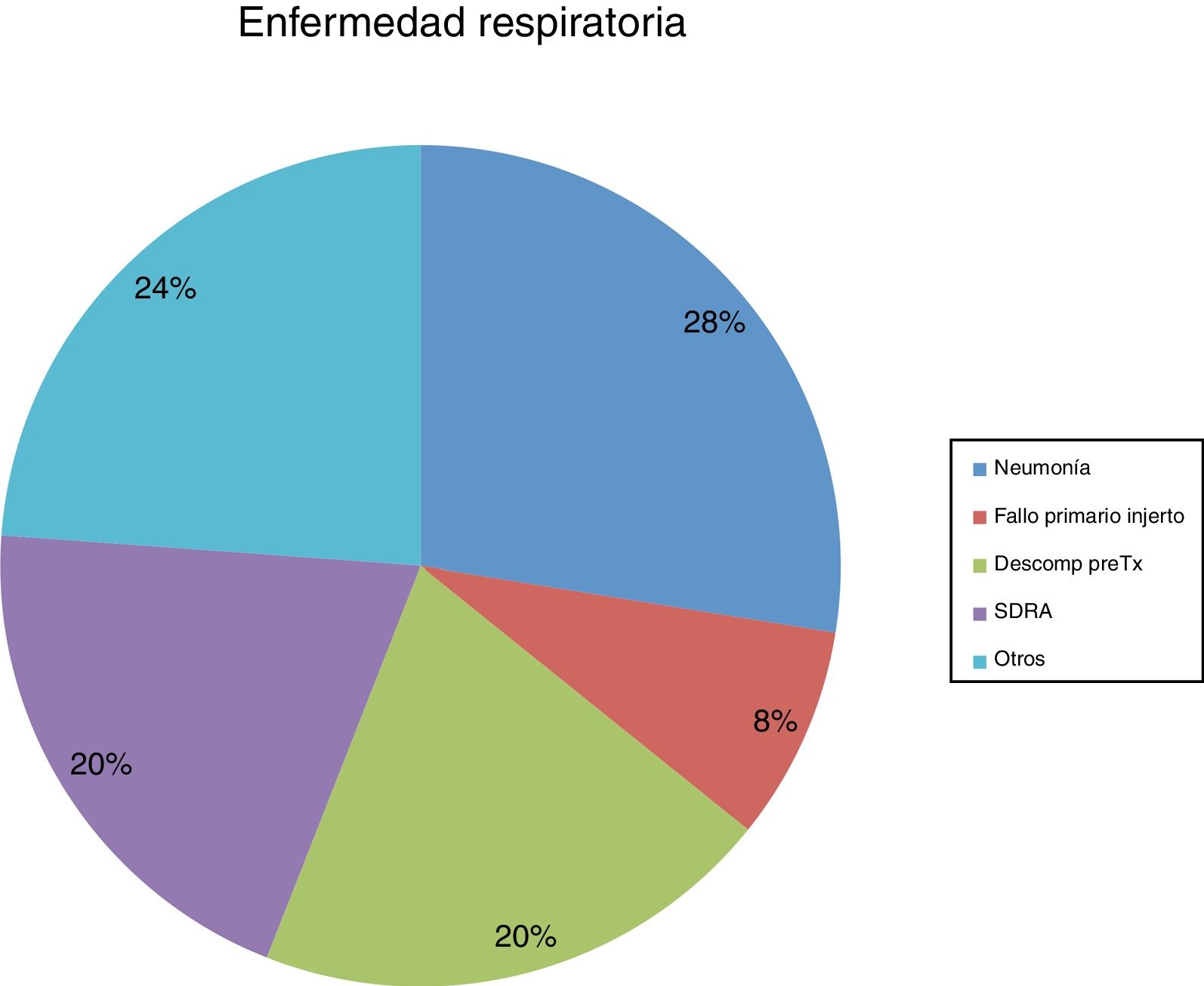
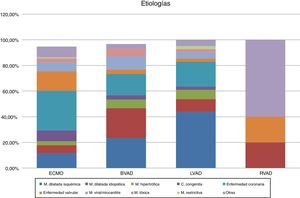
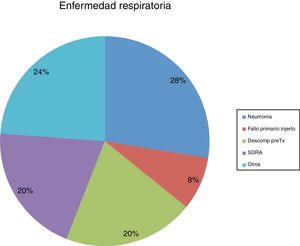
En los dispositivos ECMO, el soporte venoarterial fue más frecuente que el soporte venovenoso (64 vs. 36%). En los casos de ECMO venoarterial, la principal indicación fue la enfermedad coronaria, probablemente debido al implante emergente en casos de infarto agudo de miocardio. La miocardiopatía dilatada, ya sea isquémica o idiopática, fue la principal causa tanto en los casos de asistencia izquierda como de asistencia biventricular (fig. 5). La principal indicación de implante respiratorio fue la neumonía en casi un tercio de los casos (fig. 6).
Respecto a la canulación, se aprecia bastante homogeneidad dentro de cada dispositivo. En los casos de implante venoarterial, la cánula de entrada se implantó en la vena femoral en el 68% de los casos mientras que la cánula de salida se implantó mayoritariamente en la arteria femoral (42%). La canulación venoarterial central, es decir, aurícula derecha como vía de entrada y aorta como vía de salida, fue usada solo en 40 casos (13% del total de implantes). La mayoría de los dispositivos venovenosos se implantaron en configuración femoroyugular; es decir, drenaje venoso femoral y reinfusión yugular.
En los casos en los que se implantó un dispositivo izquierdo, el ápex del ventrículo izquierdo fue el principal lugar para la cánula de entrada (65%) y la aorta para la cánula de salida (87%). Las asistencias derechas fueron todas implantadas drenando de la aurícula derecha con reinfusión en la arteria pulmonar. La configuración biventricular se realizó combinando las distintas estrategias de canulación de los dispositivos antes mencionados.
La mortalidad global de los dispositivos ECMO fue del 47%, con un 74% de los decesos producidos durante el soporte. La supervivencia fue mejor en los casos de ECMO venovenosa (57%) con respecto a la ECMO venoarterial (46%). En los implantes realizados bajo reanimación cardiopulmonar, la supervivencia fue del 54%.
Los dispositivos biventriculares registran una supervivencia del 40%, con la mayoría de los fallecimientos (66%) producidos durante el soporte. En los implantes univentriculares izquierdos, la supervivencia fue del 59% y, de forma similar a los otros implantes, la mayoría de los pacientes fallecieron en soporte (58%). La mortalidad de la asistencia ventricular derecha aislada fue del 80%; el 75% de los pacientes fallecieron durante el soporte.
La complicación más reportada en todos los dispositivos de corta duración fue la insuficiencia renal (55% en ECMO; 64,7% en asistencia biventricular y 50% en asistencia ventricular izquierda).
DiscusiónESPAMACS es un registro voluntario de los implantes de dispositivos de corta y larga duración realizados en España. Pese a que probablemente no incluye la totalidad de los implantes nacionales, nos permite obtener una idea global de la actividad a nivel nacional.
El objetivo de este resumen no son las comparaciones entre dispositivos ni hacer recomendaciones sobre su uso, sino simplemente describir la actividad de los diversos centros que colaboran con el registro.
Respecto a los dispositivos de larga duración, podemos observar un aumento rápido en el número de implantes y una posterior estabilización de este (la caída de 2017 podría explicarse por problemas técnicos del registro).
El resto de los dispositivos han presentado un aumento anual del número de implantes, probablemente debido a las mejorías en los dispositivos y al mayor conocimiento obtenido.
Respecto a las características preoperatorias de los pacientes implantados, nuestro registro presenta datos comparables con los registros internacionales como INTERMACS, ya que la mayoría de los dispositivos de larga duración se implantaron en pacientes más estables (INTERMACS 3) mientras que entre los dispositivos de corta duración, predominaba el INTERMACS 1. De hecho, un 25% de las ECMO se implantaron bajo reanimación cardiopulmonar.
El registro solo dispone de información respecto al estado del paciente al alta, por lo que no podemos establecer comparaciones de supervivencia a corto o largo plazo con otros registros. Sí destaca que la mortalidad de los dispositivos de corta duración sigue siendo elevada, especialmente entre los dispositivos ECMO y las asistencias biventriculares. Ambas categorías corresponden a los pacientes en peor situación preoperatoria (ambos presentan el mayor porcentaje de INTERMACS 1), hecho que pudiera explicar estos peores resultados como sucede en los registros internacionales2. Destaca también la elevada mortalidad registrada en la asistencia derecha aislada, datos que se mantienen estables respecto a resúmenes previos3.
ConclusionesEl número de implantes registrados en ESPAMACS presenta un aumento anual, tanto de los dispositivos de larga duración como de los de corta. El principal dispositivo registrado es la ECMO, con un porcentaje de soporte respiratorio y de soporte circulatorio similar. Destaca la aún elevada mortalidad de estos dispositivos, muy probablemente debido al peor estado preoperatorio de los pacientes.
FinanciaciónEl presente artículo no ha recibido financiación alguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.