El propósito de este artículo es presentar los resultados del trasplante cardíaco (TC) desde que se inició esta modalidad terapéutica en España en mayo de 1984.
Material y métodoSe ha realizado un análisis descriptivo de todos los TC realizados hasta el 31 de diciembre de 2008.
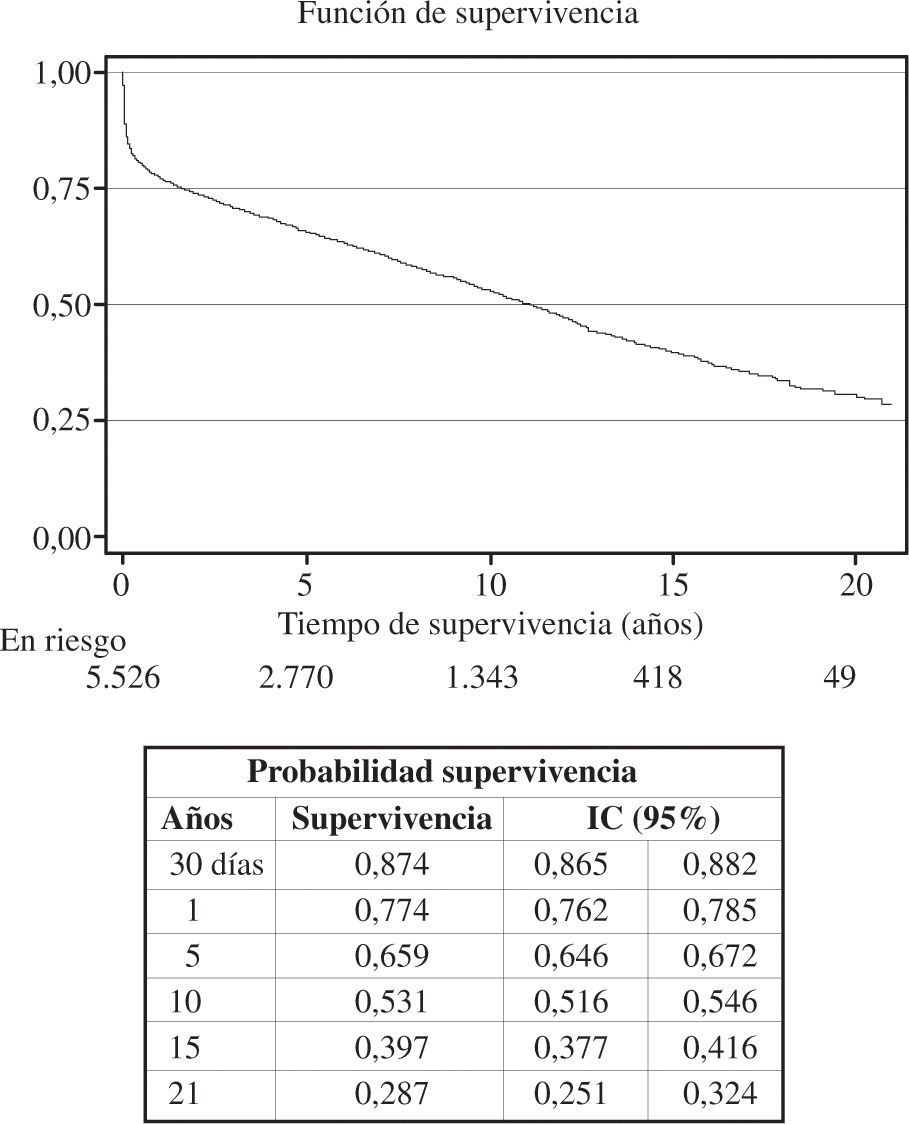
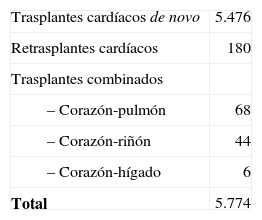
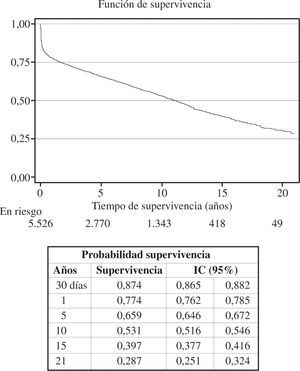
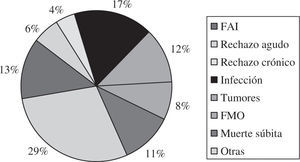
ResultadosEl número total de trasplantes fue de 5.774. El perfil clínico medio del paciente que se trasplantó en España en 2008 fue el de un varón de 53 años, diagnosticado de cardiopatía isquémica no revascularizable con depresión grave de la función ventricular y situación funcional avanzada, a quien se implantó un corazón de 37 años procedente de un donante fallecido por hemorragia cerebral y con un tiempo de espera de 111 días. El tiempo medio de supervivencia ha ido increentándose con los años. Así, mientras en la serie global la probabilidad de supervivencia al 1.er, 5.°, 10.° y 15.” años es del 77, 66, 53 y 40%, respectivamente, en los últimos 5 años, la probabilidad de supervivencia al 1.er y 5.° años es del 80 y 70%, respectivamente. La causa más frecuente de fallecimiento es la infección (17%), seguida del combiado de enfermedad vascular del injerto y muerte súbita (15%), fallo agudo del injerto (13%), tumores (12%) y rechazo agudo (6%).
ConclusionesLa supervivencia obtenida en España con el TC, sobre todo en los últimos años, sitúa al trasplante cardíaco como el tratamiento de elección para cardiopatías irreversibles en situación funcional avanzada y sin otras opciones médicas o quirúrgicas establecidas.
The purpose of this paper is to present the results obtained with heart transplantation (HT) since this therapeutic modality first began to be used in Spain in May 1984.
Materials and methodsA descriptive analysis was performed of all HT performed until December 31, 2008.
ResultsThe total number of transplants was 5,774. The average clinical profile of the spanish heart transplant patient in 2008 was that of a 53-year-old male who had been diagnosed with nonrevascularizable ischemic heart disease accompanied by severely depressed ventricular function and poor functional status. The implanted heart was typically from a 37-year-old donor who had died from brain hemorrhage. The average waiting time was 111 days. Mean survival time has progressively increased over the years. Whereas for the overall series, the probability of survival at 1, 5, 10 and 15 years was 77, 66, 53 and 40%, respectively, over the past 5 years, the probability of survival at 1 and 5 years was 80 and 70%, respectively. The most frequent cause of death was infection (17%), followed by the combination of graft vascular disease and sudden death (15%), acute graft failure (13%), tumors (12%) and acute rejection (6%).
ConclusionsThe survival rates obtained in Spain with HT, especially in recent years, position heart transplant as the treatment of choice in irreversible heart failure patients without other established medical or surgical options.
Como es norma de nuestra sección desde 1991, se presenta el análisis descriptivo de los resultados de la actividad trasplantadora realizada en España desde que se inició esta modalidad terapéutica, en mayo de 1984, hasta el 31 de diciembre del año previo a su publicación 1-19.
Este registro comprende todos los trasplantes realizados por todos los grupos y en todos los centros. Por ello, representa de forma fiel la realidad de esta técnica en nuestro país. Apoya su fiabilidad la utilización, por parte de todos los grupos de trasplante, de una base de datos idéntica y consensuada previamente. Este hecho homogeneiza las variables y unifica las posibilidades de respuesta.
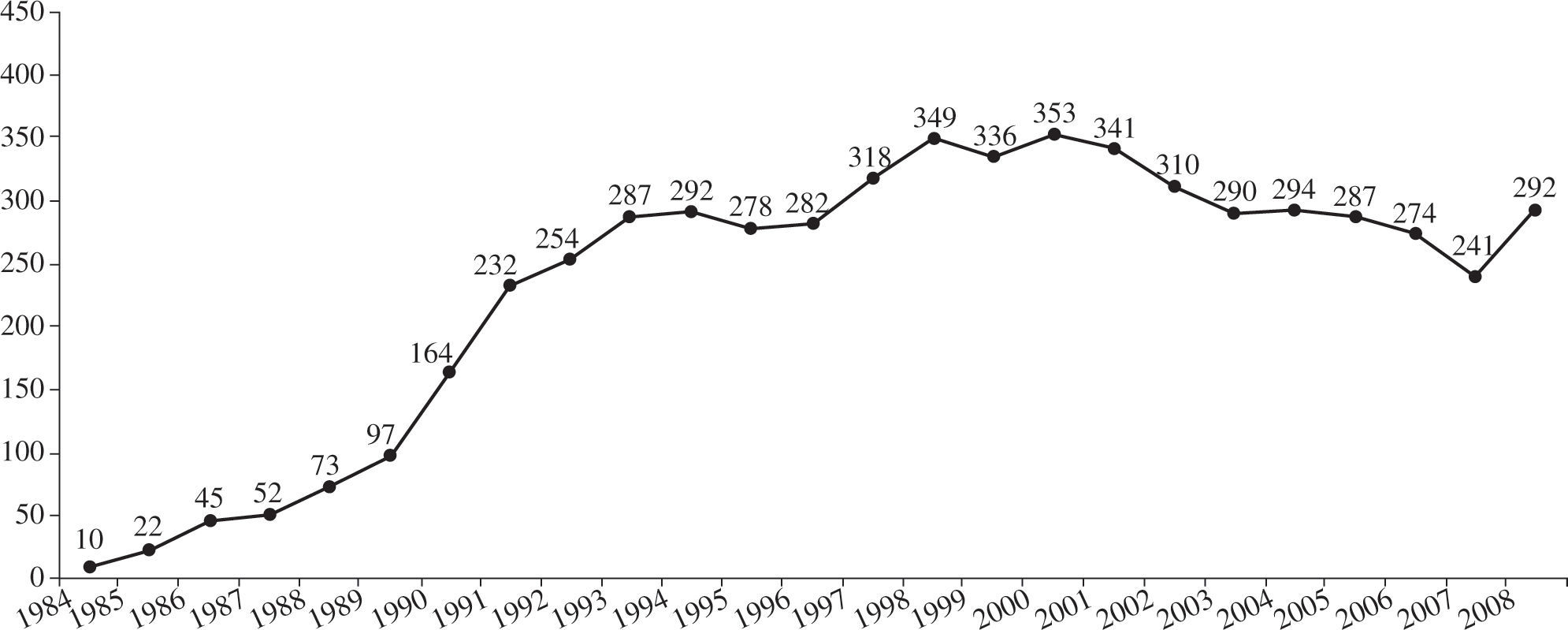
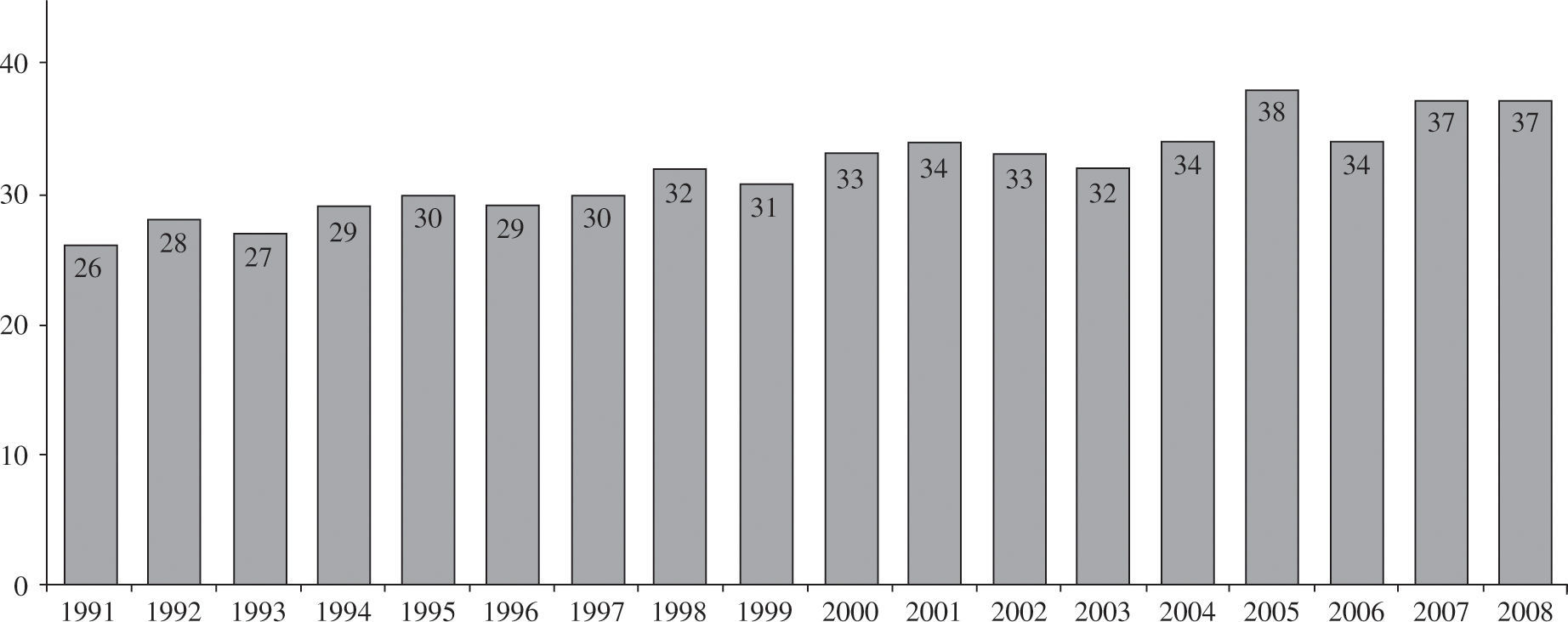
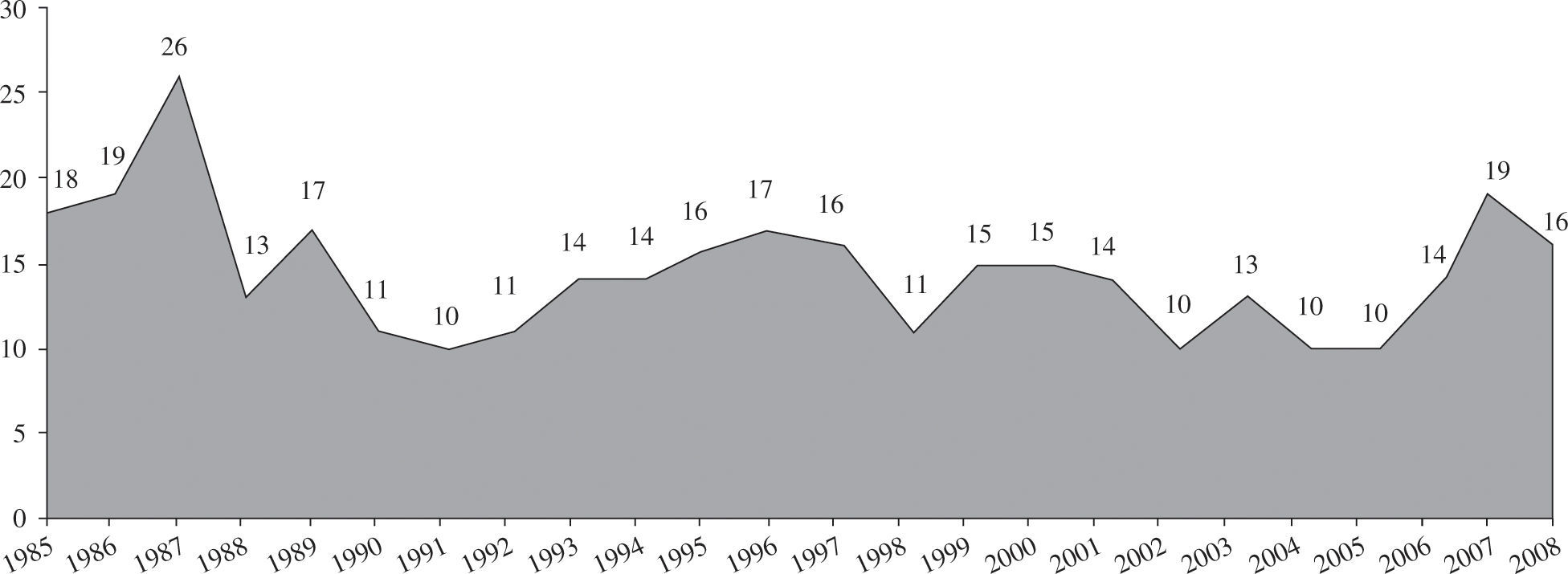
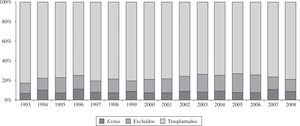
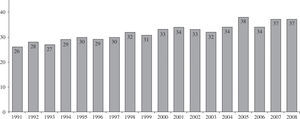
Material y métodoPacientes y centrosEl número de centros que aportan sus datos al registro es de 19 (Tabla I), aunque son 18 los centros con actividad trasplantadora en la actualidad. En los 24 años de actividad trasplantadora se han realizado un total de 5.774 trasplantes. En la figura 1 se puede apreciar la distribución del número de trasplantes/año. De ellos, el 94% son ais ados ortotópicos. En la tabla II se expone la distribución de los trasplantes según el tipo de procedimiento.
Registro español de trasplante cardíaco 1984-2008. centros participantes
|
La base de datos consta de 175 variables clínicas con datos del receptor, donante, quirúrgicos, inmunosupresión y seguimiento. Cada año, los centros envían los datos al responsable del registro que organiza la metodología estadística con la empresa contratada a tal efecto. También se organiza la auditoría de los centros para control de los datos.
En 2008 se remitió el registro al Comité Ético de Investigación Biomédica del Hospital Universitario La Fe de Valencia y fue aprobado. Por otro lado, se está en vías de registrarlo en el Ministerio de Sanidad y Consumo para garantizar el cumplimiento de la Ley Orgánica de Protección de Datos 15/1999.
EstadísticaLas variables se presentan como medias y desviación estándar. Las curvas de supervivencia se han calculado mediante el test de Kaplan-Meier y la comparación entre ellas con el método de rangos logarítmicos (log rank). Se ha considerado diferencias significativas un valor de p < 0,05.
ResultadosPerfil del paciente trasplantadoEl perfil clínico medio del paciente que se trasplanta en España es el de un varón de 53 años, diagnosticado de cardiopatía isquémica o miocardiopatía dilatada idiopática de grupo sanguíneo A o 0. En la tabla III se expone el perfil clínico de los receptores de un TC aislado distribuidos por edad y analizando aparte los retrasplantes.
Registro español de trasplante cardíaco 1984-2008. Perfil clínico de los receptores
| < 16 años | ≥16 años | Retrasplantes | |
| Número | 238 | 4.605 | 134 |
| Varones | 63 | 82 | 80 |
| Edad (años) | 6 ± 6 | 53 ± 12 | 50 ± 14 |
| IMC | 15,7 ± 4,3 | 25,4 ± 3,8 | 23,0 ± 4,6 |
| Etiología de base | CI: 1 | CI: 34 | EVI: 34 |
| MCDi: 34 | MCDi: 31 | FAI: 16 | |
| Valv: 1 | Valv: 10 | REA: 10 | |
| CC: 40 | CC: 1 | Otras: 38 | |
| Otras: 24 | Otras: 24 | ||
| Grupo sanguíneo | |||
| A | 54 | 50 | 61 |
| B | 7 | 9 | 8 |
| AB | 1 | 6 | 4 |
| 0 | 34 | 37 | 27 |
| EF III-IV/IV | 67 | 61 | 72 |
| Creatinina > 2 (mg/dl) | 17 | 30 | 57 |
| PAPm (mmHg) | 29 ± 14 | 30 ± 12 | 26 ± 13 |
| RVP (UW) | 2,9 ± 2,7 | 2,5 ± 4,8 | 2,3 ± 4,9 |
| Bilirrubina > 2 (mg/dl) | 36 | 16 | 33 |
| GOT/GPT × 2 (mg/dl) | 20 | 25 | 30 |
| Diabetes mellitus ID | 1 | 13 | 16 |
| HTA | 2 | 26 | 38 |
| Hipercolesterolemia | 3 | 37 | 42 |
| EPOC moderada-grave | 1 | 11 | 5 |
| CCV previa | 24 | 25 | 100 |
| Tratamiento inotropos | 67 | 34 | 60 |
| Ventilación mecánica | 32 | 9 | 33 |
Los valores se expresan como media ± desviación estándar y porcentajes.
CC: cardiopatía congénita; CCV: cirugía cardíaca; CI: cardiopatía isquémica; EF: estadio funcional (NYHA); EPOC: enfermedad pulmonar obstructiva crónica; EVI: enfermedad vascular del injerto; FAI: fallo agudo del injerto; GOT (ASAT): aspartato aminotransferasa; GPT (ALAT): alanino aminotransferasa; HTA: hipertensión arterial; ID: insulinodependiente; IMC: índice de masa corporal; MCDi: miocardiopatía dilatada idiopática; PAPm: presión media de arteria pulmonar; REA: rechazo agudo; RVP: resistencias vasculares pulmonares; UW: unidades Wood; Valv: valvulopatía.
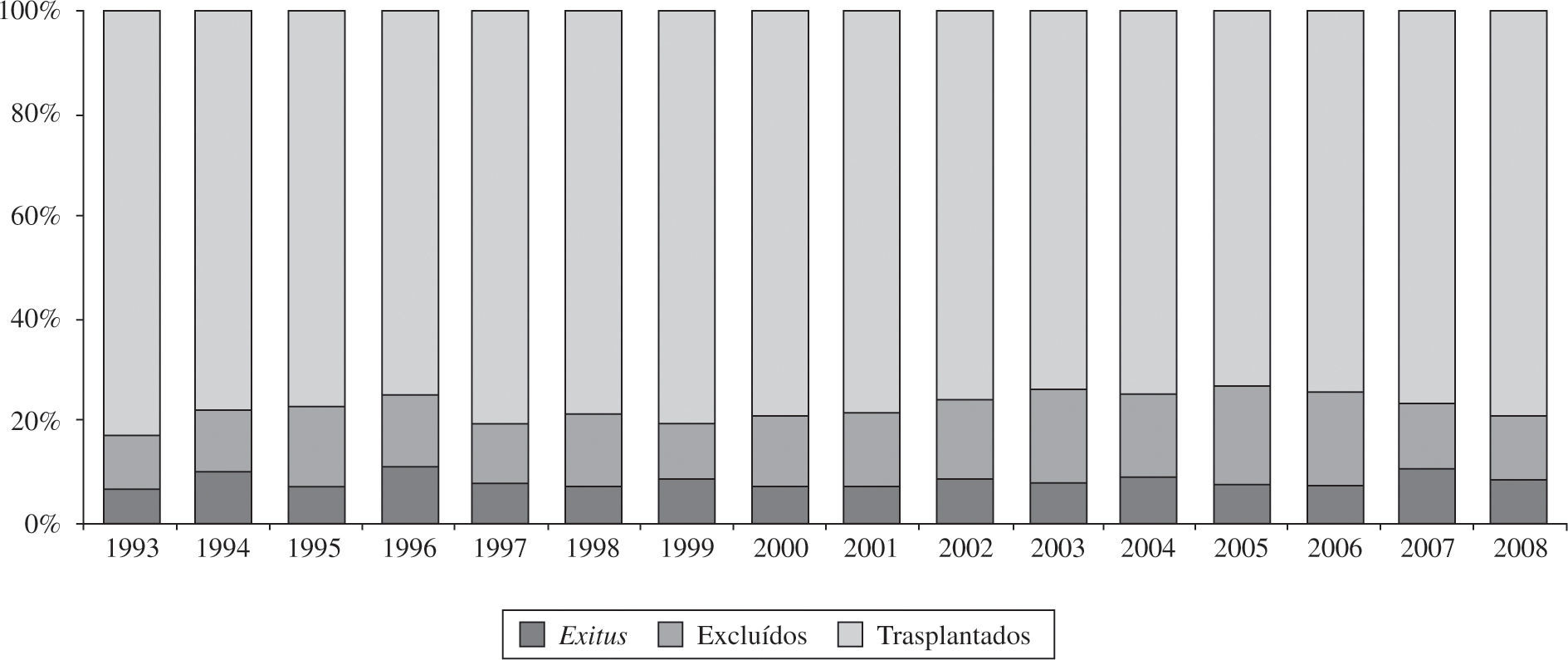
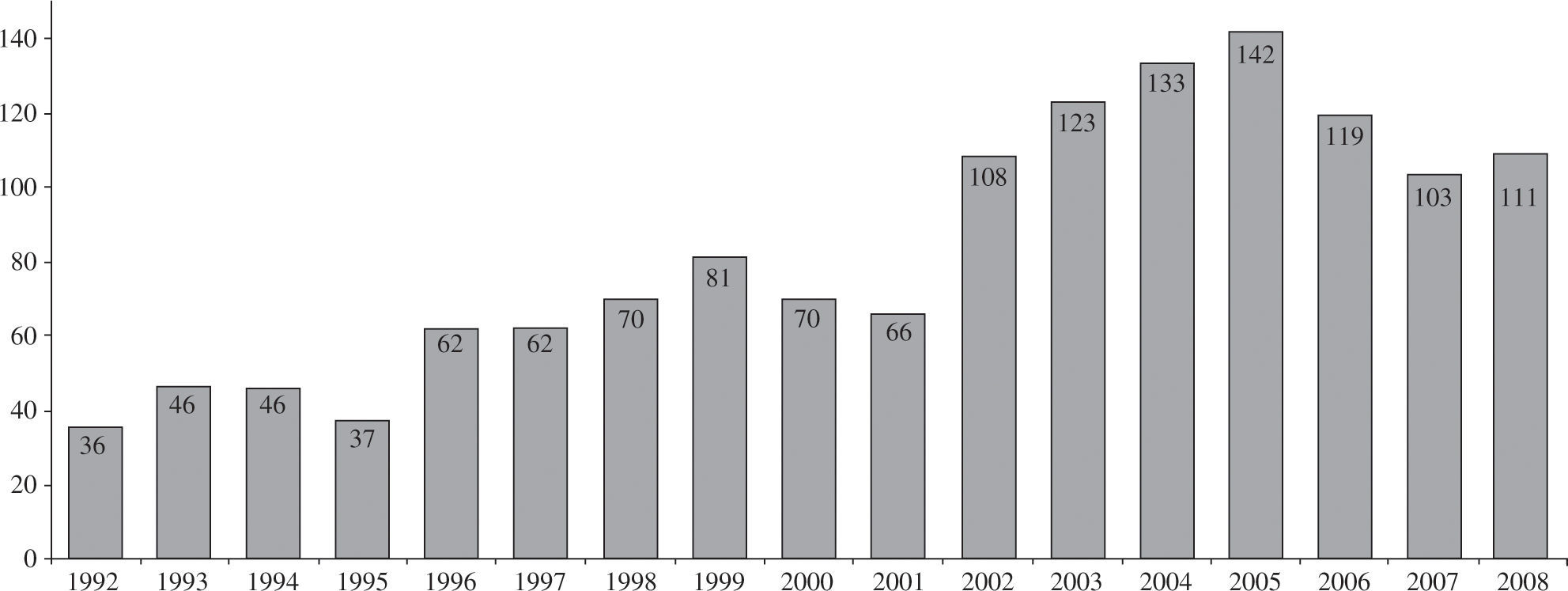
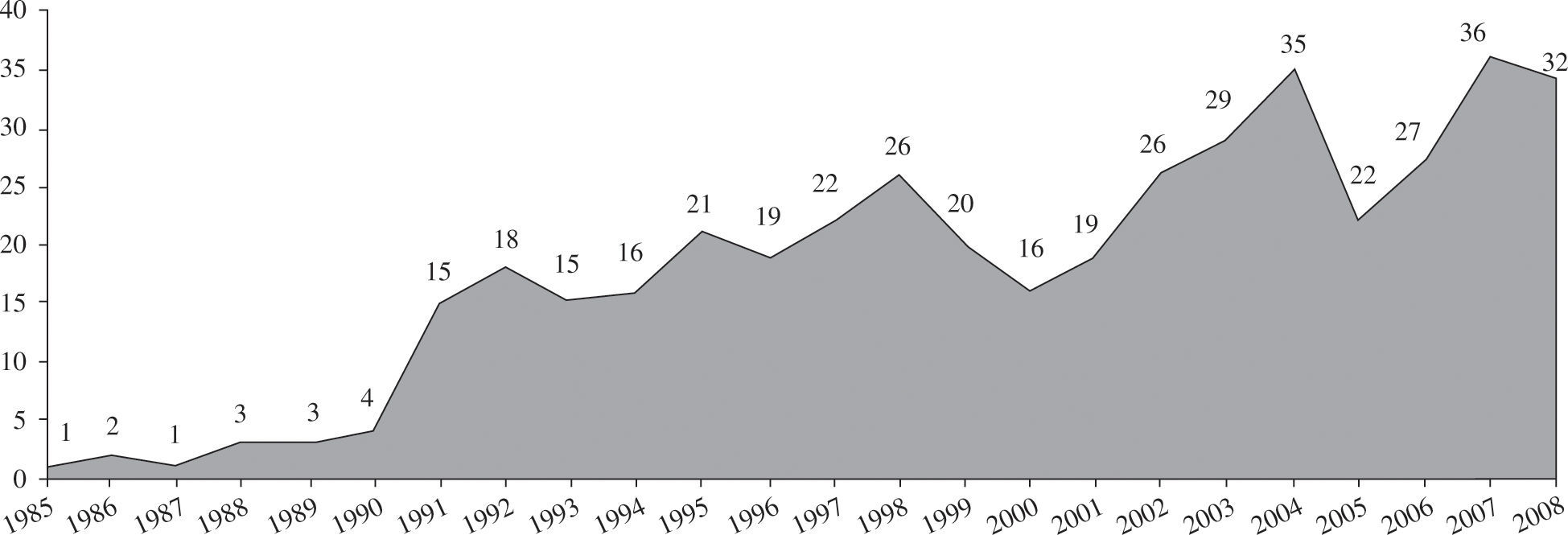
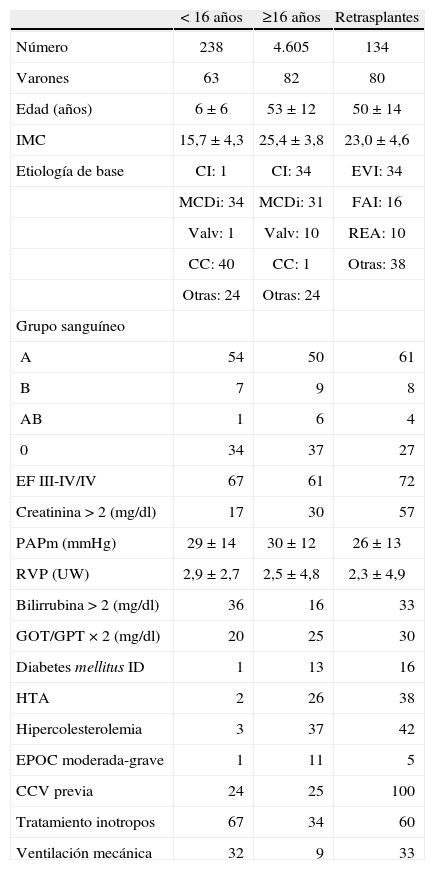
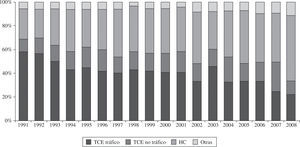
En el año 2008, la mortalidad en lista de espera fue del 8%. El porcentaje de pacientes excluidos para trasplante, una vez incorporados a la lista, fue del 12%. La figura 2 representa el porcentaje anual de pacientes que, tras ser incluidos en lista de espera, recibieron finalmente un trasplante, fueron excluidos de la lista o fallecieron antes de recibir el trasplante. El tiempo medio que tuvieron que esperar los receptores para realizarse el TC en 2008 fue de 111 días. La evolución de los últimos 17 años se puede apreciar en la figura 3.
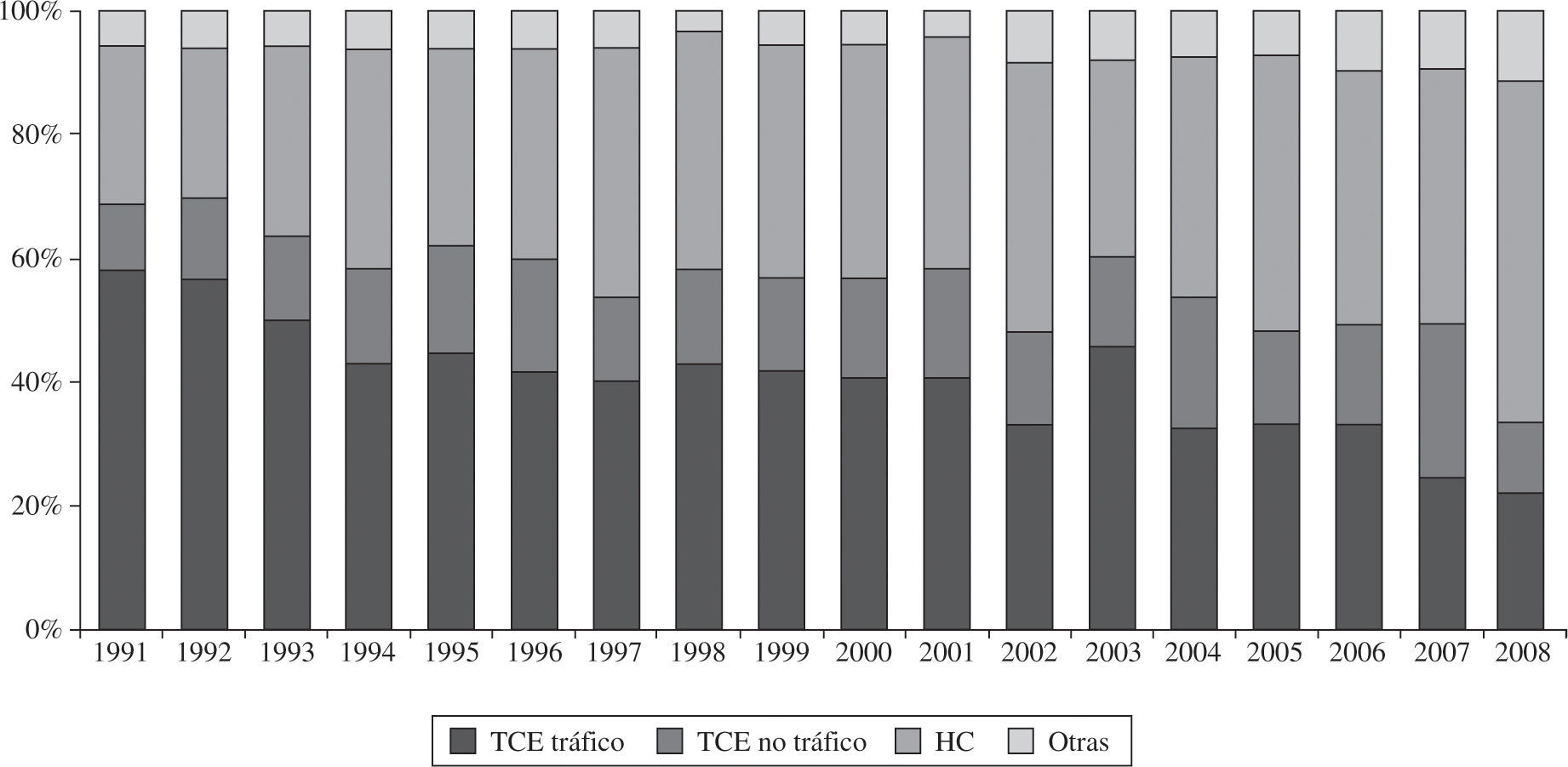
La mayoría de corazones que se implantan actualmente proceden de donantes fallecidos por hemorragias cerebrales. La edad media en 2008 fue de 37 años (Figs. 4 y 5).
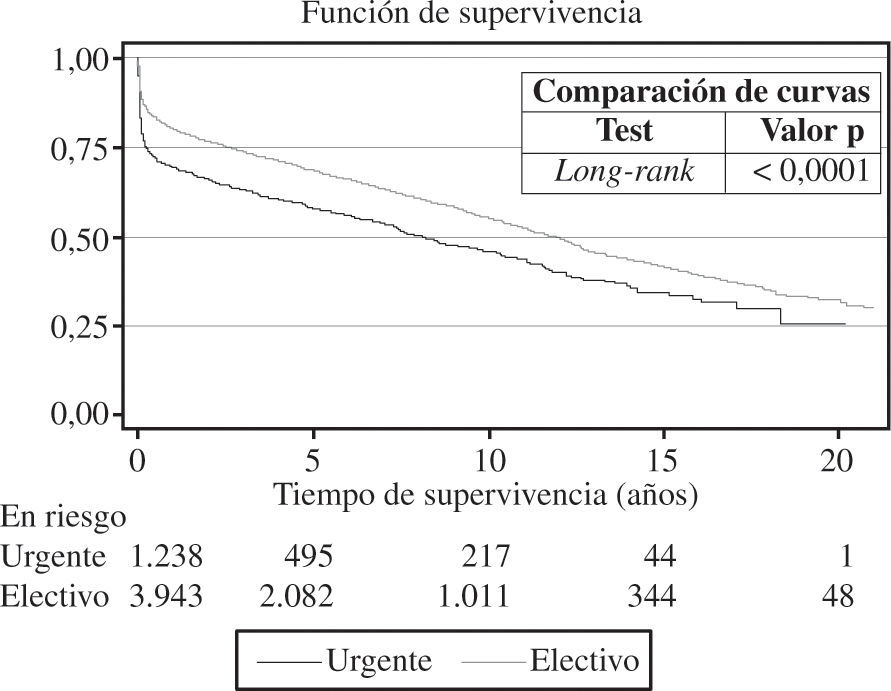
El porcentaje de indicación de trasplante urgente en el año 2008 fue del 32%. La figura 6 ilustra cómo ha evolucionado esta opción de TC a lo largo de los años.
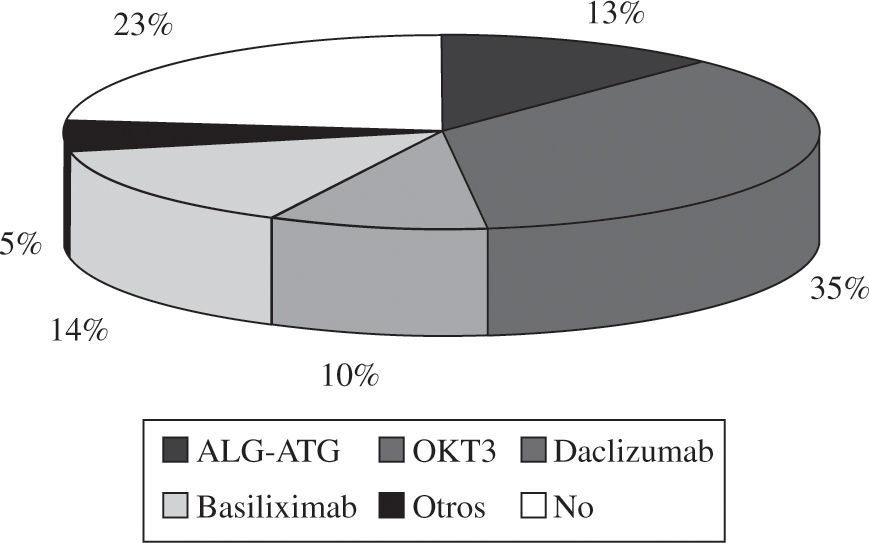
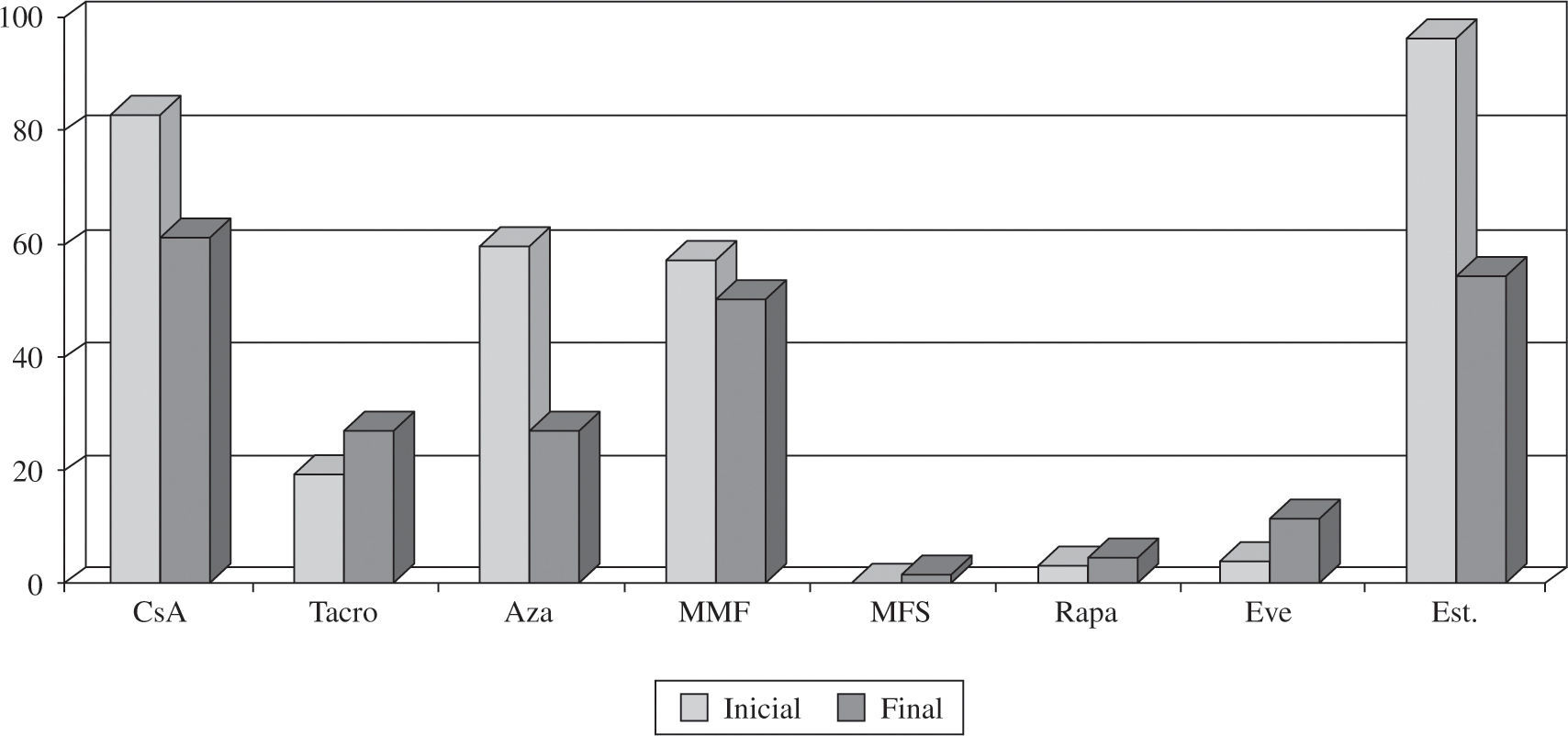
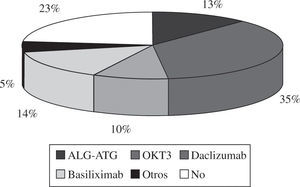
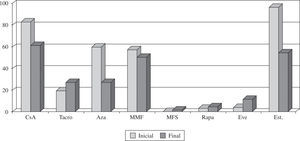
InmunosupresiónA la mayoría de pacientes que reciben un trasplante en España se les administra tratamiento inmunosupresor de inducción (77%). Los diversos fármacos utilizados se pueden apreciar en la figura 7. El tratamiento inmuno-supresor de mantenimiento administrado al inicio del TC, así como los cambios realizados durante la evo ución del paciente trasplantado, se reflejan en la figura 8.
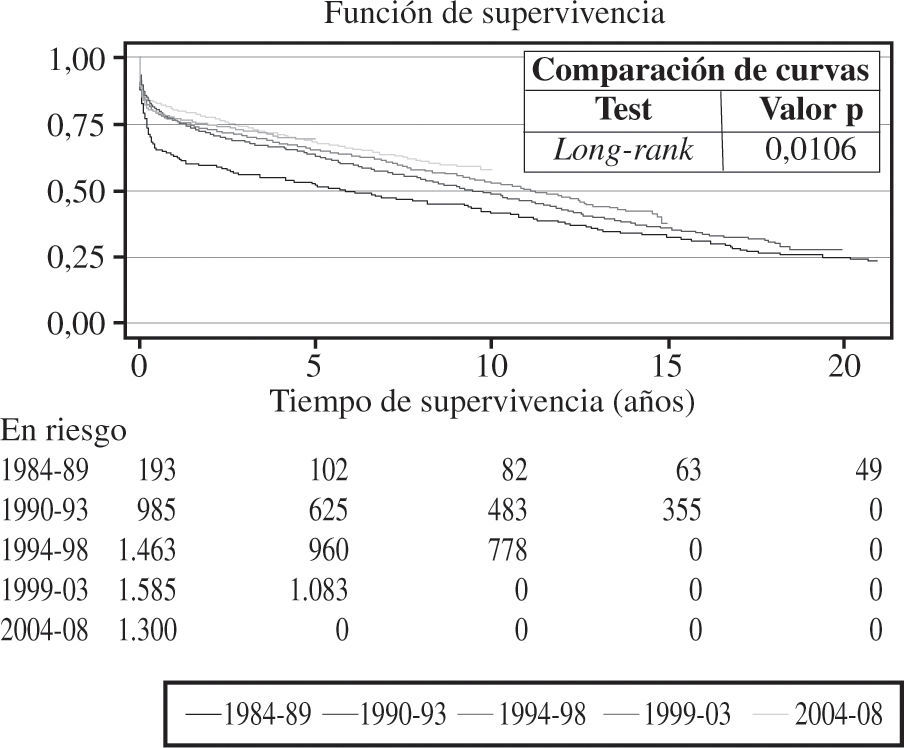
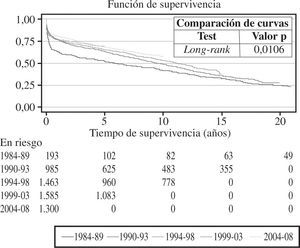
La mortalidad precoz (primeros 30 días tras el trasplante) el pasado año fue del 16%, como se puede apreciar en la figura 9. Al incorporar los datos de supervivencia de 2008 a los años anteriores se obtuvo una probabilidad de supervivencia actuarial al mes del 87%, y al 1.er, 5.°, 10.° y 15.° años del 77, 66, 53 y 40%, respectivamente (Fig. 10). La supervivencia por periodos de tiempo mostró unos mejores resultados en la última etapa con una probabilidad de supervivencia al 1.er y 5.° año del 80 y 70%, respectivamente y con diferencias significativas entre los periodos (Fig. 11).
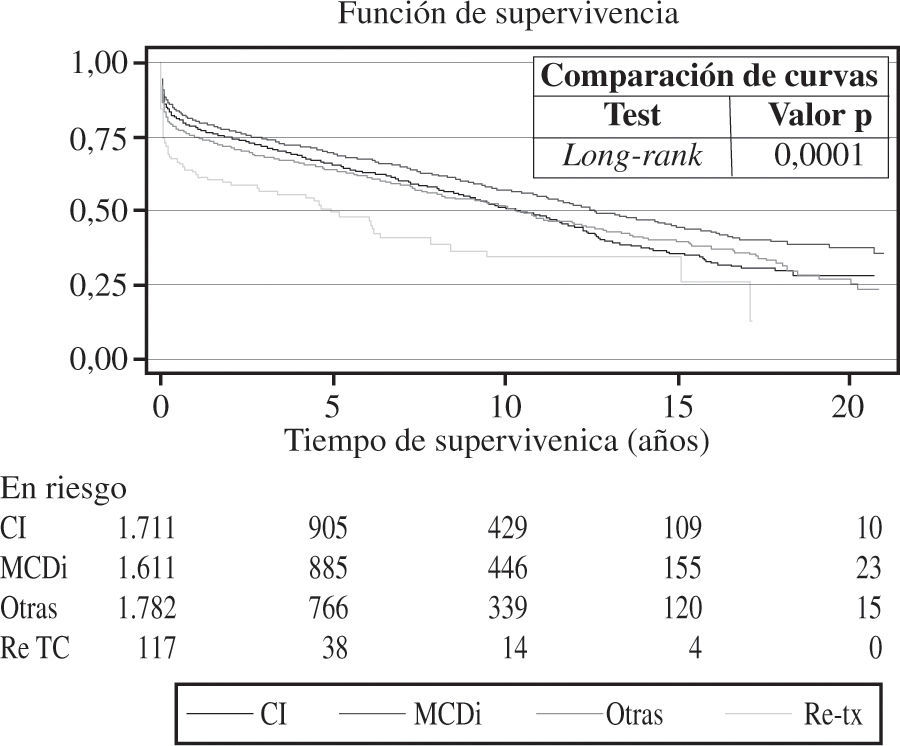
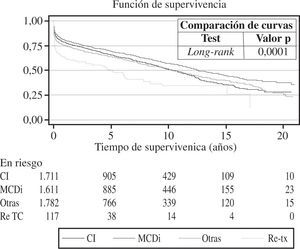
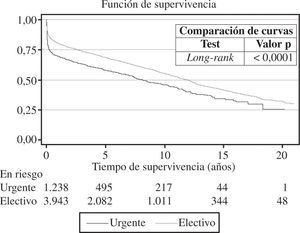
Las curvas de supervivencia fueron distintas dependiendo de la etiología que motivó el TC (Fig. 12). Tamién, el grado de urgencia influyó en la probabilidad de supervivencia (Fig. 13).
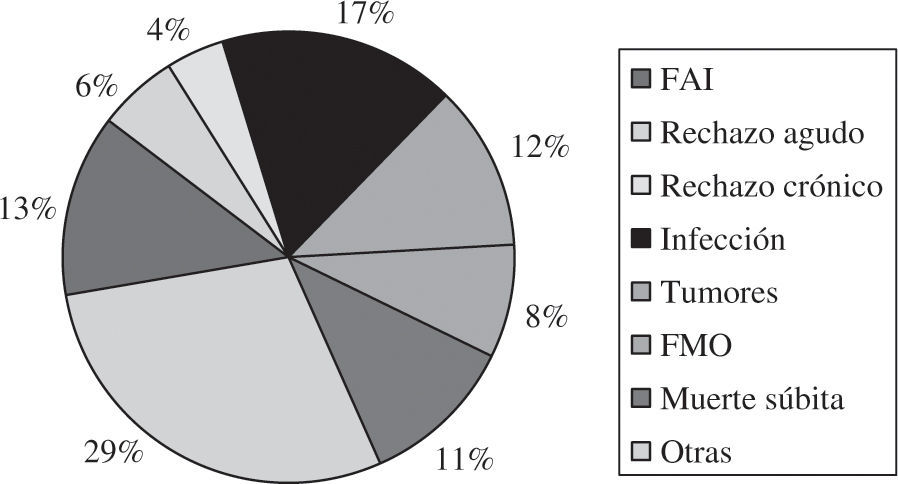
La causa más frecuente de fallecimiento en toda la serie fue la infección (17%), seguida del combinado de enfermedad vascular del injerto más muerte súbita (15%), fallo agudo del injerto (13%), tumores (12%) y rechazo agudo (6%) (Fig. 14).
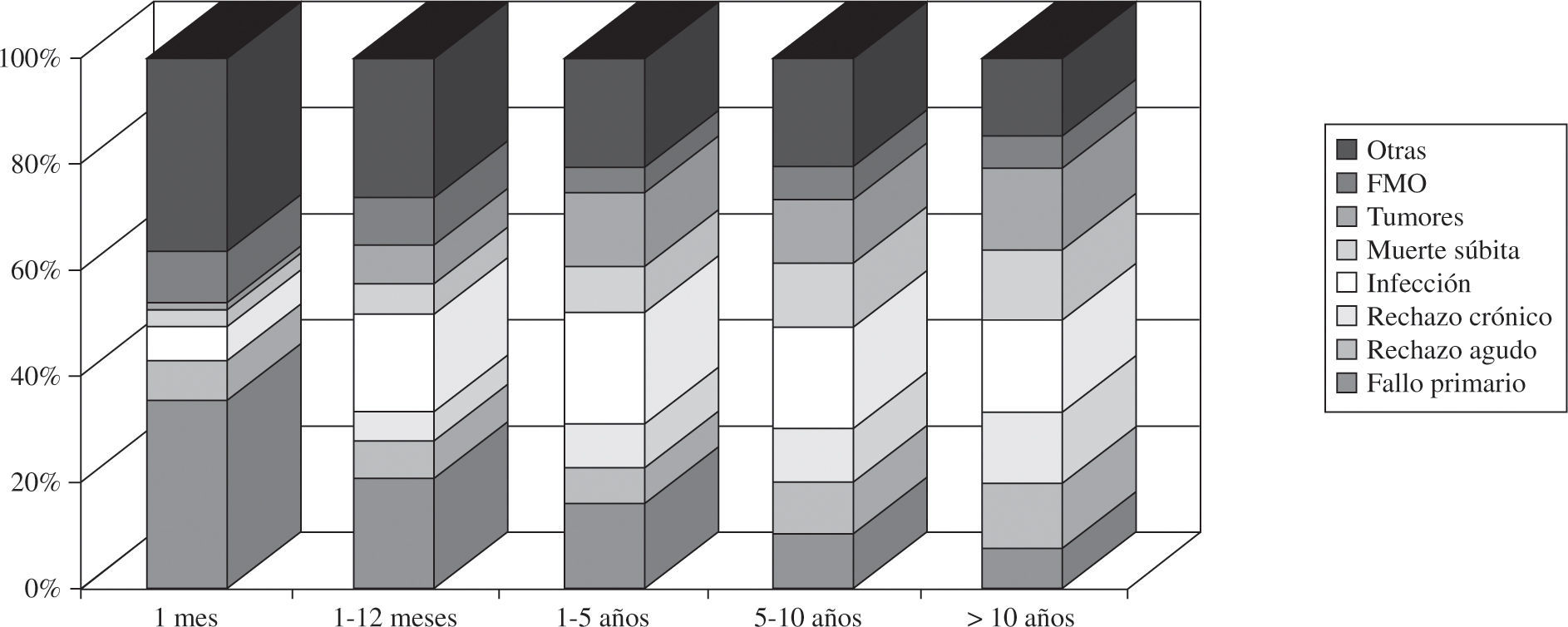
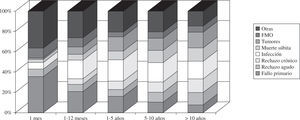
Al distribuir las causas de mortalidad en varios periodos podemos apreciar como son distintas en el primer mes (fallo agudo del injerto), del primer mes al primer año (infecciones), y después del primer año (tumores, combinado de muerte súbita con rechazo crónico e infecciones). En la figura 15 podemos ver cómo se distribuyen las causas de mortalidad por periodos.
DiscusiónTras 24 años de desarrollo del TC en España, y con cerca de 5.800 trasplantes realizados, se puede decir que esta modalidad terapéutica se puede ofrecer a toda la población asegurando unos niveles de conocimiento, control y supervivencia similares o superiores a otros países desarrollados de nuestro entorno y del resto del mundo. Este hecho se puede observar si comparamos nuestros resultados con la publicación anual del Registro de la Sociedad Internacional de Trasplante Cardíaco y Pulmonar20-24.
Se debe hacer constar que la gran ventaja que otorgamos a nuestro registro es haber elaborado, entre todos los grupos de trasplante, una base de datos hoogénea, consensuando las posibilidades de respuesta. Cada año, todos los grupos actualizan sus datos y los envían al responsable del registro que, tras fusioarlos, los remite a una empresa estadística independiente para su análisis. Consideramos que este método confiere gran fiabilidad a los resultados y evita resultados erróneos, tan habituales en las bases de datos no homogeneizadas. En 2007 se incrementó el número de variables a analizar por paciente hasta 175. En 2008 fue remitido el registro al Comité Ético de Investigación Biomédica del Hospital Universitario La Fe de Valencia, donde fue aprobado. En un futuro próximo, se pretende formalizar el registro en el Ministerio de Saidad y Consumo para darle cobertura legal y asegurar una adecuada protección de datos del paciente en materia de sanidad. También, en aras de una mayor calidad y fiabilidad de los datos, se piensa continuar con la auditoría de los centros mediante empresas externas independientes que garanticen al máximo la validez de los datos.
El número de centros con actividad trasplantadora en la actualidad es de 18 (la última incorporación fue del Hospital Vall d'Hebron de Barcelona en 2006). El hecho de que se autoricen centros en España para trasplante sin un estudio adecuado de necesidades preocupa mucho a los grupos de trasplante. Ello es debido a que, al existir una clara tendencia a disminuir el número de donantes óptimos en España, la relación número de centros/núero de trasplantes aumenta. La realización de un reducido número de trasplantes redunda, por un lado, en la infrautilización de recursos en los hospitales preparados para un gran número de trasplantes, y por otro, en un incremento del periodo de aprendizaje necesario para conseguir unos resultados adecuados. El único beneficio para el paciente es la comodidad que supone no tener que desplazarse a otra área geográfica para recibir el trasplante.
El pasado año, y contra pronóstico, se incrementó el número de trasplantes realizados (2008: 292 vs 2007: 241). Este hecho mejoró la lista de espera actual, ya que desde el año 2000, cuando se realizaron 353 trasplantes, se había mantenido un descenso progresivo en el número de trasplantes. No existe una única explicación para esta disminución de donantes desde el año 2000, pero parece evidente una menor mortalidad por traumatismo craneoencefálico junto con un mejor mantenimiento de los pacientes con traumatismo en las unidades de politraumatizados. El incremento del pasado año debe estar en relación con una mayor utilización de corazones de fa lecidos por hemorragias cerebrales.
La escasez general de donantes para el número de pacientes que necesitan el trasplante ha provocado un incremento en los días de espera para conseguir un órgano (2008: 111 vs 2007: 103 días). La mortalidad en lista de espera en 2008 fue del 8%; no obstante, se deben añadir los pacientes que son extraídos de la lista por descompensaciones graves y que no vuelven a incluirse, falleciendo fuera de la lista. Este número, según datos de la Organización Nacional de Trasplantes, se situó en 2008 en el 6%25. Por ello, podemos decir que en 2008 la mortalidad de los pacientes con insuficiencia cardíaca avanzada que esperan un corazón fue del 14%.
El perfil clínico de los pacientes no se ha modificado en los últimos años. Se han agrupado los TC en tres grupos (pediátricos, adultos y retrasplantes), ya que poseen características clínicas distintas. Así, los pacientes pediátricos se trasplantan por cardiopatías congénitas o miocardiopatía dilatada idiopática, poseen resistencias pulmonares más elevadas y ausencia de factores de riesgo cardiovascular; mientras que los retrasplantes suelen trasplantarse por enfermedad vascular del injerto, con un mayor deterioro orgánico y más factores de riesgo. Quizá, ésta podría ser la causa del mal pronóstico de estos pacientes más que el hecho de ser un segundo trasplante.
Los trasplantes cardíacos urgentes están sujetos a cierta controversia, ya que son intervenciones que por sus características (receptor en peores condiciones clínicas, donantes menos idóneos y tiempos de isquemia más prolongados) conllevan un peor pronóstico que cuando se pueden realizar de forma programada. El pasado año descendió ligeramente el porcentaje de pacientes intervenidos con urgencia (2008: 32% vs 2007: 36%). No obstante, la tendencia de los últimos años es a incrementarse. El porcentaje de pacientes que se incluyen en código urgente varía de unas zonas a otras y se modifica ostensiblemente de unos años a otros. No están completamente aclarados los motivos por los que se producen estas oscilaciones ni la distinta distribución geográfica, aunque parece evidente que el número bajo de donantes junto con un mejor mantenimiento del paciente crítico (asistencia ventricular) hacen que se potencie esta posibilidad. Se ha cuestionado la indicación del trasplante urgente ya que ofrece resultados claramente peores. No obstante, los grupos de trasplante opinamos que debe seguir existiendo, aunque de forma "controlada". Para asegurar el máximo posible la supervivencia del paciente que se trasplanta en situación crítica debeos tener presente, tal y como recomiendan las Guías Europeas de Insuficiencia Cardíaca, que es mejor estabilizar la insuficiencia cardíaca antes de indicar el trasplante urgente, y que no se debe considerar el TC como un tratamiento de la insuficiencia cardíaca aguda inestable26 (entre otras cosas, por el tiempo que se tarda en conseguir un donante, incluso con este grado de urgencia).
La mayoría de grupos de trasplante utilizan inmuno-supresión de inducción (77%). El tratamiento que más se ha utilizado desde los inicios del trasplante ha sido los anticuerpos antilinfocitarios OKT3, aunque actualente se utilizan más los antagonistas de la interleuci-na 2 (75% de los trasplantes realizados en los últimos 5 años). El tratamiento inmunosupresor de mantenimiento que se utiliza es la denominada triple asociación: ciclospo-rina frente a tacrolimus, azatioprina frente a micofenolato mofetilo y esteroides. No obstante, en la evolución del paciente es habitual la introducción de otros fármacos inmunosupresores como rapamicina, everolimus, ácido micofenólico y, más recientemente, tacrolimus de liberación sostenida.
La mortalidad precoz descendió el pasado año (2008: 16% vs 2007: 19%). Ello puede estar en relación con un menor número de urgencias y con una mayor preparación para atender correctamente al paciente crítico postrasplante, debido a disponer de dispositivos de asistencia ventricular en la práctica totalidad de centros trasplantadores. El periodo precoz es probablemente el más importante para mejorar la supervivencia, ya que la curva de supervivencia se estabiliza a partir de los prieros meses del TC.
La supervivencia global revela con los años una clara tendencia a mejorar de forma progresiva. No obstante, como es lógico, el número de pacientes incorporados al registro supone cada año una proporción menor del total; por ello, la probabilidad de grandes cambios en 1 año es muy remota, y resulta más ilustrativo analizar la supervivencia por periodos de tiempo. En los últimos años la supervivencia ha mejorado de forma significativa con respecto a las etapas más antiguas.
La causa que motiva el trasplante tiene relación evidente con la supervivencia, de tal forma que los pacientes con diagnóstico de miocardiopatía dilatada idiopática poseen una supervivencia superior al resto de trasplantados. Ello es debido a la edad más joven y a la menor presencia de factores de riesgo cardiovascular en ellos.
La causa más frecuente de fallecimiento en el conjunto de pacientes es la infección (17%), seguida del combinado de rechazo crónico y muerte súbita (15%), fallo agudo del injerto (13%), tumores (12%) y rechazo agudo (6%). No obstante, el motivo de fallecimiento suele estar en relación con el tiempo desde el TC, de tal forma que, durante el primer año, la causa más frecuente es el fallo del injerto, del primer mes hasta el primer año la infección, y posteriormente el combinado de muerte súbita más rechazo crónico, infecciones y tumores. Hay que hacer notar que la infección parece que está alcanzando, sobre todo en los últimos años, un alto protagoniso como causa de mortalidad, mientras que el rechazo agudo mucho menos. Este desbalance podría estar ocasionado por una sobreutilización de fármacos inmuno-supresores que prevendrían el rechazo pero favorecerían las infecciones.
Conclusiones- –
Las cifras generales de supervivencia (precoz y tardía) son similares a los registros internaciona es y son cada año mejoradas, sobre todo en los últimos 5 años.
- –
Se deben centrar los esfuerzos en disminuir la alta incidencia de fallo agudo del injerto, lo que tendría un gran efecto positivo sobre la probabi idad de supervivencia precoz y global.
- –
Debido a que la infección es mayor causa de morbimortalidad que el rechazo, deberíamos concederle más atención y situarla entre los objetivos principales de los estudios generales y de los ensayos clínicos de fármacos.
El estudio estadístico ha sido realizado mediante una ayuda no condicionada de Novartis Trasplante.
Anexo 1
|