Los pacientes con situación Fallot sin operar o solamente paliados excepcionalmente sobreviven hasta la edad adulta. Si las arterias pulmonares tienen un calibre aceptable, creemos que la reparación completa quirúrgica es viable. A continuación, revisamos nuestra experiencia.
MétodosEstudio retrospectivo de 27 adultos con situación Fallot no operada o solo paliada y reparación completa quirúrgica entre 1991-2014.
ResultadosEdad media ± desviación estándar: 35,6±10,6 años, 59% varones, paliación previa 18,5%. Diagnóstico principal: ventrículo derecho bicameral+comunicación interventricular (48%), tetralogía de Fallot clásica (30%). Grado funcional NYHA: I-26%, II-30%, III-44%. Arritmia: 22%. Hematocrito medio: 49±11%. Asociaban agenesia arteria pulmonar izquierda (11%), insuficiencia aórtica severa (11%). Las pruebas complementarias mostraban gradientes elevados entre ventrículo derecho-arteria pulmonar y buena contractilidad biventricular. Operados por esternotomía media con extracorpórea, hipotermia moderada y pinzamiento aórtico. Cierre de comunicación interventricular desde la aurícula derecha: 63%. Reconstrucción del tracto de salida derecho conservando la válvula pulmonar (78%), interponiendo bioprótesis (15%) y con parche transanular (7%). Cirugía asociada en 5 pacientes (18,5%): tricúspide (1), aórtica (4). Sin mortalidad hospitalaria. Seguimiento medio 8,4±6,3 años (máximo 19,75). Un paciente fallece tardíamente. Reoperación en 3 pacientes (11%) por lesiones residuales. Actualmente grado funcional i65%, ii31%, iii4%, estando el 92% en ritmo sinusal.
ConclusionesLa reparación completa del adulto con situación Fallot consigue mejoría clínica al eliminar la cianosis, cerrar los cortocircuitos intracardiacos y disminuir la sobrecarga de presión del ventrículo derecho. Esta reparación tiene resultados excelentes y permite superiores tasas de conservación del anillo pulmonar respecto a las series infantiles.
Fallot patients, unoperated or just palliated, exceptionally survive into adulthood. Complete surgical repair in these patients is possible if they have adequate size of their pulmonary arteries. We present our experience.
MethodsWe studied retrospectively 27 Fallot patients operated (complete surgical repair) from 1991 to 2014 in our adult congenital heart unit.
ResultsMean age: 35,6±10,6 years, 59% male, 18,5% prior palliation. Principal diagnosis: double chamber right ventricle+ventricular septal defect (48%), tetralogy of fallot (30%). nyha functional class: i-26%, ii-30%, iii-44%. arrhythmia: 22%. Mean Hematocrit: 49±11%. Associated left pulmonary artery agenesis: 11%, severe aortic regurgitation: 11%. Additional tests showed high gradients between the right ventricle and pulmonary artery, and good biventricular function. We operated by median sternotomy with cardiopulmonary bypass, moderate hypothermia and aortic clamping. Ventricular septal defect was closed from right atrium: 63%. Reconstruction of the right outflow tract was done by preserving the pulmonary valve (78%), interposing bioprosthesis (15%), and using transannular patch (7%). Associated surgery in 5 patients (18.5%): tricuspid (1), aortic (4). Nobody died during inmediate postoperative period. Mean follow-up: 8.4±6.3 years (maximum-19.75). Late mortality: 1-patient. Reoperation in 3 patients (11%) because of residual lesions. Currently functional class i-65%, ii-31%, 4%-iii; sinus rhythm in 92%.
ConclusionsComplete surgical repair in adulthood of Fallot patients achieves clinical improvement by eliminating the cyanosis, closing intracardiac shunts, and decreases right ventricular pressure overload. Our results are excellent and allow higher rates of pulmonary annulus preservation regarding children's series.
Definimos la situación Fallot (SF) como la presencia de una comunicación interventricular (CIV) no restrictiva asociada a una estenosis o atresia en la vía de salida derecha del corazón1. Es la cardiopatía congénita cianótica más frecuente por encima del año de vida, así como en nuestra Unidad de Cardiopatías Congénitas del Adulto (UCCA). Habitualmente, los pacientes llegan a la vida adulta tras reparación completa quirúrgica durante la infancia y excepcionalmente sobreviven sin cirugía reparadora o solo con una paliación previa.
Los pacientes con SF que llegan a la edad adulta sin operar o solamente paliados poseen habitualmente una anatomía y una fisiología más favorables para la supervivencia espontánea, por lo que la indicación de la reparación puede ser cuestionable. Sin embargo, con frecuencia presentan grados variables de cianosis y hematocritos elevados que se traducen en deterioro del grado funcional y complicaciones derivadas de la hiperviscosidad sanguínea.
La cirugía de reparación completa en estos pacientes adultos puede normalizar las alteraciones fisiopatológicas y mejorar tanto el grado funcional como la supervivencia, siempre y cuando las arterias pulmonares tengan un calibre adecuado y no exista hipertensión pulmonar irreversible. Las referencias bibliográficas que encontramos son casi todas de centros de referencia extranjeros y es muy escasa la publicación de experiencia de centros nacionales.
En este trabajo revisamos nuestra experiencia analizando los resultados posquirúrgicos inmediatos y a largo plazo.
MétodosEn la UCCA de nuestro hospital se sigue la evolución de más de 3.000 pacientes con cardiopatía congénita. Entre ellos predomina el grupo de pacientes con SF constituido por 318 adultos. Entre 1991 y 2014 hemos realizado 113 cirugías en 104 pacientes adultos con SF, lo cual supone que hasta el 32% de estos pacientes seguidos en la UCCA precisan cirugía, ya sea una reoperación tras reparación completa durante la niñez (86 cirugías), o los ocasionales casos que se reparan completamente más allá de los 18 años (27 cirugías).
Tras un estudio completo del adulto con SF no operado o solamente paliado, recomendamos la reparación completa siempre que el tamaño de las arterias pulmonares sea aceptable (valor z superior a –2) y no exista hipertensión pulmonar irreversible, para así restablecer unos niveles normales de oxigenación y mejorar la sintomatología. Además, de acuerdo con lo recomendado en las guías clínicas europeas2, canadienses3 y americanas4, los gradientes entre el ventrículo derecho (VD) y la arteria pulmonar (AP) pico y medio medidos por ecocardiografía deben ser superiores a 50 y 30mmHg, respectivamente, en los pacientes sintomáticos, o superiores a 60 y 40mmHg, respectivamente, en los asintomáticos.
Se analizaron retrospectivamente las historias clínicas de 27 pacientes con SF que llegaron a la edad adulta sin operar o solo paliados, y en los que se practicó una cirugía de reparación completa. Estudiamos sus características demográficas y preoperatorias, las técnicas quirúrgicas empleadas y sus resultados, tanto inmediatos como en el seguimiento posterior, con el objetivo de definir mejor sus necesidades, valorar las consecuencias de las acciones realizadas y comparar nuestra experiencia con la reportada por otros centros de referencia.
Excluimos de esta revisión a los pacientes con atresia pulmonar y CIV con flujo pulmonar principal dependiente de grandes colaterales aorto-pulmonares en lugar de las arterias pulmonares, ya que esta es otra entidad distinta que requiere diferentes técnicas quirúrgicas a las aquí referidas.
Definimos mortalidad hospitalaria (MH) como cualquier muerte que ocurre durante los 30 días posteriores a la cirugía, o en cualquier momento mientras que el paciente esté hospitalizado tras la intervención quirúrgica. Mortalidad tardía es toda muerte que ocurre posteriormente.
Consideramos el fin de seguimiento en cada caso, si este fallece o está vivo en la última revisión. Estudiamos también durante este tiempo la necesidad de nueva intervención quirúrgica y/o percutánea.
El estudio estadístico se ha realizado con el paquete estadístico SPSS-15.0 para Windows. Se presentan las variables cuantitativas como media±desviación estándar si la distribución es normal, o como mediana con rango intercuartílico si la distribución no es normal, y las variables cualitativas como porcentajes. La comparación de medias entre variables cuantitativas se hizo con la prueba de la t de Student o el test de Wilcoxon, y la comparación de variables cualitativas con test de la chi al cuadrado o de Fisher, según precise cada caso. Respecto al seguimiento y la evolución a largo plazo, se presentan las curvas de supervivencia actuarial de pacientes vivos y libres de reoperación según el método de Kaplan-Meier.
ResultadosAnálisis de las variables preoperatoriasLa edad media ± desviación estándar de los pacientes fue de 35,6±10,6 años (rango: 20-53 años) y la distribución por sexos muestra un ligero predominio de varones (59%) frente a mujeres (41%). Los diagnósticos preoperatorios en orden descendente de frecuencia fueron VD bicameral más CIV (48%), tetralogía de Fallot clásica (30%), estenosis o atresia valvular pulmonar con CIV (15%) y doble salida del VD tipo Fallot (7%).
La mayoría de los pacientes no tenían intervenciones previas y 5 pacientes (18,5%) habían sido paliados mediante fístula de Blalock-Taussig (4) o de Waterston-Cooley (1).
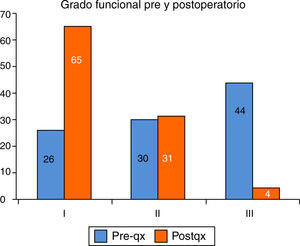
Aunque 7 pacientes (26%) estaban asintomáticos o en grado funcional-i de la escala de la New York Heart Association, la mayoría presentaba síntomas, estando 12 pacientes (44%) en grado funcional iii y en grado ii los 8 pacientes restantes (30%). La saturación de oxígeno basal media fue de 94±4,7%. El hematocrito medio fue 49±10,8% (rango: 35-86%) como consecuencia de su cianosis crónica. Las anomalías asociadas se detallan en la tabla 1.
Anomalías asociadas en pacientes adultos con situación Fallot no operada o sólo paliada
| Anomalías asociadas | N.¿ pacientes (%) |
|---|---|
| Comunicación interauricular o foramen oval permeable | 16 (59) |
| Arco aórtico derecho | 7 (26) |
| Arritmia | 6 (22) |
| Agenesia arteria pulmonar izquierda | 3 (11) |
| Insuficiencia aórtica severa | 3 (11) |
| Membrana subaórtica | 1 (4) |
| Anomalía coronaria (cruzando tracto de salida del ventrículo derecho) | 1 (4) |
| Síndrome de Down | 1 (4) |
| Agenesia válvula pulmonar | 1 (4) |
La indicación quirúrgica principal fue la estenosis pulmonar en 25 pacientes (92%). Los 2 pacientes restantes también presentaban insuficiencia pulmonar: una tenía agenesia valvular pulmonar y el otro portaba una hemicorrección (parche transanular entre el VD y las ramas pulmonares dejando abierta la CIV) como segunda paliación tras una fístula sistémico-pulmonar.
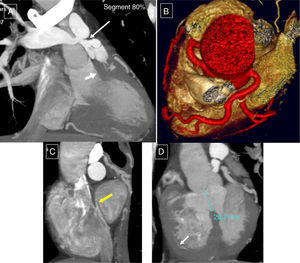
A todos los pacientes se realizó un ecocardiograma, a 21 pacientes (78%) cateterismo cardiaco y a 13 pacientes (48%), resonancia magnética (tabla 2). Excepcionalmente, se realizó tomografía computarizada cardiaca (fig. 1). Generalmente, observamos elevados gradientes entre el VD y la AP, ausencia de insuficiencia pulmonar, adecuada competencia tricuspídea y buena contractilidad de ambos ventrículos, estando el VD hipertrófico y no dilatado.
Resultados de las pruebas complementarias preoperatorias en los pacientes con situación Fallot adultos no reparados o solo con paliación
| Ecocardiograma | Cateterismo | Resonancia | |
|---|---|---|---|
| Gradiente VD-AP | 83±31mmHg | 68±34mmHg | |
| Insuficiencia Pulmonar | No 77,8%Leve 14,8%Moderada 3,7%Severa 3,7% | No 90,5%Leve 4,8%Severa 4,8% | |
| Ventrículo derecho | Normal 78%Disf. leve 11%Disf. moderada 7%Disf. severa 4% | VTDVD 65±24ml/m2VTSVD 23±13ml/m2FEVD 62±8,7% | |
| Ventrículo izquierdo | Normal 92,6%Disf. leve 7,4% | FEVI 62±7,8% | |
| Insuficiencia tricuspídea | No 55,6%Leve 40,7%Moderada 3,7% | No 72%Leve 14%Moderada 9%Severa 5% | No 67%Leve 33% |
AP: arteria pulmonar; Disf: disfunción; FEVI: fracción de eyección del ventrículo izquierdo; FEVD: fracción de eyección del ventrículo derecho; VD: ventrículo derecho; VTDVD: volumen telediastólico del ventrículo derecho; VTSVD: volumen telesistólico del ventrículo derecho.
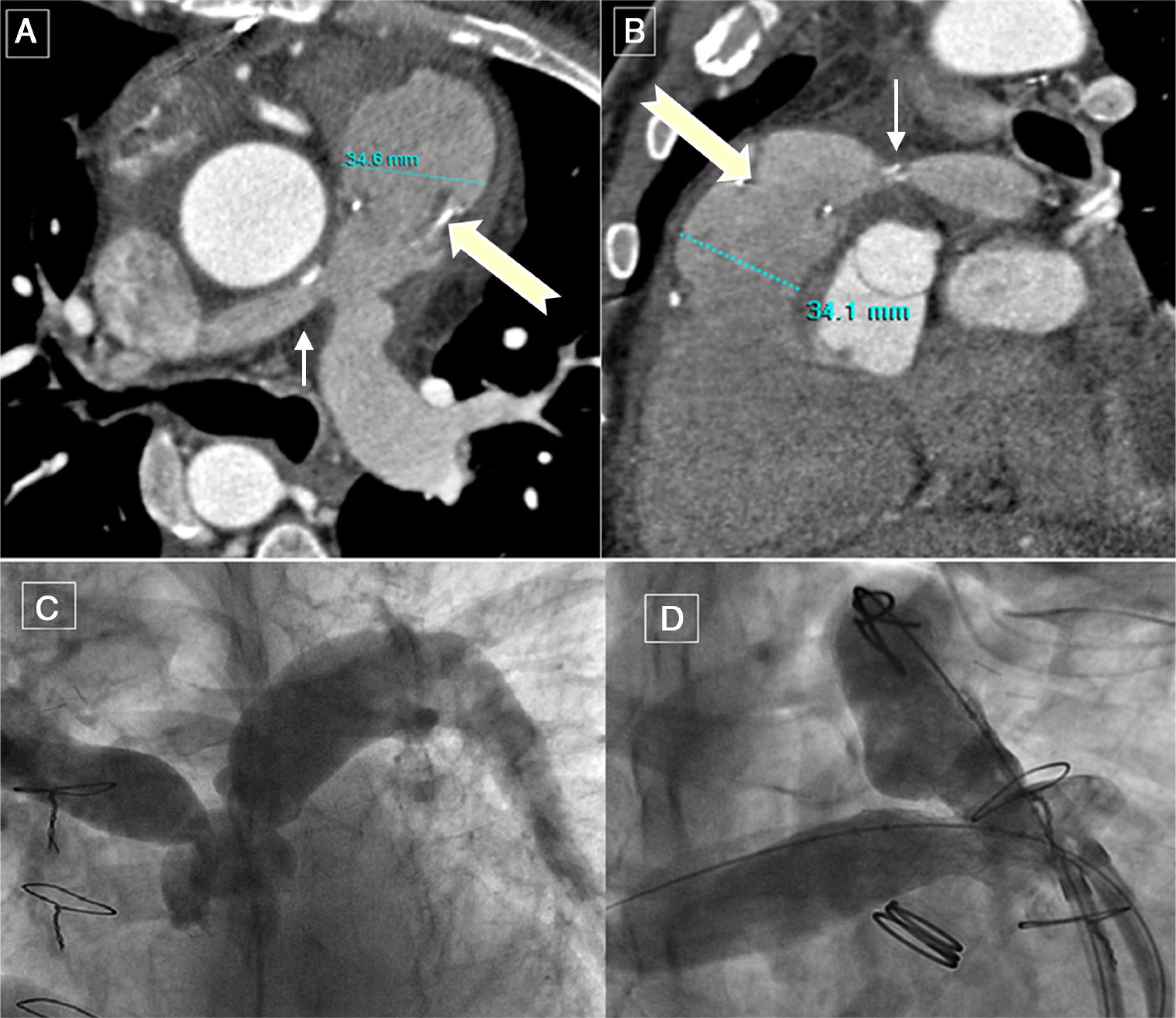
Estudio de tomografía computarizada (TC) preoperatorio de paciente de 44 años con tetralogía de Fallot no reparada. A) Marcada hipertrofia muscular del tracto de salida del ventrículo derecho (cabeza flecha), con estenosis del tronco pulmonar y del origen de ambas arterias pulmonares (flecha larga). B) Angio-TC, visión craneal, en donde se descartan posibles anomalías coronarias. C) Foramen oval permeable (flecha amarilla). D) Comunicación interventricular, con cabalgamiento aórtico sobre el septo interventricular. Destaca la hipertrofia miocárdica derecha, con espesor similar al del ventrículo izquierdo (flecha blanca).
Los pacientes se operaron por esternotomía media, con canulación central en la aorta ascendente y en ambas cavas, circulación extracorpórea e hipotermia moderada, con pinzado aórtico y parada cardiaca mediante cardioplejía hemática anterógrada intermitente. Los tiempos medios de circulación extracorpórea y de pinzado aórtico fueron 123±44 min y 94±34 min, respectivamente.
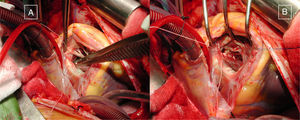
Se intentó primeramente un abordaje a través de la aurícula derecha y AP, para minimizar o evitar la ventriculotomía derecha. Habitualmente, cerramos la CIV con parche y ocasionalmente con puntos sueltos (fig. 2). La CIV fue cerrada mayoritariamente desde la aurícula derecha en 17 pacientes (63%), desde el VD en 8 pacientes (30%) y desde la aorta en 2 pacientes (7%). A continuación, se amplía la conexión entre el VD y la AP, resecando las bandas musculares con sus extensiones septal y parietal que obstruyen el tracto de salida del VD, y además abriendo el anillo valvular si este es hipoplásico (valor z menor que –2). La reconstrucción del tracto de salida del VD se hizo conservando la válvula pulmonar en 21 pacientes (78%), interponiendo una bioprótesis en 4 pacientes (15%), y con parche transanular en 2 pacientes (7%).
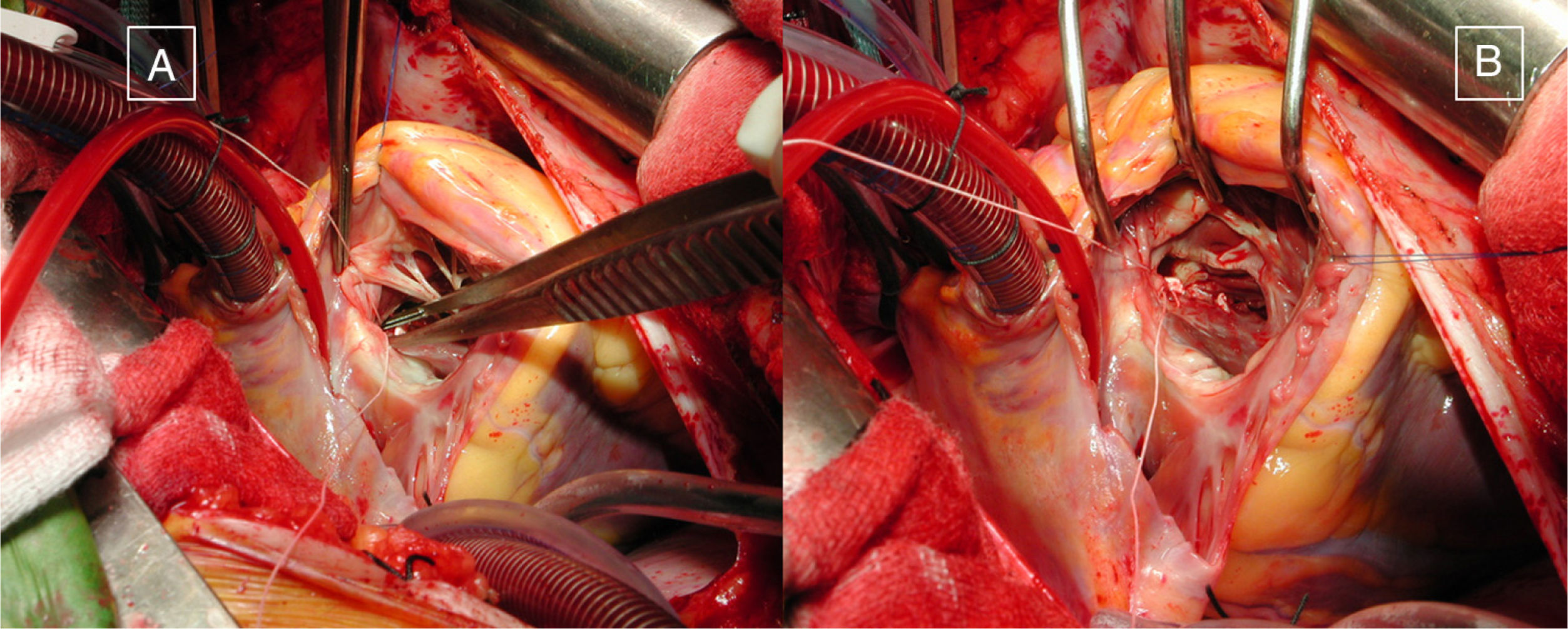
Imágenes intraoperatorias tomadas desde la posición del cirujano principal, de la reparación completa de un adulto con situación Fallot: ventrículo derecho de doble cámara y comunicación interventricular (CIV). Auriculotomía derecha; la pinza muestra la localización de la CIV bajo los velos tricuspídeos septal y anterior (A). Cierre de la CIV con puntos sueltos a través de la válvula tricúspide (B).
Si existe foramen oval o comunicación interauricular, se cierran antes de despinzar la aorta y finalizar el periodo de isquemia miocárdica. Cinco pacientes (18,5%) recibieron cirugía asociada: en 2 pacientes se hizo valvuloplastia (tricúspide y aórtica, respectivamente), en 2 pacientes se colocó prótesis mecánica aórtica y la última paciente precisó resección de membrana subaórtica. Los 3 pacientes con agenesia de AP izquierda se repararon a un solo pulmón.
Análisis de las variables del postoperatorio inmediatoNo hubo MH ni reintervenciones por lesiones hemodinámicas en el postoperatorio inmediato. A pesar de ser pacientes con hematocritos elevados por su cianosis crónica y requerir una hemostasia minuciosa durante la cirugía, no fue necesario reintervenir por sangrado en ningún caso.
Aparecieron complicaciones en 8 pacientes (29,6%), que se detallan en la tabla 3. La mediana del tiempo de intubación fue de 7 h (P25: 5-P75: 10). La estancia mediana en Reanimación fue de 3 días (P25: 2-P75: 4) y la mediana de estancia hospitalaria posquirúrgica fue de 11 días (P25: 8-P75: 18).
Complicaciones en el postoperatorio inmediato tras reparación completa de la situación Fallot en adultos
| Tipo de complicación | N.¿ pacientes (%) |
|---|---|
| Implante de marcapasos por BAVC postoperatorio | 1 (4) |
| Accidente cerebrovascular con hemiparesia izquierda residual | 1 (4) |
| Parálisis frénica | 3 (11) |
| Infección superficial de la esternotomía | 1 (4) |
| Cierre esternal diferido tras coagulopatía severa | 1 (4) |
| Quilotórax derecho en paciente corregida a un solo pulmón | 1 (4) |
BAVC: bloqueo aurículo-ventricular completo.
El seguimiento es completo en el 100% de los casos, con una media de 8,4±6,3 años (rango: 0,5-19,75 años).
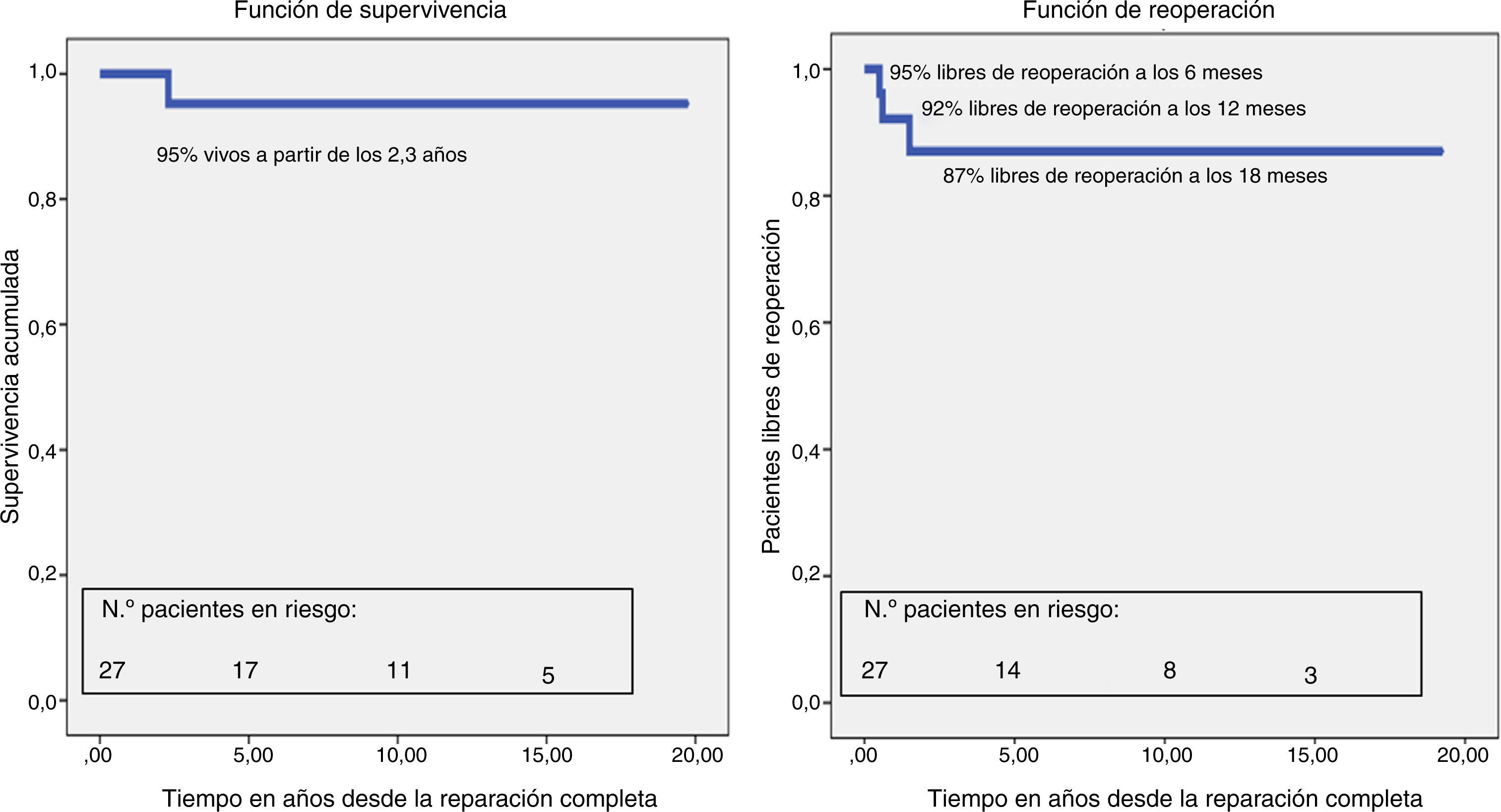
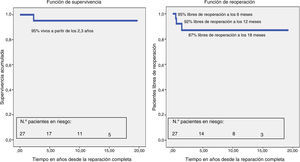
El paciente que requirió implante de marcapasos en el postoperatorio inmediato falleció súbitamente a los 2,3 años posquirúrgicos. En el seguimiento a largo plazo, los resultados son excelentes, con un 95% de supervivencia a partir de los 2,3 años.
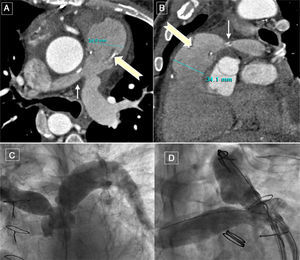
Cuatro pacientes (15,3%) se reintervinieron en el seguimiento. Un paciente precisó implante percutáneo bilateral de stent en ambas ramas pulmonares hipoplásicas (fig. 3). Los otros 3 se reoperaron por lesiones residuales (insuficiencia tricuspídea, insuficiencia pulmonar y CIV residual respectivamente), pasado un intervalo relativamente corto tras la reparación completa (entre 6 y 18 meses). Ningún paciente ha precisado implante de marcapasos ni desfibrilador después del postoperatorio inmediato. A partir de 1,5 años tras la reparación completa, el 87% de los pacientes están libres de reoperación (fig. 4).
Control en seguimiento postquirúrgico del paciente de la Figura-1. Reconstrucción axial oblicua (A) y sagital oblicua (B) con tomografía computarizada donde vemos el tracto de salida del ventrículo derecho ampliado y la bioprótesis (flechas gruesas). Persiste estenosis en origen de la arteria pulmonar derecha (flechas delgadas). C: Angiografía pulmonar con estenosis bilateral en el origen de ambas ramas pulmonares, que se soluciona con implante de stent bilateral (D).
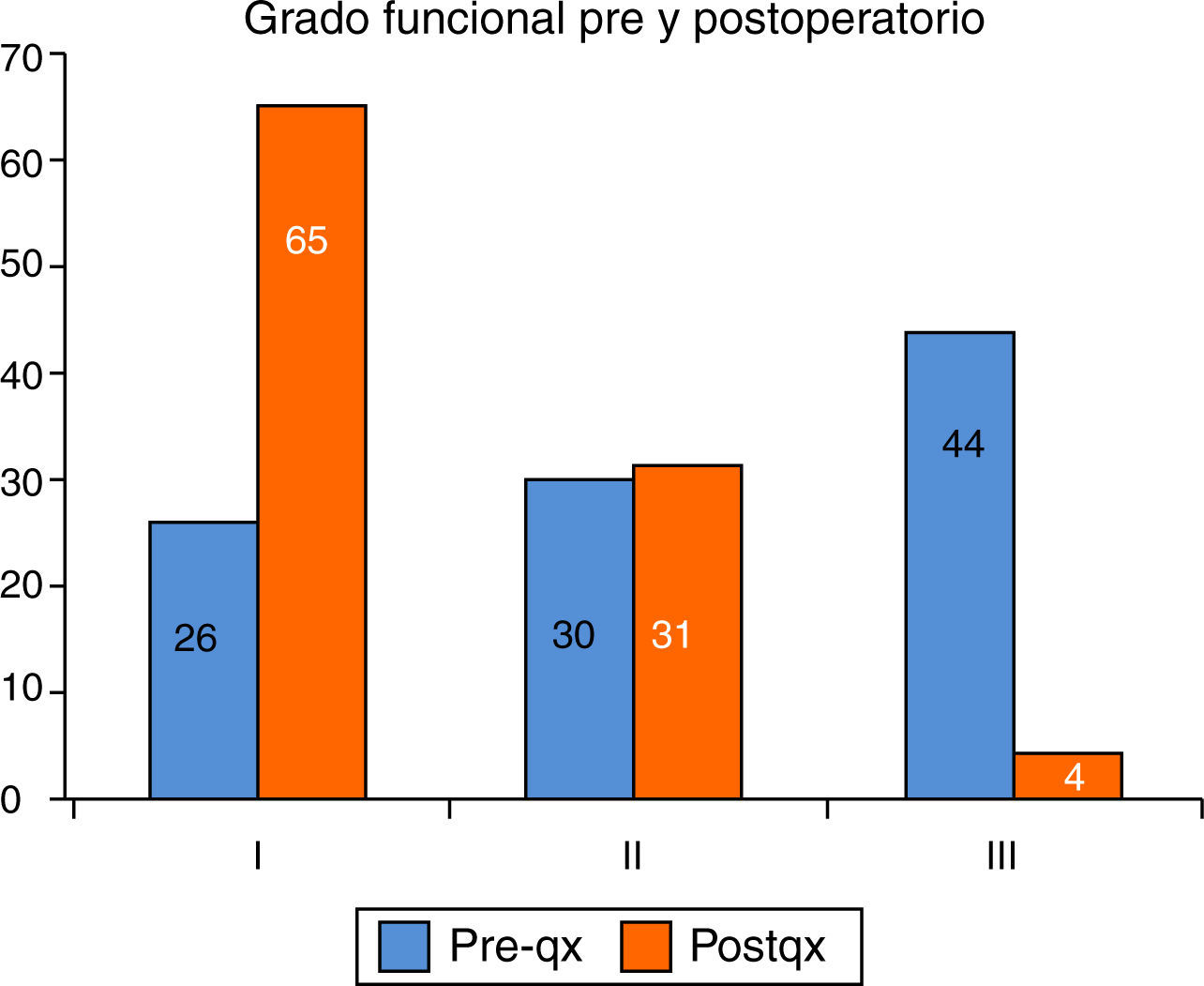
En la última revisión cardiológica (excluido el paciente fallecido), el 92% mantiene ritmo sinusal, 17 pacientes (65%) están asintomáticos o en grado funcional i, 8 pacientes (31%) en grado funcional ii y un paciente (4%) en grado funcional iii, evidenciando su mejoría clínica tras la cirugía (fig. 5). El último ecocardiograma realizado muestra un gradiente medio entre VD y AP de 14±11mmHg, 96% no tienen insuficiencia pulmonar o esta es leve, el VD tiene buena contractilidad en el 92% y la válvula tricúspide es competente en el 89%. Las 4 bioprótesis implantadas siguen normofuncionantes.
DiscusiónEl Fallot es una de las cardiopatías congénitas cianóticas más frecuentes5. La historia natural sin tratamiento es mala, estando menos del 50% vivos entre los 5 y 10 años. Las causas de los fallecimientos son debidas a la hipoxia, y en los pacientes de mayor edad también se deben a insuficiencia cardiaca congestiva (se forman microtrombos coronarios secundarios a la policitemia, que finalmente causan isquemia y disfunción miocárdica). Sin intervención quirúrgica, excepcionalmente llegan a la edad adulta (alrededor de un 15 y un 2% alcanzan respectivamente la tercera y la cuarta décadas), bien porque son formas más leves de enfermedad que progresan con el tiempo, o porque conservan fuentes adicionales de flujo pulmonar, como colaterales aorto-pulmonares o ductus arterioso persistente6.
La historia no natural está modificada por los procedimientos quirúrgicos y/o percutáneos que se aplicaron a estos pacientes. Si existe compromiso del flujo pulmonar se puede hacer paliación o reparación completa. La paliación aumenta el flujo pulmonar, ya sea abriendo la válvula pulmonar o el tracto de salida del VD, o también creando una fistula sistémico-pulmonar. La reparación completa quirúrgica asegura mayor flujo pulmonar y completa la septación cardiaca, de manera que no exista cortocircuito residual. Actualmente, más del 85% de las SF operadas durante la infancia alcanzan la 4.ª década. Por tanto, la cirugía transforma una enfermedad letal en una situación con buena calidad y cantidad de vida7.
Teniendo en cuenta lo expuesto anteriormente, nuestros 27 adultos con SF nunca operados o solo paliados son supervivientes que la vida y su selección natural han conseguido. Estas 27 reparaciones completas suponen un 8,5% del total de cirugías realizadas respecto al total de pacientes adultos con SF seguidos en nuestra UCCA.
Estos escasos pacientes llegan a la vida adulta sin operar o solo con una paliación inicial (generalmente, fístula sistémico-pulmonar) y presentan grados variables de cianosis. Probablemente, tuvieran una patología inicialmente más leve o benigna, en la que predominara la insuficiencia cardiaca secundaria al cortocircuito izquierda-derecha de la CIV, que con el tiempo, y como mecanismo de compensación natural, fueron desarrollando estenosis pulmonar progresiva para limitar ese hiperaflujo pulmonar. La hipoxia crónica condiciona eritrocitosis, mayor riesgo de sangrado, trombosis e hipercoagulabilidad, aumenta el riesgo de endocarditis infecciosa y favorece la angiogénesis con la formación de colaterales sistémico-pulmonares para aumentar el flujo efectivo pulmonar. El miocardio de estos pacientes muestra varios grados de hipertrofia y fibrosis causada por hipoxia crónica que finalmente puede causar disfunción ventricular, arritmias ventriculares o muerte súbita. Clínicamente, pueden estar oligosintomáticos o presentar grados variables de disnea y cianosis por el esfuerzo. Son frecuentes los signos de cianosis crónica, como las acropaquias y las alteraciones de la coagulación por los bajos niveles de oxígeno y por la eritrocitosis secundaria. Tras una evaluación completa, en la mayoría será posible hacer una cirugía de reparación completa.
Tendrán indicada la reparación quirúrgica completa siempre que tengan síntomas, dilatación del ventrículo izquierdo o insuficiencia aórtica asociadas, cianosis con eritrocitosis o sospecha de estenosis o aneurisma a nivel de la fístula si tienen paliación previa, independientemente de su edad8. Contraindicaría la cirugía el que exista algún problema anatómico irreparable, como pueden ser unas ramas pulmonares muy hipoplásicas, o que hayan desarrollado hipertensión pulmonar irreversible. Si existe fístula previa, esta debe ser ocluida previamente de manera percutánea si el paciente lo tolera y si no en el mismo momento de la reparación quirúrgica.
Nuestros resultados inmediatos son excelentes con nula MH y ausencia de reintervenciones por sangrado, aunque sin olvidarnos que asocian moderada morbilidad en el postoperatorio inmediato. Hörer et al.9, de Múnich, reportan peores resultados: si bien recomiendan la cirugía en estos pacientes para mejorar su clínica, encuentran una elevada MH (15%) y tardía (11%), y reconocen como factores de riesgo de MH el mayor grado de cianosis preoperatoria y la necesidad de interponer un parche transanular. Otros artículos10 refieren cifras de MH que varían entre el 2,5 y el 24%. Clásicamente, se ha considerado a la hipoxia, la disfunción ventricular y la insuficiencia tricuspídea preoperatorias como factores de riesgo asociados a una mayor MH, así como la mayor edad en el momento de la reparación completa.
Nuestra intención al reparar la SF del adulto, al igual que en los niños, es minimizar la ventriculotomía derecha y, si es posible, evitarla, para preservar al máximo la función ventricular. Generalmente, conseguimos cerrar la CIV desde la aurícula en el 63% de los pacientes; en casos con peor visibilidad, lo hacemos desde el VD (30%) y excepcionalmente desde la aorta (7%), como ha sido reportado Dr. Gil-Jaurena et al.11. La proporción de pacientes en la que pudimos conservar el anillo y la válvula pulmonar (78%) es un número bastante más elevado que el reportado en las series infantiles12. En el 22% restante de los pacientes que requirieron apertura del anillo pulmonar, en la mayoría se interpuso una bioprótesis (15%). En 2 pacientes (7%) la ampliación entre el VD y la AP se hizo con parche transanular, y tuvimos que reoperar a uno de ellos posteriormente para interponer una bioprótesis debido a la mala tolerancia clínica de su insuficiencia pulmonar. En nuestra experiencia, al igual que está reportado en la literatura13, cuando se repara completamente la SF en edad adulta, no se tolera bien la insuficiencia pulmonar, probablemente por falta de adaptación de un VD hipertrófico y no compliante de larga evolución, que se traduce clínicamente en síntomas de insuficiencia cardiaca derecha por fallo diastólico del VD. Por tanto, en los adultos en que no podamos conservar la válvula pulmonar nativa, creemos más seguro el implante de bioprótesis pulmonar asociado a la reparación completa del Fallot.
La agenesia de una AP asociada al Fallot es rara y aparece entre el 1 y el 3% de los casos14; es más frecuente que afecte a la rama izquierda que a la derecha. Nuestra experiencia confirma estas descripciones, ya que los 3 pacientes tenían agenesia de la AP izquierda. Si existe agenesia de una rama pulmonar y la contralateral tiene buen tamaño, creemos que esto no contraindica la reparación completa, ya que es viable hacerla a un solo pulmón.
Tras la cirugía comprobamos que los síntomas mejoran en la mayoría de los pacientes. En el seguimiento a largo plazo, los resultados son excelentes, con el 100% de supervivencia hasta los 2 años y el 95% de supervivencia a partir de los 2,3 años, sin olvidar una muerte súbita como causa del único fallecimiento tardío de nuestra serie. Nuestros resultados difieren un poco de lo publicado por otros autores que asocian peor supervivencia a largo plazo si la reparación completa se realiza en la edad adulta15, respecto a la reparación en edad infantil. Tres pacientes (11%) requirieron nueva cirugía en el seguimiento en un tiempo relativamente precoz para tratar lesiones residuales y un paciente precisó cateterismo para colocar sendos stents en las ramas pulmonares, por tanto, nuestra tasa de reintervención en el seguimiento es del 15%, cifra que es similar o ligeramente inferior a otras publicaciones especializadas.
Recomendamos, por tanto, en los adultos con SF no operados o solo paliados, la reparación completa, salvo que exista contraindicación absoluta, ya que tras la intervención se mejora la clínica y se previenen las complicaciones causadas por la cianosis crónica. Realizamos esta cirugía de forma segura y eficaz, sin MH ni reintervenciones por sangrado, a pesar de ser pacientes con riesgo elevado. Los resultados tras la reparación quirúrgica superan a los que se obtendrían solo tratando médicamente a estos pacientes, por tanto, pensamos que la cirugía mejora tanto su cantidad como su calidad de vida. Minimizar o evitar la ventriculotomía, evitar la insuficiencia pulmonar (ya sea conservando la válvula o interponiendo una bioprótesis) y hacer una hemostasia minuciosa, en nuestra opinión, son factores clave para asegurar unos buenos resultados tras la cirugía. Consideramos fundamental el seguimiento de estos pacientes en una UCCA, sobre todo si quedan lesiones residuales, ya que es probable que requieran reintervención en algún momento de su vida.
ConclusionesNuestra experiencia pone de manifiesto que casi un tercio (32%) de los pacientes adultos con SF presentan problemas clínicos que requieren tratamiento quirúrgico, por lo que es crucial que se sigan en una UCCA.
Los pacientes con SF que llegan a la edad adulta sin operaciones previas o solo paliados, con tamaño aceptable de ramas pulmonares y sin hipertensión pulmonar irreversible, son buenos candidatos para hacer una reparación completa, puesto que conseguimos gran mejoría clínica al eliminar la cianosis, cerrar los cortocircuitos intracardiacos y disminuir la sobrecarga de presión sobre el VD.
Nuestra experiencia y resultados son excelentes y comparables con los países occidentales de nuestro entorno: la MH es nula y el seguimiento posterior muestra buena supervivencia y calidad de vida, así como baja incidencia de reintervenciones.
La reparación completa debe evitar o minimizar la ventriculotomía para preservar la función del VD. También debe preservar la función de la válvula pulmonar, debiendo ser esta conservada o sustituida. Esta cirugía en adultos se realiza con elevadas tasas de conservación del anillo y válvula pulmonar respecto a las series infantiles. Si hay que abrir el anillo pulmonar, preferimos la interposición de bioprótesis frente al parche transanular, ya que los adultos toleran peor la insuficiencia pulmonar que los pacientes pediátricos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.