Desde la introducción de la cirugía coronaria por el Dr. René Favaloro en 19671, la cirugía de revascularización coronaria (CABG, por sus siglas en inglés) ha sido la intervención quirúrgica mas estudiada. En PubMed «coronary surgery» tiene 369.619 citas.
A pesar de lo cual, como veremos a continuación, la cirugía coronaria sigue siendo cuestionada2–5.
El artículo recientemente publicado en la revista European Heart Journal6 por el Dr. Head et al. concluyen: «que la cirugía coronaria es el tratamiento ideal para los pacientes con enfermedad de 3 vasos si se compara con el intervencionismo coronario (paclitaxel drug-eluting stent [DES]), por tener una incidencia menor de muerte, infarto de miocardio y nueva revascularización. Para el paciente con SYNTAX score bajo, menor de 20, el intervencionismo coronario percutáneo (PCI, por sus siglas en inglés) es una opción aceptable, debiendo saber el enfermo que puede ser sometido a un nuevo PCI».
El Synergy between PCI with Taxus and cardiac surgery (SYNTAX), es uno de los mayores estudios realizados comparando los resultados quirúrgicos con técnicas percutáneas de nueva generación, incluyendo a pacientes con lesiones de 3 vasos, tronco o de ambos. Es un estudio clínico controlado, aleatorizado y prospectivo aceptado por cirujanos y hemodinamistas3.
El objetivo de este estudio ha sido demostrar la no inferioridad del tratamiento percutáneo versus cirugía.
Fueron seleccionados pacientes de 85 centros, 62 europeos y 23 de EE.UU. No se incluyeron en el estudio pacientes con arterias menores de 1,5mm u obstrucciones por debajo del 50%7.
Se han incluido en dicho estudio6, 1.095 pacientes con enfermedad coronaria de 3 vasos, 549 fueron asignados a CABG y 546 a PCI. No hubo diferencias significativas en los 2 grupos en lo referente a edad, sexo, factores de riesgo y comorbilidades asociadas.
Se realizó la cirugía sin CEC en el 13,9%, mamaria interna bilateral en el 30,6% y solo un 17% de los enfermos revascularización arterial completa. El número de anastomosis distales por paciente fue de 3,4±0,8, y el número de stent fue de 5,3±2,1.
La revascularización fue incompleta en el 42,8% de grupo CABG versus 48,3% en el PCI (p=0,069).
A los 5 años, el 20,8% de los pacientes con PCI tenían doble antiagregación versus 6,4% del grupo CABG (p<0,001).
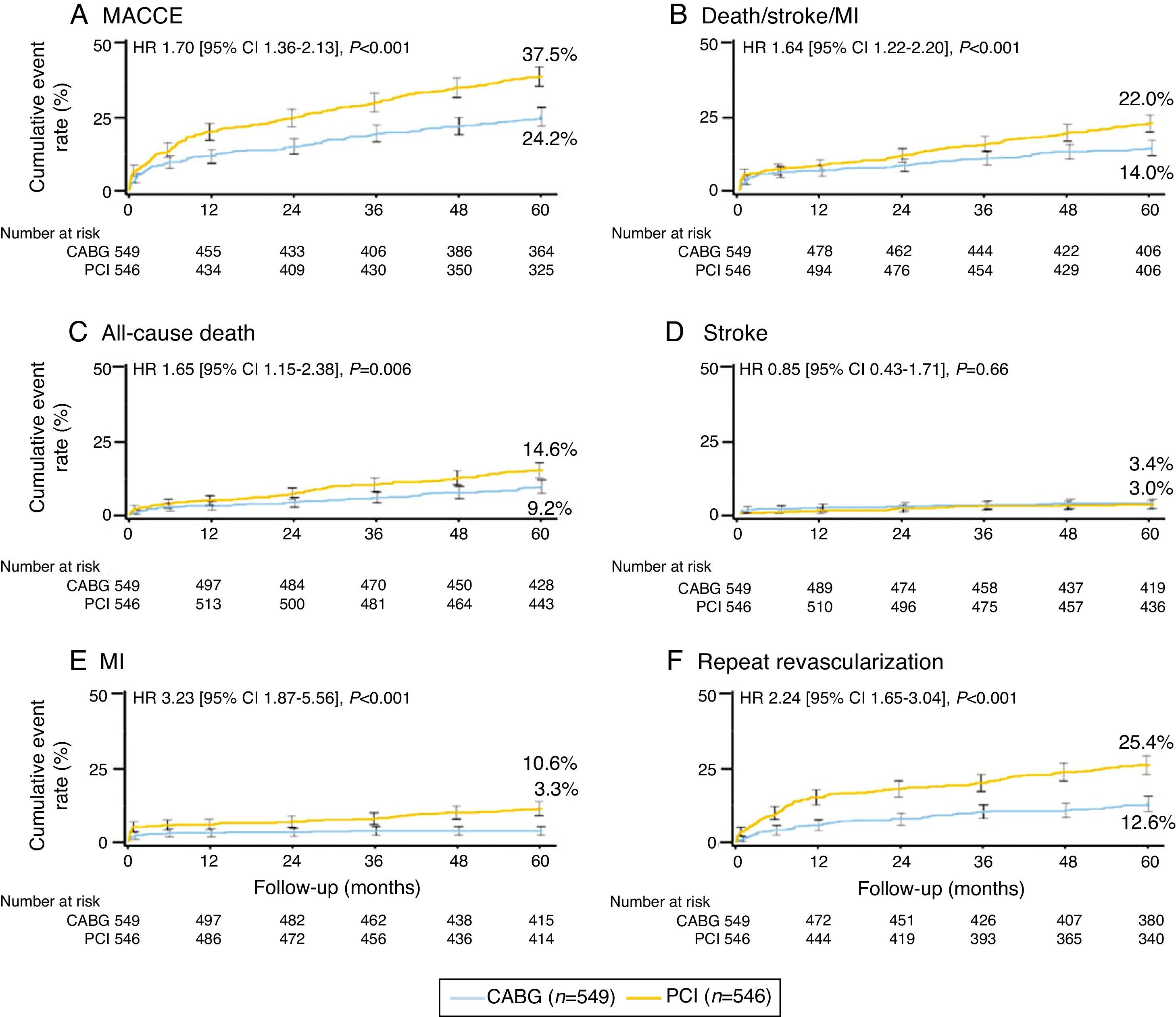
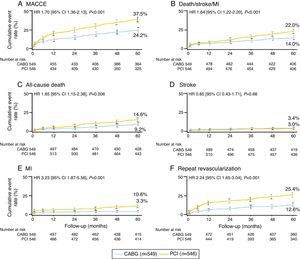
El porcentaje de la incidencia de eventos adversos cardiovasculares mayores (MACCE, por sus siglas en inglés) a los 5 años es mayor en el grupo PCI que en el CABG, 37,5 versus 24,2% (p<0,001).
El objetivo primario muerte/accidente cerebrovascular agudo (ACVA)/infarto de miocardio fue mayor en el grupo PCI, 22 versus 14% en el CABG (p<0,001), con diferencia significativa en todas las causas de muerte, y la muerte cardiaca fue mayor en el grupo PCI (fig. 1).
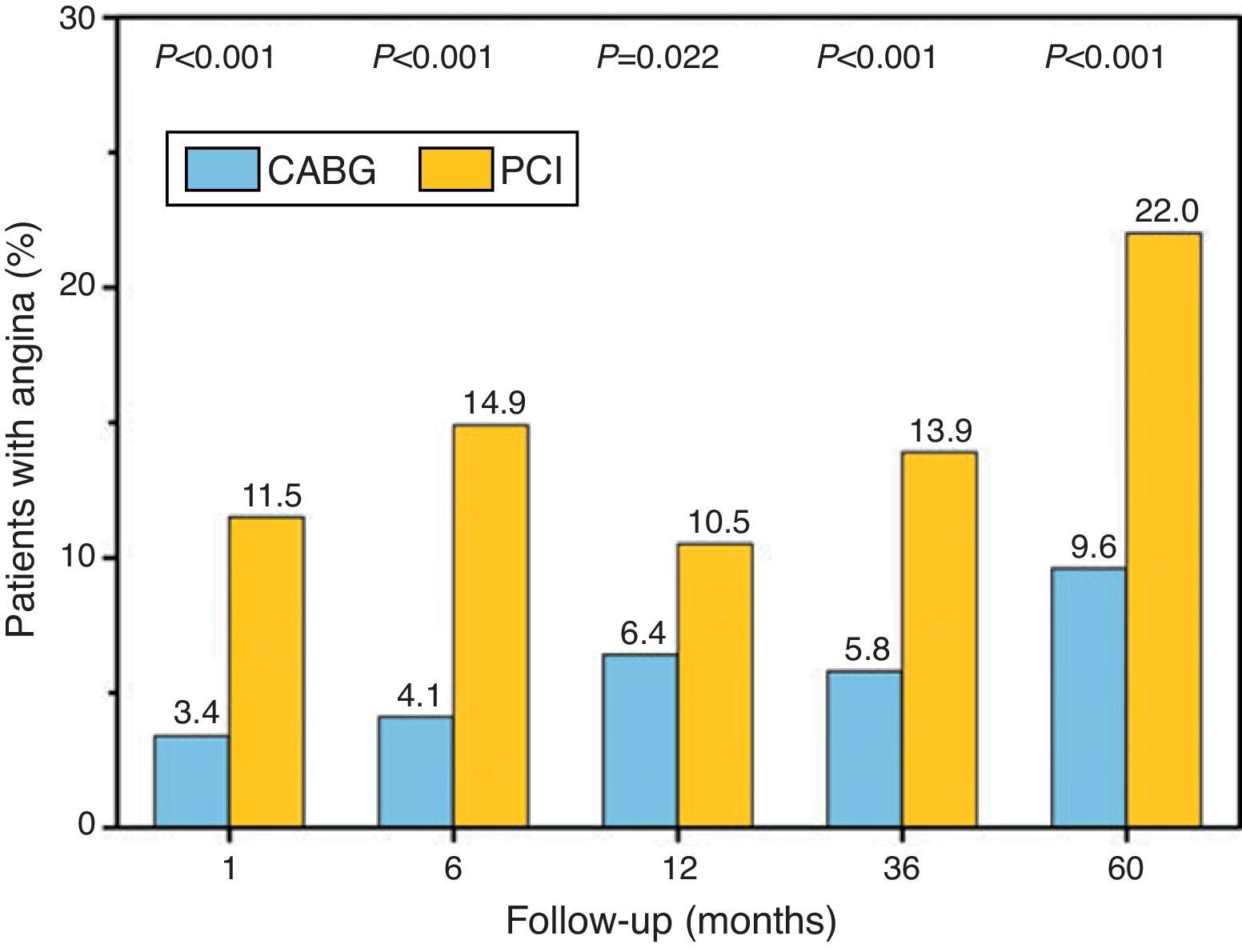
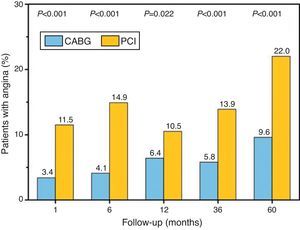
Nueva revascularización y la presencia de pacientes con angina fue mayor en el grupo PCI, a los 5 años (fig. 2).
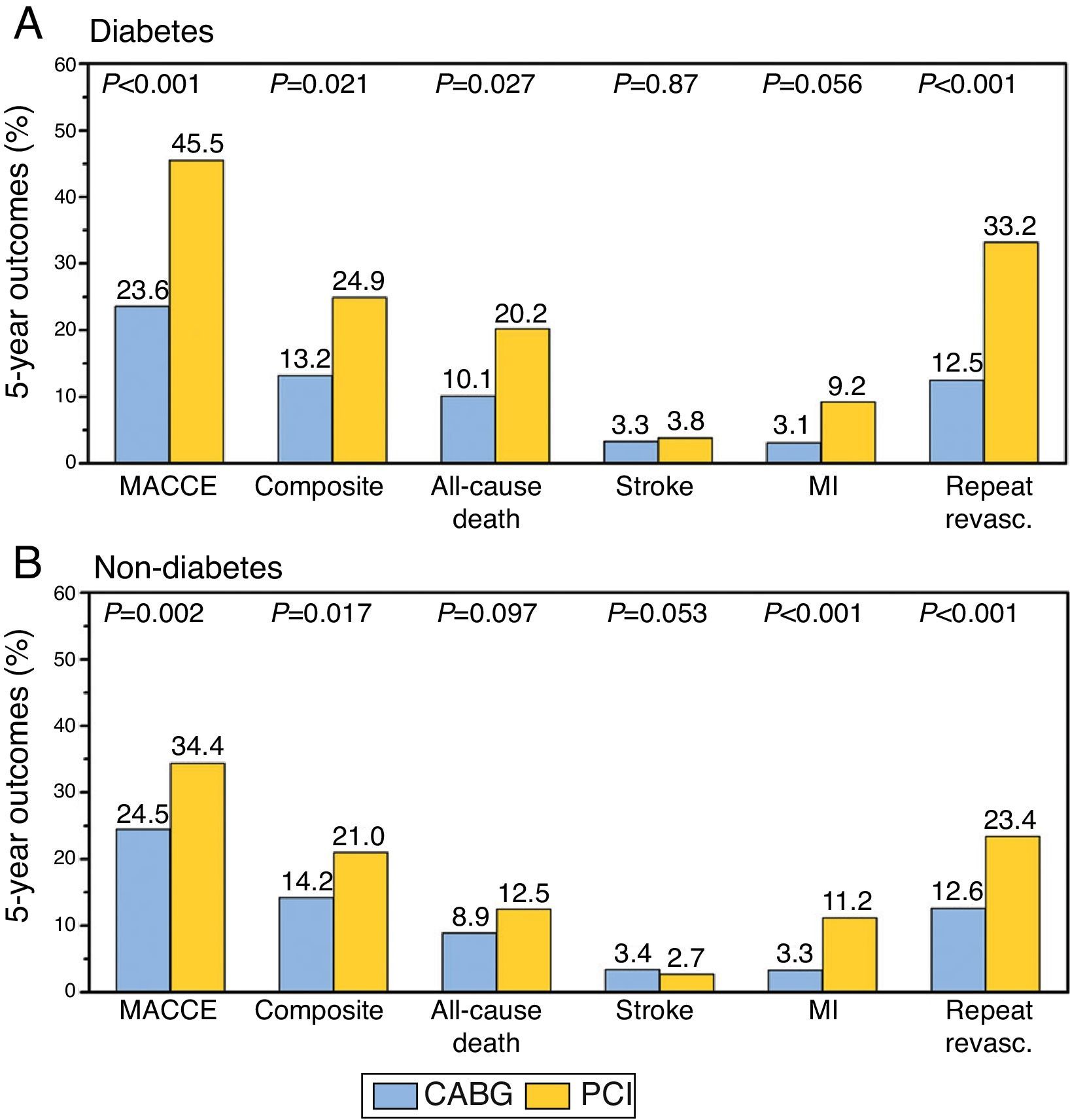
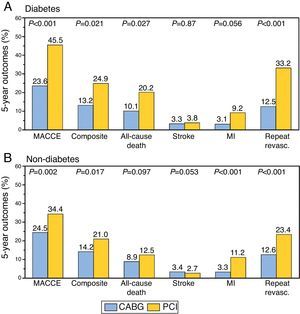
Analizando el subgrupo de pacientes diabéticos, 296 pacientes, hubo diferencias significativas en el MACCE, en el objetivo primario muerte/ACVA/infarto de miocardio, en la mortalidad, infarto de miocardio y nueva revascularización en el grupo PCI (fig. 3).
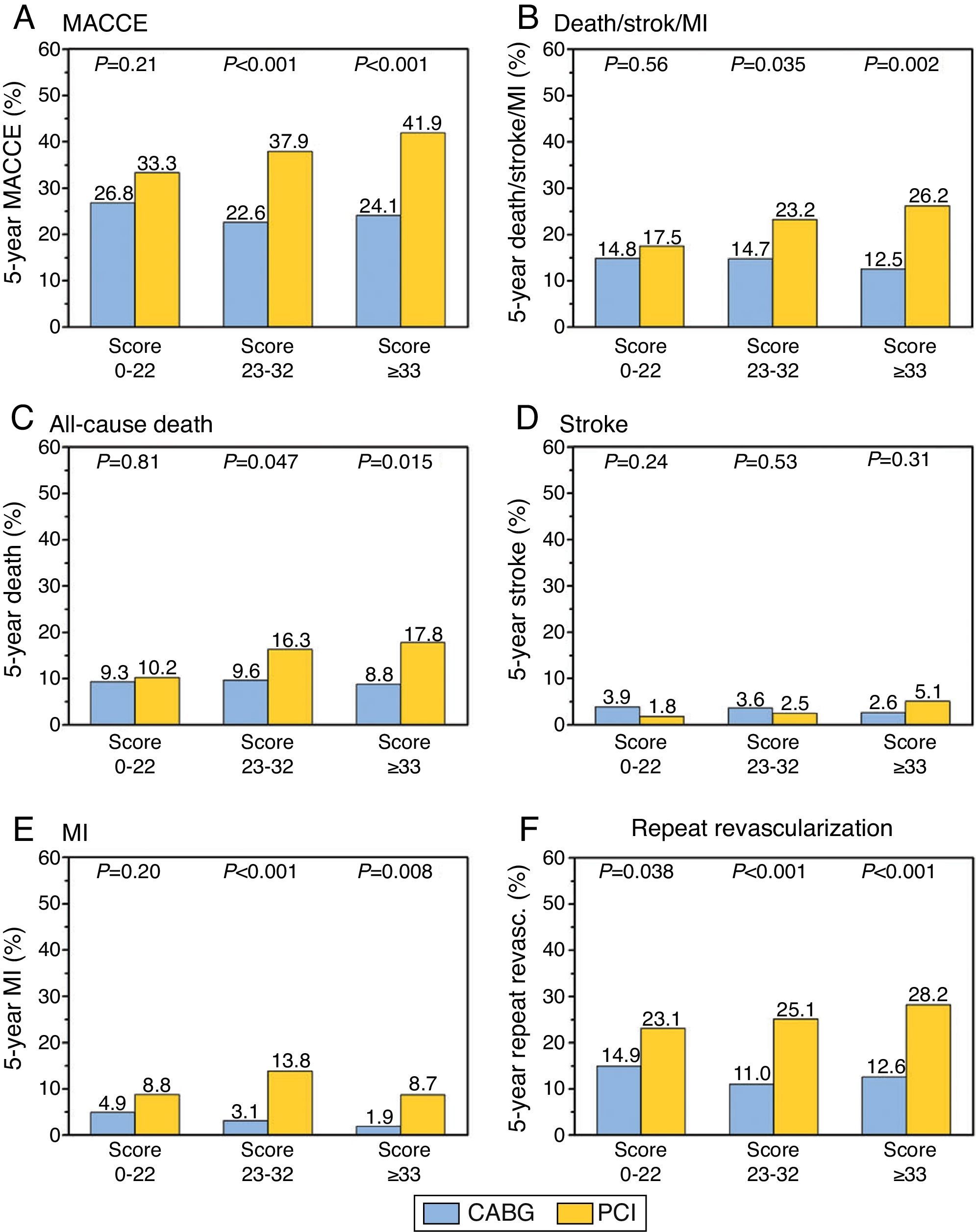
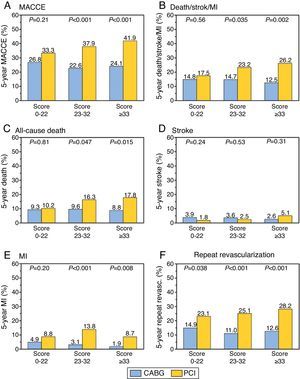
Las diferencias entre ambos grupos, si aplicamos el SYNTAX score pueden verse en la figura 4.
El modelo multivariable hazard revela que el PCI es un factor predictivo independiente de MACCE y muerte por cualquier causa.
En definitiva los datos finales del estudio SYNTAX revelan de forma contundente que la cirugía es de elección en los pacientes de 3 vasos con SYNTAX score mayor de 20, siendo el tratamiento de elección. La incidencia de ACVA es igual en ambos grupos de estudio. Por lo tanto nos encontramos ante un acto de responsabilidad médica y ética cuando se decide intervencionismo coronario en pacientes con enfermedad de 3 vasos.
ComentariosEl presente estudio6 tiene pacientes más complejos que en los estudios SYNTAX previos, que incluyeron enfermos con enfermedad de 2 vasos, que presentan una mejor evolución clínica con PCI.
El estudio ASCERT11 incluyó en su análisis 200.000 pacientes y demostró una menor mortalidad a los 4 años en el grupo CABG comparado con el PCI (16,4 versus 20,8%).
Un reciente análisis de la Society of Thoracic Surgeons Database12, que incluyó 500.000 pacientes operados entre los años 2000 y 2009, demostró una reducción de la morbimortalidad a pesar de que los pacientes tenían un riesgo operatorio más alto.
Las sociedades europeas (ACC/AHA/SCAI 2005), publican en el 2006 las guías de revascularización coronaria8, afirman que la cirugía de revascularización coronaria sigue siendo el método de elección en el tratamiento de la enfermedad del tronco coronario izquierdo y los que tienen enfermedad de 3 vasos.
Patrick W. Serruys et al.9,10 analizan un grupo de pacientes con enfermedad coronaria severa (SYNTAX), estudio randomizado prospectivo de 897 pacientes con CABG y 903 tratados con stent recubiertos; concluyen que la CABG continua siendo el tratamiento de elección en la enfermedad de tronco coronario izquierdo y 3 vasos, presentando una menor MACCE (angina, infarto agudo de miocardio, nueva revascularización, ACVA y muerte).
El estudio SYNTAX ha sido crucial para establecer el tratamiento óptimo de los enfermos con enfermedad del tronco coronario izquierdo y 3 vasos. No cabe duda que los cirujanos podemos mejorar los resultados, evitando la manipulación de la aorta ascendente, utilización de ambas mamarias, aumentado el número de puentes arteriales, y realizando una revascularización completa.
En cuanto al tratamiento postoperatorio sería deseable realizar doble antiagregación (copidogrel 75mg/día+100mg/día de aspirina) en aquellos enfermos con arteriopatía periférica asociada para disminuir el ACVA postoperatorio.
Reflexiones- –
La indicación quirúrgica debe realizarse por consenso de los profesionales.
- –
Los hemodinamistas dicen que el próximo stent será mejor que el anterior.
- –
Si el paciente diabético con enfermedad de 3 vasos prefiere PCI, debe ser informado de los peores resultados a 5 años, con aumento de la morbimortalidad.
- –
Los cirujanos cardiacos debemos mejorar. SYNTAX revela: el 13,9% de los pacientes sin CEC y el 30,6% de doble mamaria.
- –
¿Está perdiendo terreno la cirugía coronaria a manos del intervencionismo?, o ¿está perdiendo terreno a manos de la industria?
De todos los estudios ya publicados del SYNTAX, comparando la revascularización percutánea con la cirugía, hemos extraído algunas reflexiones: 1) La necesidad de clasificar a cada paciente con el SYNTAX score, previo a tomar la decisión de qué terapéutica es la más aconsejada para dicho paciente; 2) El tratamiento de elección para los pacientes con SYNTAX score medio y alto debe ser quirúrgico, reservando para los pacientes con riesgo bajo el stent, que continua siendo una alternativa segura; 3) El examen de la anatomía coronaria debe ser analizado por el equipo en todos los enfermos, para decidir en la práctica diaria cuál es la mejor opción terapéutica; 4) El paciente es el centro del trabajo en equipo (heart team), debe estar debidamente informado, tener tiempo suficiente para tomar la decisión si prefiere stent o cirugía; y 5) La enfermedad coronaria de múltiples vasos en el paciente diabético es una entidad quirúrgica.
Los cirujanos cardiacos y las sociedades científicas debemos exigir el cumplimiento, y defender la aplicación de las nuevas guías y los resultados del FREEDON y del SYNTAX en el tratamiento de los enfermos con cardiopatía isquémica.
La cirugía coronaria debe realizarse con injertos arteriales independiente de la edad.
Hay que salir a todos los foros posibles para decir que la cirugía coronaria es el patrón oro en el tratamiento del enfermo con cardiopatía isquémica, enfermedad de múltiple vaso, en especial en los pacientes diabéticos.