La rara incidencia del melanoma maligno primario del sistema nervioso central y su capacidad de mimetizar por imagen otros tumores melanocíticos lo hacen ser un reto diagnóstico para el neurocirujano.
Caso clínicoPresentamos el caso de una paciente femenina de 51 años de edad, con un tumor localizado en el área calloso forniceal derecha. Se realizó exéresis quirúrgica total, y el resultado histopatológico fue compatible con el diagnóstico de melanoma maligno primario del sistema nervioso central, habiéndose descartado lesiones extracraneales y extrarraquídeas mucotegumentarias melanocíticas.
ConclusionesEl melanoma maligno primario del sistema nervioso central es extremadamente raro. Existen características en imagen de resonancia magnética que incrementan la sospecha diagnóstica. Sin embargo, hay otros tumores más prevalentes que comparten algunas de esas características por imagen. No hay un estándar terapéutico establecido. Su pronóstico es desalentador.
The rare incidence of primary malignant melanoma of the central nervous system and its ability to mimic other melanocytic tumors on images makes it a diagnostic challenge for the neurosurgeon.
Clinical caseA 51-year-old patient, with a tumor located in the right forniceal callosum area. Total surgical excision was performed. Histopathological result was consistent with the diagnosis of primary malignant melanoma of the central nervous system, after ruling out extra cranial and extra spinal melanocytic lesions.
ConclusionsThe primary malignant melanoma of the central nervous system is extremely rare. There are features in magnetic resonance imaging that increase the diagnostic suspicion; nevertheless there are other tumors with more prevalence that share some of these features through image. Since there is not an established therapeutic standard its prognosis is discouraging
Los tumores melanocíticos primarios del sistema nervioso central son una rara entidad, la cual es histológicamente y clínicamente distinta a las metástasis por melanoma maligno cutáneo o retiniano1. Se clasifican en melanocitosis difusa (melanosis difusa) y melanomatosis meníngea, melanoma maligno y melanocitoma benigno, con un pequeño número de variantes intermedias1. Este conjunto de neoplasias melanocíticas primarias del sistema nervioso central tienen una incidencia extraordinaria, estimada en 0.9 por 10 millones de habitantes2; de estas, el melanoma maligno primario del sistema nervioso central es aún más inusual: representa el 1% del total de los casos de melanoma3,4 y el 0.7% de todos los tumores primarios del sistema nervioso central5. Su incidencia específicamente es de 0.005 casos por 100,000 personas6. Se presenta en un rango de edad entre 35 a 50años7. Bhandari et al.2 refieren que fue Virchow quien, en 1859, describió el primer caso de melanoma intracraneal primario difuso, y Oogle reportó en 1899 el primer caso de melanoma primario solitario intracraneal7,8. Estos tumores surgen de melanocitos presentes en las leptomeninges de la convexidad cerebral, de la base del cráneo, fosa posterior, canal cervical espinal, la piamadre que recubre los vasos, formación reticular del puente y médula, sustancia negra y locus coerulleus7. Los sitios de aparición más comunes dentro del sistema nervioso central son: lobares (53.1%), fosa posterior (17.3%) y la región pineal (13.6%)2. El diagnóstico de estos tumores es difícil; debe realizarse por exclusión, con tumores melanocíticos primarios del sistema nervioso central, tumores primarios del sistema nervioso central con cierto grado de melanización, y principalmente con metástasis de melanoma primario extracraneal; la neoplasia más común que produce metástasis cerebrales después del cáncer de pulmón y cáncer de mama8,9. Aunque el pronóstico de los pacientes con melanoma primario maligno del sistema nervioso central es desalentador, particularmente en casos donde existe diseminación leptomeníngea6,10, y siendo este el factor pronóstico más directo11, parece altamente dependiente de una resección tumoral completa10,12.
Se realizó una revisión actual de la literatura en PubMed sobre melanoma maligno primario del sistema nervioso central. Debido a su baja incidencia, se encontraron casos reporte y pequeñas series de casos. Además, se debe considerar que en México solo existe un caso de melanoma maligno primario del sistema nervioso central, reportado en 2008 por Avilés-Aguilar et al.13, confirmando la rara incidencia de este tumor. Documentamos y presentamos las características radiológicas, los hallazgos macroscópicos, histológicos e inmunohistoquímicos, y discutimos el probable genotipo etiológico, las opciones de manejo actuales y el pronóstico de esta entidad tan poco frecuente en este artículo. Se presenta un caso ilustrativo tratado en nuestro servicio de neurocirugía.
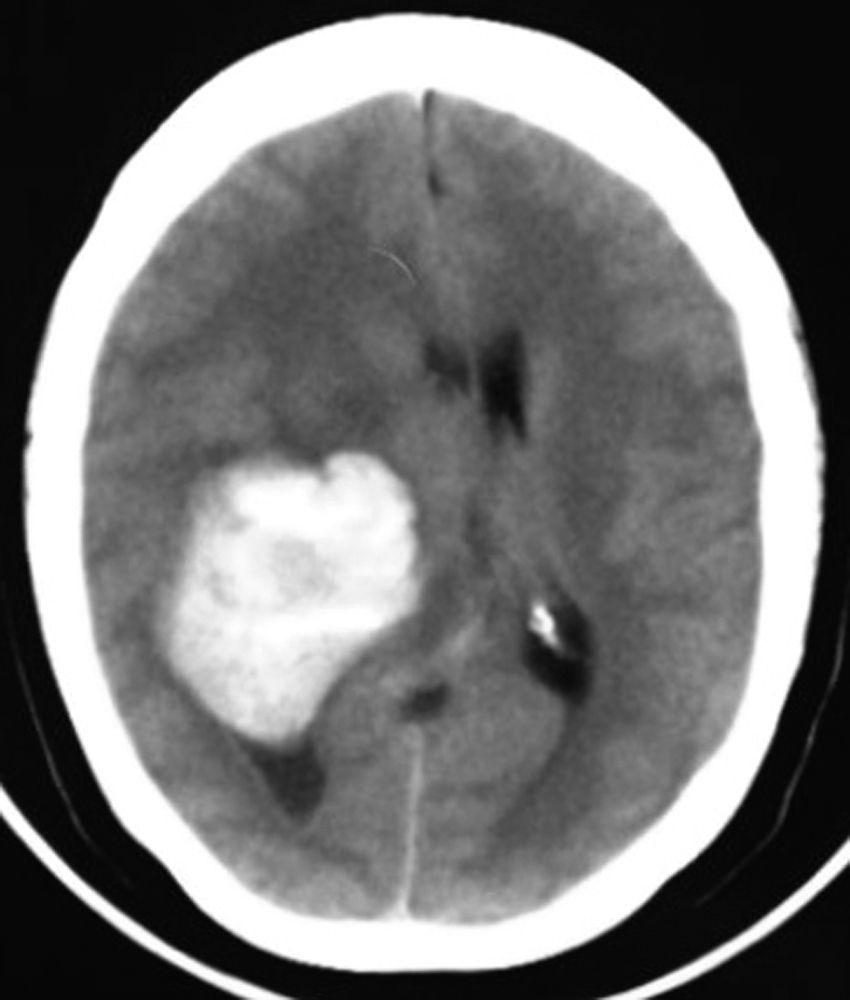
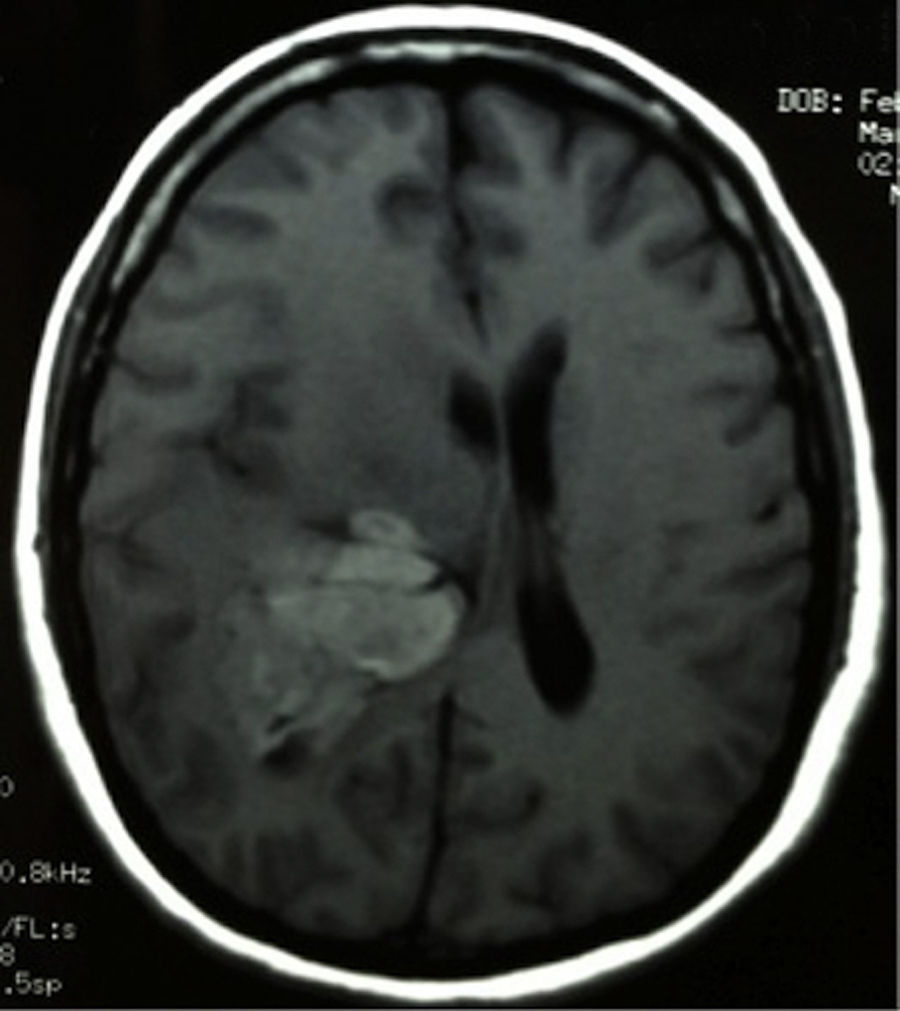
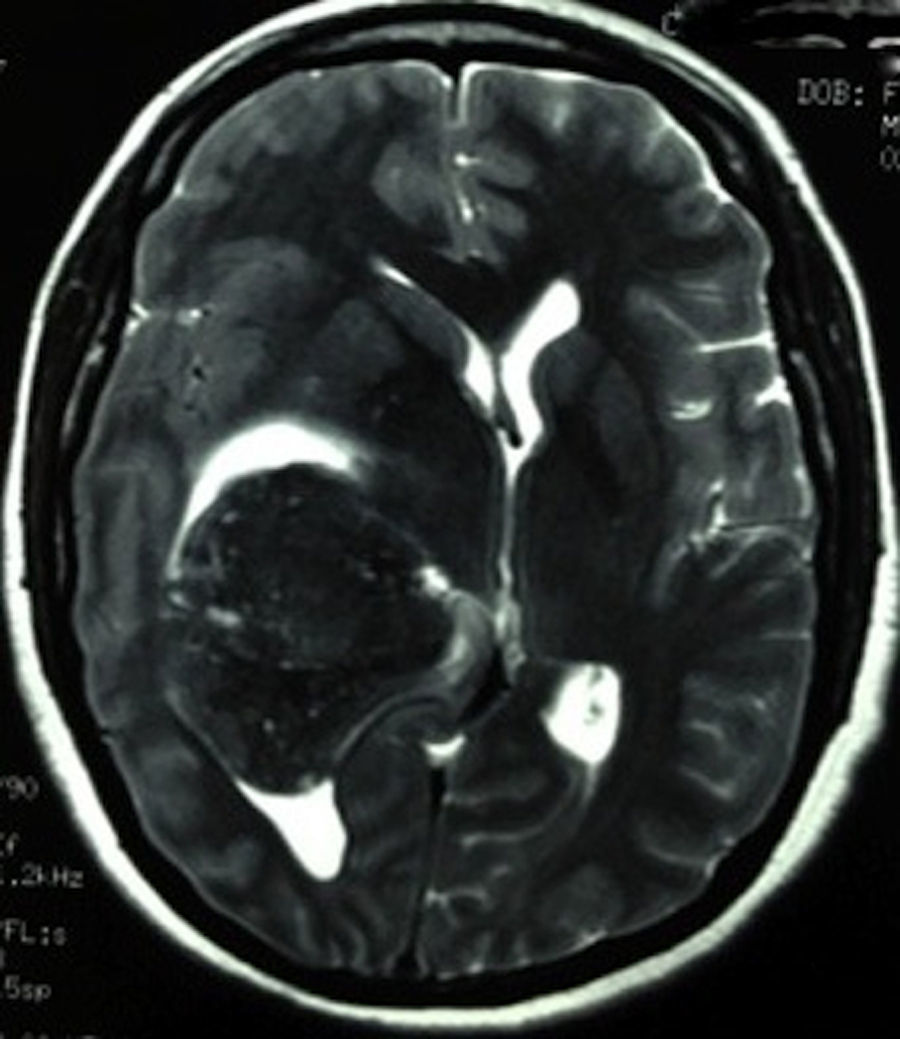
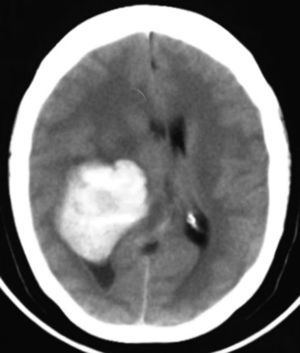
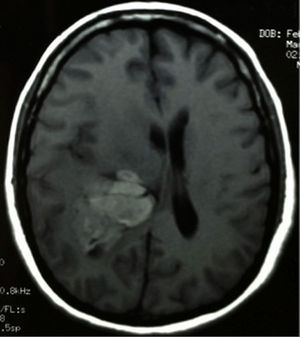
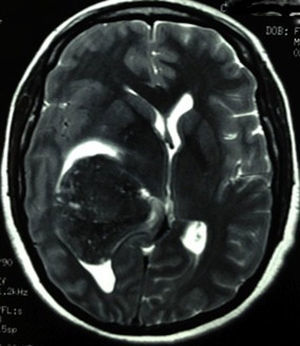
Caso clínicoPaciente femenina de 51años de edad, sin antecedentes relevantes para su padecimiento actual. Los síntomas que refirió a su ingreso eran de un mes de evolución, a expensas de cefalea holocraneal, de predominio matutino. Al momento de su ingreso refirió cefalea holocraneal e intensa, la cual cedía momentáneamente con el uso de AINE y empeoraba con la maniobra de Valsalva. Dificultad en el movimiento de brazo y pierna izquierdos, que condicionaba incapacidad para la deambulación. En la exploración física se encontró: estado de alerta adecuado, bradifrenia, disminución en la fuerza de 3/5 en brazo y pierna izquierdos. Hiperreflexia e hipertonía generalizada en las 4 extremidades. En el fondo de ojo se observó edema de papila bilateral. La tomografía axial de cráneo simple, realizada en su ingreso (fig. 1), demostró una imagen hiperdensa, bien delimitada, temporoparietal derecha, aparentemente intraventricular, con colapso del ventrículo lateral derecho, principalmente en el atrio, y efecto expansivo severo. La lesión presenta zonas heterogéneas en su densidad. Se extiende hasta el lóbulo parietal derecho. Sus límites mediales son la región calloso forniceal derecha, extendiéndose caudalmente al cuerno occipital. Es evidente la compresión sobre el bulbo del cuerpo calloso y la cruz del fornix de lado derecho. El sistema ventricular izquierdo se aprecia permeable, sin dilatación compensatoria. Se realizó también un estudio de imagen de resonancia magnética. En los cortes axiales en faseT1 simple (fig. 2) se observó la extensión más craneodorsal del tumor; el cual era intraaxial e isointenso con respecto al parénquima cerebral, y con zonas hiperintensas intratumorales, pensándose en microhemorragias intratumorales. El efecto expansivo sobre el cuerpo del fornix, la cruz del fornix, el bulbo del cuerpo calloso y el esplenio del cuerpo calloso de lado derecho era notorio, además del colapso completo del cuerpo y atrio del sistema ventricular derecho y la ocupación aparente del asta occipital ipsilateral. En la faseT1 contrastada se observó la misma lesión hiperintensa, ponderada de manera homogénea por el gadolinio. En el corte axial en fase T2 (fig. 3) se observó una lesión hipointensa.
En su primer día de estancia intrahospitalaria se inició diurético de asa, y esteroide, anticonvulsivante y posición en semi-Fowler. Además se propuso tratamiento quirúrgico electivo. El diagnóstico presuntivo fue meningioma, se hizo diagnóstico diferencial por localización entre papiloma de plexos coroides, metástasis y glioma para tumores del atrio ventricular, sin tomar en cuenta melanoma maligno primario del sistema nervioso central. El cuarto día presentó deterioro súbito del estado de alerta y conciencia, dilatación pupilar derecha y tetraparesia 2/5, acentuándose el síndrome de neurona motora superior con el que había ingresado, y se agregaron signos clínicos de herniación uncal derecha. Por tal motivo se realizó una craniectomía temporal anterior descompresiva derecha de urgencia. Se liberó presión sobre la fosa temporal craniectomizada. Ingresó a unidad de cuidados intensivos en su posquirúrgico.
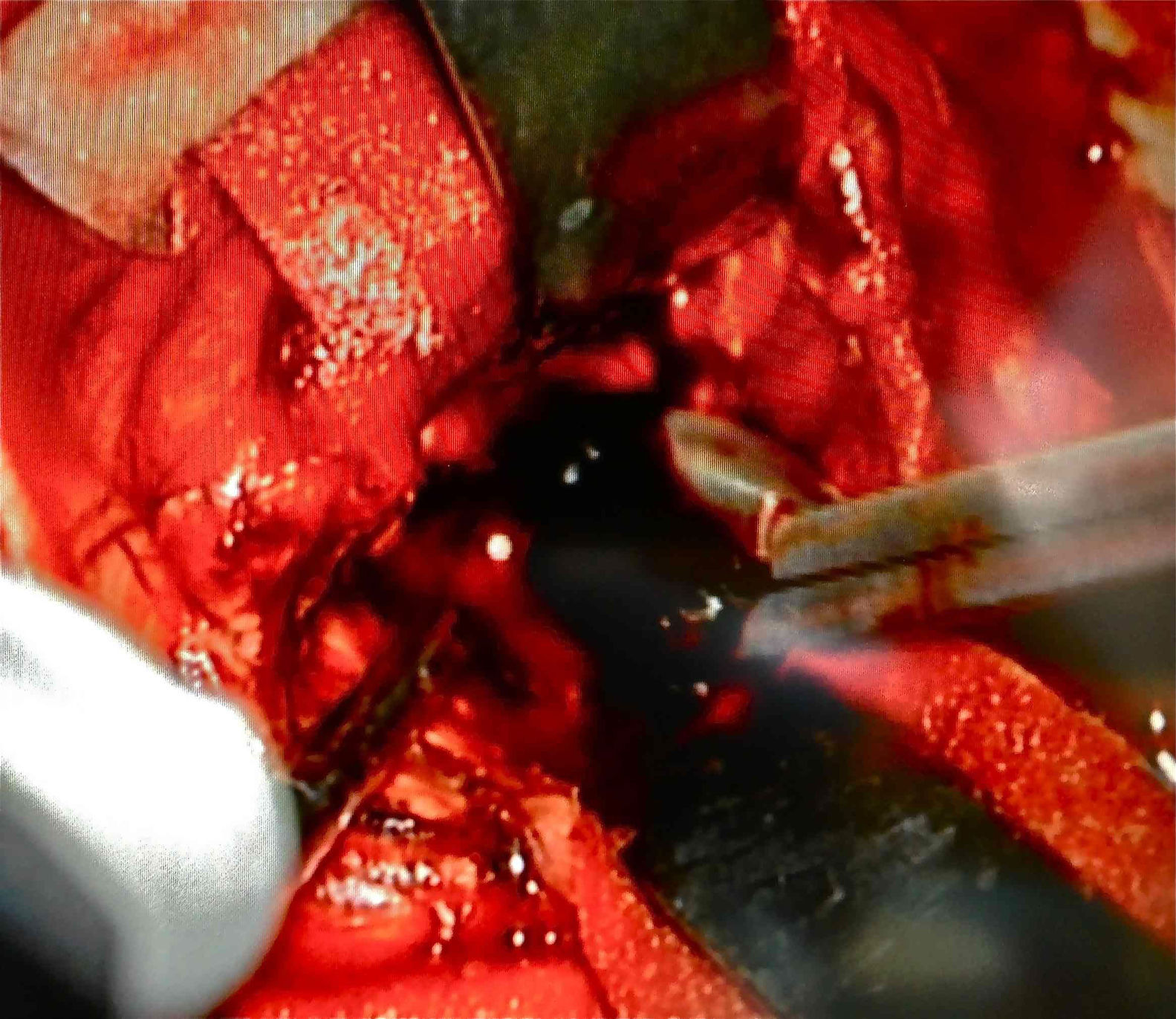
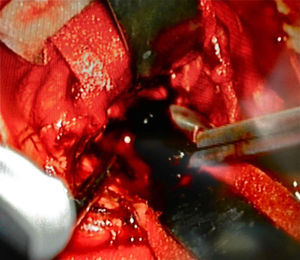
Posteriormente, en mejores condiciones clínicas y habiendo mejorado el diámetro pupilar derecho, cursando su tercer día en la unidad de cuidados intensivos, ingresó a quirófano para realizarle exéresis tumoral. Se llevó a cabo una craneotomía parietal posterosuperior y un abordaje intersulcal transcortical lobulillar superior, parietal derecho. Se logró una exéresis total del tumor. Las características macroscópicas del mismo fueron de neoplasia de consistencia blanda, aspirable, altamente vascularizado y sangrante, con vasos en racimo, de mala calidad y difícil coagulación, infiltración parenquimatosa y leptomeníngea. Durante la cirugía se confirmó un tumor intraaxial lobar y extraventricular, con efecto expansivo severo sobre el sistema ventricular lateral derecho. La característica principal de este tumor es que era de color «negro» (fig. 4).
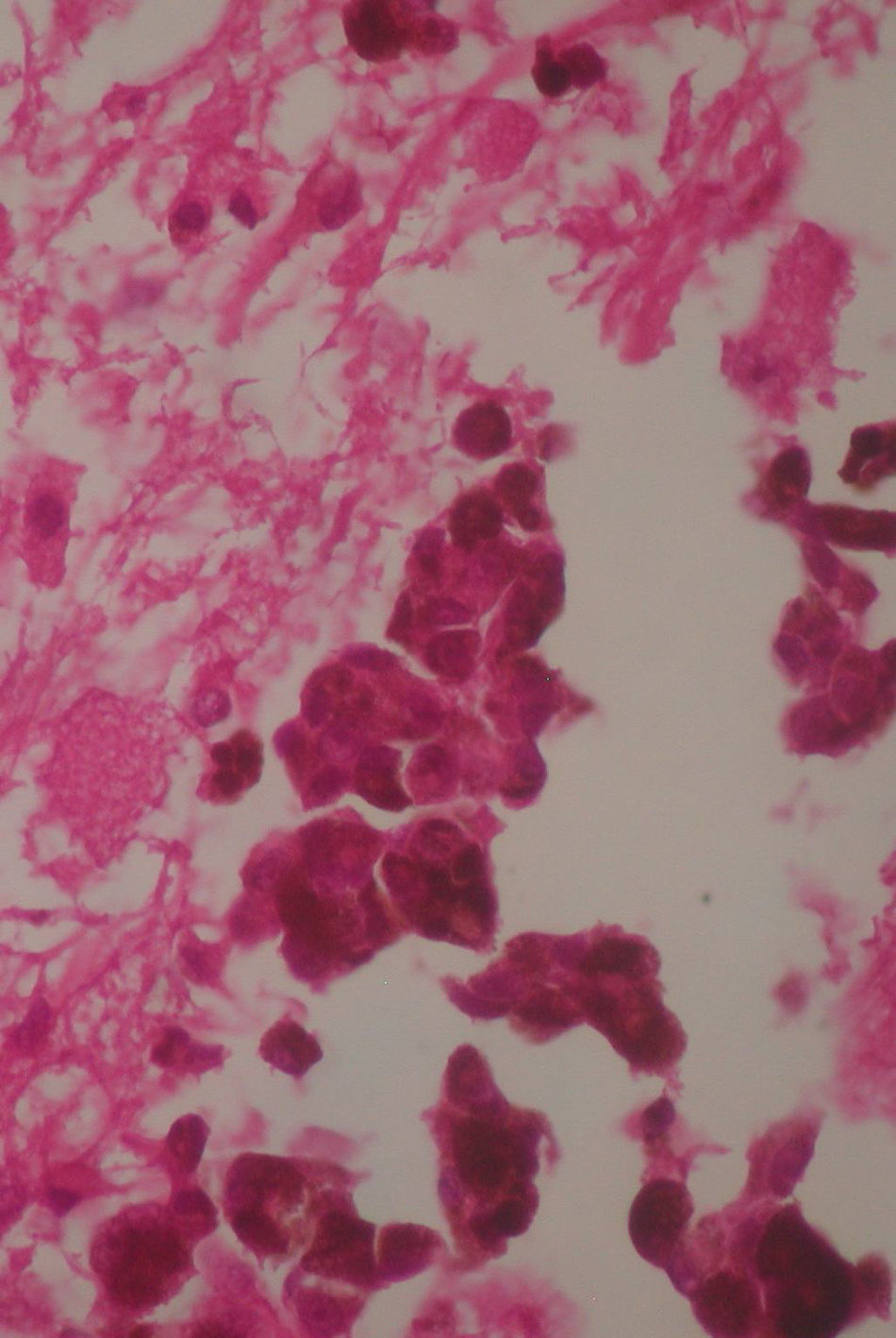
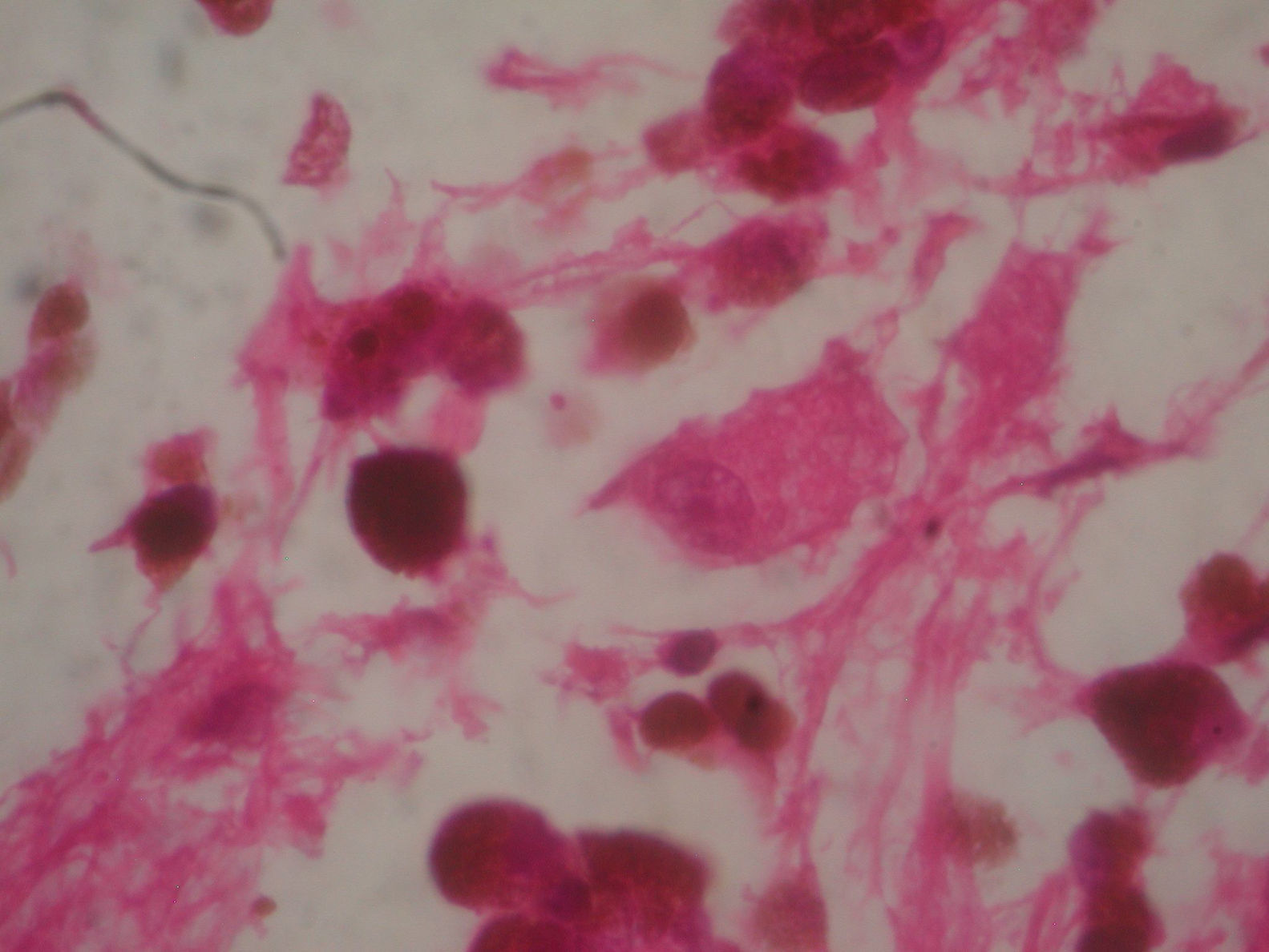
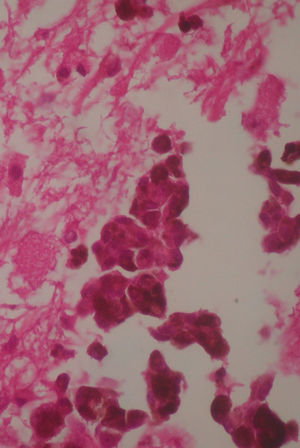
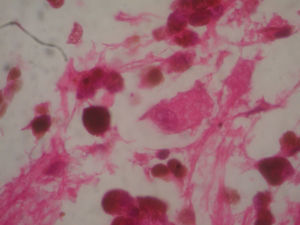
A las 2 semanas posteriores a la cirugía se le realizó una tomografía de cráneo simple, en la cual se observó mesencéfalo sin evidencia de compresión, una zona de encefalomalacia temporoparietal derecha, secundaria a la resección tumoral total. El sistema ventricular lateral derecho sin colapso, el cuerno occipital y el atrio derechos permeables, sin comunicación transependimaria, debido a que el tumor fue extraventricular y no se lesionaron dichas estructuras durante la exéresis. La revisión de la muestra histopatológica reveló una neoplasia altamente celular, organizada en nidos de células epitelioides, con núcleos pleomórficos y una cantidad variable de melanina citoplasmática, además de nucléolos prominentes (figs. 5 y 6), y positivo para HMB45 y proteína S-100. Con los hallazgos posquirúrgicos mencionados y la inmunohistoquímica previa se realizó una anamnesis dirigida, en relación con los antecedentes familiares de neoplasias dérmicas en la paciente, que fueron negados. Se protocolizó el caso por el servicio de dermatología y oftalmología, y se llevó a cabo una exhaustiva revisión para excluir lesiones mucotegumentarias y retinianas neoplásicas primarias.
Habiéndose descartado tumores metastásicos a sistema nervioso central con uso de marcadores tumorales negativos y gammagrafía, se concluyó finalmente con el diagnóstico de melanoma maligno primario del sistema nervioso central. La paciente fue egresada a los 9 días de su estado posquirúrgico, el servicio de oncología determinó radioterapia total cerebral con 3,000centigray en 10 fracciones, concomitante con temozolamida por 6 semanas. Actualmente se encuentra cursando su tratamiento oncológico.
DiscusiónLa melanina melanosómica es diferente de la neuromelanina, que se encuentra solo en neuronas9. Los melanocitos leptomeníngeos se derivan de la cresta neural, que consiste en una población de células multipotenciales que surgen de los márgenes laterales del tubo neural durante el desarrollo embrionario temprano, en el día 22 de la embriogénesis, diferenciándose en células leptomeníngeas, gliales, células adrenales medulares y melanocitos12. La mayor concentración de melanocitos en el sistema nervioso se encuentra en la piamadre, alrededor de la médula espinal y la médula cervical alta2,14. Sin embargo, es posible que el melanoma primario surja de masas heterotópicas de melanocitos en el sistema nervioso central2.
Se han propuesto varias teorías, como: 1) Teoría mesodérmica, refiriendo que el pigmento celular deriva del mesodermo y alcanza el cerebro o la médula a través de vasos sanguíneos piales. 2) Teoría ectodérmica, en donde solo las células epiteliales pueden producir pigmento; por lo tanto, el melanoma maligno primario del sistema nervioso central deriva de células ectodérmicas embrionarias aberrantes. 3) Teoría neurogénica: las células pigmentadas se derivan de la cresta neural y pueden originar tumores3. También se han reportado anormalidades cromosómicas, como la deleción o rotura en el brazo largo y corto del cromosoma 6, con una posible pérdida en la función de genes supresores tumorales en el melanoma maligno primario del sistema nervioso central15, y se han diseñado modelos experimentales en ratones que demuestran la función de oncogenes16,17 y la aparición de melanoma maligno primario del sistema nervioso central en ratones cuando el oncogén NRAS es expresado en melanocitos durante la embriogénesis por medio de un promotor NRAS endógeno18. Se sabe que este oncogén induce proliferación de melanocitos y lesiones melanocíticas congénitas en humanos. La adquisición de mutaciones somáticas en el oncogén NRAS en melanocitos del sistema nervioso central es un factor de riesgo predisponente para melanoma primario del sistema nervioso central en niños16. Otras mutaciones somáticas, como la del gen GNAQ, en el codón 209, son eventos frecuentes en neoplasias melanocíticas primarias del sistema nervioso central, teniendo relevancia en la inmunoterapia futura de estos tumores17. Los hallazgos histopatológicos comúnmente encontrados en el melanoma maligno primario del sistema nervioso central consisten en células tumorales pigmentadas, citológicamente atípicas, con invasión al sistema nervioso central, núcleos pleomórficos; son neoplasias altamente celulares, organizadas en patrón sincitial, epitelioide, o conglomerados irregulares de células pigmentadas que infiltran las leptomeninges12. Sin embargo, se ha observado un pronóstico desalentador cuando estas lesiones son grandes, induradas, presentan invasión profunda, patrón celular epitelioide y marcada actividad mitótica10,19.
El pico de incidencia del melanoma maligno primario del sistema nervioso central es en la cuarta y quinta década de la vida, y tiene una preponderancia masculina2,4. Los síntomas de presentación incluyen hipertensión intracraneal e hidrocefalia (43.2%), déficit neurológico focal por efecto compresivo cerebral y espinal (34.6%), hemorragia subaracnoidea (17.3%) y convulsiones (11.1%). Puede ser encontrado en forma solitaria o en el contexto de melanosis neurocutánea12,20, y se han descrito asociaciones entre melanoma maligno primario y nevo congénito gigante, aunque es raro21, y hallazgos transoperatorios entre melanosis leptomeníngea y melanoma primario del sistema nervioso central22. El inicio de los síntomas puede ser agudo, posiblemente asociado a hemorragias intratumorales, comunes en este tumor15. El 70% de estas lesiones son negras como hallazgo quirúrgico12.
Las características típicas radiológicas en tomografía computada de cráneo son el de una lesión hiperdensa, en imágenes sin contraste2. En la resonancia magnética se observa un tumor hiperintenso en T1 e hipointenso en T22. Esto se debe al efecto paramagnético de los radicales libres estables de la melanina2,23. Los electrones impares de la melanina y los protones del agua producen una interacción dipolo-dipolo que ocasiona hiperintensidad en T1 e hipointensidad en T29. Sin embargo, existen variantes con respecto a estos hallazgos: hipointensidad en T1 e hiperintensidad en T2, encontrado predominantemente en tumores con menos del 10% de melanina contenida en sus células23, y en tumores con hemorragia intralesional4. La única pista diagnóstica en imagen es la diseminación leptomeníngea2. Se deben tomar en cuenta otros tumores primarios en el diagnóstico diferencial con el melanoma maligno primario del sistema nervioso central, como meningioma, meduloblastoma, astrocitoma, schwannoma melanótico, tumores pituitarios, papiloma de plexo coroide2.
Existe una gran controversia si al diagnosticar un melanoma este es primario del sistema nervioso central o es metastásico; sin embargo, Hayward24 propuso en 1976 la siguiente clasificación: 1) Melanoma maligno primario del sistema nervioso central. 2) Melanoma maligno secundario del sistema nervioso central. 3) Variantes de otros tumores intracraneales que contienen melanina. Con el objeto de poder clasificar a estos tumores, postuló los siguientes factores que deben ser buscados: a) sin hallazgo de melanoma maligno fuera del sistema nervioso central; b) leptomeninges espinales o craneales tomadas por el tumor; c) lesiones espinales intramedulares; d) hidrocefalia; e) tumor en la glándula pineal o pituitaria, y f) lesión cerebral solitaria24. Estos criterios siguen siendo relevantes y usados en la actualidad, debido a que el diagnóstico inmunohistoquímico o histológico diferencial entre el melanoma maligno primario y secundario del sistema nervioso central es difícil25.
El diagnóstico final debe ser hecho por un patólogo, tomando en cuenta el resultado de marcadores inmunohistoquímicos usados, como la proteína S100 (expresado en células originadas en la cresta neural), HMB45 (detectada en melanosomas) y Melan2. Generalmente este tumor suele ser negativo para proteína acida fibrilar de la glía (GFAP) y antígeno epitelial de membrana (EMA)26.
El tratamiento quirúrgico es la opción principal2. El uso de quimioterapia combinada, como decarbazina junto a 1-(4-amino-2-metil-5-pirimidinil)metil-3-(2-cloroetil)-3-nitrosurea hidroclorido (ACNU) y vincristina con OK 432 (picibanil) ha mostrado resultados prometedores en neoplasias de origen metastásico y primario2. La FDA aprobó en 2011 nuevos medicamentos para melanoma maligno metastásico del sistema nervioso central; una nueva inmunoterapia con ipilimumab y vemurafenib, bloqueador de la vía de proteína mitogénica activada (MAP) cinasa27, que podrían ser usados en melanoma maligno primario cerebral; sin embargo, no existen aún ensayos clínicos o evidencia clínica que sustente su uso como terapia única. La mayoría de los autores concuerdan en que no se cuenta con un estándar terapéutico definido, y continúa siendo controversial la eficacia de la radioterapia y la quimioterapia en el melanoma maligno primario cerebral28. El pronóstico del melanoma maligno primario cerebral es mejor que el del melanoma maligno metastásico, especialmente si se logra una resección completa12, ya que, a pesar del agresivo manejo multimodal, en el melanoma maligno secundario cerebral se reporta una sobrevida de 3 a 6 meses15, comparada con pacientes con diagnóstico de melanoma maligno primario solitario del sistema nervioso central, que es de 20.7meses11.
ConclusionesEl diagnóstico de melanoma maligno primario del sistema nervioso central es un diagnóstico de exclusión. Sin embargo, representa un reto, debido a que se debe sospechar primero del mismo, y después tratar de excluir lesiones melanóticas primarias con mayor incidencia y prevalencia. La dificultad que representa establecer este diagnóstico es secundaria a las variantes de comportamiento que presenta en los estudios de imagen de este tumor. En el caso que presentamos se sospechó un meningioma intraventricular y no se tomaron en cuenta las pistas que se observaban en la resonancia magnética, de acuerdo al patrón melanótico de iso/hiperintensidad en T1 e hipointensidad en T2.
La extrema baja incidencia de este tumor no ha permitido desarrollar guías diagnósticas y de manejo; por lo tanto, el pronóstico sigue siendo desalentador en general, únicamente apoyado por el hecho de una resección lo más extensa posible de la lesión. Es necesario el estudio profundo de la génesis del melanoma primario del sistema nervioso central para poder emplear abordajes terapéuticos con inmunoterapia, quimioterapia y radioterapia específicos. Por otro lado, el diagnóstico diferencial entre melanoma maligno primario y metastásico del sistema nervioso central continúa siendo complejo. Los criterios de Hayward son usados para realizar el diagnóstico diferencial entre estas 2 enfermedades28. Se debe descartar escrupulosamente una lesión extracraneal, antes de hacer diagnóstico de melanoma primario del sistema nervioso central.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a los Doctores Ernesto Gómez Limón y Eduardo Zambrano Velarde, ambos adscritos al servicio de neurocirugía, por su guía y opinión importantes para realizar este artículo.