La actinomicosis de pared abdominal es un cuadro clínico poco frecuente, asociado al uso de dispositivo intrauterino, o como complicación de cirugía abdominal. Su diagnóstico es difícil por ser poco habitual y comportarse como una neoplasia maligna.
ObjetivosPresentamos el caso de una paciente portadora de DIU desde hacía cuatro años que presentaba un tumor pétreo en pared abdominal asociada a un conjunto de síntomas que, clínica y radiológicamente, simulaba una carcinomatosis peritoneal asociada a síndrome paraneoplásico, incluso en el curso de una laparotomía exploradora.
Caso clínicoLa paciente acudió a nuestro hospital con un cuadro de dos meses de evolución con dolor abdominal y síntomas que simulaban un síndrome paraneoplásico. El diagnóstico de sospecha se realizó por el hallazgo del microorganismo en una citología cervical con el resto de cultivos y estudios anatomopatológicos negativos para Actinomyces, confirmándose por la curación completa con el tratamiento empírico con penicilina.
ConclusionesLa actinomicosis debe ser sospechada en pacientes con tumores pélvicos o de pared abdominal que simulan procesos malignos. El tratamiento antibiótico es el de elección y hace innecesario el manejo quirúrgico más agresivo.
Abdominal wall Actinomycosis is a rare disease associated with the use of intrauterine device and as a complication of abdominal surgery. Diagnosis is difficult because it is unusual and behaves like a malignant neoplasm.
AimA case report is presented of a patient who had used an intrauterine device for four years and developed a stony tumour in the abdominal wall associated with a set of symptoms that, clinically and radiologically, was simulating a peritoneal carcinomatosis associated with paraneoplastic syndrome, even in the course of an exploratory laparotomy.
Clinical caseThe patient attended our hospital with a two-month history of abdominal pain and symptoms that mimic a paraneoplastic syndrome. The diagnosis of abdominal actinomycosis was suspected by the finding of the microorganism in cervical cytology together with other cultures and Actinomyces negative in pathological studies, confirming the suspicion of a complete cure with empirical treatment with penicillin.
ConclusionsActinomycosis should be considered in patients with pelvic mass or abdominal wall mass that mimics a malignancy. Antibiotic therapy is the first treatment choice and makes a more invasive surgical management unnecessary.
La infección por Actinomyces es una enfermedad bacteriana crónica y de progresión lenta provocada por gérmenes Gram positivos, anaerobios, no esporulados, que colonizan típicamente boca, colon y vagina1. Esta infección ocurre en pacientes inmunocompetentes, teniendo como puerta de entrada disruptiva barreras anatómicas, que permiten el acceso de la flora comensal de las mucosas a los tejidos profundos de forma lenta, por contigüidad, produciendo formación de abscesos únicos o múltiples rodeados de un tejido de granulación de fibrosis, lo que hace que su superficie tenga una consistencia dura, simulando una afectación neoplásica2. El diagnóstico final se consigue con la demostración de gránulos de azufre en el pus o secciones histológicas de una muestra quirúrgica.
La actinomicosis ha sido llamada «la gran imitadora» en la práctica clínica. Hay múltiples casos en la literatura médica de confusiones de actinomicosis pélvica con una neoplasia maligna3,4, lo que lleva a un manejo enteramente diferente de la enfermedad. El tratamiento adecuado es penicilina, dejando el drenaje quirúrgico de los abscesos en el caso de fracaso terapéutico2.
Presentamos el caso de una paciente portadora de DIU desde hacía cuatro años que presentaba un tumor pétreo en pared abdominal asociada a un conjunto de síntomas que, clínica y radiológicamente, simulaba una carcinomatosis peritoneal asociada a síndrome paraneoplásico, incluso en el curso de una laparotomía exploradora.
Caso clínicoPresentamos el caso de una paciente de 49 años que acude a Urgencias de nuestro hospital refiriendo dolor hipogástrico continuo desde hace un mes asociado a pérdida de 12 kg de peso, anorexia, náuseas y vómitos, sin alteración del ritmo ni fiebre. Como antecedentes refería ocho interrupciones voluntarias del embarazo y ser portadora de dispositivo intrauterino (DIU) de cobre desde hacía 4 años, retirado en revisión ginecológica hacía dos meses.
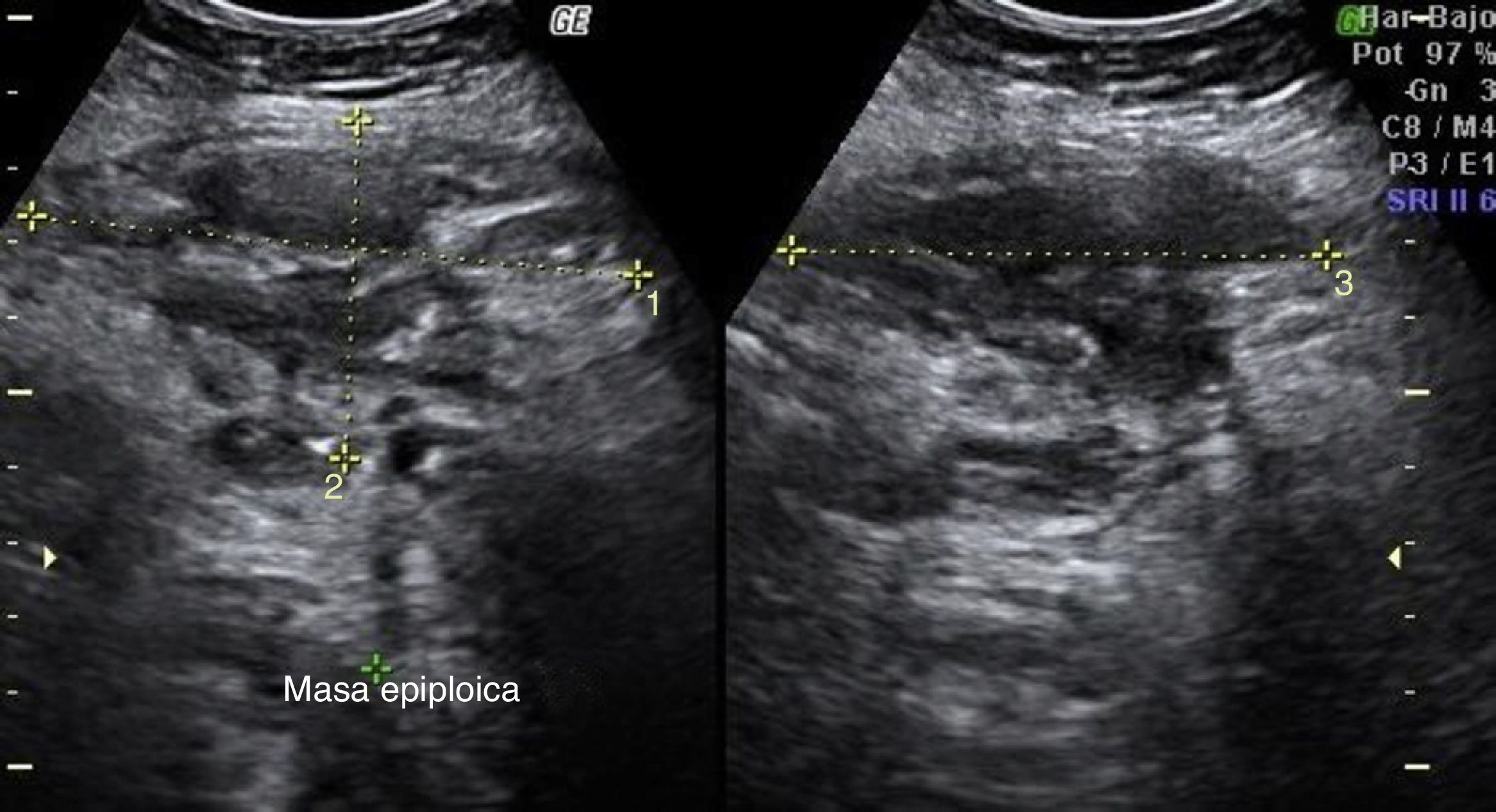
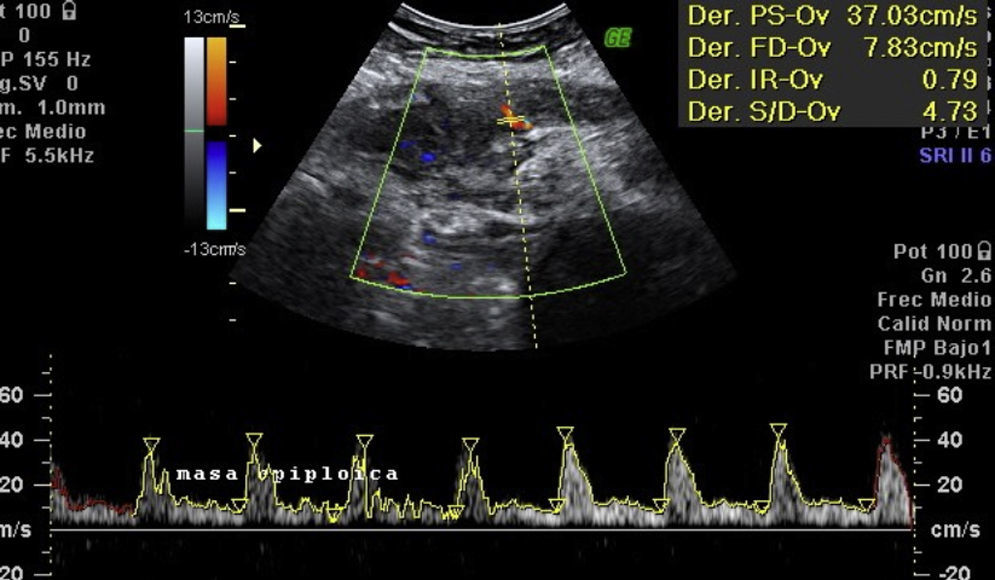
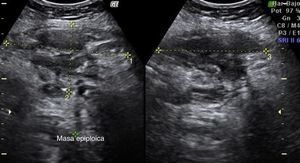
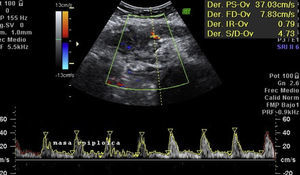
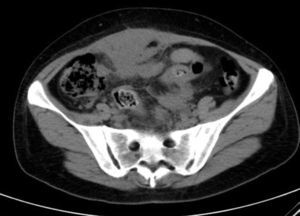
Los resultados de laboratorio al ingreso en Urgencias demuestran anemia grave (hemoglobina 8.2 g/dl), leucocitos 17.6/mm3 con desviación izquierda, plaquetas 546/mm3, tiempo de protrombina 13.8, actividad de protrombina 70, bioquímica normal. Los marcadores tumorales Ca 125 y Ca 19.9 son negativos. La ecografía vaginal y abdominal informa de útero en anteflexión normal, mal delimitado, con mioma de 3 cm en canto derecho; en ovario izquierdo, imagen heterogénea e irregular, sólido-quística de 51×43×67 mm, con gran vascularización y flujos de alta resistencia, sugestivos de proceso inflamatorio; ovario derecho aparentemente normal aunque de difícil valoración. En pared abdominal se describe un tumor hacia fosa ilíaca derecha, de 81×45×71 mm con gran vascularización y de características similares al tumor anexial izquierdo, que se interpreta como carcinomatosis peritoneal en el contexto de tumor ovárico izquierdo sospechoso de malignidad. No aparece líquido libre en fondo de saco de Douglas (figs. 1 y 2).
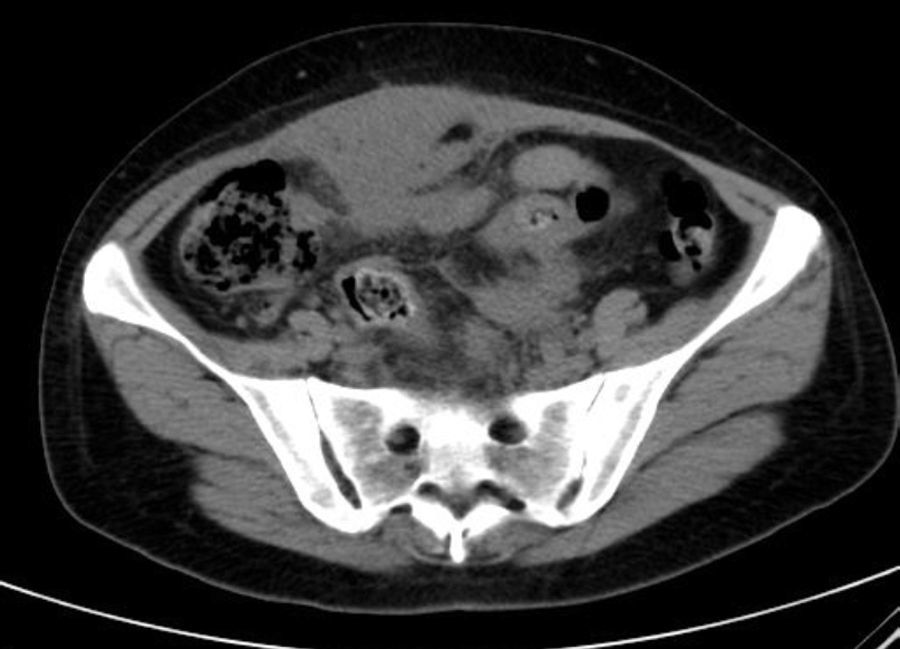
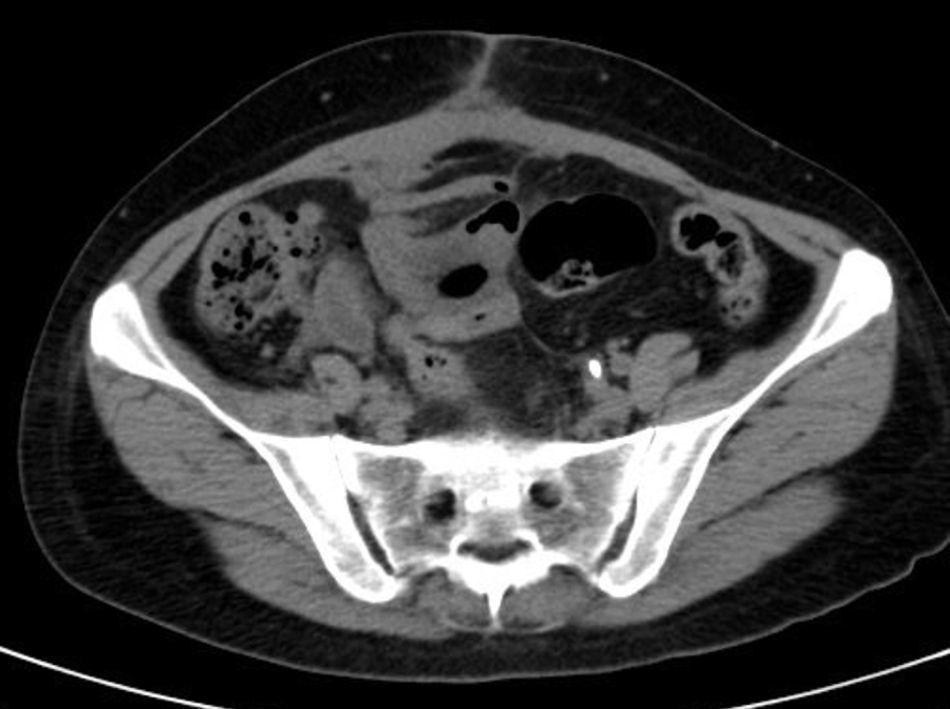
Con este diagnóstico de sospecha se ingresa para estudio. Durante el mismo se constatan picos febriles de hasta 38.5°C y muy mal estado general. A los 6 días de ingreso se realiza tomografía axial computada abdomino-pélvico que informa de extensas áreas de densidad, partes blandas irregulares obliterando planos grasos de la región pélvica, incluyendo zonas de hipodensidad sugestivas de colecciones líquidas en regiones periuterina y perianexial izquierdas, con útero y regiones anexiales englobadas en la afectación; dicha afectación contacta de forma multifocal con región rectosigmoidea, con ligero engrosamiento parietal asociado; se aprecian también varias asas de delgado en contigüidad con la afectación pélvica, con probable afectación secundaria, sin distensión retrógrada significativa que sugiera repercusión obstructiva. Extensión anterosuperior de las áreas de densidad de partes blandas hacia pared abdominal anterior, con ligero engrosamiento e hiperrealce en músculo recto anterior derecho, sugestivo de afectación secundaria (fig. 3).
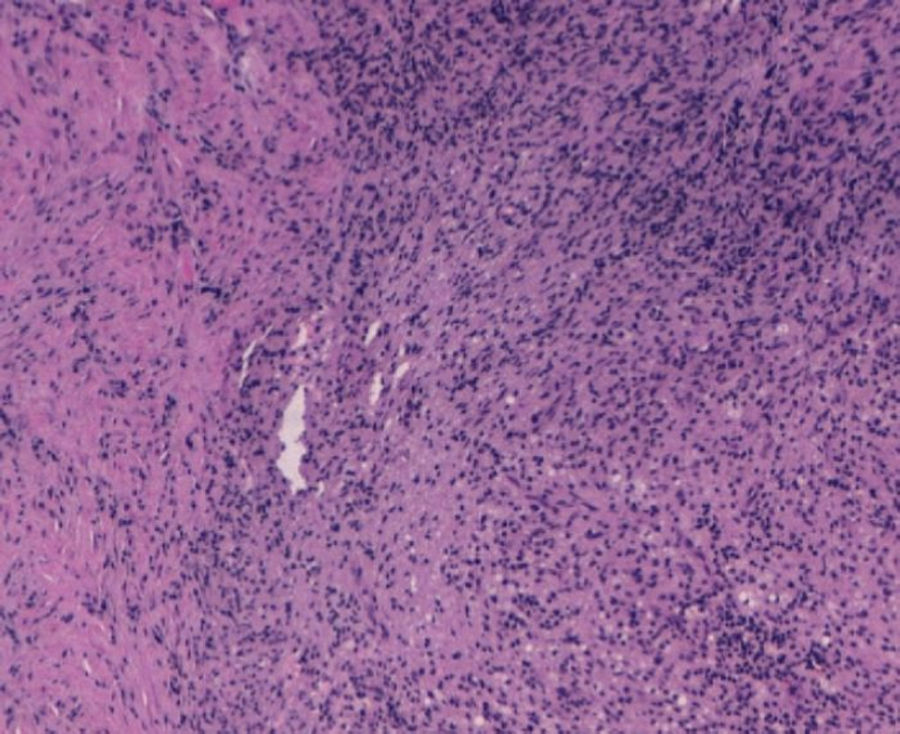
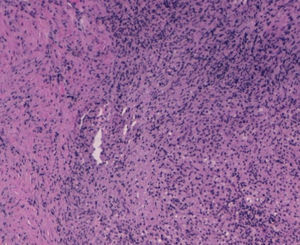
Con el diagnóstico de sospecha por el informe de tomografía axial computada de extensa afectación en región pélvica de naturaleza inflamatoria-infecciosa, de probable dependencia ginecológica, se decide laparotomía exploradora. Previo a la intervención se realiza cateterización ureteral por compromiso del uréter por la inflamación, más evidente en el lado izquierdo, con nefropatía obstructiva aguda izquierda. Durante la laparotomía se observa tumoración de consistencia pétrea de aproximadamente 8×10 cm y 5 cm de grosor afectando a todas las capas de pared abdominal, desde región periumbilical hacia fosa ilíaca derecha, englobando colon y un asa de delgado en la cara peritoneal. En ovario izquierdo se visualiza otra tumoración de aproximadamente 6×7 cm, de similares características, íntimamente en contacto con pared uterina izquierda y rectosigma. Sin otros implantes en el resto de cavidad peritoneal. Se toman biopsias de pared abdominal en la zona que parece infiltrada por tumor con resultado en biopsia intraoperatoria de «inflamatorio» y «células malignas de origen mesotelial o célula pequeña». Se envía a Microbiología escaso material purulento no maloliente que se obtiene al incidir sobre fascia (fig. 4).
Con el convencimiento de que se trata de una carcinomatosis peritoneal de origen primario desconocido, y las dificultades tan grandes que supondría la resecabilidad del tumor que infiltra toda la pared abdominal, se decide terminar la intervención sin realizar histerectomía ni anexectomía, recogiendo previamente múltiples biopsias.
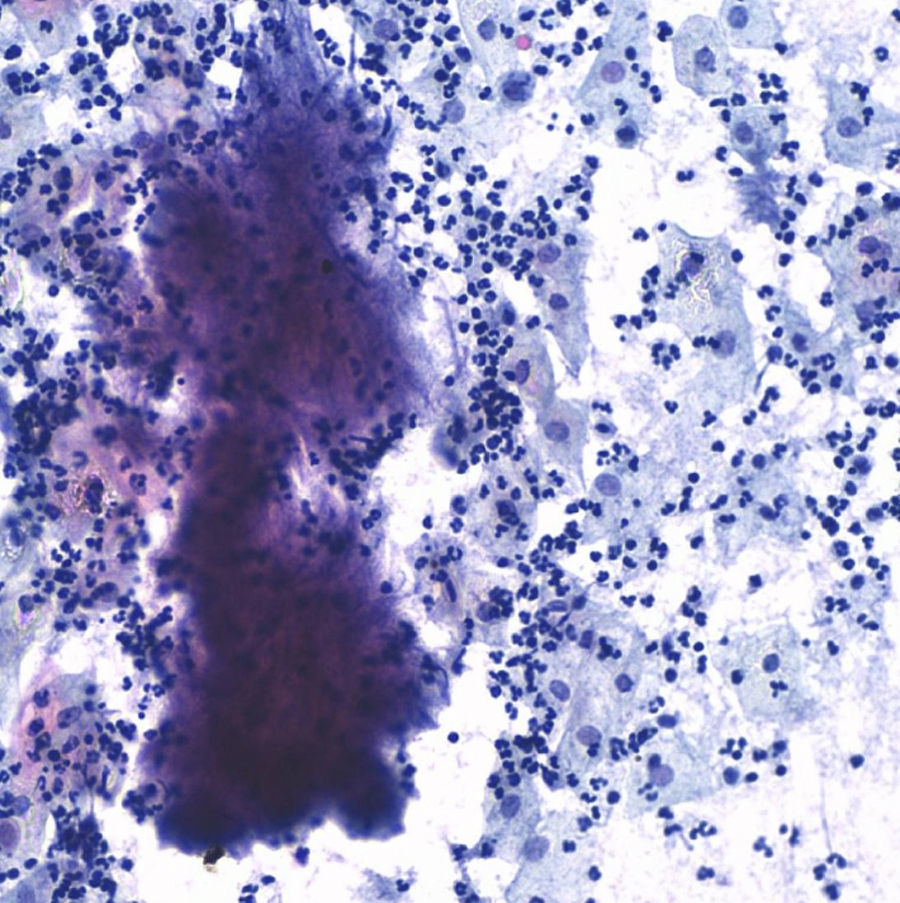
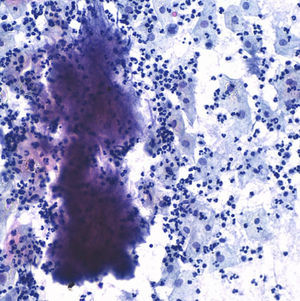
El postoperatorio evoluciona de forma tórpida, con picos febriles y cuadro seudooclusivo, por lo que se instaura tratamiento antibiótico con amoxicilina-clavulánico por vía intravenosa, con lo que cede la hipertermia. Cuatro días tras la intervención llega resultado de citología cervicovaginal tomada 15 días antes con resultado de «negativa para lesión intraepitelial, flora bacteriana compatible con Actinomyces» (fig. 5).
Revisando bibliografía se hallan varios casos en la literatura médica similares al nuestro, de grandes tumores pélvicos o en pared abdominal que simulaban procesos malignos y se trataban de infecciones por Actinomyces. En espera de los resultados de las biopsias y cultivos tomados durante la intervención, se pasa el tratamiento antibiótico a penicilina G sódica 3,000,000/4 horas intravenosa. La evolución desde ese momento empieza a ser mejor, lenta pero progresivamente se recupera el peristaltismo intestinal, la paciente empieza a tolerar alimentos, desaparece la fiebre y el dolor abdominal, mejoran los resultados de laboratorio, de manera que 12 días después de la intervención en la ecografía vaginal el tumor anexial izquierdo ha reducido a 4 cm, y la de pared abdominal a 4×7 cm, mientras que la tomografía axial computada demuestra disminución de la ocupación irregular de partes blandas en región pélvica, y regresión de los síntomas sugestivos de nefropatía en riñón izquierdo.
Los resultados de las doce biopsias tomadas resultan negativos para malignidad en su lectura definitiva, y se describen como «necrosis e inflamación aguda con histiocitos» sin hallazgos de Actinomyces. Los cultivos vaginales, de aspirado endometrial y de cultivo peritoneal resultan también negativos, hallándose únicamente crecimiento lento y escaso de Peptostreptococcus especies en líquido peritoneal sensible a penicilina y amoxicilina.
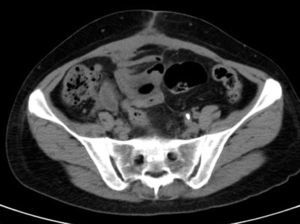
Dada la espectacular mejoría clínica desde que se comenzó el tratamiento con penicilina, habiéndose descartado células malignas en las biopsias definitivas y con el único hallazgo de Actinomyces en la citología cervico-vaginal, se considera el cuadro como una actinomicosis pélvica y se decide mantener tratamiento con penicilina por vía intravenosa un mes, y amoxicilina oral seis meses. La paciente recibe el alta hospitalaria al mes de la intervención y se continúan controles, con desaparición completa de las lesiones radiológicas a los dos meses de la intervención. Nueve meses después, la paciente permanece asintomática, sin evidencia ecográfica de tumoraciones abdominales y con citología cervical negativa para Actinomyces (fig. 6).
DiscusiónLa actinomicosis es una enfermedad crónica, supurativa y granulomatosa, causada por bacterias del género Actinomyces, la más frecuente Actinomyces israelii, comensal habitual de la orofaringe, tracto digestivo y aparato genital femenino. El ser humano es el reservorio único de Actinomyces, no existe transmisión persona-persona, ni animal-persona del agente5. El establecimiento de la enfermedad puede requerir la presencia de otras bacterias que actúan como copatógenos6, como en nuestro caso fue el hallazgo de Peptostretococcus en el cultivo peritoneal.
Tradicionalmente se consideraba la actinomicosis pélvica como secundaria a una infección intraabdominal, como la apendicitis. Actualmente la asociación de la actinomicosis con el uso de DIU se ha convertido en el origen reconocido de la enfermedad abdomino-pélvica hasta en un 81% de los casos7, aumentando la frecuencia de la colonización de forma exponencial al tiempo de la inserción del DIU, sobre todo a partir de los 4 años8,9. Aproximadamente el 25% de los DIU están colonizados por especies del género Actinomyces y de estos del 2 al 4% desarrollan en última instancia infecciones graves10.
La ecografía puede ser útil en el diagnóstico cuando la infección está avanzada y con abscesos pélvicos, pero muchas veces las imágenes pueden simular procesos neoplásicos. La tomografía axial computada en este caso tiene más resolución y puede confirmar la naturaleza no maligna del proceso, evitando innecesarias cirugías11. En nuestro caso la exploración clínica y ecográfica presuponían un origen neoplásico, mientras que la tomografía axial computada informaba de un proceso infeccioso.
El cultivo de Actinomyces tiene varias limitaciones: requiere de la obtención de pus o tejidos que deben ser transportados en medio de cultivo anaerobio y ser procesado inmediatamente, y aún así puede ser negativo hasta en un 76% de los casos12. Los gránulos de azufre se ven en el pus solo en un 50% de los casos13 y el diagnóstico se hace preoperatoriamente en menos del 10% de los pacientes debido al bajo índice de sospecha, su inusual presentación y la dificultad en el cultivo de Actinomyces14.
Debido a la intensa fibrosis y escasa vascularización de los abscesos actinomicóticos, la infección tiene que ser tratada con antibiótico de forma prolongada6, por lo que la mayoría de los autores recomiendan entre 6 y 12 meses. El antibiótico de elección es la penicilina, a dosis de 10-20 millones U/día por vía intravenosa durante 4-6 semanas, seguida de penicilina por vía oral a dosis de 30 mg/kg/día7,15, o amoxicilina8. El régimen exacto de tratamiento debe ser individualizado según la localización de la infección, la gravedad de la enfermedad, y la respuesta del paciente al tratamiento, siendo necesarios los controles clínicos y radiológicos para confirmar la resolución del caso14. Así, en nuestro caso decidimos continuar únicamente 6 meses por la espectacular mejoría inicial del cuadro clínico con la penicilina, y la ausencia de lesiones radiológicas a los tres meses de tratamiento.
La necesidad de completar el tratamiento antibiótico con el drenaje quirúrgico de los abscesos es controvertida. Aunque hay autores que defienden la resección de la totalidad del tejido afecto15, esto requiere en muchos casos cirugías muy agresivas y mutilantes, con posibilidad de complicaciones muy serias, que se pueden evitar si el tratamiento antibiótico es efectivo, como fue en nuestro caso. En un principio se planteó la posibilidad de una reintervención para realizar la resección de la tumoración abdominal y posiblemente una histerectomía con doble anexectomía, esta idea se desechó al comprobar la completa remisión de las lesiones en las pruebas de imagen. En cualquier caso, la cirugía por sí sola no es curativa por lo cual siempre se requiere el uso prolongado de antibióticos9.
ConclusionesLa actinomicosis pélvica y de pared abdominal asociada al uso de DIU puede simular una enfermedad neoplásica por lo que con frecuencia es intervenida quirúrgicamente. Sin embargo, si el diagnóstico de actinomicosis se sospecha preoperatoriamente, puede ser tratada de forma satisfactoria únicamente con antibióticos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.