En los años ochenta comenzaron los intentos para eliminar la vesícula biliar de manera no quirúrgica, aplicando químicos, calor o láser para eliminar su mucosa y reducirla a una cicatriz inocua. El objetivo de este trabajo es determinar si con la aplicación de láser de diodo se puede realizar una ablación completa de este órgano.
Material y métodosSe dividieron 30 conejos en tres grupos de 10 animales. Se accedió quirúrgicamente a la vesícula biliar, y se aplicó láser diodo de 980nm endoluminalmente a través de una fibra óptica hasta lograr su retracción. En uno de los grupos controles se usó etanol como esclerosante más cola de fibrina para obturar la luz vesicular y en el restante solución fisiológica. A los 65 días se sacrificaron los animales y se observó el resultado del procedimiento macroscópica e histológicamente evaluando la presencia de luz vesicular remanente, la fibrosis, y áreas de reepitelización. Análisis estadístico: test de Fisher.
ResultadosOcho de las vesículas tratadas con láser desaparecieron dejando una pequeña cicatriz subhepática. No hubo complicaciones intra- ni postoperatorias. En el grupo del etanol el resultado fue exitoso solo en un caso, con solución fisiológica no hubo ablación. La comparación de los resultados demostró una diferencia significativa favorable al grupo tratado con láser en comparación con el de etanol más cola de fibrina (p<0,0055) y el de solución fisiológica (p<0,0007).
ConclusionesEn este modelo experimental fue posible la ablación de la vesícula biliar usando láser de diodo.
Attempts to remove the gallbladder by non-surgical means began in the 1980's, by applying chemicals, heat or laser to remove its mucosa and reduce it to an innocuous scar. The aim of this work is to determine whether complete ablation of this organ is possible using total ablation by applying a diode laser.
Material and methodsThirty rabbits were divided into 3 groups of 10 animals. The gallbladder was surgically accessed and a 980nm diode laser was applied endoluminally using fibre optics until it shrunk. Ethanol was used as a sclerosing agent plus a fibrin tail to seal the gallbladder lumen in one of the control groups, and a physiological solution was used in the rest. The animals were slaughtered at 65 days and the results of the procedure were observed macroscopically and histologically, evaluating the remains of the gallbladder lumen, fibrosis, and areas of re-epithelialisation. Statistical analysis was made using the Fisher test.
ResultsEight of the gallbladders treated by laser disappeared leaving a small sub-hepatic scar. There were no complications during or after surgery. The results were successful in only case in the ethanol group, and there was no ablation with physiological solution. The comparison of the results showed a significant positive difference in the group treated with laser compared to those with ethanol plus fibrin tail (P<.0055) and the physiological solution (P<.0007).
ConclusionsAblation of the gallbladder using a diode laser was possible in this experimental model.
La ablación no quirúrgica de la vesícula biliar (VB) comenzó a ensayarse en la década de los ochenta del siglo pasado1. Trabajos experimentales1,2 y clínicos3,4 intentaron la mucoclasia y posterior esclerosis empleando químicos1–4, calor5 y láser6–11.
Kleiman usó un láser de CO2 para vaporizar la mucosa vesicular6 desarrollando posteriormente un procedimiento que denominó «láser colecistoesclerosis colecistoscópica»7,8. Girard empleó YAG láser para obturar el conducto cístico9,10. Visuri aplicó Er:YAG láser al epitelio de VB de perros de la pradera11.
El intento de la ablación no quirúrgica de la VB quedó relegado con la aparición de la colecistectomía videolaparoscópica, que se transformó en el gold standard del manejo de la litiasis vesicular12. En años recientes se ha retomado la búsqueda de procedimientos aún menos invasivos, por ejemplo el NOTES13. El concepto técnico ideal implica un método que no necesite recurrir a la anestesia general, que se pueda realizar ambulatoriamente, que no dañe el manto musculoaponeurótico abdominal y por ende no genere dolor, alteraciones estéticas ni restricciones físicas postoperatorias14.
En el presente trabajo estudiamos la acción del diodo láser de 980 nanómetros sobre la VB del conejo, que es el empleado para el tratamiento endoluminal de las venas varicosas.
Material y métodosTreinta conejos neozelandeses macho de 3 a 4kg, de 4 meses de edad fueron utilizados en el presente trabajo, distribuidos en tres grupos de diez animales cada uno. El estudio fue aprobado por el Comité de Bioética del Hospital Nacional de Clínicas.
Todos los animales fueron anestesiados con ketamina (30mg/kg) y diazepam (3mg/kg) intramuscular más infiltración de la pared con lidocaína al 2%. Se usó cefalotina IM en dosis de 20mg/kg como profilaxis antibiótica. Se accedió a la cavidad abdominal por una incisión subcostal. El conducto cístico fue disecado y ocluido con un clamp vascular delicada. La VB se puncionó con Abbocath N° 18 y se aspiró la bilis.
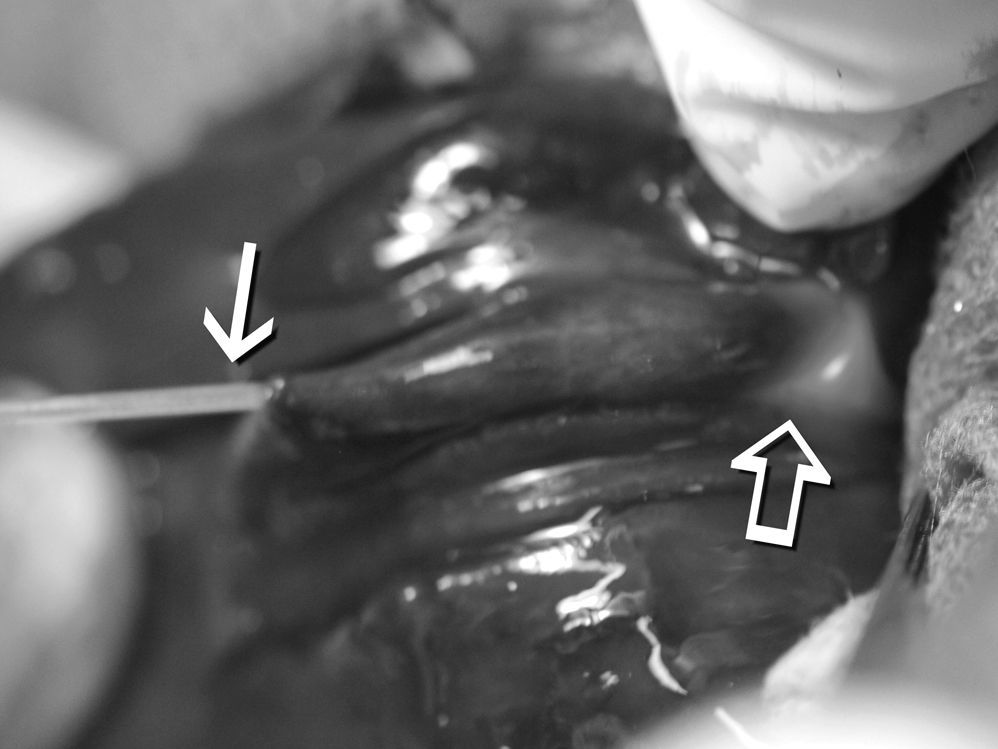
En el grupo tratado con láser se introdujo la fibra óptica de 600 micrones. El láser usado fue el de diodo In Ga As P de 980nm (Novadiode 980 Synus Laser de Orlight Laser, Argentina) (fig. 1). El mismo se aplicó en la desembocadura del cístico y posteriormente a lo largo de la vesícula con pulsos de un segundo a una potencia de 7 Watts. Se repitieron los pulsos hasta lograr el colapso de la VB (fig. 2).
A un segundo grupo se le inyectó etanol al 95% hasta llenar la vesícula, aspirando el contenido a los 10 minutos y se lavó con solución fisiológica. Posteriormente se inyectó cola de fibrina (Tissucol® 0,5) y se aspiró para colapsar la vesícula. Se extrajo el clamp. Se usó este grupo como control debido a que en la mayor parte de los trabajos de escleroterapia de la VB se utiliza alcohol como esclerosante.
Al tercer grupo control se le inyectó en la VB solución fisiológica, que luego se aspiró. Se cerró el orificio con una jareta de polipropileno 7/0.
El cierre de la pared abdominal se realizó con surget de poliglactina (Vicryl 2/0) y la piel con surget del mismo tipo de hilo. El procedimiento duró en todos los grupos un promedio de 35 minutos. Se controló la evolución postoperatoria. A los 65 días se sacrificaron los animales (tiempo estimado como suficiente para comprobar si se produjo la mucoclasia completa con posterior fibrosis y desaparición de la luz vesicular), usando diazepam (5mg/kg) IM para sedación y posterior inyección EV de pentobarbital sódico (200mg/kg). Se extrajo la VB, el tejido hepático adyacente y la vía biliar principal para su estudio histológico.
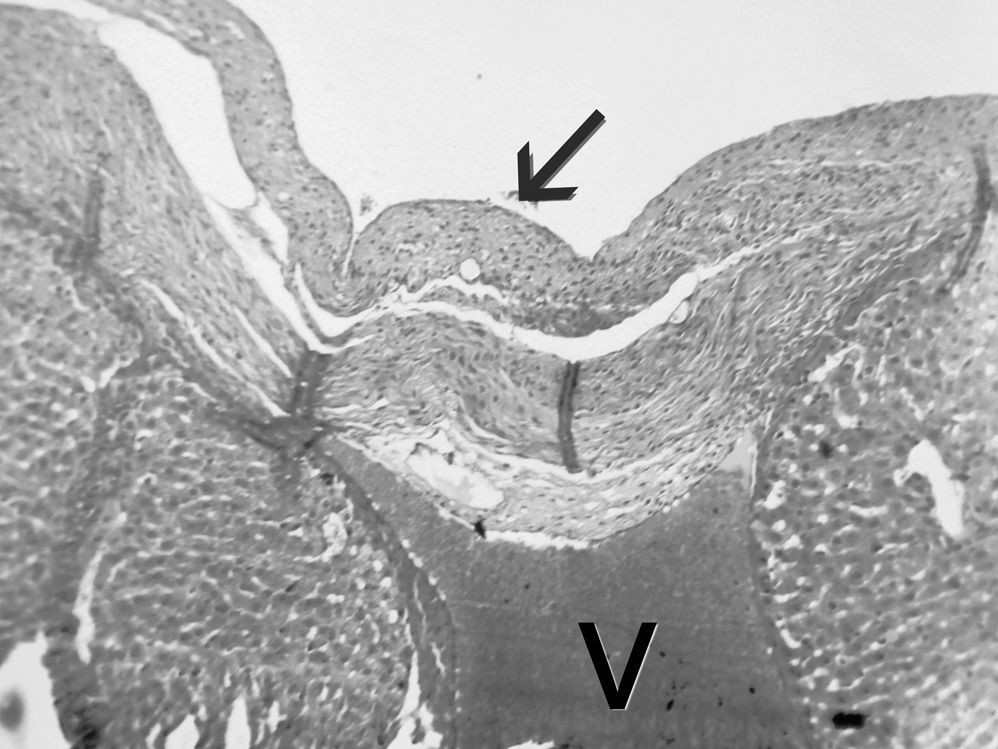
Estudio anatomopatológico: macroscopia de la pieza operatoria. Estudio microscópico con coloración de hematoxilina eosina. Evaluación de la fibrosis producida, búsqueda de quistes mucinosos, áreas de reepitelización y de lesiones en la mucosa de la vía biliar principal.
Análisis estadístico: test de Fisher comparando el grupo problema con los dos testigos. Se consideró significativo un p<0,05. Software utilizado: GraphPad Prism 5.0.3 (GraphPad Software, Inc., California, USA).
ResultadosNo hubo muertes por anestesia o en el postoperatorio. Los animales evolucionaron bien, perdiendo peso los dos primeros días, y a lo largo del mes siguiente se registró una actividad normal y aumento constante de peso, hallándose todos los animales en óptimo estado al momento de ser sacrificados. La cavidad presentó en algunos casos de los tres grupos adherencias laxas. No se apreció lesión macroscópica ni microscópica en el hígado que rodea la VB ni en la vía biliar principal. Hubo una eventración en el grupo en el que se usó alcohol.
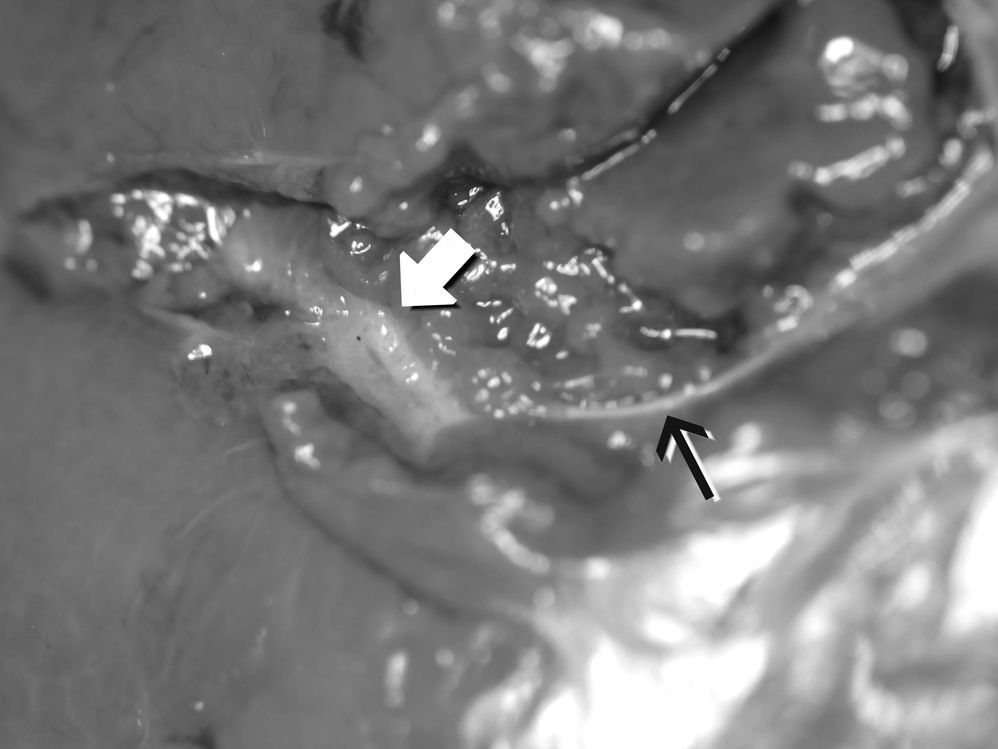
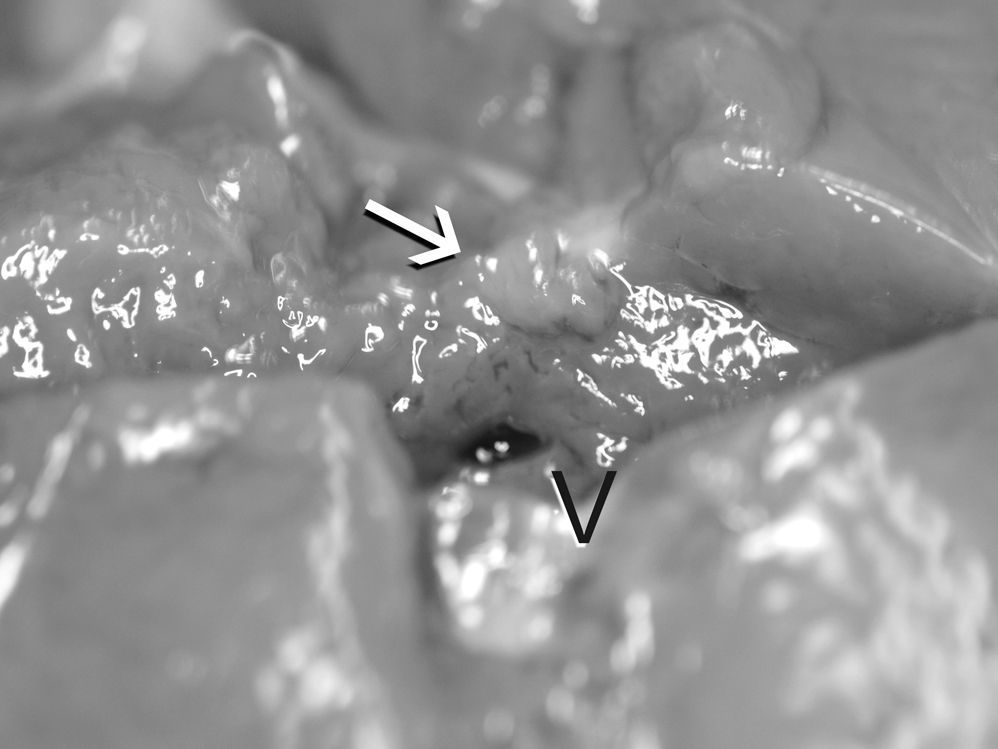
Ocho de las vesículas tratadas con láser desaparecieron dejando una pequeña cicatriz subhepática (figs. 3-5). En estos casos el estudio histológico halló la VB reemplazada por tejido fibroso, sin vestigios de células epiteliales. En los 2 casos restantes el infundíbulo siguió patente a lo largo de 2 a 3mm, con epitelio viable y contenido biliar, resultando esclerosado solo el fondo y cuerpo.
En el grupo tratado con etanol el procedimiento fue exitoso en un animal, en 5 casos quedaron quistes de retención debido a mucosa remanente vital con capacidad secretora y en 4 la ablación fue incompleta quedando un resto vesicular con bilis. El grupo con solución fisiológica mostró solo adherencias en la zona de la punción y cierre, con vesículas de paredes normales.
El análisis estadístico de los resultados demostró una diferencia significativa favorable al grupo tratado con láser en comparación con los testigos: solución fisiológica (p<0,0007) y etanol más cola de fibrina (p<0,0055).
DiscusiónDestruir la mucosa vesicular es difícil, ya que es muy resistente y tiene gran capacidad de regeneración a partir de epitelio vital remanente o por la continuidad con la mucosa del cístico2. Cuando la mucoclasia es incompleta, las células epiteliales se reproducen y terminan con la restitución de la mucosa, o con la formación de nidos de epitelio que generan quistes de contenido mucoide. En la VB del ser humano, con senos de Aschoff-Rokitansky que se introducen en las capas más externas, la posibilidad de dejar células viables es mayor15. A pesar de que la VB del conejo no es igual a la vesícula humana, este animal ha sido usado como modelo en varias publicaciones1,2,16.
Hallamos 6 trabajos en la literatura en los que se empleó láser sobre la mucosa vesicular6–11.
Girard utilizó láser en dos estudios consecutivos, pero solo con la finalidad de obturar el conducto cístico9. Recurrió al YAG láser, cuya longitud de onda es de 2,1 micrómetros, y es absorbido por el agua intracelular, con una penetración tisular de 0,5mm. Logró termocoagular el conducto cístico e intentó la escleroterapia con etanol y tetradecilsulfato de sodio10. El procedimiento fue efectivo para obturar rápida y definitivamente el conducto cístico, pero no obtuvo buenos resultados con las sustancias esclerosantes usadas (solo un éxito sobre 10 cerdos).
Visuri aplicó Er:YAG láser al epitelio de VB de perros de la pradera (animales que, como el ser humano, pueden generar litiasis vesicular) con la intención de disminuir la formación de cálculos vesiculares11, no para eliminar el órgano.
Los trabajos de Kleiman en animales y humanos con CO2 láser de 50 Watts son los únicos comparables al presente. En 4 cerdos primero ligó el cístico y aplicó posteriormente láser para vaporizar la mucosa6. Más tarde desarrolló un procedimiento original con un acceso quirúrgico mínimo a través de la pared abdominal para abordar la VB endoluminalmente («láser colecistoesclerosis colecistoscópica»). Luego de la aplicación del láser obturó la luz vesicular con cola de fibrina, maniobra que rescatamos en el presente trabajo7,8. Tuvo éxito en cuatros cerdos y en dos humanos, con resultados muy buenos, pero no presentó grupos control y el número de casos fue exiguo.
Nosotros recurrimos a un tipo de láser distinto, utilizado con buenos resultados en flebología para generar destrucción endotelial y esclerosis de trayectos varicosos, fundamentalmente en venas safenas insuficientes17. Este láser es luz coherente a una frecuencia que es absorbida fundamentalmente por la hemoglobina (980nm), generando calor que produce lesión tisular (fototermólisis)18. Durante la aplicación comprobamos una elevación de la temperatura en la superficie de la VB, pero como el procedimiento se realizó a cielo abierto, el calor no se transmitió a otros órganos abdominales, como el duodeno o colon, donde quizás podría producir lesiones térmicas que llevaran a una perforación de los mismos, riesgo similar al observado en los intentos de «termocolecistectomía»5. El uso de frecuencias absorbidas por el contenido celular de agua (1.470nm), con menor penetración tisular podría ofrecer mayor seguridad19. No comprobamos en ningún caso perforación intraoperatoria ni postoperatoria de la VB, destacando que en 8 casos de 10 se logró la ablación completa del órgano. En los 2 restantes, es posible que por el pequeño diámetro del cístico del conejo no se haya podido lograr una completa obliteración al no poder introducir la fibra óptica, lo que permitió un reflujo temprano de bilis y continuidad con el epitelio biliar, que llevó a la reepitelización de una pequeña porción de la VB cercana al cístico. A diferencia del grupo testigo con alcohol, no se usó cola de fibrina para colapsar la luz vesicular, confiando en la acción obliterante del láser sobre el conducto cístico.
La aplicación clínica de la ablación no quirúrgica de la VB deberá tener en cuenta la resolución de la litiasis. Los cálculos presentes en la VB se pueden disolver usando fármacos por vía oral (ácido ursodesoxicólico)20 o recurriendo a solventes de contacto muy eficientes, como el metil tert-butil éter (MTBE)21 o el etil propionato22. También pueden fragmentarse o destruirse mecánicamente por ondas de choque externas (litotripsia extracorpórea)23, con litotriptores mecánicos24, por ondas electrohidráulicas transmitidas por contacto directo con los cálculos25 o con láser26. Incluso hay un estudio que deja los cálulos in situ27 durante el tratamiento mucoclásico. La eliminación de los cálculos no ha sido tenida en cuenta en el presente trabajo.
Un problema potencial de la escleroterapia vesicular es que un porcentaje no despreciable de pacientes puede albergar un cáncer de vesícula no advertido en los estudios preoperatorios (carcinoma vesicular incidental)28, y es criticable dejar una posible lesión neoplásica sin extirpar. Una manera de subsanar esta situación podría ser el análisis citológico de la bilis29 antes de completar el procedimiento.
En este modelo experimental, el uso de diodo láser para eliminar la mucosa vesicular y lograr la esclerosis fue efectivo y seguro. No obstante se deberá avanzar realizando trabajos con un modelo animal con una VB más cercana a la del ser humano, como el cerdo, que por su tamaño permitirá ejecutar el procedimiento percutáneo completo. El presente estudio solo pretende, como paso previo, observar el efecto de un tipo de láser sobre la mucosa vesicular sana de un animal pequeño.
Luego de más de veinte años de la introducción de la videolaparoscopia en el tratamiento de la litiasis vesicular, y a pesar de sus excelentes resultados, la inquietud por desarrollar técnicas aún menos invasivas ha tomando nuevo impulso. Puede ser la oportunidad de retomar el intento de ablación no quirúrgica de la VB e intentar desarrollar un método poco invasivo que en un solo paso elimine endoluminalmente el órgano enfermo, sin tener que recurrir a la anestesia general, ni abrir cavidades, sin disecar estructuras usando técnicas quirúrgicas complejas como el NOTES. No obstante el camino para llegar a este objetivo, comenzado en los años ochenta e interrumpido, aún no ha avanzado más allá de su fase inicial.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.