La utilización del ácido láctico como marcador de hipoperfusión oculta y su relación con el fracaso multiorgánico (FMO) y/o la mortalidad están sujetas a debate.
Material y métodoEstudio prospectivo incluyendo pacientes politraumatizados mayores de 16a ingresados en el área de críticos. Se registra el ácido láctico inicial y a las 24h del traumatismo relacionándolo con la morbimortalidad de los pacientes.
ResultadosSe incluyen en el estudio 342 pacientes con un injury severity score medio de 24,1. Los pacientes que sobreviven tienen un ácido láctico inicial y a las 24h del traumatismo de 27,8 y 17,9 (valores normales inferiores a 22mg/dl), elevándose a 36,5 y 40,2 en los que mueren. No existen diferencias entre el ácido láctico inicial en los pacientes con y sin FMO, elevándose a las 24h en los que presentan FMO (17,8 vs 26,7).
Los pacientes con un ácido láctico que empeora o se mantiene patológico en 24h tienen mayor mortalidad que cuando se mantiene bien o mejora (25%-17,1% vs 6,3%-0,8%), aumentando también el porcentaje de pacientes con FMO (40,6%-32,8% vs 14,9%-11,1%).
En pacientes hemodinámicamente estables, también existe mayor mortalidad cuando el ácido láctico empeora o se mantiene patológico en las primeras 24h (23,8%-19,2% vs 8,8%-0%), así como mayor porcentaje de FMO (38,1%-26,9% vs 10,9%-7,6%).
ConclusionesLa evolución del ácido láctico en las primeras 24h del politraumatismo tiene relación con la mortalidad y el FMO, incluso cuando el paciente está hemodinámicamente estable.
The use of lactic acid as marker of occult hyperfusion and its relationship with multiorgan failure (MOF) and/or mortality is a subject of debate.
Material and methodA prospective study was conducted on multiple injury patients over 16 years of age in critical care areas. The lactic acid was measured at the beginning and at 24hours of the trauma and associating it with the patient morbidity and mortality.
ResultsA total of 342 patients, with a mean injury severity score of 24.1, were included. The patients who survived had an initial, and 24hours after the trauma, lactic acid of 27.8mg/dl and 17.9mg/dl, respectively, (normal values less than 22mg/dl), increasing to 36.5mg/dl and 40.2mg/dl, respectively, in those who died. There were no differences between the initial lactic acid in patients with and without MOF, being increased at 24hours in those who had MOF (17.8 vs 26.7).
The patients with a lactic acid that got worse or remained abnormal at 24hours had a higher mortality than those in which it remained the same or improved (25% - 17.1% vs 6.3% - 0.8%), with the percentage of patients with MOF also increasing (40.6% - 32.8% vs 14.9% - 11.1%).
In haemodynamically stable patients, there was also a higher mortality when the lactic acid got worse or remained abnormal in the first 24hours (23.8% - 19.2% vs 8.8% - 0%), as well as a higher percentage of MOF (38.1% - 26.9% vs 10.9% - 7.6%).
ConclusionsThe lactic acid results in the first 24hours of the multiple injury patient are associated with mortality and MOF, even when the patient is haemodynamically stable.
El trauma es la principal causa de muerte en los países desarrollados antes de los 45 años de edad, y la cuarta causa de mortalidad global1. El fracaso multiorgánico es la causa más frecuente de muerte entre los traumáticos que sobreviven a la lesión inicial2.
La hipoperfusión tisular es el producto de un desequilibrio entre la demanda de oxígeno y el aporte de este. Cuanto más severa sea esta hipoperfusión, existe mayor número de complicaciones y de mortalidad3–10.
El ácido láctico sérico es producto de la glucólisis aeróbica y de la glucólisis anaeróbica. La primera produce ácido láctico en tejidos bien oxigenados mediante la bomba ATPasa-Na+-K+ en la membrana celular del músculo esquelético, bomba que es estimulada por múltiples respuestas a la agresión como la traumática5,11,12.
En condiciones anaeróbicas (estados hipóxicos), se genera ácido láctico como consecuencia de la acumulación progresiva de piruvato, por incremento de su síntesis (producto de la glucólisis anaeróbica) y reducción de su degradación (inhibición de su conversión a acetil-coenzima A y posterior oxidación mitocondrial en el ciclo de Krebs)5,7,11,12. Por este motivo, la elevación del ácido láctico en enfermos politraumatizados se considera un marcador de la hipoperfusión e hipoxia tisular. La producción de ácido láctico durante la hipoxia tisular causa acidosis metabólica con graves consecuencias para estos pacientes metabólicamente lábiles.
Los marcadores clásicos de la estabilidad hemodinámica son las características cutáneas, la frecuencia cardíaca, la tensión arterial y la diuresis3,6,13. Cuando estos marcadores son normales y por lo tanto existe una situación de normalidad hemodinámica, el ácido láctico puede ser un buen marcador de la hipoperfusión tisular oculta, hipoperfusión que aún no es capaz de alterar los marcadores clásicos de la estabilidad hemodinámica pero que produce un mayor riesgo de fracaso multiorgánico y de mortalidad3,4,14,15.
La utilización clínica del ácido láctico como marcador de hipoperfusión oculta y su relación con el fallo multiorgánico y/o mortalidad están sujetas a debate. Aunque la mayoría de los autores defienden una relación entre el ácido láctico elevado inicialmente y la mortalidad5,11,12, existen escasos trabajos que demuestren la relación entre el ácido láctico elevado inicialmente y la aparición de fallo multiorgánico13,15. Distintos estudios conceden valor pronóstico a la persistencia de un ácido láctico elevado en las primeras 24h del traumatismo para la aparición de fallo multiorgánico y/o mortalidad3,4,6,13,15; otros trabajos niegan esta relación pronóstica, sobre todo en cuanto a la aparición del fallo multiorgánico5,11.
El objetivo del estudio es confirmar si los niveles elevados de ácido láctico y su persistencia a las 24h del traumatismo se relacionan con la mortalidad y con la aparición de fallo multiorgánico en el paciente politraumatizado.
Material y métodosSe incluyen en el trabajo 342 pacientes politraumatizados ingresados en el área de críticos desde marzo de 2006 hasta abril de 2010. Los datos estudiados se recogen de forma prospectiva en una base de datos diseñada en formato protegido en Access para evitar entrada de valores erróneos o fuera de rango. En todo momento se sigue la Ley Orgánica de Protección de Datos Personales. Para este trabajo, se analizan de manera retrospectiva los datos al ingreso de: edad, injury severity score (ISS)16, tensión arterial, frecuencia cardíaca, escala de coma de Glasgow (GCS), así como el nivel de ácido láctico sanguíneo inicial y a las 24h. En los datos de seguimiento, se han controlado como variables de resultado la muerte hospitalaria del paciente y el fallo multiorgánico.
La población seleccionada para el estudio será todo aquel politraumático (definido como aquel que activa el código de politraumático de nuestro hospital, basado en el Advanced Trauma Life Support, [ATLS]17), paciente mayor de 16 años que ingresa en el área de críticos o que ha sido éxitus antes de su ingreso en esta área.
La presencia de fallo multiorgánico se define según la propuesta de Knaus et al. modificada en 1989 para el fallo cardiovascular, respiratorio, renal y hematológico, mientras que el fallo hepático y gastrointestinal está definido por Fry y Deitch en 1980 (tabla 1)18,19 Se considera que aparece fallo multiorgánico cuando aparece fallo en 2 o más parénquimas.
Definición de fallo multiorgánico
| Fallo cardiovascular | Frecuencia cardíaca ≤54 latidos por minuto |
| Presión arterial media ≤49mmHg | |
| Taquicardia ventricular, fibrilación o ambos | |
| pH sanguíneo ≤7,24 con PaCO2 ≤49mmHg | |
| Fallo respiratorio | Frecuencia respiratoria ≤5 inspiraciones/minuto o ≥49 respiraciones/minuto |
| PaCO2 ≥50mmHg | |
| AaDO2 ≥350mmHg | |
| Dependencia de un ventilador en el cuarto día de fallo orgánico | |
| Fallo renal | Diuresis ≤479ml/24h o ≤149ml/8h |
| BUN ≥100mg/dl | |
| Creatinina ≥2mg/dl | |
| Fallo hematológico | Leucocitos ≤1.000/mm3 |
| Plaquetas ≤20.000/mm3 | |
| Hematocrito ≤20% | |
| Fallo hepático | Bilirrubina ≥3mg/dl |
| GOT ≥2 veces la normalidad | |
| INR ≥1,5 | |
| Sangrado gastrointestinal que requiere transfusión de ≥1 concentrados de hematíes |
Se han considerado variables dependientes la muerte y el fallo multiorgánico. El resto se consideran variables independientes. Concretamente, se buscó especialmente testar el valor del ácido láctico al ingreso, el ácido láctico a las 24h y la variación del ácido láctico como variables independientes principales. Los valores normales de ácido láctico en nuestro hospital oscilan entre 5 y 22mg/dl. Un paciente está hemodinámicamente normal si su tensión arterial sistólica es igual o superior a 100mmHg y su frecuencia cardíaca es inferior a 100 latidos por minuto17.
Análisis estadísticoLos datos se presentan como media y desviación estándar en las variables continuas, y como porcentajes en las categóricas. Para el estudio univariante se ha utilizado la t de Student en variables continuas y la Chi cuadrado en categóricas. Se ha utilizado el test de Mantel-Haenszel en categóricas ordenadas.
Se ha intentado obtener un modelo predictivo que permita adelantar cuáles son los pacientes con mayor probabilidad de muerte. Para ello, se ha utilizado la regresión logística.
El modelado se realizó según la técnica descrita por Hosmer y Lemeshow20 y Domènech21. A partir del modelo máximo, mediante inclusión secuencial, exclusión secuencial y regresión paso a paso, se obtienen diversos modelos. En una segunda etapa, se fijan en el modelo las variables que los anteriores análisis han detectado como más importantes y se van añadiendo de forma controlada las restantes variables. Es importante insistir en que la decisión de incluir o excluir variables no se basa en el valor p como único criterio. Toda variable que producía un cambio relevante en algunos coeficientes era dejada en el modelo por motivos de ajuste, aunque su coeficiente de regresión no fuera significativo. En una tercera etapa se incluían términos de interacción, en este caso siempre basados en su significación estadística21. Se han usado todas las variables recogidas para constituir el modelo (edad, ISS, tensión arterial y frecuencia cardíaca al ingreso, GCS al ingreso, nivel de ácido láctico sanguíneo inicial y a las 24h).
Finalmente, se ha utilizado la curva ROC para delimitar la precisión final del modelo.
ResultadosEntre marzo de 2006 y abril de 2010 se han registrado 529 pacientes politraumatizados mayores de 16 años que han ingresado en el área de críticos o han sido éxitus antes de las 24h del traumatismo. De estos, en 342 casos tenemos datos completos para el estudio que se pretende. La mortalidad de esta población fue del 8,5% (29 de 342).
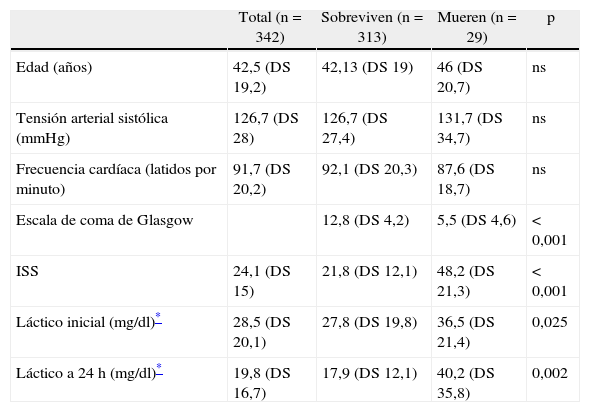
La tabla 2 recoge los datos clínicos de la subpoblación de estudio y de la comparación univariante entre los pacientes que han muerto y que han sobrevivido. Los pacientes que fallecen presentan una escala de coma de Glasgow más baja, un ISS más alto y una determinación de ácido láctico inicial y a las 24h mayores que aquellos que sobreviven.
Análisis univariante de la mortalidad
| Total (n=342) | Sobreviven (n=313) | Mueren (n=29) | p | |
| Edad (años) | 42,5 (DS 19,2) | 42,13 (DS 19) | 46 (DS 20,7) | ns |
| Tensión arterial sistólica (mmHg) | 126,7 (DS 28) | 126,7 (DS 27,4) | 131,7 (DS 34,7) | ns |
| Frecuencia cardíaca (latidos por minuto) | 91,7 (DS 20,2) | 92,1 (DS 20,3) | 87,6 (DS 18,7) | ns |
| Escala de coma de Glasgow | 12,8 (DS 4,2) | 5,5 (DS 4,6) | <0,001 | |
| ISS | 24,1 (DS 15) | 21,8 (DS 12,1) | 48,2 (DS 21,3) | <0,001 |
| Láctico inicial (mg/dl)* | 28,5 (DS 20,1) | 27,8 (DS 19,8) | 36,5 (DS 21,4) | 0,025 |
| Láctico a 24h (mg/dl)* | 19,8 (DS 16,7) | 17,9 (DS 12,1) | 40,2 (DS 35,8) | 0,002 |
ISS: injury severity score.
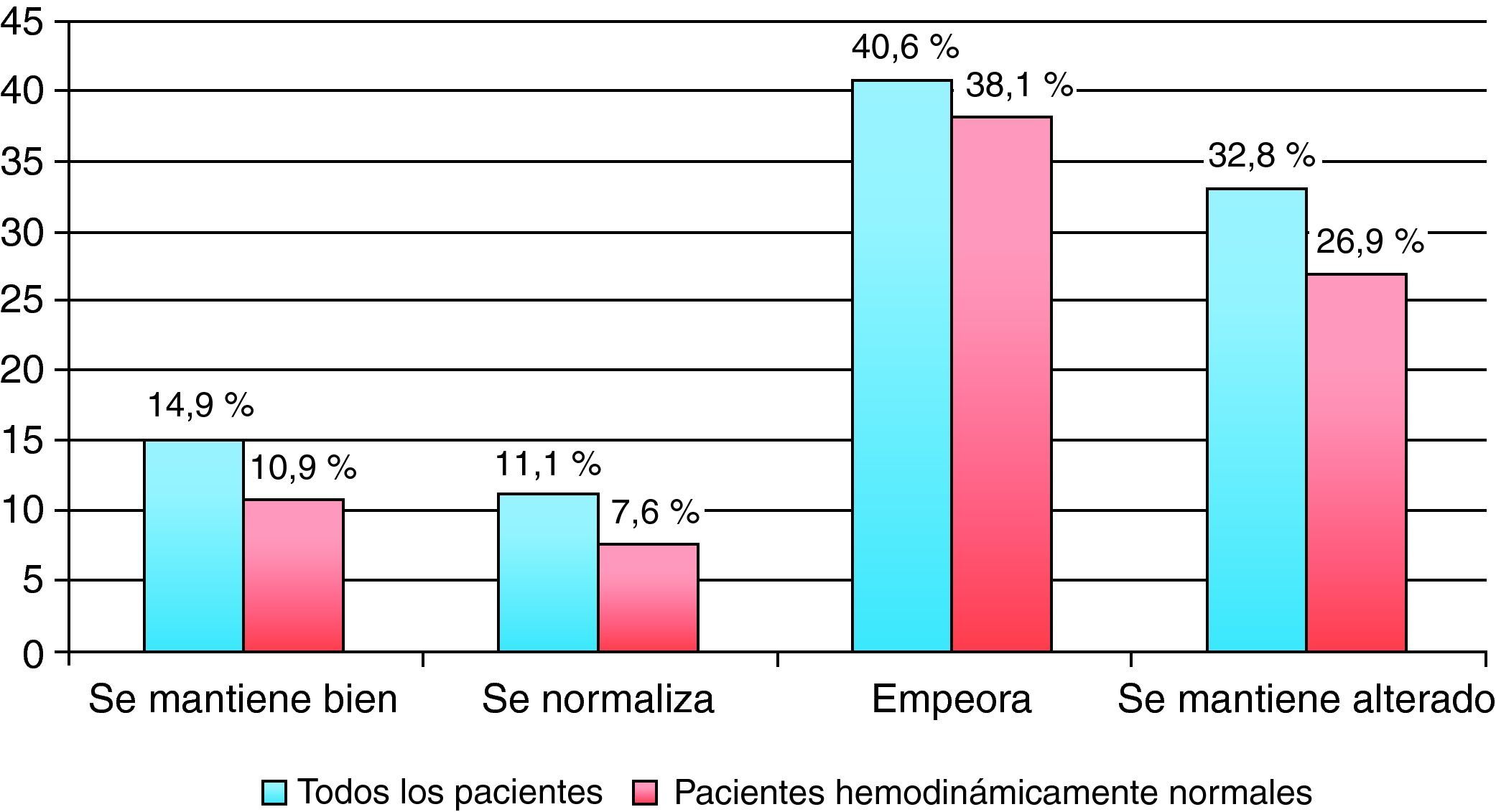
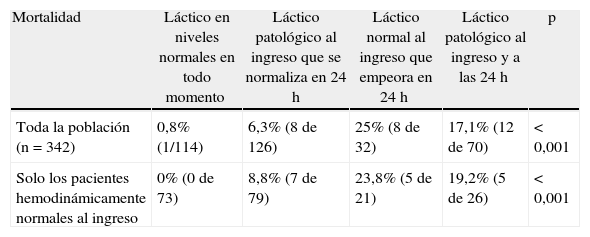
La evolución del ácido láctico a lo largo de las primeras horas del ingreso, y no solo sus valores absolutos al inicio o a las 24 horas, constituyen una variable muy importante en nuestro estudio. La tabla 3 y la figura 1 reflejan la relación entre la evolución de los valores de ácido láctico a lo largo de las primeras 24h y la mortalidad. En síntesis, la mortalidad pasa de 0,8% en el mejor de los casos, a un 25% en aquellos pacientes en que el ácido láctico ha empeorado, diferencias que son estadísticamente significativas para todos los valores (p<0,001; test de Mantel-Haenszel). De la misma manera, en la tabla 3 y en la figura 1 se recoge esta evolución en aquellos pacientes que estaban hemodinámicamente normales a su llegada al hospital. Las diferencias también son estadísticamente significativas (p<0,001; test de Mantel-Haenszel).
Relación entre la evolución del ácido láctico y la mortalidad
| Mortalidad | Láctico en niveles normales en todo momento | Láctico patológico al ingreso que se normaliza en 24h | Láctico normal al ingreso que empeora en 24h | Láctico patológico al ingreso y a las 24h | p |
| Toda la población (n=342) | 0,8% (1/114) | 6,3% (8 de 126) | 25% (8 de 32) | 17,1% (12 de 70) | <0,001 |
| Solo los pacientes hemodinámicamente normales al ingreso | 0% (0 de 73) | 8,8% (7 de 79) | 23,8% (5 de 21) | 19,2% (5 de 26) | <0,001 |
El análisis de regresión de nuestros datos muestra que las variables que son predictivas de mortalidad son la frecuencia cardíaca, la edad, el ISS, la escala de coma de Glasgow y el ácido láctico patológico a las 24h del traumatismo (tabla 4). También hemos efectuado el mismo análisis de regresión para determinar qué variables son predictivas de fallo multiorgánico, objetivando las mismas variables además del ácido láctico patológico inicial (tabla 4).
Estudio de factores de riesgo de mortalidad y fracaso multiorgánico en el paciente politraumatizado. Análisis multivariante
| B* | p† | |
| Variables predictivas de mortalidad | ||
| Frecuencia cardíaca al ingreso | 0,055 | 0,003 |
| Edad | 0,034 | 0,025 |
| ISS | 0,071 | <0,001 |
| Glasgow coma score al ingreso | -0,241 | <0,001 |
| Láctico a las 24 horas patológico | 1,308 | 0,028 |
| Variables predictivas de fallo multiorgánico | ||
| Frecuencia cardíaca al ingreso | 0,017 | 0,003 |
| Edad | 0,025 | 0,025 |
| ISS | 0,042 | <0,001 |
| Glasgow coma score al ingreso | -0,085 | <0,001 |
| Láctico al ingreso patológico | -0,752 | 0,025 |
| Láctico a las 24h patológico | 0,782 | 0,018 |
Se incluyen todas las variables descritas en el análisis univariante. Se reflejan solo las significativas.
Al realizar el análisis univariante enfocado a valorar los factores de riesgo para la aparición de FMO, este objetiva que aparecen los mismos factores de riesgo que para la mortalidad: GCS, ISS y determinación de ácido láctico a las 24h (tabla 2). Sin embargo la frecuencia cardíaca sí se relaciona con el FMO pero no lo hace el ácido láctico inicial (tabla 5).
Análisis univariante del fracaso multiorgánico
| Total (n=342) | No FMO (n=275) | FMO (n=67) | p | |
| Edad (años) | 42,5 (DS 19,2) | 41,4 (DS 18,2) | 46,8 (DS 21,9) | ns |
| Tensión arterial sistólica (mmHg) | 126,7 (DS 28) | 127,5 (DS 26,6) | 124,5 (DS 32,1) | ns |
| Frecuencia cardíaca (latidos por minuto) | 91,7 (DS 20,2) | 90,43 (DS 19,1) | 97,7 (DS 23,3) | 0,021 |
| Escala de coma de Glasgow | 12,9 (DS 4,2) | 9,2 (DS 5,4) | <0,001 | |
| ISS | 24,1 (DS 15) | 21,1 (DS 12,2) | 34,97 (DS 18,9) | <0,001 |
| Láctico inicial (mg/dl)* | 28,5 (DS 20,1) | 28 (DS 19,9) | 29,36 (DS 18,8) | ns |
| Láctico a 24h (mg/dl)* | 19,8 (DS 16,7) | 17,8 (DS 15,9) | 26,7 (DS 16,5) | <0,001 |
FMO: fracaso multiorgánico; ISS: injury severity score.
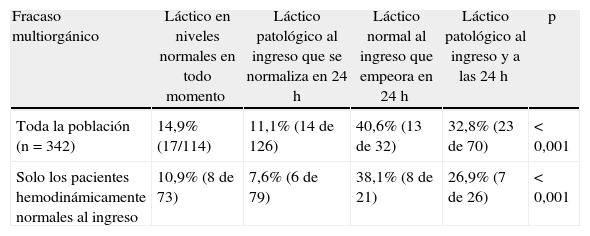
En cuanto a la evolución del ácido láctico en las primeras 24h con relación a la aparición de FMO, observamos que se mantiene similar relación a la ya objetivada en la mortalidad, es decir aparece mayor porcentaje de pacientes con FMO cuando el ácido láctico empeora o se mantiene alterado en las primeras 24h, incluso en pacientes hemodinámicamente normales (tabla 6 y fig. 2).
Relación entre la evolución del ácido láctico y el fracaso multiorgánico
| Fracaso multiorgánico | Láctico en niveles normales en todo momento | Láctico patológico al ingreso que se normaliza en 24h | Láctico normal al ingreso que empeora en 24h | Láctico patológico al ingreso y a las 24h | p |
| Toda la población (n=342) | 14,9% (17/114) | 11,1% (14 de 126) | 40,6% (13 de 32) | 32,8% (23 de 70) | <0,001 |
| Solo los pacientes hemodinámicamente normales al ingreso | 10,9% (8 de 73) | 7,6% (6 de 79) | 38,1% (8 de 21) | 26,9% (7 de 26) | <0,001 |
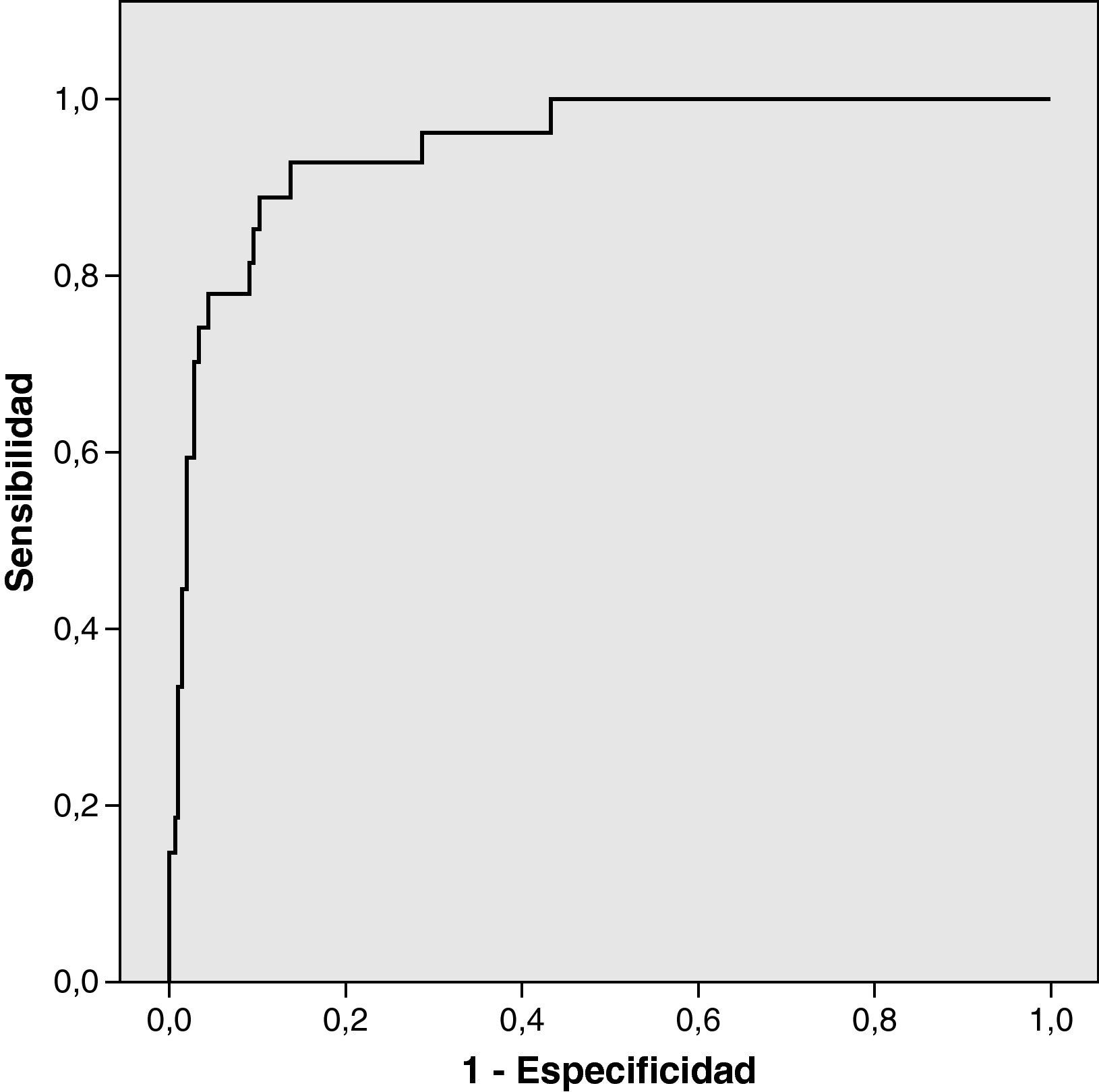
Mediante una curva ROC, (fig. 3) se constata que la precisión de nuestro modelo de predicción de mortalidad es del 94,5% (IC 95% entre 90,7 y 98,4%).
DiscusiónTal como indica la literatura, los niveles de ácido láctico sérico en un politraumatismo son un buen marcador de la hipoperfusión tisular3,4,14,15. Aún no está demostrado que este marcador de la hipoperfusión sea un correcto marcador del estado hemodinámico y de una buena resucitación de los pacientes politraumatizados.
Como se ha comentado en la introducción, todos los artículos publicados coinciden en afirmar que el ácido láctico está relacionado con la mortalidad, pero existen dudas sobre su relación con el fallo multiorgánico5,11,12.
Se ha trabajado con una subpoblación de pacientes politraumáticos algo distintos a la población general de politraumáticos de nuestro hospital. Concretamente, son pacientes más graves, con mayor ISS y con más deterioro hemodinámico al ingreso, todo ello de manera estadísticamente significativa. Es por tanto evidente que hubo una selección de pacientes a los que se solicitó el ácido láctico al ingreso y a las 24h. El estudio, por tanto, debe referirse a una población de pacientes politraumatizados más graves que el promedio de todos los pacientes atendidos en nuestro hospital (ISS medio de nuestros pacientes 22,522, ISS de la serie actual 24,1).
En nuestro trabajo hemos demostrado que la determinación del ácido láctico al ingreso y a las 24h de la llegada de un paciente politraumático es un factor importante que se relaciona con la mortalidad, sin duda como consecuencia del estado de hipoperfusión tisular que será mayor a mayor gravedad del traumatismo, de ahí que la determinación del ácido láctico sea superior en los pacientes que mueren (48,2mg/dl) que en los que sobreviven (21,8mg/dl) (tabla 2). Estos últimos son capaces de superar su estado inicial de hipoperfusión tisular.
Coincidiendo con la mayoría de los autores3,4,6,13,15, al analizar la evolución que sigue el ácido láctico en las primeras 24h se objetiva una relación significativa entre la mortalidad y la presencia de fallo multiorgánico cuando el ácido láctico empeora o tiene niveles alterados que se mantienen en las primeras 24h (tablas 3-6). Esta relación es extraordinariamente útil en la práctica diaria y corrobora la utilidad del ácido láctico como marcador de la hipoperfusión tisular. Hemos demostrado que la mortalidad de los pacientes que normalizan los valores de ácido láctico durante las primeras 24h es manifiestamente inferior (6,3%) comparada con aquellos pacientes que mantienen valores patológicos desde el primer momento (17,1%) (tabla 3) o incluso con aquellos que tenían valores normales y que tras 24h la determinación del ácido láctico alcanza valores patológicos (25%). Esta diferencia se hace aún mayor cuando se analiza la incidencia de FMO: 40,6% que ingresan con ácido láctico normal y cuya determinación a las 24h es patológica vs 32,8% de pacientes con FMO si se mantiene alterado, 14,9% si se mantiene normal o 11,1% si se normaliza (tabla 6).
Todo ello cobra mayor relevancia y nos puede ayudar más en el manejo clínico diario cuando nos limitamos a analizar solo a aquellos pacientes que llegan hemodinámicamente «normales». En este subgrupo de pacientes, el ácido láctico es un claro marcador de hipoperfusión oculta, y de nuevo se constata que aquellos que mejoran los niveles de ácido láctico o los mantienen normales tienen menor mortalidad y menor incidencia de FMO que aquellos en los que el ácido láctico empeora o se mantiene alterado tras 24h de resucitación (tablas 3-6). Hasta qué punto podemos atribuir estos hallazgos a nuestra asistencia inicial al paciente es una hipótesis atractiva, pero fuera del alcance del diseño de nuestro trabajo. El alto porcentaje de mortalidad y de fallo multiorgánico en los pacientes hemodinámicamente estables pero con un ácido láctico empeorando en las primeras 24h nos reafirma en la idea de que el ácido láctico es un buen marcador de la hipoperfusión tisular oculta; pacientes correctamente reanimados mediante parámetros clásicos, podrían no estarlo suficientemente y ello explicaría un mayor índice de mortalidad y de FMO.
El gold estándar de la estabilidad hemodinámica y marcador de la correcta resucitación en el paciente politraumático aún no se ha hallado. Este marcador debería ser fácil, seguro, barato, no invasivo y variable en función de la reanimación23. Se han propuesto otros marcadores como alternativa al ácido láctico: déficit de base, saturación venosa de oxígeno, hemoglobina, signos vitales, temperatura, pH intragástrico, índice cardíaco, saturación tisular de oxígeno, etc. Aún no se ha demostrado cuál de ellos es el marcador más real, rápido y fiable22,24,25.
Nuestro trabajo tiene algunas limitaciones que es preciso remarcar. La población está claramente seleccionada. Al menos entre 2006 y 2008 la solicitud del ácido láctico era una decisión del médico a cargo del paciente, y por tanto, se solicitó en aquellos pacientes que a criterio del médico estaban más graves. A partir de diciembre de 2008 la determinación de ácido láctico se protocolizó en nuestro hospital para todos los pacientes en los que se activaba el código de politrauma. En cualquier caso, creemos que el trabajo no pierde validez por esta razón, puesto que pueden seguirse aplicando sus conclusiones de manera independiente a la selección de los pacientes.
En resumen, pensamos que la determinación del ácido láctico inicial es un buen marcador de la gravedad del traumatismo; su persistencia alterada o su empeoramiento en las primeras 24h incluso en aquellos pacientes que están hemodinámicamente normales debe hacernos sospechar hipoperfusión tisular, que puede conllevar una mayor incidencia de mortalidad y de FMO. Buscar el origen de este estado de hipoperfusión y tratarlo podría disminuirlas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.