La reconstrucción de tránsito posterior a una operación de Hartmann (RTH) se asocia a una alta morbilidad y mortalidad cercana al 1%. Pese al creciente uso de la laparoscopia como alternativa en la RTH, existen escasas series a nivel internacional.
Pacientes y métodosLa serie prospectiva de pacientes sometidos a RTH por vía laparoscópica fue analizada considerando parámetros demográficos, clasificación ASA, motivo de la cirugía primaria, tiempo entre la cirugía inicial y la reconstrucción, tiempo operatorio, conversión a cirugía abierta, tiempo de recuperación del reposo digestivo, complicaciones, estancia hospitalaria y seguimiento.
ResultadosUn total de 30 pacientes con una edad media de 61,5±13 años fueron abordados por vía laparoscópica. La clasificación de ASA fue de 1,8±0,3 y el IMC fue de 26,1±2kg/m2. Un 63% ingresó con diagnóstico de una diverticulitis aguda complicada Hinchey III o IV. El intervalo entre cirugía inicial y la reconstrucción de tránsito fue de 7,1±2 meses. En tres casos fue necesaria conversión a cirugía abierta. La media de recuperación del tránsito intestinal fue de 2,1±1 días y la estancia hospitalaria fue de 5,6±1 días. Las complicaciones a largo plazo fueron un íleo mecánico por bridas y un caso de estenosis anastomótica.
ConclusionesLa reconstrucción de tránsito laparoscópica post-Hartmann está asociada a un tiempo de recuperación de la motilidad intestinal corto, así como a una estancia hospitalaria menos prolongada en relación a series de abordaje abierto. Estudios aleatorizados son necesarios para determinar si la reconstrucción laparoscópica es superior a la técnica convencional.
Intestinal passage reconstruction after Hartmann's (PRH) operation is associated with a high morbidity and mortality of about 1%. Despite the increasing use of laparoscopy as an alternative in PRH, there is a lack of patient series at international level.
Patients and methodsThe prospective series of patients subjected to (PRH) by laparoscopy was analysed using the demographic parameters, ASA classification, reason for primary surgery, time between initial surgery and reconstruction, operation time, conversion to open surgery, bowel rest recovery time, complications, hospital stay and follow up.
ResultsA total of 30 patients with a mean age of 61.5±13 years were operated on using laparoscopy. The ASA classification was 1.8±0.3 the BMI was 26.1±2Kg/m2. A total of 63% were admitted due to complicated Hinchley III or IV acute diverticulitis. The interval between initial surgery and the passage reconstruction was 7.1±2 months. Conversion to open surgery was necessary in three cases. The mean intestinal passage recovery was 2.1±1 days and the hospital stay was 5.6±1 days. The long-term complications were one mechanic ileum due to bridles and one case of anastomotic stenosis.
ConclusionsThe post-Hartmann laparoscopic passage reconstruction is associated with a short intestinal motility recovery time, as well as a less prolonged hospital stay compared to an open surgery series. Randomised studies are needed to determine whether laparoscopic reconstruction is superior to the conventional technique.
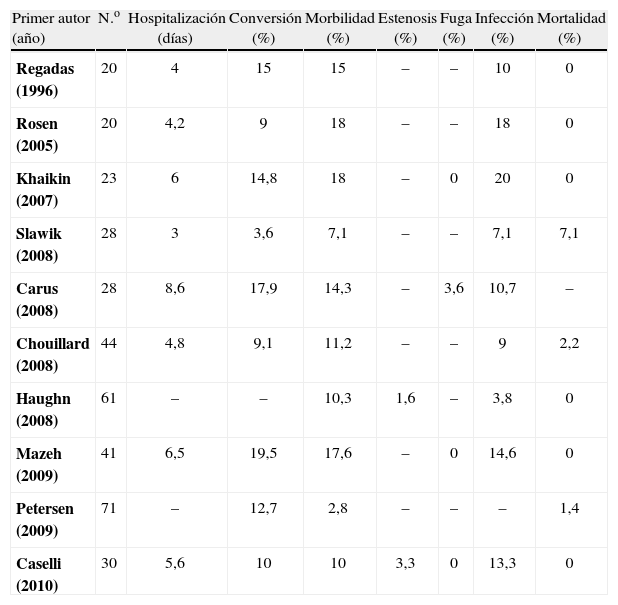
En la década de 1920, Hartmann describió una técnica quirúrgica para el tratamiento del cáncer de recto proximal. Desde entonces, este procedimiento ha sido aplicado a situaciones como obstrucciones distales y perforaciones de rectosigmoide, enfermedad diverticular complicada, vólvulos y lesiones iatrogénicas colónicas con el afán de reducir la mortalidad causada por la fuga anastomótica luego de una unión primaria. Aun cuando el paciente se haya recuperado de forma completa de la patología inicial, la reconstrucción de tránsito con anastomosis colorrectal sigue siendo considerada como un procedimiento quirúrgico mayor, asociado a morbilidad quirúrgica y mortalidad que llegan al 50 y al 5%, respectivamente1. Durante las últimas décadas, han existido múltiples intentos por realizar reconstrucciones de tránsito posteriores a una operación de Hartmann (RTH) a través de técnicas menos invasivas, con el objeto de reducir la morbilidad y la mortalidad descrita. Sin embargo, se estima que aproximadamente en un 50% de los pacientes que han sido sometidos a una operación de Hartmann no se realizará una reconstrucción del tránsito por medio de técnicas menos invasivas ni técnicas abiertas1. La reconstrucción de tránsito laparoscópica posterior a una operación de Hartmann (RL), en manos de cirujanos con experiencia en cirugía mínimamente invasiva, es una técnica segura, con mortalidad que va de 0 a 7% según algunas series (tabla 1), asociada a tasas de conversión que varían entre 9 y 15%2–5. Además, la RL se asocia a una baja morbilidad, menor dolor, estancia hospitalaria más corta, menor íleo postoperatorio y reintegración laboral más temprana6,7.
Días de hospitalización, conversión, morbilidad y mortalidad de series de reconstrucción de tránsito laparoscópico con más de 20 pacientes
| Primer autor (año) | N.o | Hospitalización (días) | Conversión (%) | Morbilidad (%) | Estenosis (%) | Fuga (%) | Infección (%) | Mortalidad (%) |
| Regadas (1996) | 20 | 4 | 15 | 15 | – | – | 10 | 0 |
| Rosen (2005) | 20 | 4,2 | 9 | 18 | – | – | 18 | 0 |
| Khaikin (2007) | 23 | 6 | 14,8 | 18 | – | 0 | 20 | 0 |
| Slawik (2008) | 28 | 3 | 3,6 | 7,1 | – | – | 7,1 | 7,1 |
| Carus (2008) | 28 | 8,6 | 17,9 | 14,3 | – | 3,6 | 10,7 | – |
| Chouillard (2008) | 44 | 4,8 | 9,1 | 11,2 | – | – | 9 | 2,2 |
| Haughn (2008) | 61 | – | – | 10,3 | 1,6 | – | 3,8 | 0 |
| Mazeh (2009) | 41 | 6,5 | 19,5 | 17,6 | – | 0 | 14,6 | 0 |
| Petersen (2009) | 71 | – | 12,7 | 2,8 | – | – | – | 1,4 |
| Caselli (2010) | 30 | 5,6 | 10 | 10 | 3,3 | 0 | 13,3 | 0 |
Adaptado de Van de Wall B, Draaisma W, Schouten E, Broeders I, Consten E. Conventional and Laparoscopic Reversal of the Hartmann Procedure: a Review of Literature. J Gastrointest Surg (2010) 14:743–52.
El objetivo de este estudio es describir los resultados de la serie prospectiva de pacientes sometidos a RL en el Hospital Clínico de la Pontificia Universidad Católica de Chile en el período 1998–2008.
Pacientes y métodosEn un período de 10 años (entre los meses de noviembre de 1998 y noviembre del 2008) un total de 68 pacientes fueron sometidos a una reconstrucción de tránsito intestinal posterior a una operación de Hartmann. A partir de este grupo, todos los pacientes sometidos a un intento de RL fueron analizados. La decisión de realizar un abordaje abierto o laparoscópico dependió la experiencia personal del cirujano en cirugía laparoscópica colorrectal. La recolección de datos comprendió parámetros demográficos (edad y género), clasificación American Society of Anestesiology (ASA), índice de masa corporal (IMC), motivo de la cirugía primaria de urgencia, intervalo de tiempo entre la cirugía inicial y la RL, tiempo operatorio, complicaciones intraoperatorias y necesidad de conversión a cirugía abierta, tiempo de recuperación del reposo digestivo, complicaciones precoces y tardías, estancia hospitalaria y seguimiento. Se consideró como infección de herida operatoria a la existencia de eritema o de drenaje de contenido con cultivo positivo para infección, que hubiera necesitado curación local o la administración de antibióticos. El seguimiento postoperatorio fue realizado por medio de la revisión de historias clínicas y contacto telefónico. Se definió como complicaciones tempranas a toda aquella morbilidad que ocurrió dentro de los primeros 30 días posteriores a la cirugía. Complicaciones tardías fueron todas aquellas que ocurrieron posteriores a este período.
Técnica quirúrgicaTodos los pacientes recibieron preparación mecánica anterógrada de intestino, realizado con Fleet Fosfosoda® 2 frascos y antibióticos profilácticos administrados por vía endovenosa 30min antes de la cirugía (cefotaxima 1g y metronidazol 500mg). El procedimiento comienzó colocando al paciente en posición de Lloyd-Davis. La ostomía fue liberada y se colocó el anvil de la engrapadora circular ILS CDH 33® o 29® (Ethicon Endo-Surgery Inc), dependiendo del diámetro de la ostomía. Este extremo proximal fue introducido en la cavidad intraabdominal, comprobando digitalmente que no existieran adherencias densas en la región periumbilical. Comprobando esto, se realizó la colocación de un trócar umbilical de 10mm (para la óptica de 0o) y de otro trócar similar en el sitio de la ostomía. Posterior a esto y habiendo logrado una presión intraabdominal de 15mmHg, se realizó la instalación de dos trócares de 5mm. Se comenzó la disección roma de las adherencias, identificando el muñón rectal. Cuando se notó un aumento en la tensión del colon descendido, el ángulo esplénico debe ser liberado con el afán de realizar una anastomosis segura y sin tensión. El anvil se ensambló con la punta de la engrapadora circular introducida por vía transanal bajo visión laparoscópica. Posteriormente, descartó una fuga anastomótica por medio de una prueba neumática. Se colocó un drenaje en la pelvis en todos los casos. Los trócares se retiraron bajo visión directa y el cierre de la aponeurosis del trócar umbilical y del defecto dejado por la ostomía fue realizado con material reabsorbible.
Análisis estadístico descriptivoLa revisión corresponde al estudio observacional de una serie de casos con la introducción prospectiva de datos.
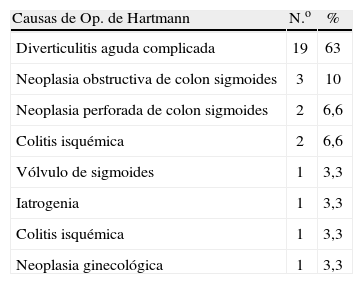
ResultadosEntre noviembre de 1998 y noviembre de 2008 se realizaron 30 intentos de RL. Dieciséis pacientes eran de sexo femenino (54%), con una edad media de 61,5±13 años. La clasificación de ASA para los pacientes sometidos a este procedimiento tuvo una media de 1,8±0,3. (ASA I, II y III con 10, 16 y 4 pacientes, respectivamente). No hubo pacientes con categoría ASA IV en la serie estudiada. El índice de masa corporal (IMC) fue de 26,1±2kg/m2. La mayoría de los pacientes fueron sometidos inicialmente a una operación de Hartmann por enfermedad diverticular complicada (19 pacientes). De este grupo, 16 ingresaron con un diagnóstico inicial de diverticulitis aguda Hinchey III (con peritonitis purulenta generalizada), y los restantes tres pacientes con el diagnóstico de diverticulitis aguda Hinchey IV (peritonitis fecaloídea). La causa de la cirugía primaria en el resto de los pacientes se detalla en la tabla 2. El intervalo de tiempo entre la primera cirugía y la RL fue de 7,1±2 meses. De acuerdo con los datos operatorios, el tiempo quirúrgico fue de 172,5±58min (con rango entre los 90 y los 300min). No hubo necesidad de transfusión de hemoderivados en ningún caso. En tres pacientes se presentaron complicaciones intraoperatorias, que requirieron convertir a cirugía abierta. Las razones fueron una fuga anastomótica detectada al momento de realizar la prueba hidroneumática, lisis de bridas dificultosa en el segundo caso y el compromiso isquémico del extremo oral del colon en el último paciente. No se presentaron otros casos de fuga de la anastomosis colorrectal durante la hospitalización. La recuperación del tránsito intestinal tuvo una media de 2,1±1 días y la estancia hospitalaria fue de 5,6±1 días. Respecto a la morbilidad global, esta fue de un 20%. Dentro de ellos, un paciente presentó un íleo prolongado, ocasionando una estancia hospitalaria de 9 días. No se presentó ninguna evisceración ni problemas derivados de los trócares (sangrado ni seromas). En dos pacientes se presentó infección del sitio operatorio, ambos en el trócar umbilical y con cultivos positivos para microorganismos grampositivos. Ambos se manejaron con antibioticoterapia oral. Finalmente, un paciente de la serie presentó un síndrome atelectásico manejado de forma médica. En cuanto a la morbilidad tardía, se presentó un caso de estenosis de la anastomosis colorrectal, que se manejó de forma conservadora con dilataciones por vía endoscópica, correspondiendo al primer paciente de la serie laparoscópica de este centro y un íleo mecánico provocado por brida única, que se manifestó a los 20 meses posterior a la cirugía de reconstrucción de tránsito, en el cual se decidió manejo quirúrgico por vía laparoscópica con una buena evolución clínica. El seguimiento medio para la serie fue de 34 meses y no hubo mortalidad en la serie.
Causas de la cirugía primaria (operación de Hartmann) en pacientes sometidos a reconstrucción de tránsito por vía laparoscópica
| Causas de Op. de Hartmann | N.o | % |
| Diverticulitis aguda complicada | 19 | 63 |
| Neoplasia obstructiva de colon sigmoides | 3 | 10 |
| Neoplasia perforada de colon sigmoides | 2 | 6,6 |
| Colitis isquémica | 2 | 6,6 |
| Vólvulo de sigmoides | 1 | 3,3 |
| Iatrogenia | 1 | 3,3 |
| Colitis isquémica | 1 | 3,3 |
| Neoplasia ginecológica | 1 | 3,3 |
Históricamente, la reconstrucción de tránsito intestinal posterior a una operación de Hartmann ha requerido de una gran cirugía abdominal, que incluye extensas lisis de bridas y adherencias, importante dolor postoperatorio y tiempos de recuperación física y mental prolongados. Además, se reportan para la reconstrucción de tránsito abierta entre un 4 y un 43% de complicaciones operatorias, con porcentajes de infección que oscilan entre un 5 y un 24% y tasas de fuga anastomótica que varían entre un 12 y un 16%5–7. La mortalidad para esta cirugía pudiera alcanzar inclusive un 4–5%8–10, debido en su mayoría a complicaciones inflamatorias por una fuga anastomótica y colecciones.
Existen pocos estudios comparativos entre abordaje abierto versus laparoscópico para la RTH8–12. En estos se muestran claras ventajas de la cirugía mínimamente invasiva por sobre la laparotomía, con énfasis en una estancia hospitalaria más corta, con medias de 6,9 versus 10,7 días para las series de abordaje abierto2,13–18. Los pacientes abordados por vía laparoscópica parecieran presentar porcentajes de morbilidad más bajos respecto al abordaje abierto (10,8% versus 14,2%), menor tasa de fuga anastomótica (1,2% versus 5,1%) y menores complicaciones postoperatorias cardiopulmonares (3,6% versus 6,9%)1. Incluso las tasas de reoperación y necesidad de confeccionar una ostomía definitiva son menores en la RL, aunque la mortalidad parece ser comparable entre ambos tipos de abordaje (0,9% versus 1,1%)1. Debemos aclarar que ninguno de los artículos que se reseñan corresponden a estudios clínicos aleatorizados, por lo que las conclusiones deben ser observadas con cautela, ya que solo se extraen a partir de series comparativas. Ahora, si comparamos la serie laparoscópica con la serie histórica de reconstrucción de tránsito por vía abierta de nuestro centro19, se muestra una claro beneficio a favor del abordaje laparoscópico en relación a infección de herida operatoria (6,6% versus 25%) y hernia incisional (12% versus 0%), siendo estas dos diferencias significativas (p<0,05) En relación al íleo mecánico, la diferencia no fue significativa (2,8% versus 3,3%). Algunas series internacionales informan tasas de conversión similares a la de nuestro centro (que llega a un 10% de los casos), aunque la mayoría alcanza cifras de conversión por sobre el 20%2,3,9,20,21. Solo Rosen, Slawik y Chouillard presentan tasas de conversión a cirugía abierta algo más bajas que las reportadas en nuestra serie17,20,22. En relación a las complicaciones precoces, en la serie no hubo pacientes que presentaran fuga anastomótica postoperatoria ni la necesidad de confeccionar una nueva ostomía. Respecto a esto, solo Carus et al presentan en su serie de 14 pacientes un 3,6% de fuga anastomótica16.
Dentro de las complicaciones quirúrgicas tardías, nuestra serie informa un caso de estenosis anastomótica en el primer paciente de la serie laparoscópica y un caso de íleo mecánico por bridas. Solo dos series muestran tasas de 7% de estenosis anastomótica, aunque ambas corresponden a pequeñas series de pacientes23,24.
La reconstrucción laparoscópica parece ser una alternativa valida a la cirugía abierta. De esta forma, el procedimiento disminuiría el tiempo de recuperación postoperatoria como la morbilidad total. A pesar de los resultados expuestos, la RL no ha ganado aceptación universal12. Se cree que muchos de los factores que rodean esta visión negativa acerca del abordaje laparoscópico de una reconstrucción de tránsito tendrían relación con la alta tasa de conversión, con cifras que llegan hasta el 22%1, reflejando que esta cirugía es técnicamente demandante, en parte debido a la supuesta dificultad en la lisis de adherencias laparoscópica, la necesidad de una anastomosis intracorpórea y la falta de familiaridad con la movilización laparoscópica de colon. En algunos casos, además se debe realizar la movilización del ángulo esplénico para lograr una longitud adecuada, dificultando aún más un procedimiento que ya es complejo. Marescaux et al catalogó en su artículo de evaluación de la dificultad de las distintas técnicas en cirugía colorrectal a la reconstitución de tránsito posterior a un Hartmann como la técnica más compleja para llevar a cabo en cirugía colorrectal, dado el proceso inflamatorio agudo aún presente en la mayoría de los casos de enfermedad diverticular complicada, aumentando la dificultad en la exposición así como la disección. Estas razones hacen que este procedimiento deba ser realizado por cirujanos familiarizados con técnicas de cirugía laparoscópica colorrectal, no siendo este tipo de casos el ideal para iniciar una experiencia laparoscópica25. Considerados estos antecedentes, la postura de nuestro centro es considerar la conversión a un procedimiento abierto como una alternativa más que un fracaso del procedimiento laparoscópico.
Una importante discusión sigue siendo respecto a cual es el momento óptimo para realizar la reconstrucción después de la cirugía primaria. La mayoría de la literatura sugiere un tiempo mínimo de 4 a 6 meses12. Nuestro intervalo fue de 7 meses, no existiendo importantes diferencias en cuanto al tiempo que se esperó para reconstruir el tránsito intestinal entre cirugía abierta o laparoscópica respecto a series más grandes1,26.
ConclusionesNuestros resultados están sujetos a las limitaciones propias de un diseño no aleatorizado, con la consiguiente falta de un grupo control de abordaje abierto y la imposibilidad de controlar por factores confundentes. Sin embargo, la descripción de esta serie laparoscópica en Chile aporta información que puede ser valiosa para otros centros. La RL se asoció a un tiempo de recuperación, estancia hospitalaria y morbilidad similar a las series comparativas extranjeras. Estudios clínicos aleatorizados son necesarios para determinar si la reconstrucción laparoscópica es superior a la técnica convencional.
Conflicto de interesesLos autores declaran no tener ninún conflicto de intereses.