El absceso esplénico es una lesión rara en la población general, aunque en series necrópsicas presenta una incidencia del 0,14–0,7%1,2. La etiología más frecuente es la secundaria a diseminación hematógena de émbolos sépticos, como ocurre en la endocarditis bacteriana, a la que puede asociarse1. Por otro lado, hay numerosos factores predisponentes: desde condiciones que afecten al sistema inmunitario (diabetes mellitus, inmunodeficiencias congénitas o adquiridas y administración de medicación inmunosupresora) hasta traumatismos3,4. Entre los adictos a drogas intravenosas los abscesos esplénicos son relativamente frecuentes1,2. Esta enfermedad predomina en varones, en una proporción 2:1, y en la raza blanca (67%); la media de edad de aparición es 41 años1. Muestra una mortalidad muy alta (próxima al 100%) en pacientes no tratados; sin embargo, un manejo adecuado precoz diminuye la tasa al 10%1,5. Por ello, la necesidad de un diagnóstico temprano, muchas veces dificultado por una clínica inespecífica, pero favorecido por la introducción de las técnicas de diagnóstico por imagen. Presentamos un caso resuelto con drenaje ecoguiado.
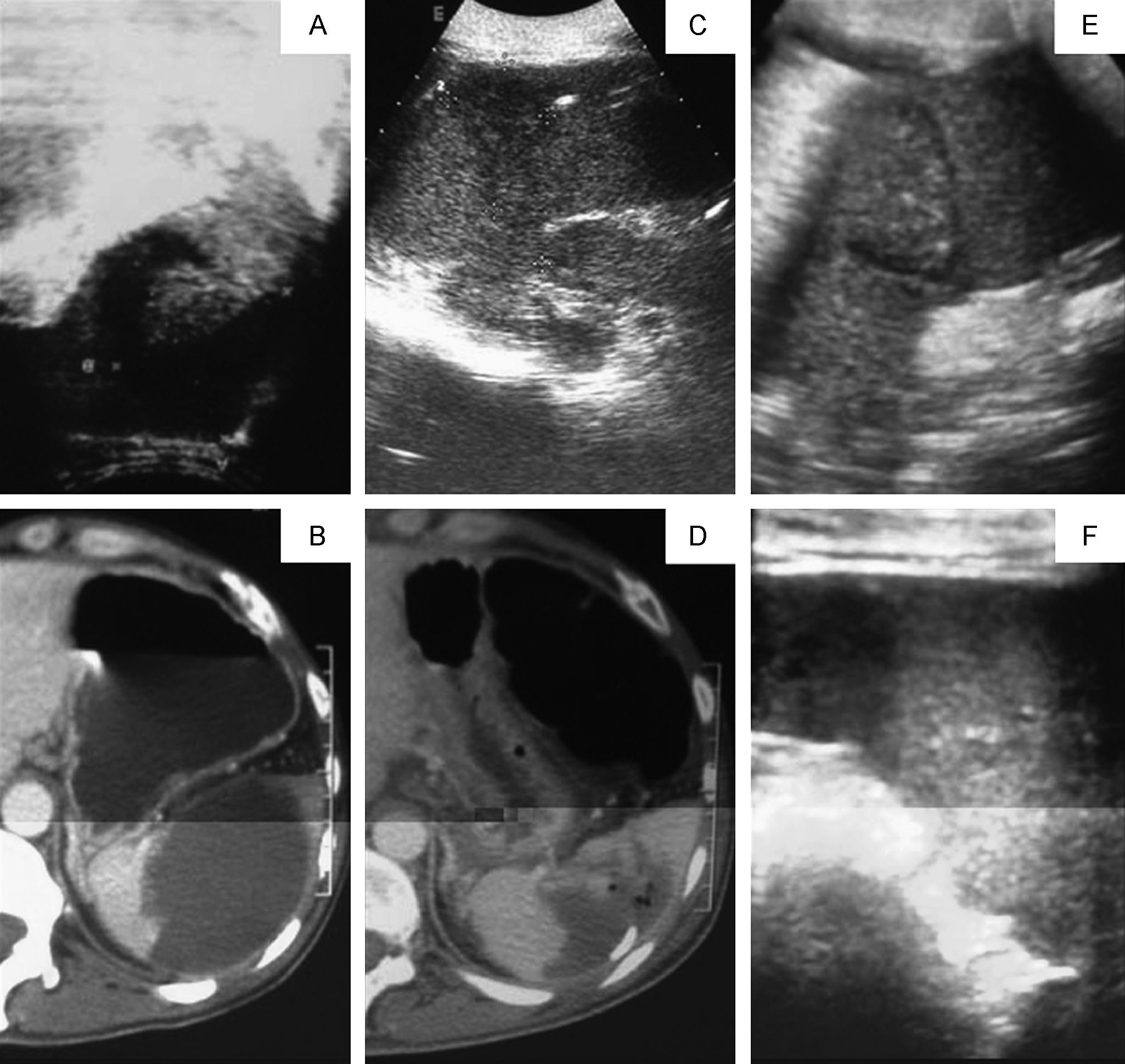
Varón de 41 años, adicto a drogas por vía parenteral (ADVP), seropositivo para el virus de la hepatitis B y C, y negativo para el virus de la inmunodeficiencia humana, que acudió al servicio de urgencias de nuestro hospital por dolor abdominal difuso, de 24h de evolución y de carácter continuo; con astenia, anorexia, vómitos y diarrea concomitantes. Se acompañaba de febrícula (37,6°C), limitada al día del ingreso. La exploración física mostraba caquexia y estado general regular, ligera disminución del murmullo vesicular en las bases pulmonares y signos discretos de irritación peritoneal. En la analítica de urgencias se objetivó leucocitosis con desviación a la izquierda y trombocitosis. Una radiografía simple de tórax fue normal. En la ecografía abdominal destacaba un bazo ligeramente agrandado que mostraba una lesión focal de 6cm de diámetro, con líquido heterogéneo, compatible con un absceso esplénico (fig. 1A); además, hepatomegalia y ascitis moderada. Se realizó una tomografía computarizada (TC) abdominopelviana con contraste, para valorar dicha lesión, y se detectó en su interior una pequeña burbuja de gas, lo que confirmó el diagnóstico de absceso (fig. 1B). El hemocultivo fue positivo para cocos grampositivos. La ecocardiografía descartó la presencia de endocarditis infecciosa. Se llevó a cabo un drenaje percutáneo ecoguiado, y se dejó el catéter durante una semana. Tras comprobar que el catéter había cesado de drenar, y sin retirarlo, se realizó nuevamente una eco-TC de abdomen (fig. 1C y D), que evidenció un infarto isquémico abscesificado con disminución de la colección. El análisis del contenido puso de manifiesto, como agente causal, Staphylococcus aureus resistente a penicilina y sensible a cloxacilina. Se instauró la antibioterapia (primero con meropenem y luego con cloxacilina, en combinación con gentamicina, 5 días, durante 6 semanas), junto con el tratamiento psicotrópico y de deshabituación a la heroína, propios del paciente. En la evolución, cabe destacar la ausencia de fiebre. Apareció un moderado íleo paralítico y derrame pleural bilateral que se resolvieron con tratamiento conservador. El seguimiento se llevó a cabo mediante ultrasonografía (fig. 1). Nuevas ecografías de la lesión, efectuadas entre la cuarta y la sexta semana tras el ingreso, han comprobado la ausencia de líquido intraesplénico; muestran una imagen bien definida, homogénea y con densidad ecográfica muy similar al resto del parénquima (fig. 1E). A los 3 meses, el control ecográfico objetivó la culminación definitiva, con la observación del proceso cicatricial (fig. 1F).
Resolución de un absceso esplénico con drenaje ecoguiado. Al ingreso, la ecografía (A) y la tomografía computarizada (TC) (B) pusieron de manifiesto una lesión focal esplénica (6cm), compatible con un absceso esplénico. Tras el drenaje, se observó, en la ecografía, una disminución de su tamaño (C), y la mayor parte de la hipodensidad que se apreciaba en la TC (D) correspondía a un infarto y no a la colección. A las 4 semanas, se halló una zona de lesión redondeada (4,1×3,6×3,8cm), perfectamente definida, homogénea y con densidad ecográfica muy similar al resto del parénquima esplénico (E). Pasados 3 meses, el bazo presentaba un tamaño normal, y se objetivaba una zona central sutilmente heterogénea, de contornos imprecisos, compatible con una lesión cicatricial.
El absceso esplénico, en pacientes ADVP, se caracteriza por la inespecificidad de sus síntomas; la fiebre y el dolor abdominal son los únicos constantes7. En algunos casos la exploración física obtiene como único dato la esplenomegalia8. La misma afirmación podemos hacer para los abscesos esplénicos en la población general; sin embargo, haciendo una comparativa con la clínica descrita por otros autores1–6, llama la atención la ausencia de fiebre en nuestro paciente, ya que su presencia es casi invariable (entre el 90 y el 100% en los casos publicados)1–3,6. El dolor abdominal no se limitaba al cuadrante superior izquierdo1–6, sino que era de carácter difuso. Las pruebas de imagen: ecografía (sensibilidad próxima al 90%)1–3 y TC con contraste intravenoso (sensibilidad del 95–100%)1,3, nos dieron el diagnóstico de certeza. Los hemocultivos son positivos en el 70% de los abscesos esplénicos múltiples y sólo en el 14% de los únicos6 —como en este caso—. Se pautó tratamiento empírico con meropenem, hasta que el diagnóstico microbiológico puso de manifiesto la presencia de S. aureus —uno de los agentes infecciosos más comunes en esta afección1–6—, en nuestro caso, sensible a cloxacilina, por lo que se estableció este antibiótico, vía intravenosa9, sumando en principio gentamicina hasta descartar la endocarditis. Esto último es importante, pues Staphylococcus sp. con frecuencia tiene relación con endocarditis infecciosa6, más aún en pacientes con abuso de drogas intravenosas8,9. Se realizó un drenaje percutáneo, dada su eficacia en casos de absceso único y seguridad en pacientes con acceso anatómico sencillo y cuyo riesgo quirúrgico es alto5, además de permitir conservar el bazo y su función inmunológica. La esplenectomía está indicada en el resto de los casos o en circunstancias de fallo del drenaje5,10. El seguimiento se lleva a cabo mediante ecografías de control (fig. 1). En este paciente el resultado del drenaje ha sido exitoso y la evolución, favorable.