Los quistes no parasitarios esplénicos (QNPE) son infrecuentes. Históricamente fueron clasificados en verdaderos y falsos o seudoquistes. Este segundo grupo suele producirse tras una traumatismo abdominal y supone aproximadamente un 70–80% del total de QNPE1–5. Esta división de los QNPE se basa únicamente en la presencia o no de epitelio intraquístico, lo que conlleva ciertos problemas de clasificación2. Presentamos un paciente con un QNPE falso de gran tamaño, sin antecedente traumático claro, tratado mediante esplenectomía laparoscópica y debatimos las múltiples opciones terapéuticas.
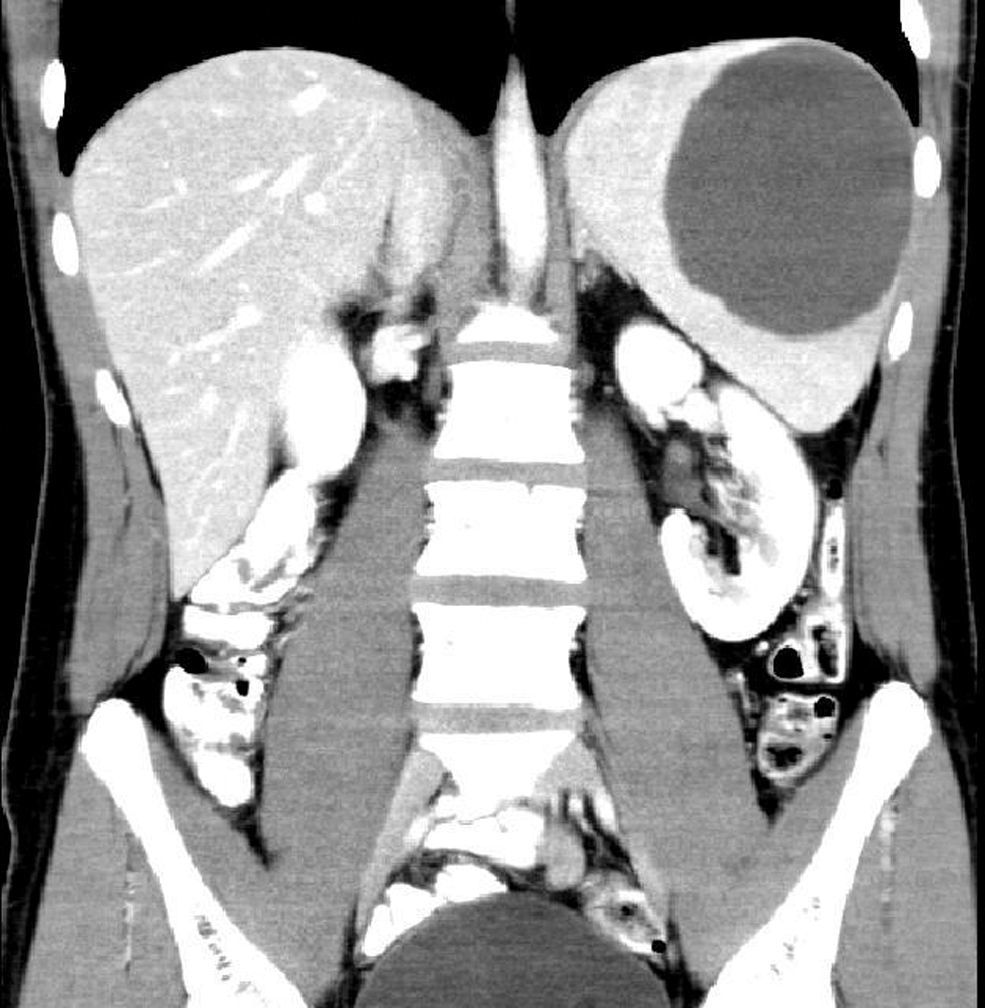
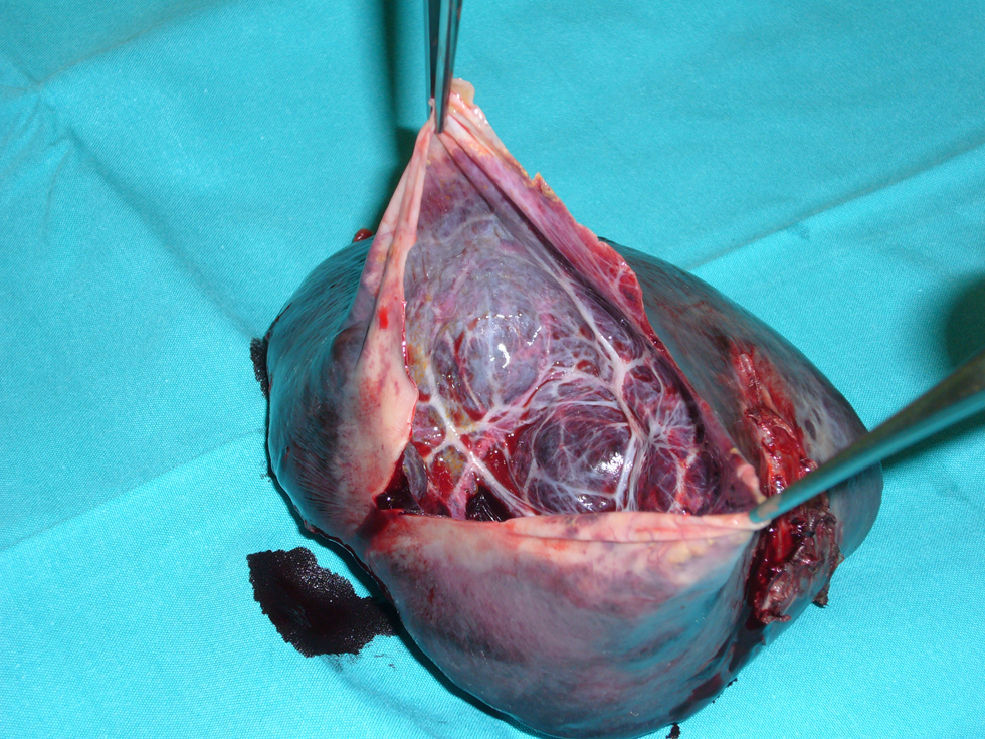
Varón de 17 años que consulta por dolor abdominal intenso en mesogastrio e hipogastrio. Como único antecedente refiere dolores abdominales ocasionales desde hace 7 años sin traumatismo abdominal grave. A la exploración, presenta dolor abdominal difuso en hipocondrio izquierdo con leve esplenomegalia. El hemograma, el estudio de coagulación, el perfil hepático y la bioquímica son normales. CA 19.9, 11,3U. La serología de hidatidosis es negativa. En la ecografía abdominal se aprecia una lesión ocupante de espacio esplénica quística de 10cm con contenido líquido espeso y homogéneo. La tomografía computarizada (TC) abdominal muestra una lesión quística posterolateral de 10×9×7cm, de contorno nítido y bien definido, sin cambios tras la administración de contraste intravenoso (fig. 1). No se observan adenopatías retroperitoneales ni pelvianas, ni líquido libre peritoneal. Se decide intervención quirúrgica y se efectúa esplenectomía laparoscópica. Debido al tamaño del bazo, se introduce en una endobolsa y se punciona el quiste recogiendo el líquido intraquístico de aspecto claro en su interior, lo que permite la extracción del bazo mediante una pequeña ampliación del trocar subcostal de 12mm (fig. 2). La histología es de seudoquiste esplénico. Todas las serologías y los cultivos fueron normales o negativos. En las revisiones efectuadas el paciente está totalmente asintomático.
Los QNPE falsos o seudoquistes se producen habitualmente tras un traumatismo. Inicialmente se forma un hematoma subcapsular o intraparenquimatoso que al reabsorberse forma un quiste seroso2. También se pueden producir por otras causas no traumáticas: infartos, hematomas tras infecciones bacterianas y virales (virus de Epstein-Barr, citomegalovirus, etc.) y por el consumo de cocaína3–5. Su incidencia real tras traumatismo abdominal es desconocida, pero es de prever que aumenten como consecuencia del manejo conservador actual de los traumatismos esplénicos. En nuestro caso, el paciente no recordaba ningún traumatismo, pero por exclusión consideramos que es la causa más probable.
Los QNPE postraumáticos suelen observarse en jóvenes de 20 a 40 años, y suelen ser asintomáticos (el 30-60% de los pacientes)2,4. El tamaño oscila entre 1 a 25cm y en el 80% de las ocasiones son uniloculares1. Los síntomas más frecuentes son el dolor abdominal en hipocondrio izquierdo y las náuseas y los vómitos por compresión gástrica1,5,6. Las complicaciones que pueden presentarse son infección, hemorragia intraquística, hipertensión portal izquierda y su rotura5,6.
En la ecografía, los QNPE, presentan ecos internos y focos ecogénicos brillantes en la pared si ésta tiene calcificaciones. En la TC tienen la misma atenuación que el agua, y en la resonancia magnética muestran señal intensa en T2 y variable en T1 según el componente hemorrágico intraquístico3. La TC es el método diagnóstico de elección del QNPE porque determina posición, tamaño y contenido3, aunque ningún método de imagen permite el diagnóstico de certeza.
El diagnóstico diferencial de un QNPE falso se plantea con el quiste verdadero, habitualmente epidermoide, la hidatidosis esplénica, especialmente en una zona endémica como nuestra área de salud, y otras neoplasias quísticas3. El diagnóstico de QNPE falso se basa en el estudio histológico comprobando la inexistencia de epitelio intraquístico y una pared gruesa con abundante colágeno2.
Las dos indicaciones para intervenir un QNPE son los síntomas y su diámetro4. El objetivo del tratamiento es la eliminación del QNPE, prevenir las complicaciones y evitar su recidiva6. La observación periódica es una opción válida en pacientes con quistes pequeños (< 5cm), asintomáticos y sin duda diagnóstica1.
Se han empleado múltiples tratamientos, pero debido al escaso número de QNPE no hay evidencia científica de cuál es el tratamiento correcto4. Tradicionalmente la esplenectomía total era el tratamiento de elección1,4,5, pero para eliminar una posible sepsis tras la esplenectomía se han utilizado otras técnicas que conservan parénquima esplénico, como la aspiración percutánea, la marsupialización interna o externa, la fenestración, la decapsulación, la esplenectomía parcial y la cistectomía1,5,6. Estos tratamientos se han realizado tanto por laparatomía como por laparoscopia5. El abordaje laparoscópico aporta una menor agresión quirúrgica y un beneficio estético, pero no es aplicable a todos los quistes esplénicos por tamaño, localización o duda diagnóstica5. Hasta 2003 sólo se había publicado 27 casos de tratamiento laparoscópico de QNPE, de los cuales sólo 15 eran falsos, con unos excelentes resultados4.
Las técnicas conservadoras evitan el riesgo de sepsis tras la esplenectomía, pero tienen desventajas. El drenaje percutáneo y la marsupialización tienen una alta tasa de recidiva y no son recomendables1,4,5. La esplenectomía parcial, o cistectomía total, es una técnica muy interesante pero compleja, especialmente si se realiza con laparoscopia, y además, no siempre factible por tamaño o localización del QNPE1,4–6. En pacientes con quistes grandes o centrales, como nuestro caso, o si hay duda diagnóstica, la esplenectomía total laparoscópica es actualmente la opción más válida1,4.