Introducción
El adenocarcinoma de vesícula biliar (AVB) es uno de los tumores digestivos de peor pronóstico debido a su comportamiento biológico sumamente agresivo. En general se diagnostica en fases avanzadas de la enfermedad, con una supervivencia global a los 5 años < 5%. En Estados Unidos, la incidencia por 100.000 habi-tantes/año es de 2,5, mientras que en Chile llega a alcanzar el 12,5 y es, en este país, la primera causa de muerte por cáncer en mujeres. Este retardo en el diagnóstico y la propia agresividad del tumor hacen que la resecabilidad con intención curativa sea en muchas ocasiones imposible, debido al estadio localmente avanzado del tumor; aun así, se puede recurrir a técnicas de resección hepática más o menos amplias, pero de efectividad cuestionable.
Presentamos un estudio retrospectivo de los AVB diagnosticados en nuestra área de influencia y evaluamos, según el estadio tumoral, los factores pronósticos histológicos y la supervivencia.
Pacientes y método
El Consorci Sanitari del Maresme es el centro de referencia de un área geográfica con población total de más de 200.000 habitantes. En relación con la cirugía biliar, se practica una media de 180 colecistectomías al año, casi en su totalidad por colelitiasis. Entre los años 1987 y 2002 se diagnosticaron 62 casos de AVB, lo que representa una incidencia aproximada de 2,1 nuevos casos por 100.000 habitantes/año. Se incluye en el estudio a todos los casos diagnosticados, tanto los intervenidos por laparoscopia o laparotomía como los no intervenidos. No se realizó cirugía radical (resección hepática en los segmentos IV y V junto con linfadenectomía en los estadios N1 y N2) en los casos en que hubiera sido necesario (estadios T2 y T3), ni en un primer tiempo (diagnóstico preoperatorio o peroperatorio) ni en caso de reintervención (hallazgo postoperatorio). Únicamente se realizó colecistectomía y exéresis ganglionar en la zona del triángulo de Calot. El criterio de irresecabilidad o paliación quirúrgica fue la invasión del hilio o del propio parénquima hepático. En la mayoría de las ocasiones fue un hallazgo incidental en el estudio histológico de la pieza de colecistectomía. En el estadio T1 (10 casos), incluidos el T1a y el T1b, se consideró curativa la colecistectomía simple. En el estadio T2 (14 casos), la reintervención posterior a la colecistectomía no se practicó por la edad avanzada de los pacientes o por los factores de riesgo asociados (ASA III y IV). Lo mismo ocurrió en los tumores en estadio T3 (24 casos). En el estadio T4 (14 casos), se juzgó el AVB como irresecable de forma preoperatoria mediante ecografía o tomografía computarizada (TC) abdominal con punción-aspiración con aguja fina (PAAF), con una citología positiva; en estos casos sólo se realizó una intervención con carácter paliativo o tratamiento sintomático sin cirugía. No fue preciso reintervenir a ninguno de los 62 pacientes.
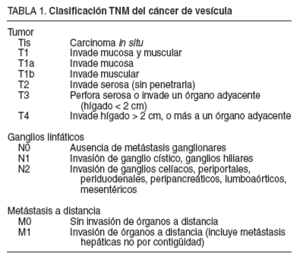
Se comparan para cada estadio tumoral la edad, el sexo, el grado de diferenciación celular (bien, moderadamente o mal diferenciado), el tamaño tumoral (T, nivel de infiltración de la pared vesicular), la presencia de adenopatías metastásicas (N), los factores de mal pronóstico histológico (permeación linfática, permeación venosa e infiltración perineural) y la supervivencia. Para la estadificación de los tumores se usó la clasificación TNM del American Joint Committee of Cancer (tabla 1).
El estudio estadístico se lleva a cabo mediante el test de la χ2 , la prueba de Kruskal-Wallis y el análisis de supervivencia con las curvas Kaplan-Meier y el test de rangos logarítmicos.
Resultados
Como en todas las series revisadas, predomina el número de mujeres respecto al de varones. De los 62 pacientes incluidos, 45 eran mujeres y 17 varones, con una edad media global de todo el grupo de 75 años. Si lo dividimos por estadios, la edad media de los pacientes en estadio T1 es de 75,5 años, la de los estadios T2 de 75,2 años, la de los estadios T3 de 74,5 años y la de T4 de 74,6 años (p = 0,09). En cuanto a la relación varones/mu-jeres es de 5/5 para T1, 3/11 para T2, 4/20 para T3 y 5/9 para T4 (p = 0,02). En ambos parámetros no se hallaron diferencias significativas entre los grupos. Por el contrario, el grado de diferenciación celular fue significativamente peor a medida que progresaba el estadio tumoral: 8/10 AVB bien diferenciados en T1, 9/14 en T2 y 8/24 en T3, en tanto que en los T4, 10/14 eran AVB mal diferenciados (p = 0,01). Del mismo modo, hay un predominio significativo (p = 0,01) de factores de mal pronóstico histológico en T2 (13/14) y T3 (21/24). La supervivencia a los 3 años para T1 es del 60%, para T2 del 51%, para T3 del 22% y para T4 del 0,14% (tabla 2).
TABLA 1. Clasificación TNM del cáncer de vesícula
TABLA 2. Supervivencia a los 3 años para T1, T2, T3 y T4
Discusión
El AVB es un cáncer difícil de diagnosticar de forma preoperatoria. En la mayoría de las ocasiones se detecta en el informe de anatomía patológica una vez resecada la vesícula biliar por una colelitiasis. Si se diagnostica antes de la intervención, la mayoría de casos es irresecable y únicamente susceptible de tratamiento paliativo. Es un cáncer poco frecuente, con una incidencia de 2-3 casos por 100.000 habitantes/año según las diferentes series1-3 . Posee una alta malignidad debido a que infiltra precoz-mente los tejidos vecinos (la vesícula carece de submucosa y en el contacto con el hígado no tiene serosa). Es un tumor bastante raro y representa el 3-4% de los carcinomas del tubo digestivo; el AVB constituye el 85-90% de todos los tumores primarios de la vesícula biliar. Es evidente que para alcanzar la curación es necesario diagnosticarlo en etapas tempranas de la enfermedad. Como la mayoría es detectada en piezas de colecistectomía, es muy importante que el patólogo busque meticulosamente la presencia de cáncer en las piezas operatorias. La frecuencia con que se detecta en las piezas de colecistectomía es del 0-5%, según el centro y la técnica de búsqueda llevada a cabo por el patólogo. Una de las más utilizadas es el mapeo4,5 . Esta técnica se basa en la coexistencia de lesiones preneoplásicas (hiperplasia, displasia) con el carcinoma in situ e invasor. El hallazgo de cualquiera de ellas lleva al corte seriado múltiple de la pieza operatoria.
Al descubrirse después de una colecistectomía, la enfermedad suele curarse sin tratamiento adicional. En los casos en que únicamente invade la mucosa y la muscular, sin alcanzar la serosa (estadios T1a y T1b), la curación se obtiene con la colecistectomía, sin necesidad de reintervenir. En los casos que alcanzan (T2) y sobrepasan la se-rosa (T3), se debería ampliar la colecistectomía con la resección parcial de los segmentos IV y V hepáticos, junto con una linfadenectomía de los ganglios celíacos, periportales, peripancreáticos, lumboaórticos y mesentéricos (N1 y N2). En los casos sintomáticos, la enfermedad suele ser incurable, ya que no es posible resecar el tumor únicamente con medios quirúrgicos (estadio T4)6 .
La etiología se desconoce, aunque hay algunos factores de riesgo, como la colelitiasis que acompaña al AVB en la mayoría de los casos, ser mujer, la edad > 50 años, la vesícula en porcelana, factores genéticos, pólipos vesiculares, productos químicos de la industria del caucho y los quistes del colédoco7 . En cuanto a la colelitiasis, se ha observado que tiene una fuerte correlación con el AVB. En un estudio, Dhiel8 mostró que los pacientes con litiasis biliar tenían un riesgo relativo (RR) de AVB de 2,4 si la litiasis tenía entre 2 y 2,9 cm, y un RR = 10,1 si el tamaño del cálculo era > 3 cm. La litiasis desencadenaría una respuesta inflamatoria continua, con la liberación de factores de crecimiento que actuarían como promotores tumorales. Estos factores ejercerían su efecto sobre un epitelio dañado previamente por agentes, desconocidos en la actualidad, que producen alteraciones en genes como el p53 , el K-ras y otros. Favorece la hipótesis de la litiasis e inflamación como causantes de AVB la observación de que en vesículas resecadas con estas alteraciones, el 83, el 13,5 y el 3,5% de los casos presentan displasia, hiperplasia atípica y carcinoma in situ, respectivamente, lesiones consideradas precursoras del cáncer invasivo9 .
En cuanto a la relación entre los pólipos vesiculares y el AVB, una reunión de consenso10 concluyó que todo pólipo > 10 mm es altamente sospechoso de malignidad y tiene indicación de colecistectomía. Los pólipos < 10 mm deben ser controlados de una forma seriada cada 612 meses mediante ecografía. Si se detecta una aumento de tamaño del pólipo, se debe realizar la colecistectomía.
Las manifestaciones clínicas del AVB se superponen a las de los cuadros de colelitiasis sintomática o de colecistitis. Los pacientes presentan dolor abdominal, sobre todo en el hipocondrio derecho, náuseas, vómitos e incluso ictericia cuando está afectada de algún modo la vía biliar. Todos estos síntomas son similares al cuadro clínico de una vesícula ocupada. Si se acompaña de un síndrome tóxico, con pérdida importante de peso, astenia y una anemia marcada, deberemos sospechar una afección neoplásica. Los marcadores séricos CEA y CA 19,9, altamente sensibles para otro tipo de neoplasias, no se encuentran elevados de forma significativa en el AVB. Cuando llegamos a palpar una masa en el hipocondrio derecho, la tumoración ya será irresecable y únicamente se realizará tratamiento paliativo11 .
Tanto la ecografía abdominal como la tomografía computarizada y la resonancia magnética permiten estudiar la extensión de la enfermedad y el compromiso de las estructuras vecinas. Si bien la ecografía es la prueba de elección para el estudio de la vesícula y la vía biliar, la tomografía nos ayudará en el estudio de extensión, sobre todo para determinar el grado de afección hepática y en el número y tamaño de las adenopatías regionales. La colangiorresonancia, muy de moda en los últimos tiempos, nos dibujará con todo detalle el árbol biliar y la vesícula con una alta resolución. Otras exploraciones, como la colangiografía transparietohepática, se utilizan de forma puntual y en la mayoría de ocasiones de forma terapéutica12 . La PAAF guiada por ecografía se utiliza de forma habitual para alcanzar el diagnóstico mediante citología, con una alta sensibilidad13 .
En el presente estudio incluimos a un total de 62 pacientes con AVB en un período de 15 años, con un seguimiento mínimo de 12 meses desde el momento del diagnóstico. Como en todas las series revisadas, predominan las mujeres de un modo significativo. Los dividimos por estadios, incluyendo en el T1 el T1a y T1b para no tener una excesiva estratificación. Hay un predominio de tumores avanzados (T3 y T4), con un total de 38/62 (62%), y el resto (T1 y T2) alcanzan 24/62 (38%). Con respecto a otras series, hemos obtenido un elevado porcentaje de T1 y T2, ya que los valores oscilan entre el 15 y el 25% según los estudios revisados; sin embargo, el número de casos incluidos para el estudio es menor en nuestra serie. No tomamos en consideración los diferentes tipos celulares (papilar, tubular, mucinoso y de “células en anillo de sello”), pero sí el grado de diferenciación celular, que es buena en la mayoría de los casos en estadios iniciales, T1 y T2, mientras que la mayoría de los T4 es mala. En los T3 obtenemos de forma inusual un elevado número de casos bien diferenciados. Coincidimos con otros autores14 en que los tumores mejor diferenciados tienen un menor grado de infiltración de la pared vesicular, una mayor resecabilidad y, por consiguiente, un mejor pronóstico. White et 15 ponen de manifiesto que los pacientes con tumores bien diferenciados sobreviven una media de 13 meses más que los que tienen tumores mal diferenciados. Sin embargo, este criterio no es compartido por Watanabe et al16 , que afirman que la evolución del tumor es independiente del grado de diferenciación celular. La presencia de factores de mal pronóstico, como la permeación linfática, la permeación vascular y la infiltración perineural, se incrementa en los estadios tumorales más avanzados, es escasa en los T1 y permanente en la mayoría de los T4.
Hasta el momento no hemos tenido ningún caso de afección neoplásica en los orificios de entrada de los trocares de la cirugía laparoscópica, como han descrito diversos autores, si bien extraemos la vesícula en una bolsa en caso de que se abra o cuando tenemos alguna sospecha diagnóstica en el acto operatorio que nos indique la presencia del AVB17 .
En nuestra serie, los pacientes en estadios T2 y T3 no fueron reintervenidos. Deberían haberlo sido para cumplir los criterios oncológicos, pero todos ellos poseían un elevado riesgo quirúrgico (ASA III y IV) y la mayoría tenía una edad avanzada (edad media de 74,5 años) que contraindicaba la reintervención quirúrgica para la ampliación de márgenes de resección. El seguimiento fue exhaustivo y se realizó cada 6 meses, tanto por parte del servicio de cirugía como por el de oncología. Sólo se administró quimioterapia en casos seleccionados (5-fluo-rouracilo)18 , sin que por el momento hayamos podido evaluar su eficacia clínica.
En conclusión, en nuestro estudio, la edad y el sexo no se relacionan con el estadio tumoral del AVB. En cuanto al criterio histopatológico, el peor grado de diferenciación celular y la presencia de factores de mal pronóstico histológico se incrementan en los estadios tumorales más avanzados. La elevada supervivencia para los tumores en estadio T3 podría estar relacionada con el porcentaje de AVB bien diferenciados en nuestra serie.
Correspondencia: Dr. J. de la Cruz Verdún . Servicio de Cirugía. Consorci Sanitari del Maresme. Hospital de Mataró. Carretera de Cirera, s/n. 08304 Mataró. Barcelona. España. Correo electrónico: 27139jdv@comb.es
Manuscrito recibido el 8-10-2003 y aceptado el 28-6-2004.