Introducción
En el campo de la medicina el famoso principio hipocrático de primun non nocere1 se rompe en ocasiones. La propia asistencia médica provoca en determinadas situaciones problemas de salud que pueden llegar a ser importantes para el propio enfermo y tener gran impacto económico. Son diversos los estudios que han intentando reflejarlo e incluso cuantificarlo2-8.
La calidad asistencial promueve que la asistencia ofrecida esté basada en los conocimientos científicos actuales teniendo en cuenta los recursos disponibles. El análisis de la mortalidad es uno de los parámetros de calidad asistencial más utilizados desde siempre; la cuantificación de las defunciones hospitalarias, el conocimiento de las causas y su evaluación permiten tomar medidas encaminadas a mejorar la calidad de la asistencia8-10.
El objetivo del presente trabajo es proponer un método para mejorar la calidad asistencial basado en el análisis sistemático de la mortalidad y en los posibles efectos adversos relacionados con el fallecimiento. Presentamos un sistema de autoevaluación continua, en el que se reconocen los problemas y se adopta una actitud constructiva ante ellos. El modelo es exportable a otros hospitales pero los resultados no, puesto que han de valorarse teniendo en cuenta las peculiaridades de cada hospital. No obstante, pueden servir de monitorización a lo largo de los años dentro del propio centro.
El final del proceso de análisis concluye con la elaboración por parte del servicio de propuestas de mejora. Esta propuesta es el resultado de una sesión clínica en la que se analiza la defunción con problema y tras escuchar la opinión de todos los miembros del servicio, el médico responsable del enfermo, amparado por el jefe de servicio, redacta una propuesta de mejora. De estas propuestas, hasta la actualidad, no han surgido cambios radicales en el proceder asistencial habitual; más bien afectan aspectos más sutiles del manejo de los enfermos. Por ello, de momento, su repercusión práctica no ha sido valorada y, por tanto, no se valora en el presente trabajo.
Material y métodos
El Hospital General de Vic dispone de 225 camas de hospitalización de agudos y 10 camas de la unidad de cuidados intensivos. La población de referencia, 138.000 habitantes, corresponde a la de la comarca de Osona. El servicio de cirugía está formado por un jefe de servicio, 8 cirujanos dedicados al 100%, 4 al 50% y 5 residentes de cirugía. Atiende a toda la patología quirúrgica programada y urgente. Posee un peso medio de 1,2094 (Servei Català de la Salut) como índice de complejidad.
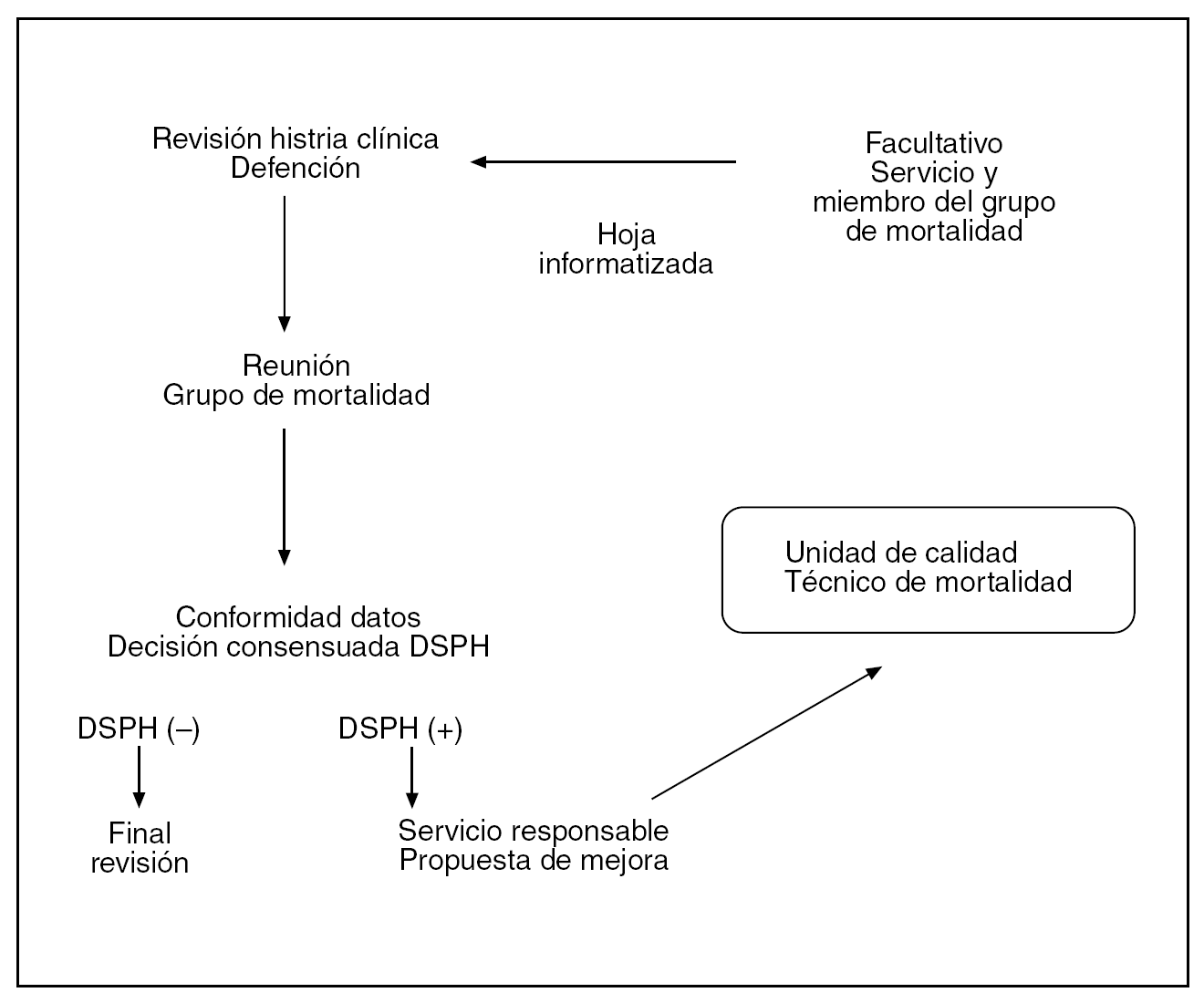
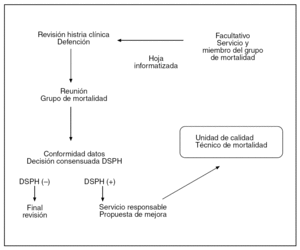
El análisis de la mortalidad es fruto de la revisión sistemática (fig. 1), basándose en la historia clínica, de todos los fallecimientos del hospital. Se viene realizando desde 1992. En el presente trabajo nos centramos en la revisión de todos los fallecimientos del servicio de cirugía general de enero de 1997 a diciembre de 2003. Un facultativo del servicio, miembro del grupo de mortalidad, recopila de cada paciente fallecido los datos administrativos, la situación del paciente al ingreso, si se ha intervenido quirúrgicamente, la mortalidad postoperatoria inmediata, el diagnóstico principal, la causa de la muerte, los problemas hospitalarios, la existencia de necropsia y los aspectos relacionados con la calidad de la muerte. Todos los fallecimientos de cirugía son presentados y discutidos mensualmente, al igual que el resto de las defunciones del hospital, dentro del grupo de mortalidad formado por 8 facultativos que representan a los diferentes servicios del hospital y dos enfermeras (una del área médica y otra del área quirúrgica).
Fig 1. Metodología de la defunción secundaria a problema hospitalario (DSPH).
El grupo de mortalidad detecta y analiza especialmente las defunciones secundarias a problemas hospitalarios (DSPH). La DSPH es un concepto fácilmente objetivable que incluye cualquier problema hospitalario ocurrido desde el ingreso hasta el fallecimiento que esté relacionado con la muerte, ya sea directa, indirecta o simplemente precipitando una muerte previsible.
Las DSPH se agrupan en diferentes categorías:
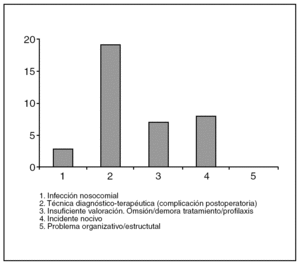
1. Infección nosocomial: por ejemplo, defunción secundaria a neumonía intrahospitalaria, infección de la herida quirúrgica, infección del catéter.
2. Técnica diagnóstica/terapéutica (complicación postoperatoria): fallecimiento relacionado con la ejecución de una decisión diagnóstico-terapéutica, por ejemplo, defunción secundaria a pancreatitis tras la rea-
lización de una colangiopancreatografía retrógrada endoscópica, complicaciones postoperatorias, punciones diagnóstico-terapéuticas y reacciones adversas a fármacos.
3. Valoración insuficiente: omisión/demora de tratamiento/profilaxis. Fallecimiento por no prescribir un tratamiento de probada eficacia por falta de diagnóstico, desconocimiento o error.
4. Incidente nocivo: incidente inesperado relacionado con el fallecimiento no atribuible a otra causa, por ejemplo, defunción por broncoaspiración, caída de la cama.
5. Problema organizativo/estructural; por ejemplo, fallecimiento relacionado con desfibrilador que no funciona.
Posteriormente, en las reuniones periódicas del propio servicio de cirugía general, se analizan todos las DSPH. De cada DSPH se elabora un informe, firmado por el jefe del servicio, con propuestas de mejora que se remiten a la unidad de calidad asistencial y al técnico responsable de mortalidad.
Para el análisis estadístico se han utilizado las medidas de centralización y dispersión estándar.
Resultados
Durante los 7 años en el servicio de cirugía ha habido 194 defunciones. La media de fallecimientos por año es de 28 (rango, 24-36). Se han dado 10.905 altas. La media de defunciones/alta por año es de 1,77 ± desviación estándar (DE) 0,2 (rango, 1,5-2,13). La edad media global fue de 80,5 ± 9,5 años (rango, 47-100). Por sexo, 104 fueron mujeres (53,6%) y 90 varones (46,6%) Durante el mismo período se ha intervenido a 9.437 enfermos. De los 194 fallecimientos, 85 correspondieron a pacientes intervenidos quirúrgicamente; si lo relacionamos con las 9.437 intervenciones, el porcentaje de fallecimiento postintervención fue del 0,9%.
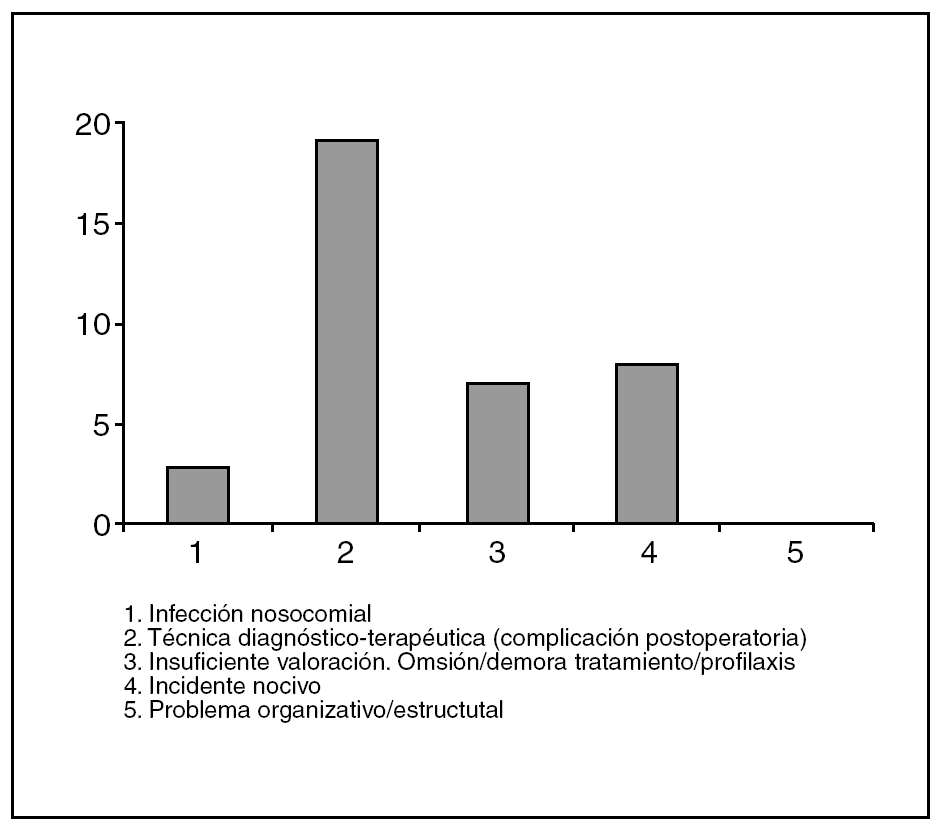
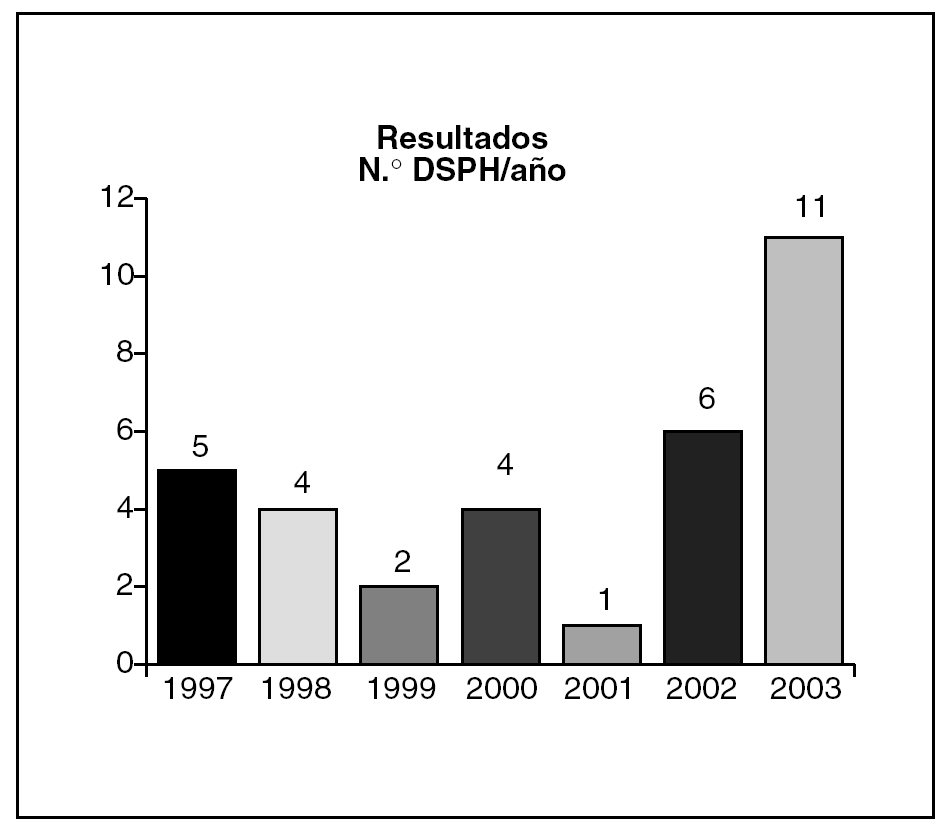
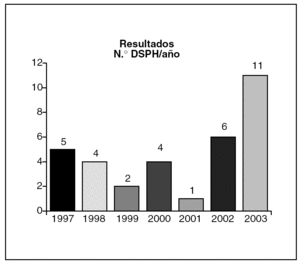
Durante el mismo período se han detectado 33 DSPH. De todos los fallecimientos, un 17% se debió a DSPH. En estas DSPH se han encontrado 37 problemas (ha habido fallecimientos con más de un problema). Por tipos, fueron sido (fig. 2): 3 infecciones nosocomiales, 19 problemas secundarios a técnicas terapéuticas o diagnósticas, 7 insuficiente valoración u omisión o demora de tratamiento, 8 incidentes nocivos, y no hemos tenido ninguno por problema organizativo o estructural. El número de DSPH en relación a con las altas es del 0,3%. La edad media de los enfermos con problema hospitalario fue 77 años, de 81 años en los que no han tenido problema (p < 0,001). Por años, las DSPH oscilan entre 1 y 11 (fig. 3).
Fig. 2. Tipos de defunción secundaria a problema hospitalario (DSPH).
Fig. 3. Causas de defunción secundaria a problema hospitalario (DSPH).
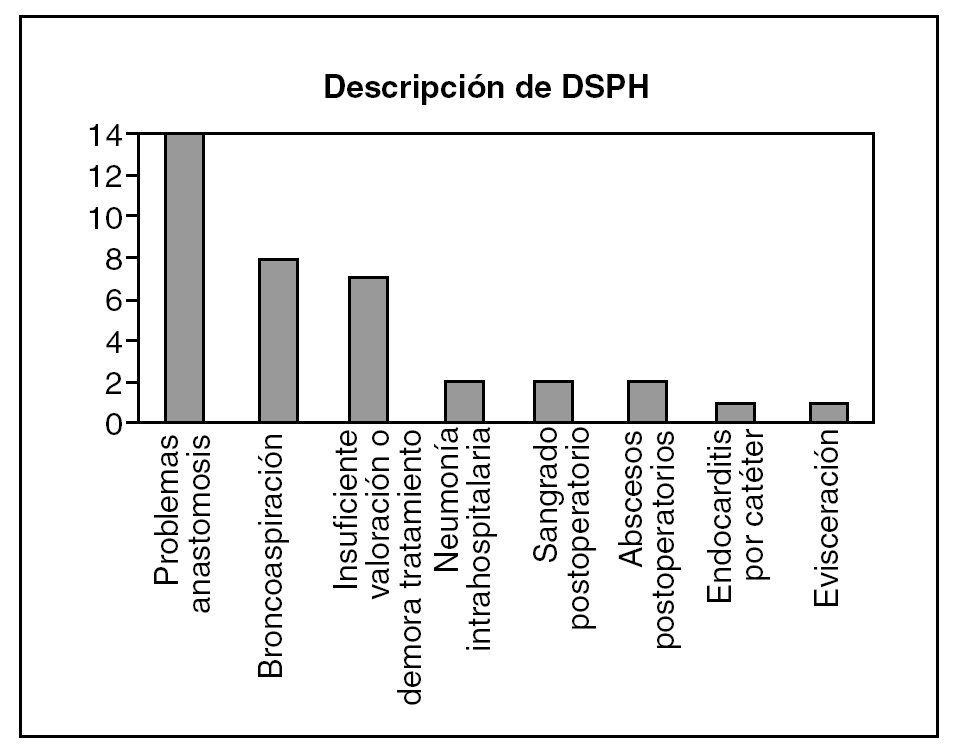
Cuando pasamos a la descripción de los problemas hospitalarios concretos obtenemos los siguientes resultados (fig. 3): 14 fueron defunciones secundarias a problemas relacionados con la anastomosis (fundamentalmente fístulas postoperatorias), 8 por broncoaspiraciones,
7 casos por insuficiente valoración u omisión o demora del tratamiento, 2 neumonías intrahospitalarias, 2 sangrados postoperatorios, 2 abscesos postoperatorios, 1 endocarditis poscatéter y 1 defunción secundaria a evisceración.
Discusión
La calidad asistencial es difícil de cuantificar. Es relativamente fácil cuantificar cuánto hacemos, pero no lo es tanto cómo lo hacemos. Conocer cómo lo hacemos y crear mecanismos para hacerlo mejor es el objetivo fundamental de los teóricos de la calidad asistencial8.
El análisis de la calidad asistencial se puede aplicar a diferentes fases dentro del proceso asistencial. Una posibilidad consiste en el análisis de los resultados. De ellos se pueden estudiar los deseados o los no deseados. Nosotros nos basamos en el estudio de los resultados no deseados que son debidos a la propia asistencia sanitaria. En terminología inglesa se han denominado adverse events (AE; sucesos adversos [SA]): lesiones producidas por la propia asistencia médica y no por la enfermedad a tratar que prolongan la hospitalización, producen incapacidades o ambas2. Hay que diferenciarlos de negligencia; término jurídico que se aplica cuando no se siguen los cuidados esperados teniendo en cuenta los estándares de la comunidad.
Primun non nocere es el principio hipocrático que ha sido esencia de la medicina desde sus albores y que en algún momento de la historia parece haberse olvidado. En 1964, Schimmel11 reabre el interés por los problemas hospitalarios. En un principio pasó inadvertida la importancia de este trabajo, que afirmaba que un 20% de los pacientes hospitalizados en hospitales universitarios de EE.UU. sufrieron lesiones iatrogénicas, y de ellas el 20% fueron serias o fatales11. Quince años más tarde comienzan a aparecer numerosas publicaciones que no sólo ratifican esos hallazgos, sino que muestran nuevos hechos preocupantes. En 1981, Steel et al12 publicaron un estudio que demostraba que el 36% de los pacientes de hospitales universitarios sufrieron eventos iatrogénicos y el 25% fueron serios o pusieron en peligro la vida. En 1991 Brennan et al2 publican los primeros resultados del Harvard Medical Practice Study, que versa sobre la incidencia de los SA en los pacientes hospitalizados en una serie de hospitales de Nueva York. Comunican SA en el 3,7% de las historias revisadas, de los cuales el 13,6% lleva a la muerte, lo que supone que un 0,5% de todas las dadas de alta fallece a consecuencia de un SA. De todos los SA, un 27,6% se deben a negligencia. El porcentaje de negligencias aumenta en relación directa con la edad del paciente y su gravedad. Un estudio similar de 1995 en Australia4 identifica SA en el 16,6% de las admisiones, la mitad de los cuales se consideran evitables. En el 2001, Vicent3, en un estudio realizado en hospitales británicos, encuentra un 11,7% de SA que se presentan en el 10,8% de los pacientes revisados; un 46% de los SA se juzgaron prevenibles con una asistencia adecuada. Cada SA provocó una prolongación de la estancia de 8,5 días de media.
Ninguno de los estudios revisados enfoca el problema como nosotros. El de Harvard2 sí que hace referencia que el 0,5% de todas los pacientes dados de alta fallece a causa de un SA. Nosotros, deduciéndolo de forma inversa a como lo hacen ellos, obtenemos los siguientes valores: el 0,3% de las altas fallecerá a causa de un problema hospitalario. No obstante, los resultados de los diversos estudios son dispares, porque también son dispares los criterios de detección de los SA o DSPH. Está claro que existir, existen; de ellos, un porcentaje es inherente a la propia práctica clínica en sí, pero otro porcentaje se debe a una asistencia deficitaria, son atribuibles a error y son evitables. El error humano es provocado por una variedad de condiciones relacionadas no sólo con la conducta personal, sino también con las condiciones de su entorno laboral. Es imposible erradicar por completo el error humano puesto que es inherente a la especie humana; pero sí es posible mitigarlo al máximo actuando sobre el nivel profesional del personal sanitario, su formación continuada y sobre las condiciones laborales en las que trabajan.
Los SA tienen una importante repercusión social y económica. La gravedad de la situación es muy grande si se mide por el número de muertes que está causando en el país que tiene la medicina más avanzada y segura del mundo, EE.UU. El Institute of Medicine estima que anualmente se producen entre 44.000 y 98.000 defunciones por causa de errores médicos, cifra que excede al número de muertes por accidentes de tráfico o cáncer de mama. Además, los costos económicos son inmensos; algunos autores los sitúan entre 17.000 y 29.000 millones de dólares anuales13. Poner los mecanismos para minimizarlos nos ayudará a disminuir sus repercusiones. Un primer paso consiste en reconocerlos.
La población de estudio es otro tema de discusión. Se podrían estudiar diferentes muestras extraídas de la globalidad de los pacientes ingresados, como se ha hecho en otros estudios2-4. O mejor aún, del total de prácticas de riesgo susceptibles de efectos adversos. Nosotros hemos optado por el estudio de un subgrupo de pacientes que son los que han fallecido. Según el estudio de Harvard2, el porcentaje de SA aumenta con la complejidad del enfermo y con su edad. Por ello los pacientes que han fallecido tendrán un porcentaje alto de SA. Además, los fallecimientos constituyen casos clínicos fácilmente revisables y que se producirán siempre, por lo que la implantación de una revisión crítica sistemática de ellos, que analice los problemas hospitalarios, se convierte en un mecanismo de revisión y análisis continuo. Nosotros adaptamos el término adverse event aparecido en el Harvard Medical Practical Study2 y lo relacionamos con la defunción (DSPH). Por tanto, la DSPH consiste en cualquier problema detectado que tenga relación con el fallecimiento, sea causa directa, indirecta o simplemente precipite una muerte previsible. Surge en nuestro hospital hace 15 años, coincidiendo la creación de la comisión de mortalidad con la aparición de los resultados del Harvard Medical Practical Study2.
La mayoría de las DSPH detectadas en cirugía son secundarias a una decisión técnica-diagnóstica. Dentro de éstos, cabe destacar los fallecimientos secundarios a problemas relacionados con la anastomosis y, en concreto, las fístulas postoperatorias son la mayoría (fig. 4). Se debe destacar también la importancia de la broncoaspiración como causa de fallecimiento (8 pacientes) y los 7 casos en los que la defunción fue secundaria a una insuficiente valoración u omisión o demora en el tratamiento.
Fig. 4. Resultados de defunción secundaria a problema hospitalario (DSPH),1997-2003.
Un aspecto importante en todos los estudios es que la revisión no puede ser unipersonal. En nuestro caso, la revisión la realiza la comisión de mortalidad. Está formada por un grupo multidisciplinario en el que están representados los servicios más importantes, así como enfermería.
A pesar de que la detección del problema (DSPH) la realiza la comisión de mortalidad, el análisis crítico lo realiza el propio servicio. Se establecen sesiones clínicas dentro del servicio para analizar cada uno de los casos repasando los aspectos controvertidos. Resultado de estas sesiones se elabora por escrito una propuesta de mejora en relación con cada DSPH. El análisis de las propuestas y su repercusión sobre la mejora asistencial no han sido objeto de análisis en el presente trabajo, pero no se descarta su estudio en un futuro.
Los datos de cada hospital por sí solos no sirven para comparar hospitales entre sí, puesto que son parámetros sujetos a multitud de variantes inherentes a cada centro. Sí pueden servir como referencia para el propio hospital en el devenir de los años, siempre que no se modifique el resto de las variables. De tal forma que con los años hemos creado unos índices que nos sirven como marco de referencia. Así, se detectó un número elevado de DSPH durante 2003 y se vio que era porque durante ese período se efectuó un cambio organizativo por el que los enfermos quirúrgicos de urgencias se imputaron a cirugía y, por tanto, no respondían a ningún cambio asistencial digno de tenerse en cuenta.
Desde nuestro punto de vista, los puntos fuertes de este sistema consisten en la utilización de los fallecimientos como casos, la introducción del concepto DSPH, la periodicidad de las revisiones y el análisis por un grupo multidisciplinario. Como punto débil señalamos la escasa repercusión por el momento de la implantación de las propuestas de mejora.
Como conclusión, hay que señalar que hemos de introducir dentro de los servicios mecanismos de autoevaluación para ver cómo lo hacemos y, una vez analizados, hacerlo mejor. Los mecanismos son varios. Nosotros presentamos uno basado en el análisis de los fallecimientos y por un grupo multidisciplinario.
Correspondencia: Dr. A. Romaguera Monzonís.
Cirugía General. Hospital General de Vic.
Av. Francesc Pla, 1. 08500 Vic. Barcelona. España.
Correo electrónico: 26709arm@comb.es
Manuscrito recibido el 30-3-2005 y aceptado el 10-4-2006.