El objetivo de este trabajo es analizar la evolución ponderal de las principales técnicas quirúrgicas bariátricas (bypass gastroyeyunal en Y de Roux [BPGY] y gastrectomía vertical [GV]) realizadas en un conjunto representativo de centros nacionales españoles, con el fin de confeccionar unos gráficos de percentiles del porcentaje de pérdida total de peso perdido durante los 3 primeros años después de la cirugía.
MétodosSe realiza un estudio de cohortes longitudinal retrospectivo a partir de los datos aportados por 9 centros hospitalarios españoles. Se han analizado los datos ponderales tanto en porcentaje de pérdida total de peso perdido como en porcentaje de exceso de peso perdido correspondientes al BPGY (n=1.887) y a la GV (n=1.210).
ResultadosEl BPGY sigue siendo la técnica más frecuentemente realizada en nuestra muestra nacional. En ambas técnicas quirúrgicas, la pérdida de peso máxima se produce a los 18 meses de la cirugía. Ambas técnicas siguen la misma evolución ponderal, aunque los valores del porcentaje de pérdida total de peso perdido sean inferiores en el caso de la GV a los 36 meses (29,3±10 vs. 33,6±10). La edad y el género son determinantes en los resultados ponderales (mejores en paciente más jóvenes para ambas técnicas y mejores en mujeres para el BPGY).
ConclusionesLos gráficos de percentiles del porcentaje de peso total perdido después de la cirugía bariátrica representan una herramienta muy útil y un avance importante en la calidad asistencial para el seguimiento ponderal del paciente.
The aim of this study is to analyze weight evolution after the main bariatric surgical techniques (Roux-en-Y gastric bypass [RYGB] and sleeve gastrectomy [SG]) performed at a representative sample of Spanish hospitals in order to develop percentile charts for the percentage of total weight loss during the first 3 years after surgery.
MethodsA retrospective longitudinal cohort study was conducted based on the data provided by 9 Spanish hospitals. Weight data were analyzed both in % total weight loss and % excess weight lost corresponding to the RYGB (n=1,887) and SG (n=1,210).
ResultsRYGB continues to be the most frequently performed technique in our sample. In both surgical techniques, maximum weight loss occurred 18 months after surgery. Both techniques followed the same weight evolution, although the % total weight loss values were lower in the case of the SG after 36 months (29.3±10 vs. 33.6±10). Age and gender are decisive in the weight results (better in younger patients for both techniques and better in women for RYGB).
ConclusionsPercentile charts of % total weight loss after bariatric surgery represent a very useful tool and an important advance in the quality of patient management.
La pérdida de peso después de la cirugía de la obesidad es una de las principales variables a tener en cuenta dentro del contexto de los resultados posquirúrgicos, junto con la resolución de las comorbilidades asociadas. En este sentido, la comunidad científica ha estudiado e implementado de forma histórica nuevas formas de expresar dicha pérdida de peso y poder considerar si es adecuada o no para una determinada técnica quirúrgica. La completa normalización del peso no es una condición indispensable para obtener una mejora significativa de la salud después de la cirugía1. Es un objetivo difícil que un obeso mórbido alcance un IMC de 25kg/m2 tras la cirugía bariátrica, y no por ello lo podemos considerar un fracaso; parece razonable establecer un límite más realista para racionalizar las expectativas del paciente y evitar su frustración. En este sentido, el Bariatric Outcomes Longitudinal Database2 postuló que una herramienta muy adecuada para expresar la pérdida de peso después de la cirugía es el porcentaje de peso total perdido (%PTPP), ya que es independiente del IMC inicial del paciente3. Expresar los resultados de esta forma permite la comparación entre series quirúrgicas y conocer de forma objetiva si una técnica puede considerarse más efectiva que otra en términos de pérdida de peso. Además, posibilita su representación gráfica a través de curvas de percentiles durante el postoperatorio a medio y largo plazo, siendo una herramienta de detección o predicción a nivel individual de la evolución ponderal4. Otros indicadores propuestos por la AmericanSociety for Metabolic and Bariatric Surgery incluyen, además del %PTPP, el porcentaje de exceso de IMC perdido5.
El indicador de porcentaje de exceso de peso perdido (%EPP) propuesto en 19816,7, que sitúa el éxito mínimo en el 50% al año de la cirugía, ha dejado de ser la única herramienta de análisis de la pérdida ponderal y debe complementarse con los demás indicadores existentes para cumplir con los criterios de calidad actuales8. Pese a que fuera una medida más o menos arbitraria, con el %EPP disponíamos de una herramienta para clasificar el éxito o el fracaso de la técnica. Actualmente, con el %PPTP y el porcentaje de exceso de IMC perdido aún no tenemos los puntos de corte que permitan clasificar la evolución ponderal de cada paciente.
El objetivo de este trabajo es analizar la evolución ponderal de las principales técnicas quirúrgicas bariátricas (bypass gastroyeyunal en Y de Roux [BPGY] y gastrectomía vertical [GV]) realizadas en un conjunto representativo de centros nacionales españoles. A partir de los datos recogidos se propone elaborar unas figuras de percentiles del %PPTP para facilitar la interpretación de la pérdida de peso después de la cirugía tanto para el cirujano como para el paciente; implementar su uso extendido en la práctica clínica diaria es la propuesta final del presente estudio.
MétodosSe realiza un estudio de cohortes longitudinal retrospectivo a partir de los datos aportados por 9 centros hospitalarios para su registro, pertenecientes a los centros hospitalarios de los miembros de la Sección de Cirugía de la Obesidad y las Enfermedades Metabólicas de la Asociación Española de Cirujanos. Cada centro ha aportado los principales datos antropométricos, el tipo de cirugía practicada y las características principales de los pacientes (edad, sexo y presencia de diabetes mellitus tipo 2 [DM2]), así como el seguimiento completo ponderal a los 3 años de la intervención quirúrgica. Como criterio de exclusión general se han considerado las reintervenciones realizadas en los diferentes centros debidas a una pérdida de peso insuficiente. Los datos de los diferentes centros se han anonimizado y se han seleccionado en una base de datos única (Microsoft® Office Excel 2016). Se han analizado los datos ponderales correspondientes al BPGY (n=1.887) y a la GV (n=1.210).
Se ha calculado la variable %PPTP según la fórmula: [(peso inicial−peso actual)/(peso inicial)]×100. La variable %EPP se ha calculado según la fórmula: [(peso inicial−peso actual)/(peso inicial−peso ideal)]×100. Se asume que el peso ideal de cada paciente es el que tendría con un IMC de 25kg/m2.
Para el análisis estadístico general y de percentiles se ha utilizado el software IBM® SPSS® v.25. La comparación de medias de las diferentes variables se ha realizado mediante la prueba t de Student para datos independientes. Para el análisis de los datos por grupos de edad se ha utilizado la mediana como punto de corte.
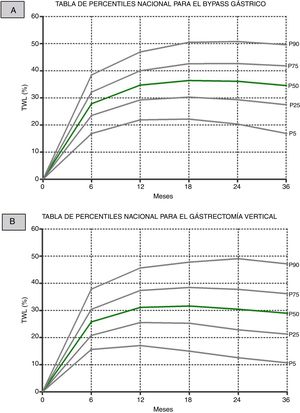
El análisis estadístico de frecuencias ha generado los diferentes percentiles calculados deseados (5, 25, 50, 75, 90) para la variable %PPTP, en ambas técnicas y a lo largo de los diferentes puntos de corte (6, 12, 18, 24 y 36 meses). Cada percentil muestra el valor por debajo del cual se encuentra ese porcentaje de casos. La fórmula estadística genérica es Px=n*K/100, siendo n el número muestral y K el percentil a calcular. Se ha considerado significativa una p<0,05. Los gráficos se han editado con el software GraphPad® Prism 5.
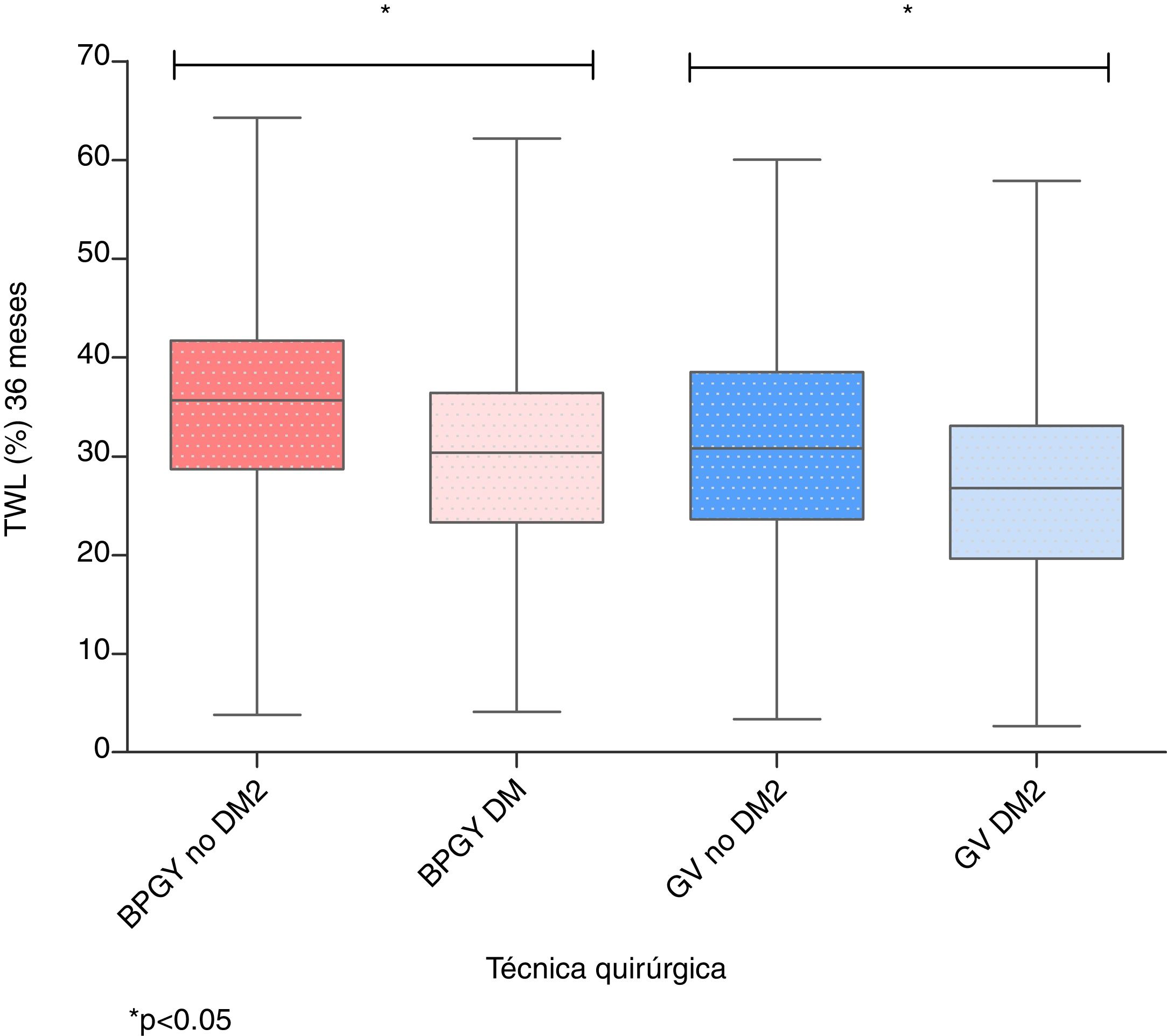
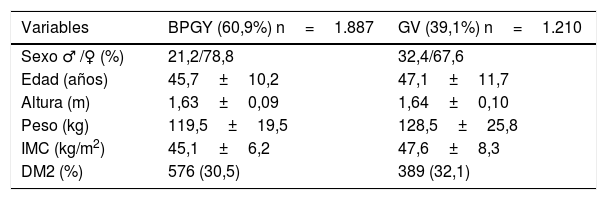
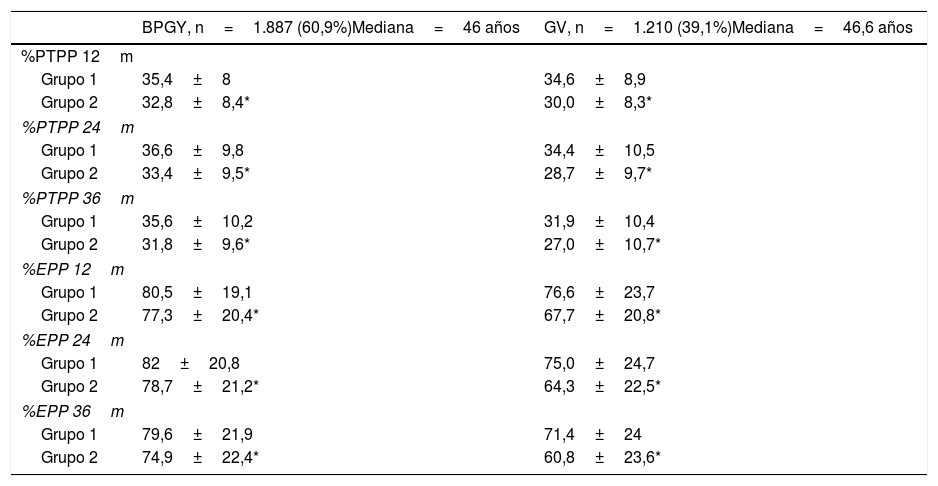
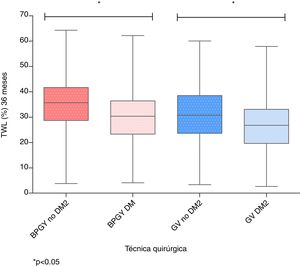
ResultadosSe han registrado y analizado los datos de un total de 3.376 pacientes. La distribución de los mismos y sus características basales según la técnica quirúrgica practicada se refleja en la tabla 1. La técnica quirúrgica más utilizada en la muestra ha sido el BPGY (60,9%), seguida por la GV (30,1%). En ambas técnicas existe un porcentaje parecido de pacientes con DM2 (30,5% para el BPGY y 32,1% para la GV). En la tabla 2 se muestran las características basales de la muestra de forma global y según la intervención quirúrgica practicada. En ambas técnicas quirúrgicas, la pérdida de peso máxima tanto en %PTPP como en %EPP se produce a los 18 meses de la cirugía. A su vez, se muestran las tablas con los resultados obtenidos según el sexo (tabla 3) y según la presencia o no de DM2 (tabla 4). En el caso del BPGY, el porcentaje de pacientes masculinos intervenidos es del 21,2%, y en la GV, del 32,4%. No encontramos diferencias significativas en el IMC inicial entre ambos sexos y en ambas técnicas. Por el contrario, encontramos diferencias significativas en la evolución ponderal entre sexos en el BYPG (más favorable para el sexo femenino), no ocurriendo este hecho en el caso de la GV, en donde la evolución ponderal entre sexos es parecida. Cuando analizamos la evolución ponderal entre pacientes diabéticos y no diabéticos, se observa que, en ambas técnicas, las diferencias entre los 2 grupos son estadísticamente significativas, existiendo una peor evolución ponderal en los pacientes con DM2 y que se mantiene durante todo el periodo analizado. La figura 1 muestra el boxplot de la pérdida total de peso a los 36 meses de la cirugía (%PTPP) en ambas técnicas y según la condición de DM2. Si analizamos los resultados con base en 2 grupos de edad (mediana para BPGY=46 y GV=46,6), observamos que los pacientes de menor edad tienen mejores resultados que los de mayor edad en cuanto a %EPP y %PTPP (tabla 5). Esto ocurre en ambas técnicas quirúrgicas de forma significativa.
Características basales de la muestra de forma global y según la intervención quirúrgica practicada
| Variables | BPGY (60,9%) n=1.887 | GV (39,1%) n=1.210 |
|---|---|---|
| Sexo ♂ /♀ (%) | 21,2/78,8 | 32,4/67,6 |
| Edad (años) | 45,7±10,2 | 47,1±11,7 |
| Altura (m) | 1,63±0,09 | 1,64±0,10 |
| Peso (kg) | 119,5±19,5 | 128,5±25,8 |
| IMC (kg/m2) | 45,1±6,2 | 47,6±8,3 |
| DM2 (%) | 576 (30,5) | 389 (32,1) |
BPGY: bypass gastroyeyunal en Y de Roux; DM2: diabetes mellitus tipo 2; GV: gastrectomía vertical; IMC: índice de masa corporal.
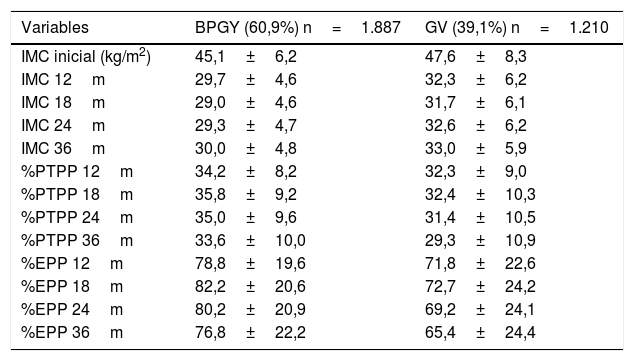
Evolución ponderal global en el bypass gastroyeyunal y la gastrectomía vertical
| Variables | BPGY (60,9%) n=1.887 | GV (39,1%) n=1.210 |
|---|---|---|
| IMC inicial (kg/m2) | 45,1±6,2 | 47,6±8,3 |
| IMC 12m | 29,7±4,6 | 32,3±6,2 |
| IMC 18m | 29,0±4,6 | 31,7±6,1 |
| IMC 24m | 29,3±4,7 | 32,6±6,2 |
| IMC 36m | 30,0±4,8 | 33,0±5,9 |
| %PTPP 12m | 34,2±8,2 | 32,3±9,0 |
| %PTPP 18m | 35,8±9,2 | 32,4±10,3 |
| %PTPP 24m | 35,0±9,6 | 31,4±10,5 |
| %PTPP 36m | 33,6±10,0 | 29,3±10,9 |
| %EPP 12m | 78,8±19,6 | 71,8±22,6 |
| %EPP 18m | 82,2±20,6 | 72,7±24,2 |
| %EPP 24m | 80,2±20,9 | 69,2±24,1 |
| %EPP 36m | 76,8±22,2 | 65,4±24,4 |
BPGY: bypass gastroyeyunal en Y de Roux; GV: gastrectomía vertical; IMC: índice de masa corporal; m: meses; %EPP: porcentaje de exceso de peso perdido; %PTPP: porcentaje de pérdida total de peso perdido.
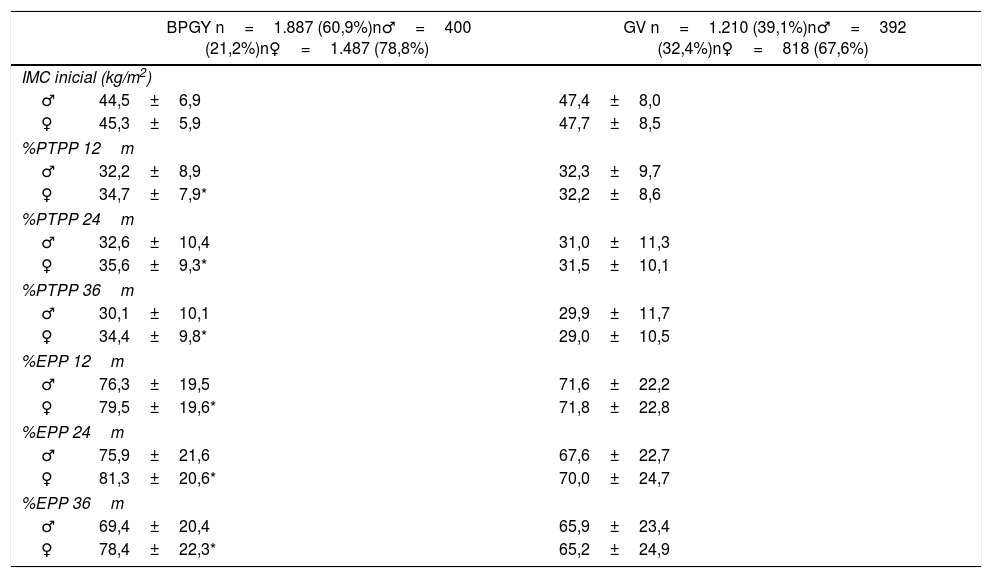
Evolución ponderal en ambas técnicas por sexos
| BPGY n=1.887 (60,9%)n♂=400 (21,2%)n♀=1.487 (78,8%) | GV n=1.210 (39,1%)n♂=392 (32,4%)n♀=818 (67,6%) | |
|---|---|---|
| IMC inicial (kg/m2) | ||
| ♂ | 44,5±6,9 | 47,4±8,0 |
| ♀ | 45,3±5,9 | 47,7±8,5 |
| %PTPP 12m | ||
| ♂ | 32,2±8,9 | 32,3±9,7 |
| ♀ | 34,7±7,9* | 32,2±8,6 |
| %PTPP 24m | ||
| ♂ | 32,6±10,4 | 31,0±11,3 |
| ♀ | 35,6±9,3* | 31,5±10,1 |
| %PTPP 36m | ||
| ♂ | 30,1±10,1 | 29,9±11,7 |
| ♀ | 34,4±9,8* | 29,0±10,5 |
| %EPP 12m | ||
| ♂ | 76,3±19,5 | 71,6±22,2 |
| ♀ | 79,5±19,6* | 71,8±22,8 |
| %EPP 24m | ||
| ♂ | 75,9±21,6 | 67,6±22,7 |
| ♀ | 81,3±20,6* | 70,0±24,7 |
| %EPP 36m | ||
| ♂ | 69,4±20,4 | 65,9±23,4 |
| ♀ | 78,4±22,3* | 65,2±24,9 |
BPGY: bypass gastroyeyunal en Y de Roux; GV: gastrectomía vertical; IMC: índice de masa corporal; m: meses; %EPP: porcentaje de exceso de peso perdido; %PTPP: porcentaje de pérdida total de peso perdido.
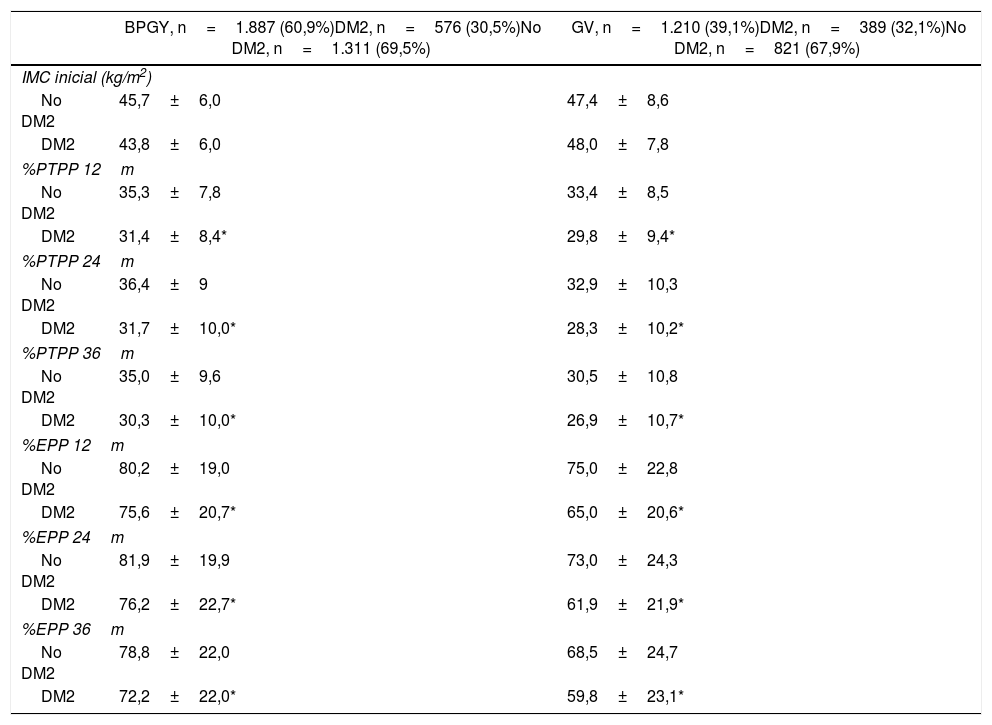
Evolución ponderal en ambas técnicas según la condición de DM2
| BPGY, n=1.887 (60,9%)DM2, n=576 (30,5%)No DM2, n=1.311 (69,5%) | GV, n=1.210 (39,1%)DM2, n=389 (32,1%)No DM2, n=821 (67,9%) | |
|---|---|---|
| IMC inicial (kg/m2) | ||
| No DM2 | 45,7±6,0 | 47,4±8,6 |
| DM2 | 43,8±6,0 | 48,0±7,8 |
| %PTPP 12m | ||
| No DM2 | 35,3±7,8 | 33,4±8,5 |
| DM2 | 31,4±8,4* | 29,8±9,4* |
| %PTPP 24m | ||
| No DM2 | 36,4±9 | 32,9±10,3 |
| DM2 | 31,7±10,0* | 28,3±10,2* |
| %PTPP 36m | ||
| No DM2 | 35,0±9,6 | 30,5±10,8 |
| DM2 | 30,3±10,0* | 26,9±10,7* |
| %EPP 12m | ||
| No DM2 | 80,2±19,0 | 75,0±22,8 |
| DM2 | 75,6±20,7* | 65,0±20,6* |
| %EPP 24m | ||
| No DM2 | 81,9±19,9 | 73,0±24,3 |
| DM2 | 76,2±22,7* | 61,9±21,9* |
| %EPP 36m | ||
| No DM2 | 78,8±22,0 | 68,5±24,7 |
| DM2 | 72,2±22,0* | 59,8±23,1* |
BPGY: bypass gastroyeyunal en Y de Roux; DM2: diabetes mellitus tipo 2; GV: gastrectomía vertical; IMC: índice de masa corporal; m: meses; %EPP: porcentaje de exceso de peso perdido; %PTPP: porcentaje de pérdida total de peso perdido.
Evolución ponderal en ambas técnicas según grupos de edad
| BPGY, n=1.887 (60,9%)Mediana=46 años | GV, n=1.210 (39,1%)Mediana=46,6 años | |
|---|---|---|
| %PTPP 12m | ||
| Grupo 1 | 35,4±8 | 34,6±8,9 |
| Grupo 2 | 32,8±8,4* | 30,0±8,3* |
| %PTPP 24m | ||
| Grupo 1 | 36,6±9,8 | 34,4±10,5 |
| Grupo 2 | 33,4±9,5* | 28,7±9,7* |
| %PTPP 36m | ||
| Grupo 1 | 35,6±10,2 | 31,9±10,4 |
| Grupo 2 | 31,8±9,6* | 27,0±10,7* |
| %EPP 12m | ||
| Grupo 1 | 80,5±19,1 | 76,6±23,7 |
| Grupo 2 | 77,3±20,4* | 67,7±20,8* |
| %EPP 24m | ||
| Grupo 1 | 82±20,8 | 75,0±24,7 |
| Grupo 2 | 78,7±21,2* | 64,3±22,5* |
| %EPP 36m | ||
| Grupo 1 | 79,6±21,9 | 71,4±24 |
| Grupo 2 | 74,9±22,4* | 60,8±23,6* |
BPGY: bypass gastroyeyunal en Y de Roux; GV: gastrectomía vertical; m: meses; %EPP: porcentaje de exceso de peso perdido; %PTPP: porcentaje de pérdida total de peso perdido.
Grupo 1<mediana; Grupo 2>mediana.
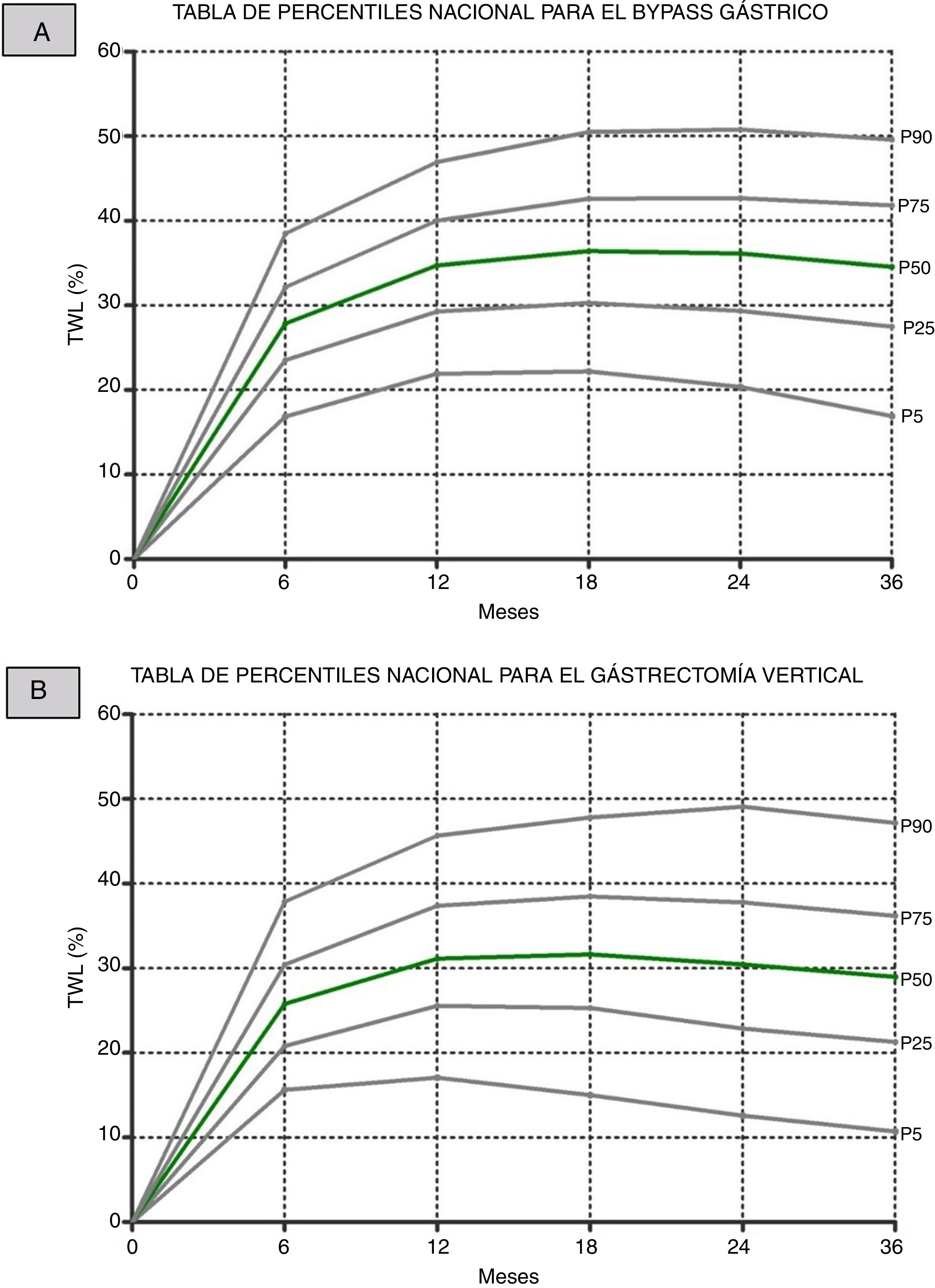
Finalmente, a partir de los datos de todos los pacientes por centros, se muestran los gráficos de percentiles del %PTPP generados para cada una de las principales intervenciones quirúrgicas (fig. 2).
DiscusiónEste trabajo recopila los datos de diferentes centros nacionales con el objetivo de analizar con una mayor potencia la pérdida de peso después de la cirugía bariátrica. Hemos acotado la representación de los datos a las 2 principales técnicas realizadas en nuestro país con el fin de obtener un paralelismo entre los resultados y obviando el posible sesgo muestral. Los resultados basales de la muestra nos indican que, a pesar de que a nivel mundial la GV ha pasado a ocupar la primera posición en la lista de las intervenciones quirúrgicas más frecuentes (46%)9, el BPGY sigue siendo la técnica más frecuentemente realizada en nuestra muestra nacional. Además, el porcentaje de pacientes con DM2 es claramente superior en nuestra muestra al porcentaje publicado en la submuestra poblacional correspondiente a Europa Occidental (31,3 vs. 20%)9. El hecho de que la mayoría de los centros participantes sean de alto volumen y de referencia a nivel local y nacional puede explicar estos resultados.
Respecto a los resultados ponderales de BPGY, el %EPP máximo ocurre a los 18 meses de la cirugía, manteniéndose similar a los 24 meses e iniciando una tendencia a disminuir a los 36 meses. Es destacable que a los 6 meses ya se alcance un %EPP muy superior al 50%. El %PTPP también alcanza cifras que indican una correcta pérdida de peso tanto al año como a los 2 y 3 años de la cirugía, en concordancia con otras series publicadas y con base en las recomendaciones actuales8,10.
En el caso de la GV, la evolución ponderal sigue el mismo patrón que la del BPGY, aunque los valores del %EPP y del %PTPP sean ligeramente inferiores a los del BPGY. Estos resultados concuerdan con los datos publicados a partir de 2 recientes ensayos clínicos aleatorizados entre las 2 técnicas11,12 y que constituyen un referente importante para la comunidad científica13.
Respecto a las diferencias del comportamiento ponderal entre sexos en ambas técnicas, en el caso de la GV se han reportado diferencias inicialmente significativas (pérdida de peso más favorable para el género masculino) en los primeros 6 meses después de la cirugía, igualándose estas diferencias al año14; en nuestra muestra no existen diferencias en ninguno de los periodos analizados para esta técnica. Cuando analizamos la casuística en el BPGY, observamos que el género masculino se comporta ponderalmente peor que el género femenino de forma significativa en todo el periodo analizado y en ambos indicadores de pérdida ponderal; este fenómeno también se observa en los ya mencionados trabajos de Van de Laar, quien su vez reporta una mayor efectividad para los subgrupos de pacientes de menor edad15.
Respecto a las diferencias entre los pacientes diabéticos y los no diabéticos, sabemos que en los pacientes con DM2, la pérdida de peso después del BPGY no depende del IMC inicial16. En este sentido, nuestros grupos de pacientes presentan significativamente unos indicadores de pérdida de peso más favorables en los subgrupos de pacientes no diabéticos y después de ambas técnicas quirúrgicas. Sería plausible realizar las curvas de percentiles del %PTPP diferenciadas para ambas subpoblaciones y en cada una de las técnicas analizadas.
El principal objetivo de este trabajo ha sido describir las curvas de pérdida ponderal para cada una de estas 2 técnicas mediante el indicador %PTPP. Este indicador no se correlaciona con el IMC preoperatorio de los pacientes, como se demuestra en varias series publicadas4,10. La descripción de los percentiles de cada punto de seguimiento nos permitiría evaluar de forma individual la evolución de nuestros pacientes. Este tipo de estrategia no es nueva en la evaluación de poblaciones y ya es ampliamente usada y reconocida en otras disciplinas como la Pediatría.
Para conseguir afinar más y mejor la capacidad interpretativa de estas curvas se precisaría un trabajo prospectivo de años en el que se puedan ir añadiendo cada vez más sujetos de estudio. Con este objetivo, y con el soporte de las principales sociedades científicas españolas en el campo, se está preparando un programa que permita, por un lado, validar estos resultados, y por otro, ampliar la base sobre la que se construyan estas curvas. Planteamos ahora los cimientos de la herramienta que presumimos permitirían evaluar de forma más objetiva la evolución ponderal de nuestros pacientes intervenidos y que pueden ser de gran utilidad en la práctica clínica diaria, representando un avance importante en la calidad tanto a nivel asistencial como corporativo de las sociedades que lo avalan.
En cuanto a las limitaciones, debido a que el IMC inicial de ambas técnicas quirúrgicas es diferente de forma significativa, no se ha realizado un estudio comparativo entre ellas. Los gráficos de percentiles pueden sufrir modificaciones de sus valores de corte en ediciones futuras, dependiendo de la casuística global analizada. Además, asumimos que las técnicas tanto de GV como de BPGY son homogéneas para considerar comparables la evolución de todos los pacientes intervenidos en cada técnica. Una revisión más exhaustiva de las demás comorbilidades además de la diabetes, con su tratamiento farmacológico y los hábitos dietéticos e higiénicos, nos podría aportar más información en cuanto a la tipología de cada paciente y nos permitiría realizar un análisis más detallado de la muestra.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.