La proctocolectomía restauradora con reservorio ileoanal es el tratamiento de elección en gran parte de los pacientes con colitis ulcerosa tras el fracaso del tratamiento médico. Nuestro objetivo principal fue analizar la morbilidad asociada a este procedimiento y la viabilidad del reservorio a corto y largo plazo. Como objetivo secundario identificamos los factores de riesgo asociados al fallo del reservorio.
MétodosEstudio retrospectivo observacional unicéntrico donde se analizan pacientes intervenidos de proctocolectomía total restauradora con reservorio ileoanal tras el diagnóstico de colitis ulcerosa entre los años 1983 y 2015. Se identificaron y analizaron las complicaciones tempranas (<30 días) y tardías (>30 días). Se consideró fallo del reservorio la necesidad de extirpación del reservorio o la imposibilidad para reconstruir el tránsito. Se llevó a cabo un análisis univariante y multivariante para identificar los factores asociados al fallo del reservorio ileoanal.
ResultadosHubo 139 pacientes analizados. Un paciente falleció en el postoperatorio. La mediana de seguimiento fue de 12 años. En 54 pacientes (39%) se realizó anastomosis manual. Presentaron complicaciones inmediatas 44 pacientes (32%), 15 pacientes (11%) con fístula anastomótica. Complicaciones tardías fueron diagnosticadas en 90 pacientes (65%), las más frecuentes fueron las fístulas asociadas al reservorio (29%). Hubo 42 pacientes (32%) con fallo del reservorio. La edad >50 años (p<0,01; HR: 5,55), la anastomosis manual (p<0,01; HR: 3,78), la fístula del reservorio vaginal (p=0,02; HR: 2,86), la pélvica (p<0,01; HR: 5,17) y la cutánea (p=0,01; HR: 3,01) fueron los principales factores de riesgo asociados al fallo del reservorio encontrados en el análisis multivariante.
ConclusiónLa proctocolectomía restauradora es una técnica con elevada morbilidad a corto y largo plazo. Controlando los factores de riesgo del fallo del reservorio se podrían mejorar los resultados a largo plazo.
Ileoanal pouch following restorative proctocolectomy is the treatment for ulcerative colitis after failed medical treatment. Our main aim was to evaluate early and late morbidity associated with restorative proctocolectomy. The secondary aim was to assess risk factors for pouch failure.
MethodsA retrospective, observational, single-center study was performed. Patients who had undergone restorative proctocolectomy for a preoperative diagnosis of ulcerative colitis from 1983-2015 were included. Early (<30 days) and late (>30 days) adverse events were analyzed. Pouch failure was defined as the need for pouch excision or when ileostomy closure could not be performed. Univariate and multivariate analyses were performed to assess pouch failure risk factors.
ResultsThe study included 139 patients. One patient subsequently died in the early postoperative period. Mean follow-up was 23 years. Manual anastomoses were performed in 54 patients (39%). Early adverse events were found in 44 patients (32%), 15 of which (11%) had anastomotic fistula. Late adverse events were found in 90 patients (65%), and pouch-related fistulae (29%) were the most commonly found in this group. Pouch failure was identified in 42 patients (32%). In the multivariate analysis, age >50 years (p<0.01; HR: 5.55), handsewn anastomosis (p<0.01; HR: 3.78), pouch-vaginal (p=0.02; HR: 2.86), pelvic (p<0.01; HR: 5.17) and cutaneous p=0.01; HR: 3.01) fistulae were the main pouch failure risk factors.
ConclusionRestorative proctocolectomy for a preoperative diagnosis of ulcerative colitis has high morbidity rates. Long-term outcomes could be improved if risk factors for failure are avoided.
La proctocolectomía restauradora es el tratamiento quirúrgico de elección en algunos pacientes con colitis ulcerosa cuando el tratamiento médico no es efectivo, demostrando que es un procedimiento seguro y eficaz1,2. Desde el inicio, en España, de la proctocolectomía restauradora con reservorio ileoanal en los años 80, ha habido un gran desarrollo y difusión de la técnica, que ya se realiza en casi todos los centros de nuestro país, aunque con unos resultados no publicados en la literatura recientemente. Aunque se han publicado resultados funcionales y de calidad de vida satisfactorios tras la proctocolectomía restauradora3, varios estudios muestran unos resultados a largo plazo limitados4,5 y con un empeoramiento progresivo de los resultados con el paso del tiempo. Dado que los pacientes con reservorio ileoanal suelen ser pacientes menores de 60 años, es necesario analizar detenidamente el resultado a largo plazo y los factores de riesgo asociados al fallo del reservorio.
El objetivo principal del trabajo fue realizar un análisis de las complicaciones quirúrgicas y viabilidad del reservorio ileoanal a corto y largo plazo, tras proctocolectomía restauradora en pacientes con diagnóstico de colitis ulcerosa. El objetivo secundario planteado fue la identificación de factores de riesgo asociados al fallo del reservorio ileoanal.
MétodosLos pacientes sometidos a proctocolectomía total con reservorio ileoanal en J tras al diagnóstico inicial de colitis ulcerosa entre los años 1983 y 2015 fueron identificados de forma retrospectiva dentro de una base de datos prospectiva de una sola institución. Los criterios de inclusión fueron: 1) Pacientes con diagnóstico de colitis ulcerosa en el momento de la cirugía, considerando cuadro clínico compatible junto con hallazgos histológicos tras colonoscopia sugestivos de colitis ulcerosa6,7, y 2) Proctocolectomía total con reservorio ileoanal en J de forma electiva. Los criterios de exclusión fueron: Diagnóstico previo de colitis indeterminada, poliposis adenomatosa familiar (PAF), estreñimiento crónico, enfermedad de Crohn y cáncer colorrectal.
La realización del reservorio se llevó a cabo en un tiempo, en los casos donde la proctocolectomía y la construcción del reservorio se realizó en la misma intervención, sin realización de estoma de protección. En 2 tiempos, cuando la construcción del reservorio se realizó tras la proctocolectomía en la misma intervención con posterior cierre de ileostomía o en 3 tiempos, donde la construcción del reservorio y la proctocolectomía se llevaron a cabo en diferentes tiempos quirúrgicos, con posterior reconstrucción del tránsito o cierre de ileostomía se realizó. La construcción del reservorio en todos los casos fue en J. La proctectomía se llevó a cabo transmesorectal por abordaje abdominal.
Se consideró fallo del reservorio en aquellas ocasiones donde fue necesario la extirpación del reservorio, la realización de una ileostomía sin extirpación del reservorio o la imposibilidad para el cierre de la ileostomía de protección en caso de que se hubiera realizado, durante cualquier momento del seguimiento. Las variables demográficas y relacionadas con la técnica quirúrgica fueron recogidas y analizadas. Las complicaciones inmediatas reseñadas se consideraron aquellas producidas durante los primeros 30 días tras la cirugía. Las complicaciones tardías fueron consideradas aquellas que se produjeron tras los primeros 30 días después de la cirugía hasta la fecha final del seguimiento.
Análisis estadísticoEn la estadística descriptiva, se utilizaron medianas y rangos para variables continuas y frecuencias y proporciones para variables categóricas. Todas fueron calculadas para variables dependientes e independientes. Fueron utilizados el test de la t de Student y la prueba U de Mann-Whitney, según corresponda para la comparación de medias en variables continuas. Utilizamos la prueba de χ2 y el test exacto de Fisher para el análisis de variables categóricas. Las complicaciones a largo plazo, incluyendo el fallo del reservorio fueron analizadas como tiempo hasta el evento estudiado. La probabilidad acumulativa de permanecer libre de complicaciones o de fallo del reservorio fue estimada utilizando el método de Kaplan-Meier. Las curvas de supervivencia fueron comparadas utilizando el test de log-rank. Para el estudio de factores pronósticos asociados al fallo del reservorio, todas las variables clínicamente relevantes con un valor de p<0,20 en el análisis univariante fueron incluidas en el análisis de regresión logística multivariable.
El valor de p<0,05 fue considerado significativo. Los intervalos de confianza se estiman con un intervalo del 95%. El análisis estadístico se realizó con con SPSS Statistics® v.22.
ResultadosCiento treinta y nueve pacientes fueron analizados de forma retrospectiva dentro una de una base de datos prospectiva de un único centro. Durante el seguimiento tras el alta, 7 de ellos fueron perdidos.
De los 132 pacientes con seguimiento completo, fallecieron 2 (1%); uno en el postoperatorio inmediato por un cuadro de sepsis secundario a una neumonía por gripe A en un paciente intervenido previamente por un pancoast con resección de pared costal, y el otro a los 12 años de la realización del reservorio ileal por una sepsis en el postoperatorio de una reintervención por fístula reservorio-vesical.
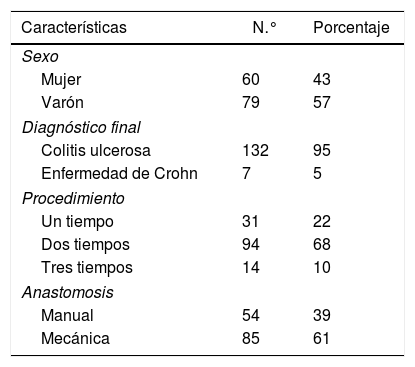
La mediana de seguimiento fue de 12 años (rango: 1-29). La mediana de edad de los pacientes en el momento de la cirugía fue de 35 años (rango: 15-78). Las variables demográficas, el diagnóstico final durante el seguimiento, los tiempos quirúrgicos en la construcción del reservorio y el tipo de anastomosis están recogidos en la tabla 1.
Se diagnosticaron complicaciones inmediatas en 44 pacientes (32%). Se objetivó la presencia de fístula anastomótica en 15 pacientes (11%), mientras que la fístula entre el reservorio y la vagina se encontró en 6 pacientes (4%). Se diagnosticaron fístulas enterocutáneas a 2 pacientes (1%). La evisceración, obstrucción intestinal y estenosis del reservorio fueron analizadas, objetivándose en 2 pacientes (1%), 5 (3%) y uno (1%), respectivamente. Cinco pacientes (4%) presentaron rectorragia durante el postoperatorio inmediato, mientras que 2 pacientes (1%) presentaron infección profunda del sitio quirúrgico, manifestándose como absceso intraabdominal. Dos pacientes (1%) presentaron infección de herida quirúrgica. Tres pacientes (2%) fueron diagnosticados de problemas respiratorios moderados o graves en el postoperatorio inmediato y solo uno (1%) presentó fístula perianal.
Se encontraron complicaciones tardías, en 90 pacientes (65%). Las complicaciones tardías más frecuentes fueron las fístulas asociadas al reservorio en 40 pacientes (29%), 11 pacientes (8%) fístula entre el reservorio y la vagina, 27 pacientes (14%) otro tipo de fístula del reservorio fundamentalmente reservorio-anales y 2 pacientes (1%) fístula enterocutánea. Otro tipo de complicaciones tardías encontradas fueron la disfunción del reservorio en 12 pacientes (9%), obstrucción intestinal en 12 pacientes (9%), la reservoritis en 15 pacientes (11%) y la estenosis del reservorio en 8 pacientes (6%). Solo 53 pacientes (40%) de los reservorios realizados durante este tiempo han permanecido completamente asintomáticos. Todas las complicaciones asociadas al procedimiento se muestran en la tabla 2.
Complicaciones asociadas al procedimiento
| Totales N.° (%) | Reintervención N.° (%) | Desfuncionalizado N.° (%) | |
|---|---|---|---|
| Sepsis intraabdominal | 17 (12) | 8 (6) | 9 (7) |
| Fístula R-vaginal | 13 (10) | 10 (8) | 7 (5) |
| Fístula anal/sepsis perianal | 25 (18) | 32 (23) | 9 (7) |
| Reservoiritis/cuffitis | 30 (22) | 10 (8) | |
| Sinus anastomóticos tardíos | 3 (2) | 3 (2) | |
| Estenosis anal | 14 (10) | 0 (0) |
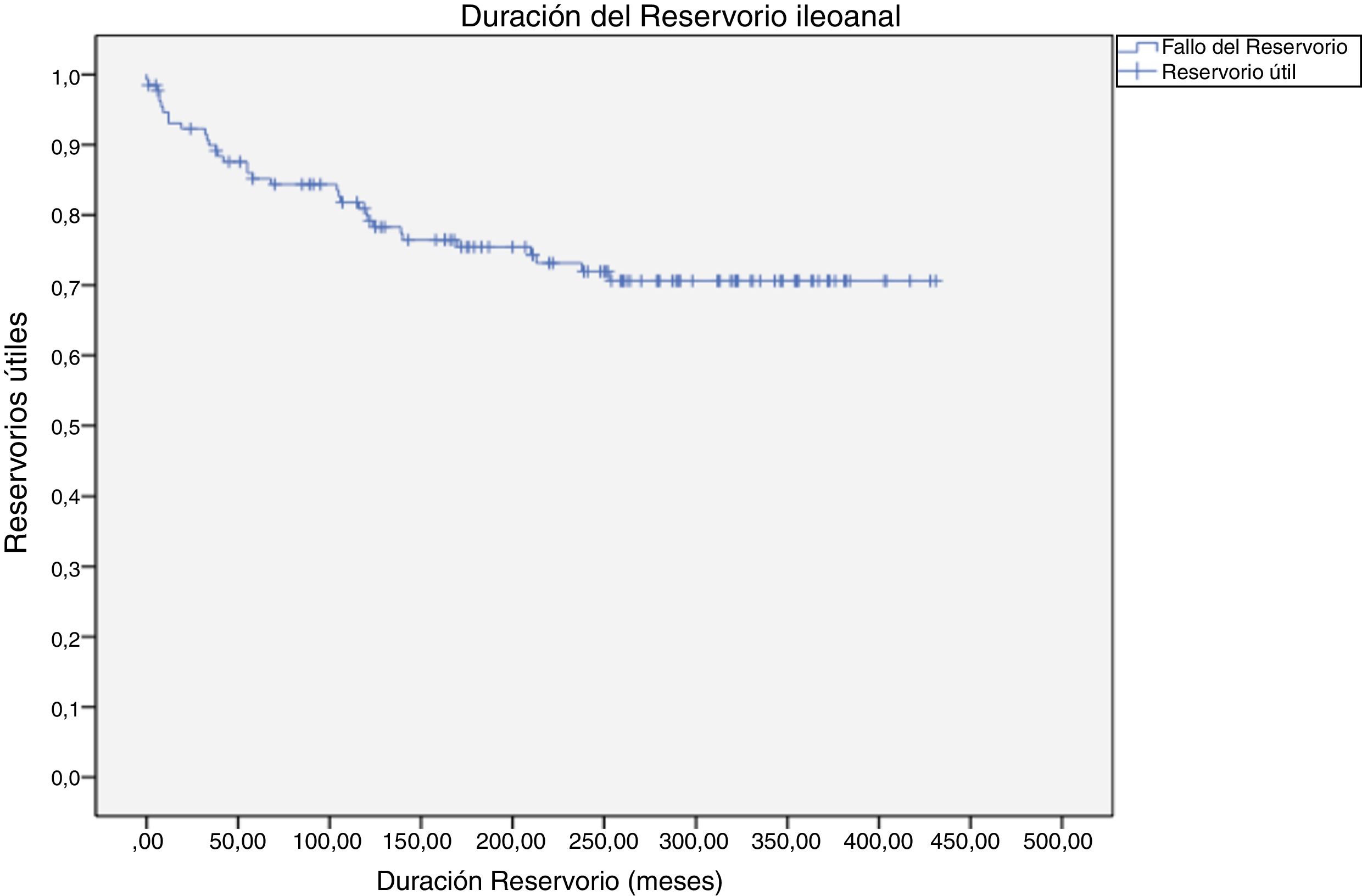
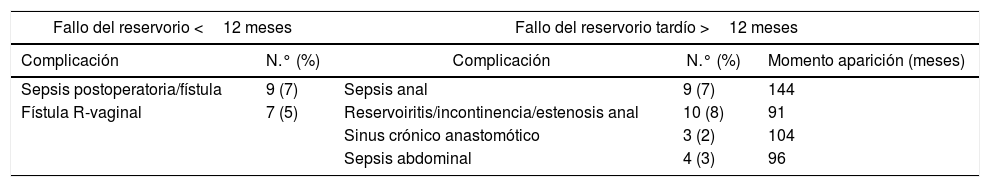
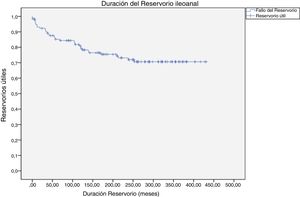
Se consideró fallo del reservorio (fig. 1) en 42 pacientes (32%) mientras que durante el seguimiento hasta 90 pacientes (69%) se mantuvieron con el reservorio funcionante. De estos 42 fallos del reservorio, 16 (38%) de los mismos se produjeron en el primer año, mientras que 26 (62%) se produjeron después del primer año, con una media media de 117 meses (casi 10 años) desde la realización del reservorio. Por tanto, en el primer año del postoperatorio hay un fallo del reservorio en 16 pacientes (12%). Las causas de los fallos de los reservorios están descritas en la tabla 3 y fueron principalmente: sepsis perianal en 9 casos (7%) con una media de presentación de 12 años desde su creación, reservoritis, incontinencia o estenosis anal en 10 casos (8%) con una media de 7 años y 7 meses desde la creación del reservorio, sinus anastomóticos crónicos 3 (2%) con una media de 8 años desde la creación del reservorio y sepsis abdominales tardías en 4 casos (3%) con una media de 8 años desde la creación del reservorio.
Causas del fallo del reservorio y momento de aparición
| Fallo del reservorio <12 meses | Fallo del reservorio tardío >12 meses | |||
|---|---|---|---|---|
| Complicación | N.° (%) | Complicación | N.° (%) | Momento aparición (meses) |
| Sepsis postoperatoria/fístula | 9 (7) | Sepsis anal | 9 (7) | 144 |
| Fístula R-vaginal | 7 (5) | Reservoiritis/incontinencia/estenosis anal | 10 (8) | 91 |
| Sinus crónico anastomótico | 3 (2) | 104 | ||
| Sepsis abdominal | 4 (3) | 96 | ||
R: reservorio.
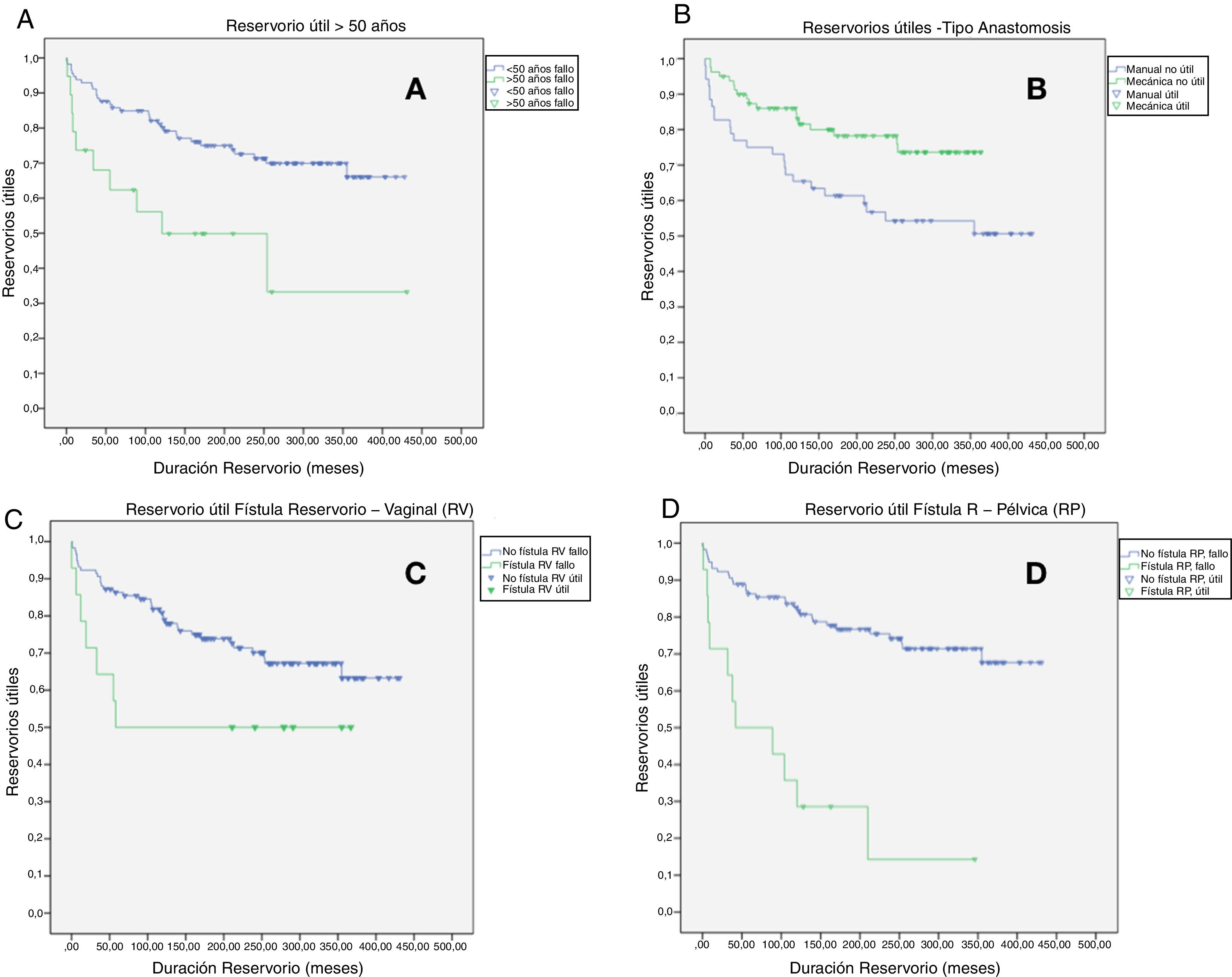
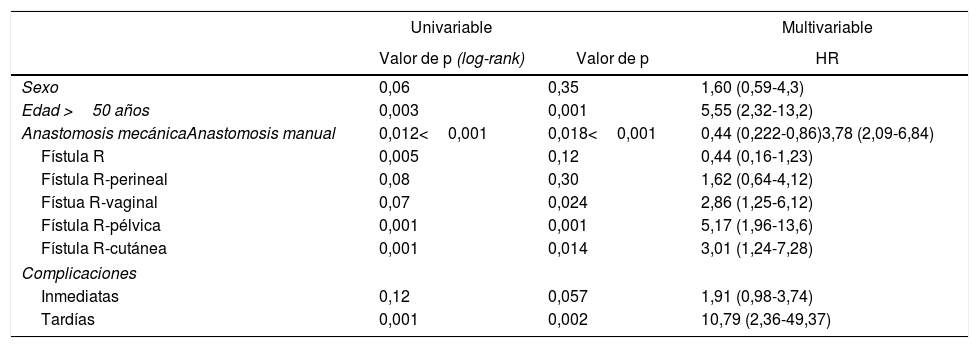
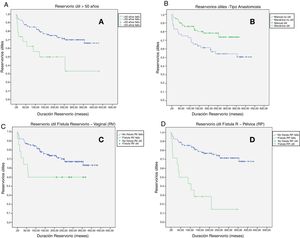
En el análisis multivariante (tabla 4 y fig. 2), la edad >50 años, p<0,01, HR: 5,55 (2,32-13,2); la anastomosis manual, p<0,01, HR: 3,78 (2,09-6,84); la fístula reservorio-vaginal, p=0,02, HR: 2,86 (1,25-6,12); la fístula reservorio-pélvica, p<0,01, HR: 5,17 (1,96-13,6); la fístula reservorio-cutánea, p=0,01, HR: 3,01 (1,24-7,26) y el desarrollo de complicaciones tardías p<0,01, HR: 10,79 (2,36-49,37) se consideraron factores de riesgo para el fallo del reservorio, mientras que la anastomosis mecánica p=0,01, HR: 0,44 (0,22-0,86) se consideró de buen pronóstico para el mantenimiento del reservorio en el tiempo.
Análisis uni/multivariante sobre factores de riesgo de fallo del reservorio
| Univariable | Multivariable | ||
|---|---|---|---|
| Valor de p (log-rank) | Valor de p | HR | |
| Sexo | 0,06 | 0,35 | 1,60 (0,59-4,3) |
| Edad >50 años | 0,003 | 0,001 | 5,55 (2,32-13,2) |
| Anastomosis mecánicaAnastomosis manual | 0,012<0,001 | 0,018<0,001 | 0,44 (0,222-0,86)3,78 (2,09-6,84) |
| Fístula R | 0,005 | 0,12 | 0,44 (0,16-1,23) |
| Fístula R-perineal | 0,08 | 0,30 | 1,62 (0,64-4,12) |
| Fístua R-vaginal | 0,07 | 0,024 | 2,86 (1,25-6,12) |
| Fístula R-pélvica | 0,001 | 0,001 | 5,17 (1,96-13,6) |
| Fístula R-cutánea | 0,001 | 0,014 | 3,01 (1,24-7,28) |
| Complicaciones | |||
| Inmediatas | 0,12 | 0,057 | 1,91 (0,98-3,74) |
| Tardías | 0,001 | 0,002 | 10,79 (2,36-49,37) |
HR: hazard ratio; R: reservorio.
Factores de riesgo y su impacto en el fallo del reservorio: A) Reservorios útiles en pacientes mayores de 50 años p<0,01; HR: 5,55 (2,32-13,2). B) Reservorios útiles según el tipo de anastomosis p<0,01; HR: 3,78 (2,09-6,84). C) Reservorios útiles en pacientes con fístula reservoriova-ginal p=0,02; HR: 2,86 (1,25-6,12). D) Reservorios útiles en pacientes con fístula reservorio-pélvica p<0,01; HR: 5,17 (1,96-13,6).
Las 2 series más largas publicadas en nuestro país, la del Hospital de Bellvitge8 publicada en 2002 y la presente, no superan los 150 pacientes, y la gran mayoría de ellos fue intervenido en los años 904. Muchos de los pacientes atendidos en nuestro hospital provenían de otras comunidades autónomas, lo cual en nuestro contexto actual es impensable. No existen muchos centros en España que realicen más de 10 procedimientos de este tipo al año.
Por ello, la experiencia de los centros nacionales en la realización de reservorios ileoanales no es comparable a ningún centro de referencia de otros países europeos, donde se encuentra una mayor centralización de estos procesos9–12.
En una serie histórica como es esta, es conveniente tener en cuenta que el paso de los años afecta a la curva de aprendizaje de los cirujanos9,13, influyendo también en los resultados la mejora de la calidad técnica del material utilizado y en las mejoras en el manejo perioperatorio del paciente, pudiendo disminuir la tasa anual de fallo del reservorio hasta en un 8%9.
Más de dos tercios de los casos (77%) fueron intervenidos en 2 o 3 tiempos. Grandes series como la de Tulchinsky et al. veían reducido el fallo del reservorio a la mitad (de un 16 a un 8%) con la realización de la ileostomía de protección9. La protección del reservorio mediante una ileostomía puede reducir las complicaciones sépticas asociadas al mismo, debido al aumento de complicaciones derivadas del tratamiento con corticoterapia, anti-TNF o vedolizumab14,15. La proctocolectomía restauradora presenta una morbilidad cuantiosa y grave que ha hecho en nuestro caso tener que retirar o desfuncionalizar aproximadamente un 30% de los reservorios realizados durante estos 35 años, aunque con una mortalidad perioperatoria baja11,16,17, inferior al 1%, siendo en nuestra serie de un paciente (1%) asociado al procedimiento principal.
En nuestro trabajo encontramos un 12% de fallos en el primer año que aumenta en el seguimiento hasta el 30%. Esto contrasta con series más extensas, que publican una tasa de fallo del reservorio inferior al 30%9,11,17. Según Tekkis et al.16, el fallo del reservorio aumenta progresivamente hasta los 10 años, con escaso aumento en los años posteriores, conservándose los resultados funcionales, que contrasta con lo encontrado en nuestro trabajo, donde casi un 10% de los fallos se encuentran posteriores a los 10 años de seguimiento, manteniéndose estables a partir de la segunda década.
Los fracasos del reservorio se deben, como se describe en el análisis multivariante, a la aparición de complicaciones sépticas, en mayores de 50 años y tras la realización de una anastomosis manual. En nuestra serie, 26 fallos del reservorio (62%), se presentaron con una media de 117 meses desde que se realizó el reservorio. Cómo explica Tulchinsky et al.9, la sepsis pélvica es un factor independiente asociado al fallo del reservorio, que en nuestro caso estuvo presente en 16 pacientes (12%), incluyendo sepsis pélvica tempranas y tardías, y sinus anastomóticos crónicos, pudiendo ser causa principal de fallo del reservorio temprano hasta en un 40% de las ocasiones18. En algunas series como las de MacRae et al.19 y Fazio et al.20 reportan una tasa de sepsis asociada al reservorio cercana a un 40%, con un seguimiento inferior a los 5 años. Por otro lado, según Maya et al.21, la dehiscencia de herida perineal también supone una causa importante de fallo del reservorio. En los últimos años hemos visto como estas complicaciones no conllevan necesariamente la excisión del reservorio22, mejorando las opciones quirúrgicas de salvado del reservorio tras una complicación séptica23,24.
El cambio, en el diagnóstico de enfermedad de Crohn durante el seguimiento supone una de las principales causas del fallo del reservorio10,25. En nuestra serie tan solo en 7 pacientes (5%) el diagnóstico fue cambiado a enfermedad de Crohn durante el seguimiento. Este cambio del diagnóstico debería de sospecharse en casos de pouchitis resistentes al tratamiento, afectación de asas proximales al reservorio o afectación inflamatoria transmural, aunque los granulomas característicos, rara vez van a ser visualizados.
En nuestra serie encontramos la edad mayor de 50 años, en el momento de la realización del reservorio, como el factor independiente para fallo del mismo. A día de hoy no se establece un límite de edad para la realización de reservorio en el paciente que esté indicado, aunque es conocida que la edad supone un factor de riesgo para el fallo del mismo9,17. Por otro lado, la realización del reservorio de forma manual se ha asociado en nuestra serie a fallo del reservorio (HR: 3,78), como se ha observado en otros trabajos como el de Helavirta et al. que incluyen más de 280 pacientes con anastomosis manual, donde se observaron peores resultados en la duración del reservorio y peores resultados funcionales, con una tasa de estenosis muy superior a la anastomosis mecánica17. En nuestra serie, se incluyen un 38% de anastomosis manuales con mucosectomía asociada, en su mayoría realizada durante los primeros años, llegando en los últimos años a realizarse de forma excepcional. Es necesario recordar que las series más numerosas incluyen pacientes desde principios de los años 80, mientras que las grapadoras circulares no entraron un funcionamiento hasta el año 1988. Mención aparte merece el 9,7% de los pacientes de nuestra serie que tuvieron fístulas reservorio-vaginales. Aunque es una complicación que en alguna serie está descrita hasta en el 16% de los pacientes26, en los últimos 15 años no hemos observado ningún caso. Es una complicación devastadora, que en 7 de los 13 pacientes que la padecieron fue necesario extirpar el reservorio. No hay un gold standard para su tratamiento y depende de su tamaño, localización y clínica27. En nuestra serie la presencia de fístula reservorio-vaginal se ha asociado al fallo del reservorio, como se ha comprobado en otros trabajos publicados recientemente28. Según Mallick et al.29 en una de las series más larga publicadas sobre este problema, que incluyen a más de 150 pacientes, la presencia de fístula reservorio-vaginal se presenta en un 40% de los casos a partir de los 12 meses siguientes a la realización del reservorio. En nuestro trabajo, de las 13 mujeres con fístula reservorio-vaginal, 2 pacientes tenían previamente una fístula a vagina que recidivó tras la intervención, y 10 de las 13 fueron reintervenidas. Las técnicas realizadas fueron muy variables principalmente flaps transvaginales o transperineales añadiendo un colgajo de Martius en algunos casos, en un caso una interposición de gracilis sin éxito, y en fístulas más altas vías transabdominales con reparación e interposición del epiplón, llegando a rehacer el reservorio en una ocasión. No obstante, en 7 de las 13 pacientes recidivó la fistula, por lo que se realizó una ileostomía terminal. Por tanto, es esencial evitar incluir la vagina en la línea de grapado, así como evitar coagular o necrosar sobre la vagina con bisturí eléctrico u otra fuente de energía ayudándonos de separadores vaginales en la disección.
La menor tasa de cuffitis en nuestra serie puede ser debida a que a muchos de los pacientes se les realizó mucosectomía y la menor tasa pouchitis a que hemos considerado su diagnóstico clínico, endoscópico y patológico.
Por todo esto consideramos que la proctocolectomía restauradora debe de ser un procedimiento que se centralice en centros con alta especialización que incluyan grupos multidisciplinares de enfermedad inflamatoria intestinal, y en donde se pueda ofrecer a estos pacientes posibles soluciones ante las complicaciones variadas y abundantes que a corto y medio plazo se pueden presentar. No obstante, el trabajo presenta las limitaciones y los sesgos asociados al carácter retrospectivo y al dilatado periodo de tiempo en el que los pacientes han sido analizados, con el consecuente perjuicio que puede derivarse en el análisis de los datos y la extracción de conclusiones.
En conclusión, la realización de un reservorio ileoanal en la colitis ulcerosa es una cirugía que requiere un gran esfuerzo técnico intraoperatorio con posibilidad de desarrollo de múltiples complicaciones a corto y largo plazo, que pueden llevar al fracaso del mismo. Esta es una serie histórica analizada en su totalidad con las características especiales que ello supone, y los sesgos asociados a su análisis restrospectivo. No obstante, supone una de las mayores series de proctocolectomía restauradora publicadas en nuestro país. Las mejoras técnicas y de manejo peroperatorio de los pacientes, han supuesto un mejor resultado en la realización de los reservorios con disminución de las complicaciones en la última década, sin embargo, muchas de las complicaciones son debidas a la dificultad para conseguir un diagnóstico preoperaorio correcto o a problemas de manejo de la propia enfermedad aún no resueltos.
Por ello se recomienda que estos pacientes deban de ser manejados en centros con gran volumen suficiente en esta enfermedad y con equipos multidisciplinares acreditados en el manejo de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.