Introducción
La hemorragia digestiva baja (HDB) es un síndrome clínico frecuente, aunque generalmente leve. Sin embargo, en ocasiones puede ser cataclísmica y requerir cirugía urgente1. Un aspecto importante es la identificación de los casos que precisarán cirugía para diferenciarlos de los que se autolimitarán, para poder agilizar el diagnóstico en ellas. Sin embargo, no hay estudios concluyentes que nos permitan distinguir a los pacientes que precisaran cirugía urgente de los que no2.
Nuestro objetivo es determinar los factores clinicoepidemiológicos que permitan diferenciar las HDB graves que precisan cirugía respecto de los que se autolimitan, y analizar el abordaje quirúrgico en dichos casos.
Material y métodos
Criterios de selección
Se han revisado las 175 HDB graves tratadas en nuestro servicio entre 1980 y 2002, entendiendo como tal el ingreso por rectorragia franca con descenso del hematocrito ≥ 10 puntos, o que ha requerido la transfusión de, al menos, 3 unidades de concentrados de hematíes2-3. Se han excluido las rectorragias originadas por encima del ángulo de Treitz y las fístulas arterioentéricas. De este grupo se seleccionó a los pacientes con cirugía. Así, se indicó cirugía urgente en 28 casos (16%), diferida en 22 (12%), y el resto se controló con medidas conservadoras.
El protocolo diagnosticoterapéutico aplicado incluye, como primer paso, la estabilización hemodinámica, y posteriormente una historia clínica detallada con exploración anal, descartar el sangrado digestivo alto (sonda nasogástrica y/o endoscopia), en casos dudosos, y como exploración principal la endoscopia digestiva baja, y en segundo lugar, la arteriografía de ambas mesentéricas y el tronco celíaco.
Variables a estudio
Se analizan las siguientes variables:
Clínicas: edad (se diferenciaron 2 grupos: < 80 y ≥ 80 años), sexo, comorbilidades asociadas, tiempo de evolución del sangrado, comienzo clínico y sintomatología asociada a la rectorragia.
Exploraciones complementarias realizadas (endoscopia digestiva alta y/o baja, arteriografía, gammagrafía).
Tratamiento conservador y necesidades transfusionales.
Cirugía (urgente o programada; abordaje perianal o abdominal) y técnica quirúrgica (resección de intestino delgado, resección de colon, cirugía anal).
Morbimortalidad.
Etiología y localización del sangrando.
Evolución: control de la hemorragia, y recidiva.
Estudio estadístico
Se realiza estadística descriptiva de cada una de las variables, y las pruebas de la t de Student y de la χ2, con un análisis de residuos y el test exacto de Fisher, en caso de ser necesarios. Se consideraron las diferencias significativas para unos niveles de p < 0,05.
Resultados
Factores preoperatorios predictivos de cirugía
A su llegada a urgencias, 31 pacientes (18%) presentaban inestabilidad hemodinámica con hipotensión (70-80/30-50 mmHg) y taquicardia (109-135 lat/min), de los cuales se consiguió estabilizar con medidas conservadoras a 28. De los 3 restantes, en 2 se realizó cirugía de emergencia, mientras que uno falleció por fracaso multiorgánico, dado su deterioro clínico por su enfermedad de base. En la exploración clínica, en 9 pacientes se objetivó el origen anorrectal de la hemorragia, en 5 hemorroidal y en 4 por un pedículo hemorroidal sangrante tras cirugía previa reciente. En la analítica de urgencias, las cifras medias de hematocrito eran del 19,2 ± 11% y las de hemoglobina, de 7,3 ± 3,4 g/dl. Todos precisaron transfusión sanguínea, con una media de 7 unidades de concentrado de hematíes por paciente (7 ± 5 U). Además, se transfundió plasma a 14 pacientes (8%) y plaquetas a 5 (3%).
Excepto en 2 casos con mala calidad de vida en los que se decidió actitud conservadora, en los 160 pacientes (91%) estabilizados en los que no se indicó cirugía urgente se les realizó una endoscopia. La colonoscopia dio el diagnóstico etiológico en el 60% de los casos (n = 96).
En 50 casos (29%) con dudas diagnósticas se realizó una endoscopia digestiva alta, y no se objetivó en ningún caso la etiología del sangrado. En 14 casos (8%) se realizó una arteriografía urgente que permitió la localización del sangrado en 9 de ellos (3 angiodisplasias del ciego y 6 malformaciones vasculares en el intestino delgado). La gammagrafía se realizó en 4 pacientes (2%), en 2 se informó de normalidad, y en los otros, en 1 de divertículo de Meckel y en el otro de lesión sangrante en ángulo hepático del colon. En 47 pacientes (27%) no se obtuvo un diagnóstico etiológico.
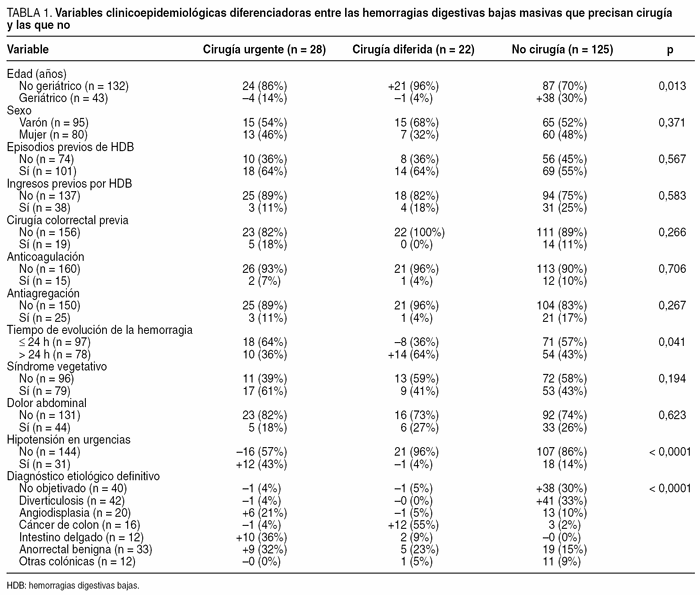
Al comparar las HDB graves que precisaron cirugía urgente de las que no, se obtienen 3 variables que pueden orientar a la hora de diferenciarlos: la edad inferior a 80 años (p = 0,013; el 86 frente al 70%), la presencia de hipotensión a la llegada a urgencias (p < 0,0001; el 43 frente al 14%) y la etiología del sangrado (p < 0,0001) (tabla 1).
Tratamiento quirúrgico
En los pacientes con cirugía urgente la indicación fue: en 13 casos (46%) shock hipovolémico, en 14 (50%) persistencia de la hemorragia, y en el caso restante una sospecha de isquemia mesentérica. En 9 pacientes (32%) el origen fue anorrectal, por lo que el abordaje fue perianal. En 5 de ellos se realizó una hemorroidectomía, y los 4 restantes presentaban sangrado activo por uno de los pedículos vasculares de una hemorroidectomía previa. En el resto (n = 19) el abordaje fue abdominal mediante una laparotomía media. En 10 casos no se tenía un diagnóstico etiológico en el momento de la intervención, y se localizó durante el acto quirúrgico en 6 de ellos. En los 4 pacientes restantes sin localización de la hemorragia se realizó una colectomía subtotal, y en el resto una resección local de la zona afectada (3 hemocolectomías derechas, 9 resecciones de intestino delgado y 3 resecciones de un divertículo de Meckel).
Morbimortalidad
La morbilidad fue del 18% (3 infecciones [1 intraabdominal, 1 de la herida quirúrgica y 1 de orina], una fístula rectovaginal y un bloqueo auriculoventricular). El paciente con el absceso intraabominal precisó drenaje quirúrgico para su resolución.
La mortalidad fue del 7%, que corresponde a 2 pacientes, uno con un bloqueo auriculoventricular completo y otro con un fracaso multiorgánico.
Etiología y evolución
En cuanto a la etiología, en 12 casos (43%) fue de intestino delgado (8 leiomiomas, 3 divertículos de Meckel, y 1 angioma), en 5 (18%) una angiodisplasia, en 5 (18%) hemorroides internas, en 4 (14%) a través de un pedículo hemorroidal por cirugía previa reciente, en uno diverticulosis y en otro un cáncer de recto.
Tras un seguimiento medio de 129 ± 65 meses, el índice de recidiva del sangrado rectal fue del 8% (n = 4), aunque fue un sangrado leve que no precisó transfusión ni ingreso hospitalario en ninguno de los 4 casos.
Discusión
Ante una HDB grave lo principal es estabilizar y establecer las medidas de soporte vital del paciente. Posteriormente se comenzará con la orientación etiológica, y es importante una historia y una exploración clínica completa3-5. Así, en 9 de nuestros pacientes el diagnóstico se llevó a cabo en la exploración anorrectal. Sin embargo, se debe ser cauteloso al atribuir una hemorragia a una lesión si no se confirma la hemorragia, pues casi el 50% de nuestros pacientes tenía una enfermedad hemorroidal y sólo en el 3% ésta fue la etiología. Lo mismo pasa con la diverticulosis colónica, que es muy frecuente en la población y puede coincidir con una etiología diferente de la hemorragia3,6. La evaluación debe ser adecuada a la edad. Así, en un joven es más frecuente la enfermedad anal y el divertículo de Meckel, mientras que en los añosos es más frecuente la enfermedad colónica5,7. La evolución de la hemorragia es la que marcará la actitud diagnóstica, de tal forma que si la hemorragia persiste, y sobre todo si es grave, el tiempo para el diagnóstico es corto3. La HDB generalmente se controla con medidas conservadoras.
En las HDB agudas es difícil determinar cuál será cataclísmica y cuál autolimitada2,4. En nuestra serie son factores predictivos de cirugía urgente la presencia de inestabilidad hemodinámica a la llegada a urgencias y la edad menor de 80 años. Strate et al2 también indican que la inestabilidad hemodinámica es un factor predictivo fundamental y añaden la toma de ácido acetilsalicílico. No hemos encontrado ningún otro factor clínico epidemiológico asociado, excepto la etiología de la hemorragia. Sin embargo, este factor no es valorable, pues con frecuencia esta etiología se desconoce al inicio del cuadro; por tanto, no será inicialmente para determinar los pacientes subsidiarios de cirugía urgente. Así, en nuestra serie se intervino a 16 pacientes (57%) sin el diagnóstico etiológico, a pesar de una exploración diagnóstica completa con colonoscopia y opcionalmente arteriografía.
Aproximadamente un 10-25% de los casos requieren cirugía de urgencia5, y es importante elegir el abordaje adecuado8. Por ello es fundamental una exploración anal meticulosa para no realizar una laparotomía ante un proceso anal. Hay que tener especial cuidado con el diagnóstico de hemorragia hemorroidal, pues es una afección muy frecuente1 y no es rara la duplicidad de diagnóstico. Por ello, en casos dudosos puede ser útil esclerosarlas o extirparlas y vigilar la evolución1. Cuando el abordaje es abdominal y se carece de un diagnóstico debe revisarse meticulosamente el colon para localizar el foco sangrante. Si no se localiza la lesión, lo más consensuado es realizar una colectomía subtotal, como ocurrió en nuestros 4 casos. Sin embargo, siempre debe descartarse mediante una exploración intraoperatoria meticulosa la enfermedad del intestino delgado antes de realizar una colectomía, pues esta no solucionará el problema y sí añadirá morbimortalidad. La endoscopia intraoperatoria puede complementar el examen etiológico si persisten dudas o se sospecha de más de una lesión, como en los angiomas de intestino delgado9.
La morbimortalidad puede oscilar entre el 10 y el 40%8,10, dependiendo de que se localice el foco sangrante o no, pues obligará a realizar una resección limitada o una colectomía total5. Aunque si no se localiza el punto sangrante, la mortalidad operatoria es más baja tras colectomía total que tras resección segmentaria de colon11, pues las colectomías segmentarias a ciegas conllevan un alto índice de resangrado y reintervenciones9,12. La morbimortalidad se debe a que, con frecuencia, es población mayor con comorbilidad, politransfundida y con índices ASA IV-V y APACHE II > 1013-15. Todo ello se agrava si se precisa una nueva cirugía por resangrado8.
Si realmente se quieren mejorar los resultados en estos pacientes se debe realizar un abordaje multidisciplinario en 2 frentes. El primero entre el cirujano, el radiólogo y el gastroenterólogo, para agilizar el diagnóstico, y el segundo, además, con el intensivista y el anestesista, para un control terapéutico estricto. Así, se aumentará la rentabilidad diagnóstica y se llevará a cabo un tratamiento menos agresivo, más temprano y más eficaz.