Los cistoadenocarcinomas mucinosos retroperitoneales primarios (CMRP) son una patología realmente extraña. Tras realizar una búsqueda en PubMed introduciendo como palabras clave “cystadenocarcinoma” y “retroperitoneal neoplasms”,hemos encontrado pocos casos, en torno a la treintena, la mayoría en mujeres y sólo 2 en varones1,2.
El diagnóstico preoperatorio se realiza durante estudios por clínica abdominal inespecífica o de forma incidental al realizar pruebas de imagen en el estudio de otras enfermedades. Su diagnóstico diferencial puede ser difícil y no es raro que se confundan con quistes renales2.
Presentamos un caso de una mujer de 47 años, fumadora, con antecedente de toma de anticonceptivos orales y colelitiasis, a quien durante una revisión médica habitual en 2000, se descubre, en la tomografía computarizada (TC), una lesión quística de 8 cm en el vacío izquierdo, redondeada, de bordes bien definidos y sin cápsula o septos identificables. Se diagnosticó de quiste renal simple, y se recomendó control ecográfico.
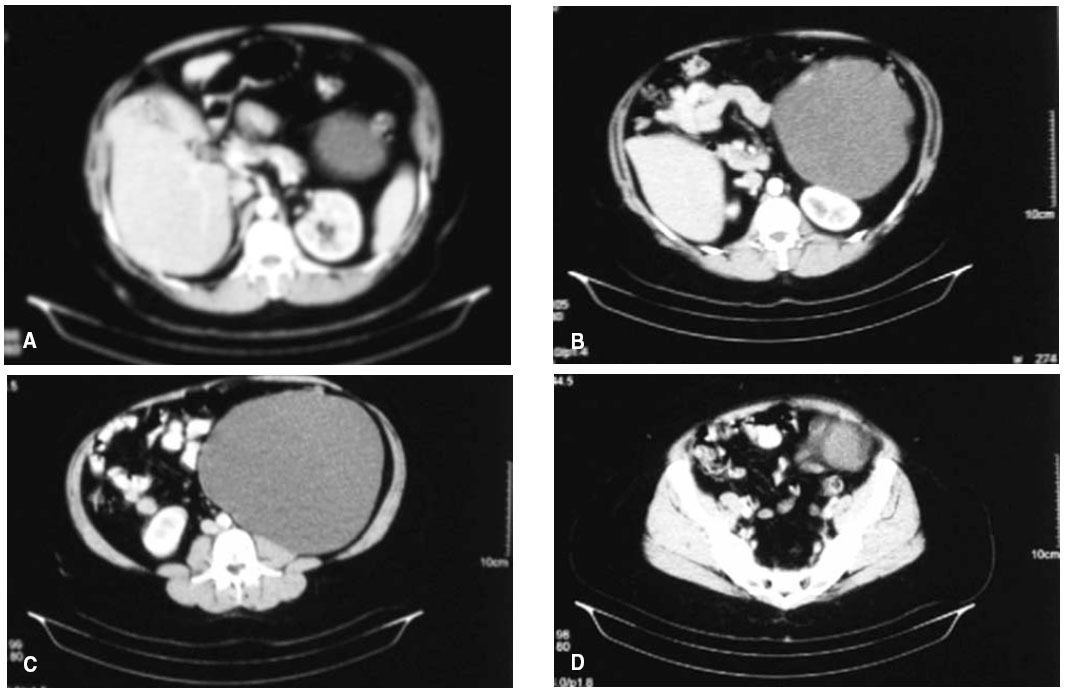
La lesión permaneció estable hasta 2007. Entonces la ecografía muestra una lesión quística de 23 µ 16 cm, en el vacío izquierdo y aparentemente retroperitoneal, sin depender del riñón ipsolateral. La TC abdominopelviana objetiva una estructura quística de 24 µ 18 cm, de paredes finas, sin septos, con dos pequeños polos sólidos y de localización retroperitoneal, en contacto con el riñón izquierdo y el psoas, pero independiente de éstos (fig. 1). El estudio analítico era normal (alfafetoproteína y CEA normales).
Fig.1.A:polo superior de la tumoración.B:corte a nivel de contacto con páncreas y riñón izquierdo.C:corte a nivel de contacto con músculo psoas.D:polo inferior de la tumoración.
Se resecó por laparotomía media una lesión quística retroperitoneal ovoidea, con superficie de aspecto abollo-nado y discretamente vascularizada, que ocupaba gran parte del hemiabdomen izquierdo (traspasando la línea media) y rechazaba el colon izquierdo anteriormente y el riñón hacia atrás.
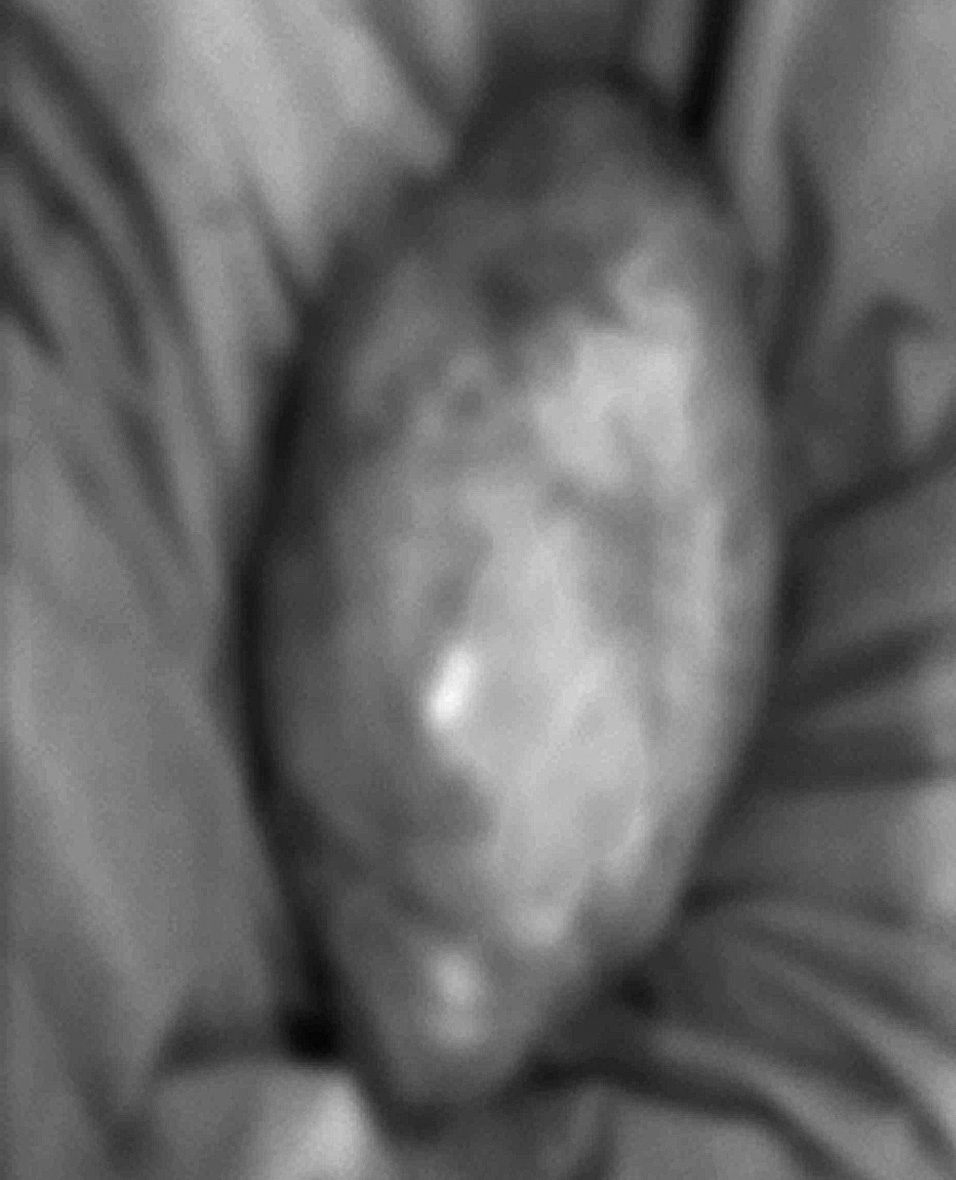
La histología evidencia una tumoración de 24 µ 18 µ 15 cm y 4.300 g, quística, uniloculada, que contiene líquido achocolatado y pared blanquecina con algunas áreas sólidas. Al microscopio presenta revestimiento de epitelio cilíndrico alto mucosecretor, cuyas áreas sólidas adoptan morfología papilar con invasión de pared, y ocasionalmente forman luces glandulares con contenido mucoso en su interior. Coexisten áreas poco diferenciadas, constituidas por cordones o células aisladas fusiformes con intensa atipia, pleomorfismo y mitosis atípicas (7/10 campos de gran aumento) y focos de calcificaciones, formaciones óseas e infiltrado inflamatorio mixto. Se realizaron técnicas inmunohistoquímicas con positividad para CEA y EMA y negatividad para vimentina en las células tumorales. Todo ello apoya el diagnóstico de cistoadenocarcinoma mucinoso retroperitoneal pobremente diferenciado.
Fig.2.Imagen macroscópica de la tumoración, de superficie irregular e hipervascularizada, de 24 µ18µ15 cm y 4.300 g de peso.
Los tumores retroperitoneales de origen epitelial son una entidad rara. Predomina la presentación en la cuar-ta-sexta década en mujeres (intervalo, 33-86 años3;me-dia de 42,4 años2); en varones la presentación tiende a ser más tardía (64-83 años)1,2.
El diagnóstico es complejo. Pueden llegar a alcanzar dimensiones importantes que condicionan su diagnóstico por la clínica abdominal compresiva. Green et al2 comunican el tumor de mayor tamaño: 26 µ 21 µ 16 cm. Otros casos oscilan entre 15 y 20 cm1. En muchas ocasiones no es posible diferenciar claramente su origen en las pruebas de imagen; no es infrecuente que se diagnostiquen de quistes renales, como en el caso descrito. Algunos autores proponen la realización de punción-aspira-ción con aguja fina (PAAF) preoperatoria2 ya que la presencia de mucina hace muy probable el diagnóstico de tumoración quística retroperitoneal. Sin embargo la PAAF no es un buen método para determinar la malignidad de lesiones quísticas. Nosotros no realizamos punción de la lesión.
Sobre su origen, las hipótesis más barajadas son: a) lesiones de tipo teratoma, cuyo epitelio columnar se convertiría en la línea celular predominante4; b)de tejido ectópico ovárico u ovarios supernumerarios (aunque no se han encontrado restos de tejido ovárico en ninguno de los casos y que se han descrito 2 casos en varones); c) en remanentes embriológicos del aparato urogenital4,5, y d) la teoría más aceptada es la de la metaplasia celómica: en el desarrollo embrionario se producirían invaginaciones del mesotelio retroperitoneal que quedarían depositadas en el espacio retroperitoneal (formando quistes de inclusión), y que experimentarían cambios metaplásicos, que darían lugar a tumores mucinosos que podrían adquirir fenotipo maligno2,5,6.
Los marcadores tumorales, en la mayoría de los casos, son normales. Se ha comunicado casos aislados de elevación del CA19.9 sérico6, del CA125 y la alfafetoproteína, y casos de elevación en el líquido del quiste del CEA y el CA19.97. Estos últimos podrían ser de ayuda si se realiza PAAF preoperatoria.
El tratamiento con intención curativa es la exéresis quirúrgica. Algunos autores recomiendan asociar histerectomía y ooforectomía. No obstante, en los casos publicados, los genitales internos femeninos no exhibían alteraciones macroscópicas ni microscópicas; por lo que esta actitud únicamente podría justificarse en pacientes posmenopáusicas o que han satisfecho sus deseos de reproducción5. La asociación de quimioterapia adyuvante no forma parte del tratamiento estándar. Hay autores que recomiendan su asociación en los supuestos de rotura de la lesión8 o de invasión de estructuras vecinas5.
En nuestro caso se procedió a la resección quirúrgica completa, sin rotura intraoperatoria. No se evidenciaron alteraciones macroscópicas en los genitales internos, salvo elongación importante a consecuencia de la ocupación abdominal por la tumoración. Se ha desestimado quimioterapia adyuvante de acuerdo con el servicio de oncología. Actualmente, a los 8 meses de la intervención, como muestran los estudios de imagen, la paciente se encuentra libre de enfermedad.
Correspondencia: Dra. M. Moral González. Servicio de Cirugía General y del Aparato Digestivo. Hospital de Móstoles. Río Júcar, s/n. 28935 Móstoles. Madrid. España. Correo electrónico: merimoral@hotmail.com
Manuscrito recibido el 24-10-2007 y aceptado el 26-2-2008.