La infiltración linfoplasmocitaria en el sistema biliar, relacionada o no con el diagnóstico de pancreatitis autoinmunitaria, incluye hallazgos radiológicos que evidencian estenosis benigna de la vía biliar con buena respuesta al tratamiento esteroideo. Estos hallazgos nos permitirán considerar la hipótesis de que la colangitis esclerosante autoinmunitaria es el resultado de la afección biliar en el seno de una situación sistémica inflamatoria anómala, reactivada, en nuestro caso, por la agresión quirúrgica desarrollada.
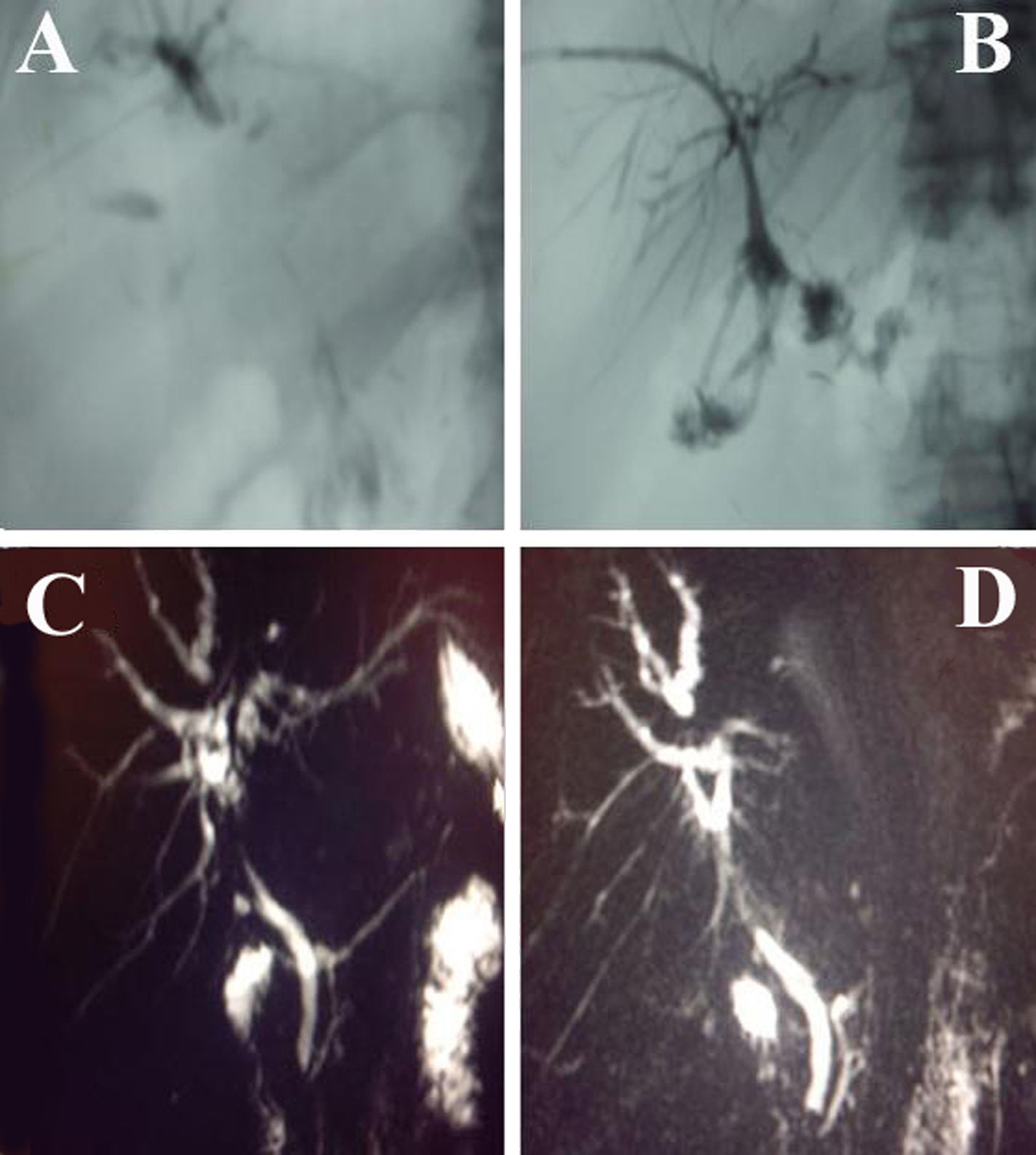
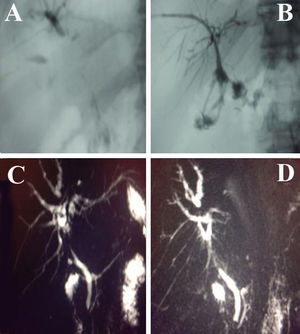
Caso 1. Varón de 78 años de edad que reingresó por ictericia obstructiva y tenosinovitis bicipital de hombro izquierdo. AP: duodenopancreatectomía cefálica con preservación pilórica por pancreatitis autoinmunitaria linfoplasmocitaria 75 días antes. Analítica: BbT, 16mg/dl; BbD, 12,2mg/dl; GGT, 1.264U/l; ALP, 831U/l; ANA, negativo; IgG, 1.520mg/dl; IgA, 445mg/dl; IgM, 206mg/dl; IgG4, 28mg/dl. Colangiorresonancia magnética (CRM): no se visualiza la vía biliar principal ni placa hiliar. Dilatación de la vía biliar intrahepática. La colangiografia transparietohepática informó de estenosis de la vía biliar extrahepática con estenosis y dilatación segmentaria intrahepática (fig. 1A y B). Se realizó laparotomía exploradora ante la sospecha de lesión de la vía biliar, sin hallazgos macroscópicos patológicos, y con coledoscopio intraoperatorio se evidenció un crecimiento intraluminal homogéneo de la mucosa biliar. Posteriormente, se instauró tratamiento esteroideo (metilprednisolona 1mg/kg/24h) con mejoría clinicoanalítica y radiológica a los 4 meses; a los 2 años del alta hospitalaria el paciente se encuentra asintomático.
A) Colangiografía transparietohepática del caso 1, que evidenció estenosis de la vía biliar extrahepática e imágenes de conductos intrahepáticos dilatados y estenosados de forma segmentaria. B) Mejora radiológica de conductos intrahepáticos y extrahepáticos tras tratamiento corticoideo. C) Colangiorresonancia magnética del caso 2, que evidenció estenosis postoperatoria de la vía biliar extrahepática con dilatación y estenosis segmentaria de los conductos intrahepáticos. D) Mejora de la vía biliar extrahepática tras tratamiento médico.
Caso 2. Mujer de 65 años de edad que reingresó en nuestro servicio por ictericia cutaneomucosa. AP: Seccionectomía medial izquierda (IVA,IVB) por metástasis colorrectales 3 meses antes y terapia adyuvante con capecitabina, 1.250mg/m2/12h durante 14 días. Analítica: BbT, 10,5mg/dl; BbD, 7,9mg/dl; GGT, 221U/l; ANA, positivo; IgG, 2.060mg/dl; IgA, 1.020mg/dl; IgM, 129mg/dl; IgG1, 910mg/dl; IgG2, 895mg/dl; IgG3, 213mg/dl; IgG4, 37mg/dl. CRM: dilatación de vía biliar intrahepática con zonas de estenosis en radicales segmentarios y estenosis de conducto hepático común, con normalización a nivel del colédoco (fig. 1C y D). Se instauró tratamiento con metilprednisolona a dosis de 1mg/kg/24h, con mejoría clínica y analítica a los 6 meses.
La colangitis esclerosante junto con pancreatitis autoinmunitaria se ha considerado como resultado de una respuesta inflamatoria sistémica1. La manifestación de colangitis esclerosante junto con pancreatitis autoinmunitaria puede aparecer antes, conjuntamente, o bien después del tratamiento quirúrgico, como ocurrió en uno de nuestros enfermos.
La sospecha clínica es vital para alcanzar el diagnóstico de colangitis esclerosante inmunitaria tras tratamiento quirúrgico. La identificación de alteraciones radiológicas y analíticas en el postoperatorio nos permitirá acercarnos al diagnóstico de esclerosis benigna por respuesta inmunitaria que evitará terapias agresivas innecesarias, como la de nuestro primer enfermo, sobre todo si no hay relación con pancreatitis autoinmunitaria, como en nuestra segunda enferma.
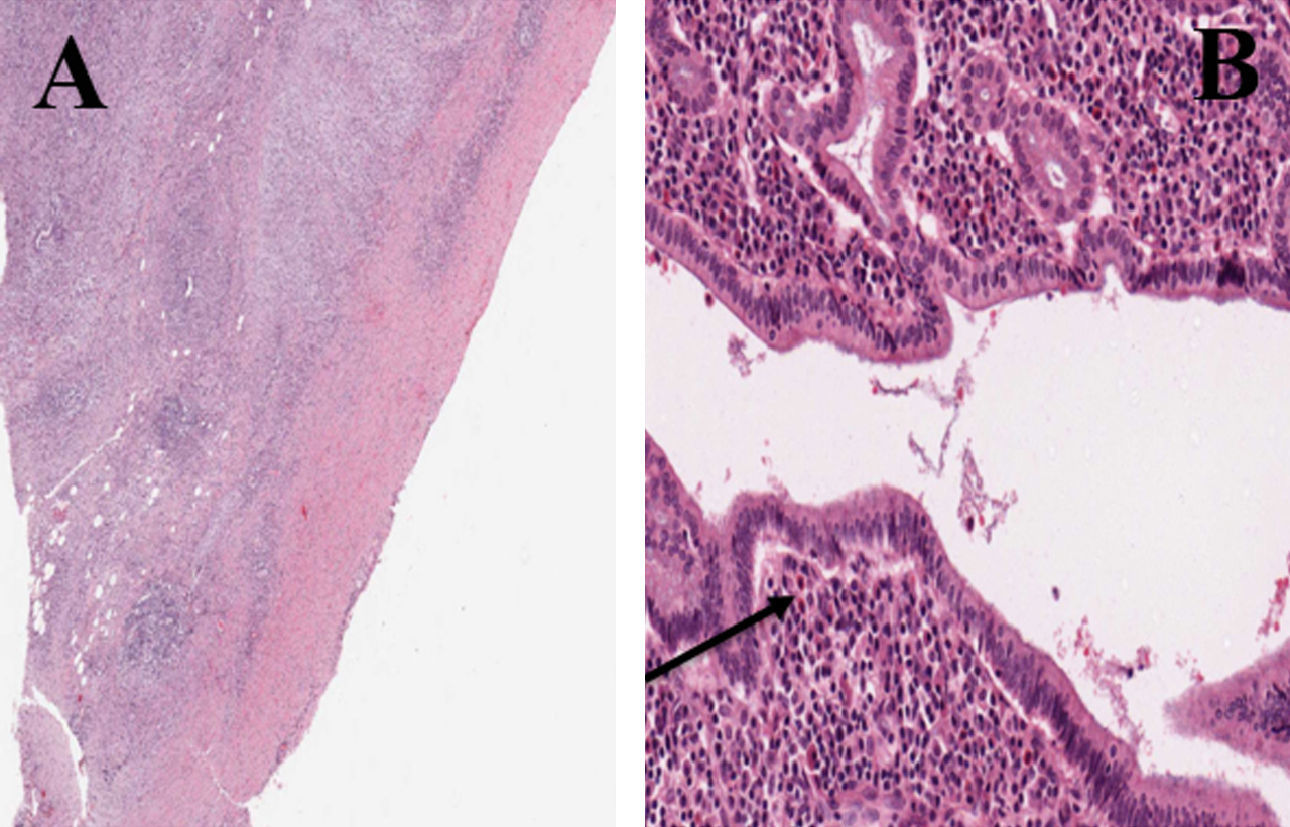
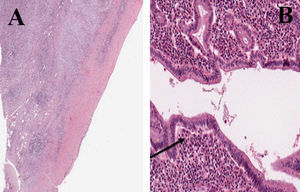
El principal problema de la pancreatitis autoinmunitaria es diferenciarla del cáncer de páncreas o vía biliar, lo que si no ocurre, llevará a una intervención quirúrgica. Los criterios para identificar esta entidad son: a) estenosis segmentaria o difusa del conducto pancreático principal, que puede asociarse con engrosamiento difuso o localizado de la glándula pancreática; b) concentraciones elevadas de gammaglobulina, IgG o IgG4, o presencia de anticuerpos antinucleares, y c) infiltración linfoplasmocitaria en área periductal (fig. 2). El diagnóstico definitivo se obtiene al relacionar el primer criterio con uno de los otros dos3,4. La afectación pancreática puede combinarse con otras entidades, como colangitis esclerosante, sialodenitis, fibrosis retroperitoneal, tiroiditis crónica y nefritis intersticial1,2. En nuestro primer paciente concurría colangitis esclderosante tardía y tras tratamiento quirúrgico, que difiere de la colangitis esclerosante primaria por una respuesta satisfactoria al tratamiento esteroideo porque hay infiltración de células plasmáticas y células plasmáticas con tinción para IgG44,5.
Nakazawa et al6 consideraron que el estudio colangiográfico podría distinguir entre colangitis esclerosante primaria y colangitis con pancreatitis autoinmunitaria, en relación con datos clínicos y características de la estenosis de la vía biliar.
En la segunda paciente no tuvimos acceso a datos histológicos, ni tuvo pancreatitis, pero se manifestó clínica y radiológicamente similar a la colangitis esclerosante linfoplasmocitaria sin pancreatitis, con gran respuesta autoinmunitaria y al tratamiento esteroideo. Nuestros pacientes tuvieron elevación de inmunoglobulinas y autoanticuerpos, pero no de IgG4. La elevación de este marcador puede ser de gran ayuda; sin embargo, su validez y su especificidad necesitarán de nuevos estudios que las definan7,8.
No hay en la literatura médica criterios universalmente aceptados en relación con el tratamiento a realizar, las dosis y el intervalo de uso1,3. En nuestros pacientes utilizamos metilprednisolona a dosis de 1mg/kg/24h intravenoso durante el primer mes. Se redujo la dosis hasta 10mg/24h vía oral en el segundo mes, y se mantuvo el tratamiento hasta los 6 meses. Nuevos estudios que incluyan un mayor número de pacientes serán necesarios para conocer la dosis corticoidea adecuada y el tiempo necesario de aplicación en relación con el seguimiento clínico, analítico y radiológico.