En el presente artículo analizamos los resultados y complicaciones de la colecistectomía laparoscópica en octogenarios.
Pacientes y métodoEstudio retrospectivo sobre pacientes con edad ⩾80 años, sometidos a una colecistectomía laparoscópica entre enero de 2002 y agosto de 2007. Los parámetros analizados fueron: presentación, estado general, riesgo anestésico, tasa de conversión, morbilidad y estancia hospitalaria. Se realizó una comparación con pacientes geriátricos de entre 70 y 79 años. Para el análisis estadístico utilizamos la prueba de la χ2 y la t de Student. La significación se estableció para valores de p<0,05.
ResultadosSe intervino a 64 pacientes (el 63%, mujeres), con una media de edad de 83,7 años. La cirugía fue programada en 40 (62,5%) casos y urgente en 24. La tasa de conversión fue del 10,9% y la media de estancia hospitalaria, 3,9 días. Dos enfermos fueron reoperados y hubo dos decesos.
ConclusionesLa colecistectomía laparoscópica es la técnica de elección para el tratamiento de la colelitiasis sintomática en octogenarios. La colecistitis aguda del anciano debe ser tratada mediante abordaje laparoscópico, salvo contraindicación, preferentemente antes de que aparezcan complicaciones.
In the current article, we analyse the results and complications of laparoscopic cholecystectomy in octogenarian patients.
Patients and methodRetrospective study in patients older than 80 years, who underwent laparoscopic cholecystectomy between January 2002 and August 2007. Variables analysed were presentation, physical condition, anaesthetic risk, conversion rate, morbidity and hospital stay. A comparison was made with patients aged between 70 and 79 years old. The χ2 and Student's t tests were used for statistical analysis. The level of significance was defined as a p value less than 0.05.
ResultsA total of 64 patients were operated on, of which 39 (63%) were women and 25 men, with a mean age 83.7 years. Surgery was scheduled in 40 (62.5%) cases and urgent in 24 cases. The conversion rate to open cholecystectomy was 10.9% and the average hospital stay was 3.9 days. Two patients required re-intervention and two patients died.
ConclusionsLaparoscopic cholecystectomy is the treatment of choice for symptomatic cholelithiasis in octogenarians. The laparoscopic approach should be considered for the management of acute cholecystitis in the very old (except where contraindicated) before the development of complications.
Un efecto del progreso experimentado por la sociedad moderna es el incremento de la longevidad, acompañado de una mejora extraordinaria de la calidad de vida de los ancianos, que mantienen su actividad social y su autonomía hasta edades avanzadas. Paralelamente, las innovaciones de la cirugía (laparoscopia), en las técnicas anestésicas y en la reanimación postoperatoria permiten considerar como candidatos al quirófano a pacientes octogenarios o nonagenarios, algo impensable hace muy pocas décadas1. Esta realidad suscita un debate permanente sobre la cirugía y las indicaciones quirúrgicas en la edad geriátrica; debate en el que se mezclan diversos aspectos bioéticos, económicos y de interés social, además de los estrictamente médicos2,3.
Un ejemplo paradigmático de esta cuestión es la enfermedad litiásica biliar. La incidencia de colelitiasis en el anciano supera el 50% de la población, y la tasa aumenta de forma progresiva hasta superar el 80% conforme se avanza en la novena década de la vida4. Muchas de estas colelitiasis producirán síntomas o se complicarán a lo largo de su curso evolutivo, y requerirán atención en medicina primaria o especializada, ingresos hospitalarios e intervenciones. Frente a una visión clásica del problema que propugnaba un tratamiento médico (conservador), la colecistectomía laparoscópica (CL) ofrece en estos momentos una alternativa terapéutica para la colelitiasis sintomática o la colecistitis, cuyos beneficios, baja morbilidad y reducida estancia hospitalaria5–8 han sido demostrados en estudios prospectivos y metaanálisis9.
En el presente artículo, a partir del análisis de nuestra casuística de CL, valoraremos las particularidades, los resultados, ventajas e inconvenientes de la CL en el anciano octogenario. Por otra parte, realizaremos una comparación entre dos grupos etarios en edad geriátrica para establecer los límites biológicos, quirúrgicos y bioéticos de la aplicación de la laparoscopia en el tratamiento de la colelitiasis sintomática y complicada.
Material y métodosMaterialRealizamos un estudio retrospectivo sobre pacientes con edad ⩾80 años, sometidos a colecistectomía laparoscópica (CL) en un periodo de 68 meses (enero de 2002–agosto de 2007). Fueron seleccionados con independencia de la indicación (colelitiasis sintomática o colecistitis aguda) o de la modalidad de cirugía (urgente o programada). Se excluyeron los casos con diagnóstico preoperatorio de coledocolitiasis.
Para realizar el estudio comparativo de las distintas variables quirúrgicas se seleccionó a todos los enfermos con edades entre los 70 y los 79 años, ambos inclusive, bajo las mismas condiciones de inclusión que el grupo anterior.
Por último, presentamos el resto de nuestra casuística de CL en el denominado grupo control, que agrupa a los enfermos de 69 años o menores.
MétodosTodos los casos fueron intervenidos en nuestro centro hospitalario por un equipo de 7 cirujanos, para ello se adoptó, de común acuerdo, una gran uniformidad en los métodos que se describen. En la colecistitis aguda, y salvo contraindicaciones, la intención del cirujano de guardia es realizar una CL antes que un tratamiento conservador o no quirúrgico.
Se estudió a los pacientes con colelitiasis sintomática mediante un preoperatorio estándar, que incluía electrocardiograma, radiología simple de tórax, estudio de coagulación (tiempos de protrombina y cefalina), pruebas de función hepática (bilirrubina total, aspartato aminotransferasa, alanina aminotransferasa, amilasa y fosfatasa alcalina) y ecografía hepatobiliopancreática. En casos seleccionados se solicitaron otras pruebas, como tomografía computarizada (TC) abdominal, colangiorresonancia magnética (CRM) o colangiopancreatografía endoscópica (CPRE). En todos los pacientes se llevó a cabo profilaxis antitrombótica con heparina de bajo peso molecular (HBPM) y antibiótica con cefalosporina de segunda generación o una combinación de penicilina y un inhibidor de la betalactamasa.
En la CL programada, los pacientes sometidos a anticoagulación oral (acenocumarol, warfarina) o antiagregación (salicilatos, clopidogrel, trifusal, ticlopidina, dipiridamol) reciben una pauta de retirada basada en la supresión de los fármacos y su sustitución por HBPM. Dicha pauta y los controles analíticos preoperatorios pueden personalizarse en función de la enfermedad de base, cardíaca o no cardíaca, según las recomendaciones de anestesiología y hematología. En la cirugía urgente, se pretendió que todos los enfermos entraran al quirófano con un valor del tiempo de protrombina mayor del 50% y de INR (International Normalized Ratio)<1,5. Para lograrlo, administramos vitamina K intravenosa y repetimos el estudio de coagulación a las 6h. Cuando la operación no se podía demorar, transfundimos plasma fresco congelado a la dosis de 10ml/kg.
En nuestra serie, el riesgo de coledocolitiasis se estableció a partir de la valoración preoperatoria de cuatro factores predictivos: valores duplicados de fosfatasa alcalina, transaminasas (aspartato aminotransferasa y alanina aminotransferasa), bilirrubina total y dilatación ecográfica del colédoco mayor de 8mm (septuagenarios) o de 10mm (mayores de 80 años)10–12. Tres o más factores en un mismo paciente o bien la visualización directa de litiasis coledociana en las pruebas de imagen implicaban alto riesgo de coledocolitiasis. En esos pacientes de alto riesgo, solicitamos una CPRE preoperatoria. En los casos de riesgo moderado en los que no se cumplen todos los criterios anteriores, o la vía biliar no fue valorable en la ecografía, una TC con colangiograma o una CRM nos permitieron seleccionar a los candidatos para CPRE prequirúrgica. Nunca practicamos colangiografía intraoperatoria transcística (CIT) en las CL de urgencia y en las programadas, la técnica se reserva para casos con riesgo moderado sin CRM.
Las operaciones se realizaron bajo anestesia general e intubación orotraqueal. En los casos operados endoscópicamente, colocamos al paciente en posición francesa, con el cirujano situado entre las piernas del enfermo y un único ayudante a su derecha, encargado del videolaparoscopio y de la tracción de la vesícula biliar. Practicamos una CL abierta mediante un trocar umbilical de Hasson y tres puertos accesorios, uno de 10mm en hipocondrio izquierdo y dos de 5mm, situados en el flanco derecho y el epigastrio. El neumoperitoneo se regula a 10mmHg con el fin de mantener una presión de insuflación media-baja. Tras el pinzamiento del cístico y de la arteria cística, la disección de la pieza del lecho vesicular se realizó con una pinza hook conectada a electrocoagulación; luego se extrajo la pieza quirúrgica con una bolsa, a través del puerto umbilical. Cuando fue necesario convertir el procedimiento, empleamos laparotomía subcostal derecha, la mesa quirúrgica en posición Pilé («tejado») y un retractor automático Ansabere®. Por último, y siempre a criterio del cirujano, se dejó un drenaje Jackson-Pratt subhepático, exteriorizado por el puerto de 5mm en el vacío derecho, y se procedió a la infiltración con anestésico local de todos los puertos de entrada.
Las variables sometidas a estudio fueron: antecedentes, forma de presentación clínica, riesgo de infección hospitalaria mediante el índice del NNISS (National Nosocomial Infections Surveillance System), valoración del estado físico y el riesgo anestésico mediante la clasificación ASA (American Society of Anesthesiology), tasa de conversión, colocación de drenaje intraabdominal, morbimortalidad (escala de Clavien13), estancia hospitalaria y diagnóstico patológico.
Para comparar las diversas variables clínicas y los resultados obtenidos hemos utilizado la pueba de la χ2 (test exacto de Fisher) para las variables cualitativas y la t de Student de comparación de medias, en las cuantitativas. En ambas pruebas, asumimos una significación para los valores de probabilidad de p<0,05; se consideró muy significativo un valor de p<0,01. El tratamiento estadístico de los datos se realizó con el programa informático G-Stat 2.0©.
ResultadosDurante los 68 meses del estudio se realizaron 557 CL, de las cuales 64 (11,5%) cumplieron los criterios de inclusión en pacientes octogenarios y 125 (22,4%) en septuagenarios.
Se intervino a 39 (63%) mujeres y 25 varones, con una media de edad de 83,7±3,3 años (máxima, 94). Los antecedentes médicos registrados fueron: sobrepeso (40,6%), hipertensión arterial (32,8%), úlcera gastroduodenal y/o hernia de hiato (23,4%), diabetes (20,3%), enfermedad respiratoria obstructiva (19%) y enfermedades cardiovasculares (15,6%). En un 17% de los casos se constataron antecedentes clínicos de ingreso hospitalario por colecistitis y en un 31%, de cólicos biliares.
La forma de presentación clínica en la que basamos la indicación operatoria fue: colelitiasis sintomática con o sin antecedentes de colecistitis (56,3%), síndrome de Mirizzi (4,7%), ictericia (9,4%), colecistitis aguda litiásica (23,4%) y pancreatitis aguda de origen biliar (6,2%).
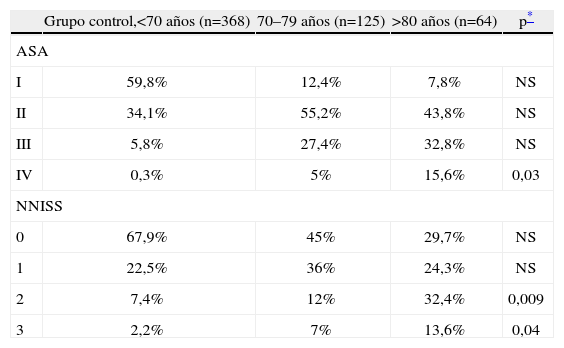
El riesgo anestésico e infeccioso en las escalas ASA y NNISS se muestra en la tabla 1.
Distribución de los pacientes según el riesgo anestésico (ASA I-IV) e infeccioso (NNISS 0-3)
| Grupo control,<70 años (n=368) | 70–79 años (n=125) | >80 años (n=64) | p* | |
| ASA | ||||
| I | 59,8% | 12,4% | 7,8% | NS |
| II | 34,1% | 55,2% | 43,8% | NS |
| III | 5,8% | 27,4% | 32,8% | NS |
| IV | 0,3% | 5% | 15,6% | 0,03 |
| NNISS | ||||
| 0 | 67,9% | 45% | 29,7% | NS |
| 1 | 22,5% | 36% | 24,3% | NS |
| 2 | 7,4% | 12% | 32,4% | 0,009 |
| 3 | 2,2% | 7% | 13,6% | 0,04 |
NS: valor sin significación estadística.
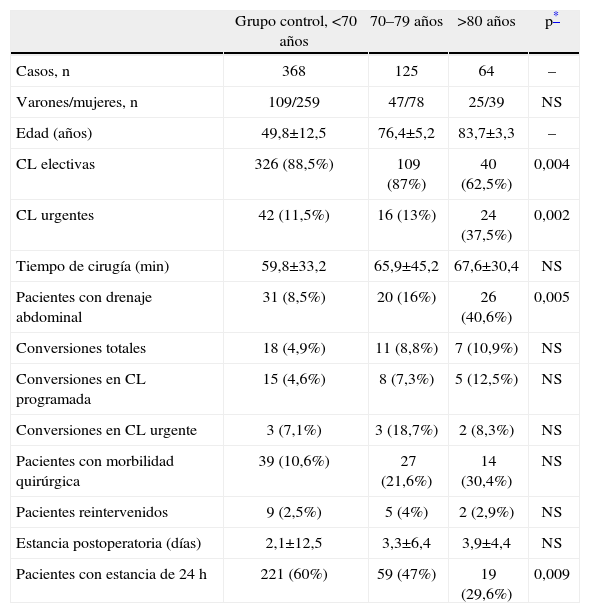
La CL se llevó a cabo de forma programada en 40 (62,5%) casos y en 24 de urgencia; en la tabla 2 se muestran los diversos parámetros quirúrgicos y la comparativa con los pacientes septuagenarios y el grupo control.
Casuística de la serie: características demográficas y variables quirúrgicas
| Grupo control, <70 años | 70–79 años | >80 años | p* | |
| Casos, n | 368 | 125 | 64 | – |
| Varones/mujeres, n | 109/259 | 47/78 | 25/39 | NS |
| Edad (años) | 49,8±12,5 | 76,4±5,2 | 83,7±3,3 | – |
| CL electivas | 326 (88,5%) | 109 (87%) | 40 (62,5%) | 0,004 |
| CL urgentes | 42 (11,5%) | 16 (13%) | 24 (37,5%) | 0,002 |
| Tiempo de cirugía (min) | 59,8±33,2 | 65,9±45,2 | 67,6±30,4 | NS |
| Pacientes con drenaje abdominal | 31 (8,5%) | 20 (16%) | 26 (40,6%) | 0,005 |
| Conversiones totales | 18 (4,9%) | 11 (8,8%) | 7 (10,9%) | NS |
| Conversiones en CL programada | 15 (4,6%) | 8 (7,3%) | 5 (12,5%) | NS |
| Conversiones en CL urgente | 3 (7,1%) | 3 (18,7%) | 2 (8,3%) | NS |
| Pacientes con morbilidad quirúrgica | 39 (10,6%) | 27 (21,6%) | 14 (30,4%) | NS |
| Pacientes reintervenidos | 9 (2,5%) | 5 (4%) | 2 (2,9%) | NS |
| Estancia postoperatoria (días) | 2,1±12,5 | 3,3±6,4 | 3,9±4,4 | NS |
| Pacientes con estancia de 24 h | 221 (60%) | 59 (47%) | 19 (29,6%) | 0,009 |
CL: colecistectomía laparoscópica; NS: valor sin significación estadística.
Los datos expresan n (%) o media±desviación estándar.
La dificultad para identificar los elementos del triángulo de Calot fue la causa de conversión en 5 casos, y en los 2 restantes, uno por hemorragia intraoperatoria procedente de la arteria cística y el otro por sección lateral de la vía biliar principal.
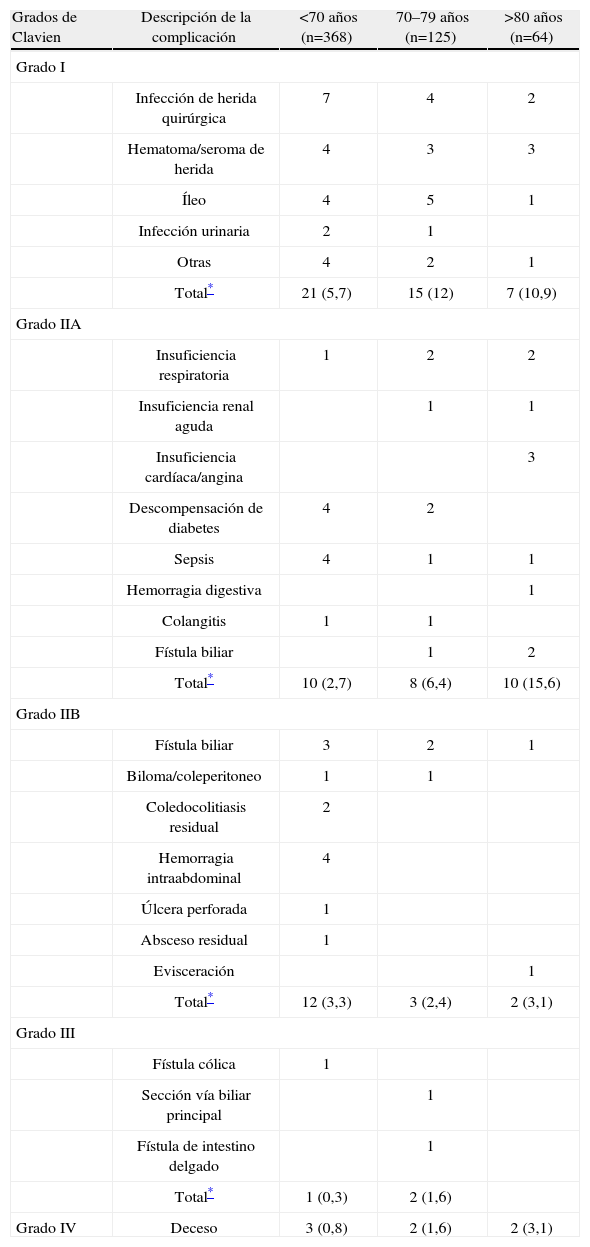
Las complicaciones postoperatorias se describen detalladamente en las tabla 3.
Complicaciones postoperatorias
| Grados de Clavien | Descripción de la complicación | <70 años (n=368) | 70–79 años (n=125) | >80 años (n=64) |
| Grado I | ||||
| Infección de herida quirúrgica | 7 | 4 | 2 | |
| Hematoma/seroma de herida | 4 | 3 | 3 | |
| Íleo | 4 | 5 | 1 | |
| Infección urinaria | 2 | 1 | ||
| Otras | 4 | 2 | 1 | |
| Total* | 21 (5,7) | 15 (12) | 7 (10,9) | |
| Grado IIA | ||||
| Insuficiencia respiratoria | 1 | 2 | 2 | |
| Insuficiencia renal aguda | 1 | 1 | ||
| Insuficiencia cardíaca/angina | 3 | |||
| Descompensación de diabetes | 4 | 2 | ||
| Sepsis | 4 | 1 | 1 | |
| Hemorragia digestiva | 1 | |||
| Colangitis | 1 | 1 | ||
| Fístula biliar | 1 | 2 | ||
| Total* | 10 (2,7) | 8 (6,4) | 10 (15,6) | |
| Grado IIB | ||||
| Fístula biliar | 3 | 2 | 1 | |
| Biloma/coleperitoneo | 1 | 1 | ||
| Coledocolitiasis residual | 2 | |||
| Hemorragia intraabdominal | 4 | |||
| Úlcera perforada | 1 | |||
| Absceso residual | 1 | |||
| Evisceración | 1 | |||
| Total* | 12 (3,3) | 3 (2,4) | 2 (3,1) | |
| Grado III | ||||
| Fístula cólica | 1 | |||
| Sección vía biliar principal | 1 | |||
| Fístula de intestino delgado | 1 | |||
| Total* | 1 (0,3) | 2 (1,6) | ||
| Grado IV | Deceso | 3 (0,8) | 2 (1,6) | 2 (3,1) |
Fueron reintervenidos 2 pacientes, uno por una fístula biliar de alto débito (fuga del muñón cístico en el postoperatorio inmediato con síntomas de peritonitis aguda) y el otro por una evisceración de laparotomía subcostal que cursó con síntomas de obstrucción (atrapamiento de asas yeyunales). Ambos enfermos sobrevivieron.
Los dos decesos se produjeron en casos de colecistitis agudas intervenidas de urgencia por graves descompensaciones postoperatorias cardiopulmonares que condujeron a insuficiencia multiorgánica.
El resultado anatomopatológico definitivo permitió demostrar cáncer de vesícula en 2 (3,1%) pacientes. Los tumores fueron hallazgos inesperados, ya que no había sospecha por la clínica, las pruebas complementarias o los síntomas, ni tampoco se consiguió identificarlos durante el acto operatorio. En ambos casos se había podido completar la CL sin incidencias, ya que eran intervenciones programadas. La muerte por diseminación local o metastásica sucedió en torno al año de la intervención (11 y 14 meses).
DiscusiónUn debate pendiente en la medicina es establecer el inicio de la edad geriátrica. Esta consideración no es un asunto menor ya que, para poder comparar los estudios publicados, resulta básico conocer a qué grupo poblacional se refieren las conclusiones. Teniendo en cuenta los estándares vigentes de salud y calidad de vida, nos parece poco adecuado hablar de ancianos cuando se trata de pacientes de 60 o 65 años14, ya que está demostrado que es en octogenarios cuando el deterioro físico se acelera y aumentan los peligros de la cirugía: mayores tasa de complicaciones, morbimortalidad y conversiones en laparoscopia15–18.
Por este motivo, decidimos tomar los 80 años como punto de corte para valorar si la CL es una buena elección frente a otras opciones para tratar la colelitiasis. Además, nos pareció interesante poder comparar los resultados con los obtenidos en enfermos septuagenarios, estableciendo diferencias incluso dentro de la propia población en edad geriátrica.
En nuestra experiencia, se practicó un número significativamente mayor de CL a octogenarios con la indicación de colecistitis aguda, y se realizaron de urgencia o como urgencia diferida. Este dato coincide con las observaciones de otros autores19–21, aunque nos ha parecido remarcable que la razón de CL electiva y urgente entre los diferentes grupos de edad tienda a igualarse (tabla 2). Pensamos que se debe a la progresiva ampliación de las indicaciones y una mayor liberalidad para recomendar la cirugía a mayores de 80 años.
La correcta evaluación del riesgo quirúrgico es decisiva, ya que son pacientes con escasa reserva vital, sensibles a la morbilidad y al trauma operatorio. Este dato es fundamental para establecer una correcta indicación quirúrgica, se trate de una colelitiasis sintomática o de una complicada22. En nuestra experiencia (tabla 1), el riesgo es significativamente más elevado en octogenarios. También deben considerarse otros factores, como el régimen de vida (encamamiento, gran dependencia) y el estado cognitivo (senilidad), ya que en pacientes muy deteriorados el tratamiento médico de la litiasis biliar puede ser el más correcto desde el punto de vista bioético1,5. En todo caso, cada enfermo debe recibir una evaluación multidisciplinaria e individualizada, incluso en las situaciones de emergencia y alto riesgo vital, cuando la decisión de intervenir apremia3.
Un problema añadido es el manejo de la coledocolitiasis, ya que en un 20% de las colelitiasis sintomáticas en ancianos hay paso de cálculos a la vía biliar. Nosotros valoramos los diversos factores predictivos clínicos, analíticos y de las pruebas de imagen aceptados en la literatura y descritos en los métodos10–12. El objetivo es estratificar a los pacientes según los grados de riesgo, con el fin de determinar las indicaciones de CPRE, CRM y CIT23; muy especialmente de la CPRE, ya que se trata de una técnica invasiva, que requiere personal entrenado y con una morbimortalidad no despreciable24. En nuestra experiencia, un 18,5% de los pacientes mayores de 70 años con litiasis biliar sintomática o colecistitis fueron considerados de alto o moderado riesgo. Los falsos positivos, tras completar el estudio mediante CPRE o CRM, fueron del 23%. En cuanto a los falsos negativos (coledocolitiasis no esperadas), registramos 2 casos en el grupo control, pero ninguno entre los ancianos (tabla 3), lo que demuestra el buen poder discriminatorio de la escala de predicción de colelitiasis.
En cuanto a la técnica de la CL, en los mayores aplicamos una presión de insuflación de 10mmHg e intentamos limitar el tiempo quirúrgico dentro de unos márgenes de seguridad25. Ambas medidas, pese a que no hay pruebas concluyentes, parecen ser eficaces para prevenir las alteraciones cardiovasculares y respiratorias ligadas al neumoperitoneo y la anestesia prolongada26. No hemos constatado diferencia entre ambos grupos poblacionales en la variable tiempo quirúrgico. Tampoco resulta llamativamente mayor que en el grupo control, extremo que nos parece muy significativo (tabla 2). Por nuestra parte, no consideramos la conversión como un fallo técnico (tabla 2)15,16, sobre todo en las colecistitis, cuando la inflamación y la fibrosis adherencial alteran la anatomía del triángulo de Calot, lo que puede enmascarar un síndrome de Mirizzi27. Sin duda, empecinarse en concluir la CL a toda costa puede prolongar el tiempo anestésico fuera de lo aconsejable o predisponer a una lesión de la vía biliar extrahepática.
Por último, la decisión de dejar un drenaje abdominal es un criterio personal del cirujano. En los ancianos los utilizamos en mayor número si comparamos con el grupo control (tabla 2). En la cirugía de urgencia o en anticoagulados los hemos usado de manera sistemática, aunque nuestro estudio demuestra que la hemorragia no es una complicación relevante (tabla 3). Sin embargo, 2 de las 3 fístulas biliares de bajo débito en octogenarios cerraron sin incidencias gracias al drenaje.
Como era de esperar, la morbilidad es superior en ancianos con respecto al grupo control, pero no hay diferencias entre los septuagenarios y los mayores de 80 años, que tampoco aparecen en reintervenciones y estancia posquirúrgica (tabla 2)6,16. Debe tenerse en cuenta que nuestro registro de complicaciones es exhaustivo, incluso recoge las de poca entidad clínica (tabla 3). No hay relación entre la gravedad de las complicaciones (grados IIb y III de Clavien) y la edad (tabla 3), como sí parece suceder con la urgencia de la CL8,18, aunque nuestra casuística es escasa para un análisis estadístico fiable. Creemos que estos datos prueban una buena selección de candidatos para la CL, y que las indicaciones se sentaron correctamente. Por último, consideramos muy beneficioso que un 41% de todos los ancianos permanezcan en el hospital 24h tras ser intervenidos (tabla 2)14.
Como conclusión, la CL es una técnica aplicable a octogenarios. Para sentar la indicación es indispensable una valoración individualizada e interdisciplinaria del paciente que incluya los riesgos, beneficios y repercusiones en la calidad de vida.
En la colecistitis aguda prima la decisión del equipo de guardia que, aplicando los principios de la medicina basada en la evidencia28, debe sopesar múltiples aspectos, como situación basal del enfermo, descompensación de sus dolencias, días de evolución, complicaciones en curso etc2. Si fuera posible la CL urgente o urgente diferida, ésta es la opción más resolutiva que evitará morbilidad e ingresos prolongados. Cuando por causas médicas, bioéticas o denegación terapéutica no esté indicada la cirugía, el tratamiento conservador con antibioterapia y drenaje de la vesícula (percutáneo ecodirigido o por minilaparotomía) es una opción válida que puede curar al paciente29.