Se diseña un estudio para valorar el papel de exploración clínica y métodos de imagen en el diagnóstico de la fístula de ano.
Material y métodosEfectuamos un estudio observacional con recogida prospectiva de datos en 120 pacientes, mediante evaluación clínica por un explorador experimentado (EE), un cirujano sin especial dedicación a la coloproctología (EC) y una exploración con anestesia (EQ), ultrasonografía endoanal (UEA) y resonancia magnética (RM), usando como referencia los hallazgos durante la cirugía.
ResultadosLa EQ fue significativamente mejor que la del EE o EC para detección de orificio interno (OFI), trayecto primario y cavidades abscesuales (CA). La UEA fue significativamente más sensible y exacta que el EE para identificar OFI y CA, pero no respecto a la EQ. La RM fue más sensible que el EE en la identificación de OFI, trayectos transesfinterianos, supraesfinterianos y CA sin diferencias significativas con la UEA, y más sensible que la EQ para detectar CA.
ConclusionesLa exploración bajo anestesia sigue teniendo un importante lugar en la evaluación de pacientes con fístula de ano. Los métodos de imagen son complemento ocasional de una valoración clínica que puede ayudar a los menos experimentados a decidir el tratamiento apropiado y fundamentalmente cuando se sospecha de una fístula compleja.
The study was designed to determine the role of clinical examination and imaging techniques in the diagnosis of anorectal fistula.
Material and methodsWe performed an observational study with prospective recruiting using the data of 120 patients, by means of clinical evaluation by an experienced coloproctologist surgeon (EE), a surgeon without special training in coloproctology (CE), and examination under anaesthesia (SE), endoanal ultrasound (EAU) and magnetic resonance (MR), using the surgical findings as a reference.
ResultsSE was significantly better than EE or CE for detecting an internal opening (IO), primary track and abscess cavities (AC). EAU was significantly more sensitive and accurate than the EE in identifying an IO, and AC, but not compared to the SE. MR was more sensitive than the EE in the identification of the IO, transphincter and suprasphincter tracks and AC with no significant differences compared to EAU, and more sensitive than the SE to detect AC.
ConclusionsExamination under anaesthesia still has a place in the evaluation of anorectal fistula. Imaging methods are an occasional complement to a clinical evaluation that can help the less experienced to decide the appropriate treatment, particularly when a complex fistula is suspected.
La finalidad del tratamiento quirúrgico de la fístula de ano es la erradicación permanente del proceso supurativo sin comprometer la continencia anal. Dependiendo de su complejidad, hay mayor o menor porcentaje de recidivas, frecuentemente debidas a dejar zonas de infección no detectadas. La exploración física ha sido el método clásico de evaluación preoperatoria, pero en los últimos años ha habido importantes avances tecnológicos que podrían mejorarla1,2. Ello puede acarrear un aumento de los costes sanitarios, a veces sin una valoración ponderada de los beneficios de estas exploraciones, por lo que debe establecerse su verdadera aportación. El objetivo principal del presente trabajo es determinar el papel de la exploración clínica, efectuada por un explorador experimentado, y de la ultrasonografía endoanal en el conocimiento preoperatorio de la anatomía de la fístula de ano, y los objetivos secundarios, analizar el valor de la exploración clínica por un cirujano no especializado, de la resonancia magnética y la ecografía endoanal efectuada con anestesia.
Material y métodosEfectuamos un estudio observacional con recogida prospectiva de datos en 120 pacientes (93 varones y 27 mujeres), con media±desviación estándar de edad de 46,9±12,8 años, en las Unidades de Coloproctología de los Hospitales de Sagunto y Clínico Universitario de Valencia, durante los años 1998 a 2000, posteriormente operados con el diagnóstico de fístula de ano de origen criptoglandular, excluidas, por tanto, las secundarias a otras enfermedades y la realización de fistulotomía primaria al drenar un absceso.
Un explorador experimentado (EE), de un grupo de 5 cirujanos con especial acreditación en coloproctología (European Board, EBSQ-C), efectuó una exploración sistemática en consultas y en 51 (42,5%) casos, lo hizo un cirujano sin especial dedicación a coloproctología o explorador control (EC). Además, se exploró en quirófano (EQ) bajo anestesia por el cirujano responsable de la intervención que, al igual que el EC, no conocía los resultados de las exploraciones preoperatorias. Las fístulas se registraron según la clasificación de Parks3 en todas las exploraciones efectuadas. Se realizó ultrasonografía endoanal (UEA) preoperatoria a todos los pacientes, mediante un ecógrafo B&K Medical® modelo Leopard (Gentofte, Dinamarca), con transductor multifrecuencia rotatorio 360° (modelo 1850), instilando agua oxigenada (H2O2) diluida a 30° por el orificio fistuloso externo (OFE). Se analizó la identificación o no de un orificio fistuloso interno (OFI), según los criterios de Seow-Choen et al4 y Cho5, cavidades abscesuales, trayecto principal y accesorios, así como la integridad esfinteriana. Adicionalmente, en 23 (19,2%) pacientes no seleccionados, se efectuó otra UEA bajo anestesia, por el cirujano responsable. Finalmente, un radiólogo especialmente entrenado en el conocimiento de la anatomía anorrectal y fístulas anales efectuó resonancia magnética (RM) en 20 (16,7%) pacientes no seleccionados, mediante el aparato RM 1.5 (Horizon LX, GEMS®, Milwaukee, Estados Unidos), con una bobina de torso y, luego, endocavitaria; se obtuvieron secuencias rápidas potenciadas en T2 de alta resolución (fast spin-echo FSE, HASTE T2 y STIR) en las instalaciones de ERESA (Valencia). Los hallazgos quirúrgicos se emplearon como prueba de referencia para la evaluación de los diferentes estudios. Cirujanos con especial dedicación y acreditación en coloproctología (European Board, EBSQ-C) realizaron la intervención de todas las fístulas.
Los datos se recogieron en un protocolo prospectivo; se empleó el paquete estadístico SPSS® versión 7 para Windows (SPSS Inc., Chicago, Estados Unidos) para analizar los resultados. Se usó la prueba de la χ2 y el test exacto de Fisher según lo indicado. Se consideró una valor de p<0,05 como estadísticamente significativo.
ResultadosDe las 120 fístulas de ano estudiadas, 43 (37,7%) eran recidivadas, 23 de las cuales fueron remitidas de otros centros.
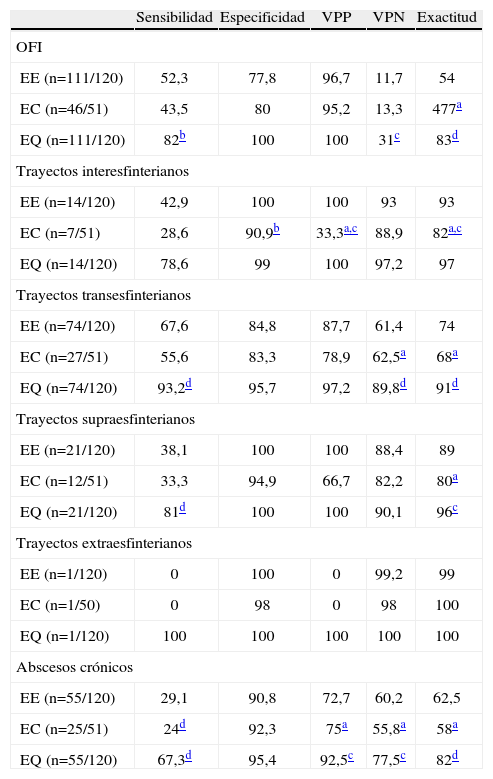
Exploración en consultas externasLos EE identificaron OFE en 117 (97,5%) casos, situados a una mediana (RIQ) de 3cm (2–4) del margen anal. Palparon trayecto subcutáneo en 84 (70%), sin diferencias con el EC. Asimismo, identificaron mediante tacto rectal 60 OFI. En 52 (43,7%) casos emplearon para localizarlo un estilete maleable, y en 33 (27,5%), H2O2 diluida. En general, el EC no efectuó una significa peor valoración que el EE en lo que respecta a localización de OI, clasificación de la fístula o detección de cavidades abscesuales. La localización con H2O2 obtuvo una exactitud diagnóstica mayor que la exploración con estilete (el 72 frente al 57%), sin diferencias significativas. El OFI estaba ubicado en la línea media posterior en 45 (65,6%) casos, seguido de la anterior en 16 (26,2%). Sólo se cumplió la regla de Goodsall en un 45,8%, pero si el OFE era posterior, la regla se cumplió en el 84,6%, frente al 33,3% si se localizaba en el hemiano anterior. El EC evaluó significativamente peor las fístulas interesfinterianas (tabla 1). En 22 (18,3%) casos se evidenció induración indicativa de cavidad abscesual crónica de las que 16 se constataron durante la cirugía, con una exactitud del 62,5%; para ello fue menos sensible el EC (p<0,001).
Evaluación de la exploración física en consultas y quirófano
| Sensibilidad | Especificidad | VPP | VPN | Exactitud | |
| OFI | |||||
| EE (n=111/120) | 52,3 | 77,8 | 96,7 | 11,7 | 54 |
| EC (n=46/51) | 43,5 | 80 | 95,2 | 13,3 | 477a |
| EQ (n=111/120) | 82b | 100 | 100 | 31c | 83d |
| Trayectos interesfinterianos | |||||
| EE (n=14/120) | 42,9 | 100 | 100 | 93 | 93 |
| EC (n=7/51) | 28,6 | 90,9b | 33,3a,c | 88,9 | 82a,c |
| EQ (n=14/120) | 78,6 | 99 | 100 | 97,2 | 97 |
| Trayectos transesfinterianos | |||||
| EE (n=74/120) | 67,6 | 84,8 | 87,7 | 61,4 | 74 |
| EC (n=27/51) | 55,6 | 83,3 | 78,9 | 62,5a | 68a |
| EQ (n=74/120) | 93,2d | 95,7 | 97,2 | 89,8d | 91d |
| Trayectos supraesfinterianos | |||||
| EE (n=21/120) | 38,1 | 100 | 100 | 88,4 | 89 |
| EC (n=12/51) | 33,3 | 94,9 | 66,7 | 82,2 | 80a |
| EQ (n=21/120) | 81d | 100 | 100 | 90,1 | 96c |
| Trayectos extraesfinterianos | |||||
| EE (n=1/120) | 0 | 100 | 0 | 99,2 | 99 |
| EC (n=1/50) | 0 | 98 | 0 | 98 | 100 |
| EQ (n=1/120) | 100 | 100 | 100 | 100 | 100 |
| Abscesos crónicos | |||||
| EE (n=55/120) | 29,1 | 90,8 | 72,7 | 60,2 | 62,5 |
| EC (n=25/51) | 24d | 92,3 | 75a | 55,8a | 58a |
| EQ (n=55/120) | 67,3d | 95,4 | 92,5c | 77,5c | 82d |
EE: explorador experimentado; EC: explorador control; EQ: explorador en quirófano; OFI: orificio fistuloso interno; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Entre paréntesis los hallazgos durante la intervención quirúrgica. Los datos son porcentajes.
Se detectó OFE en 117 (97,5%) casos y la palpación identificó un trayecto fibroso en 96 (80%). Asimismo, se evidenciaron 91 OFI, con lo que la exploración resultó significativamente más sensible y exacta que la efectuada en la consulta. La canalización con estilete mostró una exactitud del 85% para identificarlo, al igual que mediante H2O2. La EQ valoró los trayectos primarios significativamente mejor que el EE y el EC. En 40 (33%) casos se palpó un absceso crónico (tabla 1), que se confirmó en 37, con mayor fiabilidad para cavidades interesfinterianas y supraelevadoras y menor para las del espacio postanal.
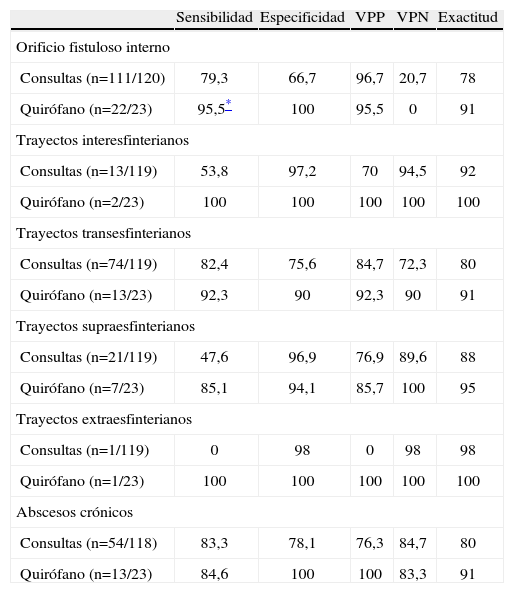
Ultrasonografía endoanal preoperatoriaSolamente pudo canalizarse el OFE en 90 (75%) casos para instilar H2O2. Se identificaron 91 OFI, con exactitud del 78%. El empleo de H2O2 fue significativamente más sensible que la exploración sin contraste para la detección de OFI (el 84,5 frente a 63%; p=0,02). Se identificaron 59 cavidades crónicas, con más exactitud para las interesfinterianas (93%) que para las postanales (73%) y 39 trayectos relacionados con una exactitud del 81,8%. Se clasificaron las fístulas en el 80% de las ocasiones, que fue mejor para trayectos interesfinterianos (tabla 2). Se detectaron defectos de esfínter anal interno (EAI) en 31 (27,9%) casos, y de externo (EAE), en 17 (15,9%).
Evaluación de la ultrasonografía endoanal en consultas y bajo anestesia
| Sensibilidad | Especificidad | VPP | VPN | Exactitud | |
| Orificio fistuloso interno | |||||
| Consultas (n=111/120) | 79,3 | 66,7 | 96,7 | 20,7 | 78 |
| Quirófano (n=22/23) | 95,5* | 100 | 95,5 | 0 | 91 |
| Trayectos interesfinterianos | |||||
| Consultas (n=13/119) | 53,8 | 97,2 | 70 | 94,5 | 92 |
| Quirófano (n=2/23) | 100 | 100 | 100 | 100 | 100 |
| Trayectos transesfinterianos | |||||
| Consultas (n=74/119) | 82,4 | 75,6 | 84,7 | 72,3 | 80 |
| Quirófano (n=13/23) | 92,3 | 90 | 92,3 | 90 | 91 |
| Trayectos supraesfinterianos | |||||
| Consultas (n=21/119) | 47,6 | 96,9 | 76,9 | 89,6 | 88 |
| Quirófano (n=7/23) | 85,1 | 94,1 | 85,7 | 100 | 95 |
| Trayectos extraesfinterianos | |||||
| Consultas (n=1/119) | 0 | 98 | 0 | 98 | 98 |
| Quirófano (n=1/23) | 100 | 100 | 100 | 100 | 100 |
| Abscesos crónicos | |||||
| Consultas (n=54/118) | 83,3 | 78,1 | 76,3 | 84,7 | 80 |
| Quirófano (n=13/23) | 84,6 | 100 | 100 | 83,3 | 91 |
VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Entre paréntesis los hallazgos durante la intervención quirúrgica. Los datos son porcentajes.
Se pudo canular el OFE en el 91,3% de los casos. La exactitud en la detección del OFI fue del 91%, con una mejor sensibilidad que la exploración ecográfica preoperatoria (p=0,002). Asimismo, la exactitud en la detección de cavidades crónicas fue del 91%, sin diferencias respecto a la preoperatoria; la cavidad postanal fue más frecuente. Tampoco hubo diferencias en la identificación de trayectos asociados o en la clasificación del trayecto primario, si bien los resultados fueron mejores que los de la UEA.
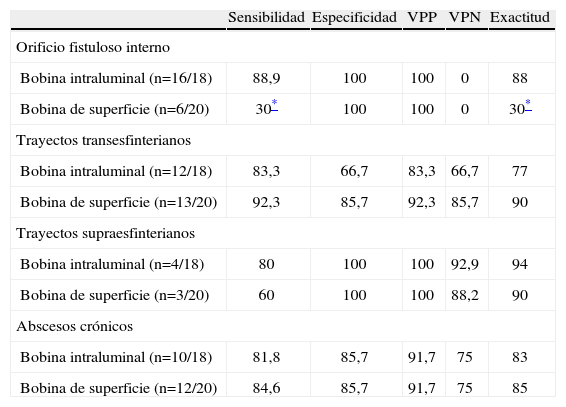
Resonancia magnéticaObtuvo una exactitud general del 90% en la localización del OFI; fue más sensible la bobina intraluminal (88,9%) que la de superficie (30%) (p<0,001) (tabla 3). La exactitud para la detección de cavidades abscesuales fue del 95%, y del 85% para trayectos asociados (tabla 4). Se pudo clasificar el 95% de las fístulas mediante esta exploración.
Evaluación de la resonancia magnética
| Sensibilidad | Especificidad | VPP | VPN | Exactitud | |
| Orificio fistuloso interno | |||||
| Bobina intraluminal (n=16/18) | 88,9 | 100 | 100 | 0 | 88 |
| Bobina de superficie (n=6/20) | 30* | 100 | 100 | 0 | 30* |
| Trayectos transesfinterianos | |||||
| Bobina intraluminal (n=12/18) | 83,3 | 66,7 | 83,3 | 66,7 | 77 |
| Bobina de superficie (n=13/20) | 92,3 | 85,7 | 92,3 | 85,7 | 90 |
| Trayectos supraesfinterianos | |||||
| Bobina intraluminal (n=4/18) | 80 | 100 | 100 | 92,9 | 94 |
| Bobina de superficie (n=3/20) | 60 | 100 | 100 | 88,2 | 90 |
| Abscesos crónicos | |||||
| Bobina intraluminal (n=10/18) | 81,8 | 85,7 | 91,7 | 75 | 83 |
| Bobina de superficie (n=12/20) | 84,6 | 85,7 | 91,7 | 75 | 85 |
VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Entre paréntesis los hallazgos durante la intervención quirúrgica. Los datos son porcentajes.
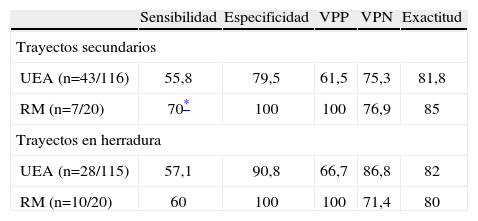
Comparación entre la ecografía endoanal y la resonancia magnética en la detección de trayectos secundarios
| Sensibilidad | Especificidad | VPP | VPN | Exactitud | |
| Trayectos secundarios | |||||
| UEA (n=43/116) | 55,8 | 79,5 | 61,5 | 75,3 | 81,8 |
| RM (n=7/20) | 70* | 100 | 100 | 76,9 | 85 |
| Trayectos en herradura | |||||
| UEA (n=28/115) | 57,1 | 90,8 | 66,7 | 86,8 | 82 |
| RM (n=10/20) | 60 | 100 | 100 | 71,4 | 80 |
RM: resonancia magnética; UEA: ultrasonografía endoanal; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Entre paréntesis los hallazgos durante la intervención quirúrgica. Los datos son porcentajes.
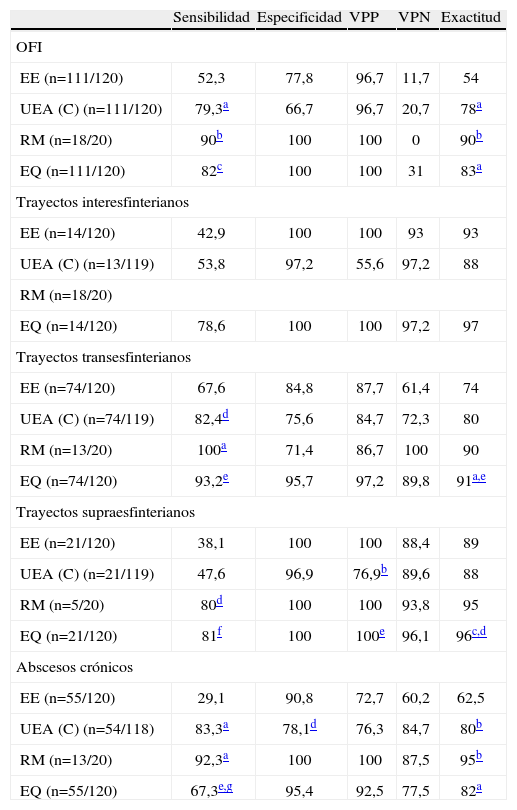
La UEA fue significativamente más sensible y exacta que el EE para identificar OFI y cavidades crónicas, y la EQ lo fue más que la UEA para trayectos supraesfinterianos y transesfinterianos; no hubo diferencias entre ambas en la identificación del OFI, y la UEA fue más sensible para cavidades asociadas (tablas 5 y 6).
Comparación entre las diversas exploraciones
| Sensibilidad | Especificidad | VPP | VPN | Exactitud | |
| OFI | |||||
| EE (n=111/120) | 52,3 | 77,8 | 96,7 | 11,7 | 54 |
| UEA (C) (n=111/120) | 79,3a | 66,7 | 96,7 | 20,7 | 78a |
| RM (n=18/20) | 90b | 100 | 100 | 0 | 90b |
| EQ (n=111/120) | 82c | 100 | 100 | 31 | 83a |
| Trayectos interesfinterianos | |||||
| EE (n=14/120) | 42,9 | 100 | 100 | 93 | 93 |
| UEA (C) (n=13/119) | 53,8 | 97,2 | 55,6 | 97,2 | 88 |
| RM (n=18/20) | |||||
| EQ (n=14/120) | 78,6 | 100 | 100 | 97,2 | 97 |
| Trayectos transesfinterianos | |||||
| EE (n=74/120) | 67,6 | 84,8 | 87,7 | 61,4 | 74 |
| UEA (C) (n=74/119) | 82,4d | 75,6 | 84,7 | 72,3 | 80 |
| RM (n=13/20) | 100a | 71,4 | 86,7 | 100 | 90 |
| EQ (n=74/120) | 93,2e | 95,7 | 97,2 | 89,8 | 91a,e |
| Trayectos supraesfinterianos | |||||
| EE (n=21/120) | 38,1 | 100 | 100 | 88,4 | 89 |
| UEA (C) (n=21/119) | 47,6 | 96,9 | 76,9b | 89,6 | 88 |
| RM (n=5/20) | 80d | 100 | 100 | 93,8 | 95 |
| EQ (n=21/120) | 81f | 100 | 100e | 96,1 | 96c,d |
| Abscesos crónicos | |||||
| EE (n=55/120) | 29,1 | 90,8 | 72,7 | 60,2 | 62,5 |
| UEA (C) (n=54/118) | 83,3a | 78,1d | 76,3 | 84,7 | 80b |
| RM (n=13/20) | 92,3a | 100 | 100 | 87,5 | 95b |
| EQ (n=55/120) | 67,3e,g | 95,4 | 92,5 | 77,5 | 82a |
EE: explorador experimentado; EQ: explorador en quirófano; OFI: orificio fistuloso interno; RM: resonancia magnética; UEA (C): ultrasonografía endoanal en consultas; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Entre paréntesis los hallazgos durante la intervención quirúrgica. Los datos son porcentajes.
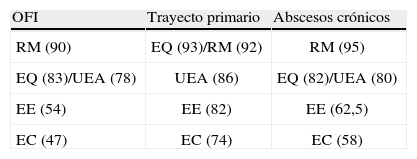
Exploraciones diagnósticas de la fístula de ano clasificadas de mayor a menor exactitud
| OFI | Trayecto primario | Abscesos crónicos |
| RM (90) | EQ (93)/RM (92) | RM (95) |
| EQ (83)/UEA (78) | UEA (86) | EQ (82)/UEA (80) |
| EE (54) | EE (82) | EE (62,5) |
| EC (47) | EC (74) | EC (58) |
EE: explorador experimentado; EC: explorador control; EQ: explorador en quirófano; OFI: orificio fistuloso interno; RM: resonancia magnética; UEA: ultrasonografía endoanal.
Los datos entre paréntesis son porcentajes.
La RM fue significativamente más sensible que la del EE en la identificación del OFI, de trayectos transesfinterianos y supraesfinterianos y de cavidades crónicas, sin alcanzar diferencias significativas al compararla con la UEA. También fue más sensible que la EQ para detectar cavidades asociadas.
DiscusiónYa que gran parte del éxito quirúrgico del tratamiento de la fístula depende de un adecuado conocimiento anatómico de ésta, parece importante obtener previamente la mejor información. El objetivo de la evaluación preoperatoria es determinar la situación del OFI, así como la localización del trayecto primario, el secundario y las cavidades asociadas6. Asimismo, es importante conocer la integridad y la función esfinteriana anal que pueden afectarse por el tratamiento. Aparte de la evaluación clínica por parte del cirujano, disponemos de métodos de imagen, como la UEA y la RM, usados a veces muy generosamente pese a no haber muchos estudios prospectivos que confirmen su utilidad. Como criterio de referencia hemos empleado la propia cirugía, efectuada por cirujanos con especial dedicación a la coloproctología. Éste ha sido también el criterio empleado en otros estudios1,7–9, al igual que el enmascaramiento de los exploradores que han actuado como ciegos frente a las exploraciones precedentes7–11.
La exploración en consulta es el método más utilizado. Es fundamental localizar el OFI para obtener un resultado satisfactorio en cuanto a recidivas. Localizado el OFE, presente en el 97,5% de los casos, podemos intuir su ubicación mediante la regla de Goodsall, que sólo se cumplió en menos de la mitad de los casos, aunque los OFE posteriores la respetaron en el 84,6%, de modo similar a lo observado por Cirocco et al12. Tanto los resultados del EE como del EC han sido pobres en la localización del OFI. La palpación de un trayecto subcutáneo suele corresponderse con una fístula simple, mientras no haya factores concomitantes. La sensibilidad en el diagnóstico del tipo de fístula ha sido menor para el explorador menos experimentado, sin alcanzar la significación estadística, datos similares a los de Dunphy et al7.
La exploración en quirófano es habitual en el inicio de la intervención quirúrgica, con los mismos pasos pero sin inconvenientes derivados de las molestias producidas. De hecho, los resultados han sido mejores en cuanto a la exactitud, cercana al 90% en la mayoría de los parámetros estudiados, datos similares se han obtenido en otros estudios, y se ha apuntado que es la mejor prueba diagnóstica si la lleva a cabo un cirujano experimentado1,4,13. Sin embargo, presenta un sesgo ya que el criterio de referencia es la propia intervención. Creemos que exploraciones instrumentales, mediante estiletes e instilación de H2O2, deben dejarse para la evaluación bajo anestesia, y sólo decidir en la consulta si la fístula es o no compleja con fines estratégicos (medios complementarios de imagen, preparación a la cirugía, etc.).
La fistulografía aporta mínimos datos de utilidad y es difícil de interpretar, por lo que debe desecharse14. Tras unos resultados inicialmente desalentadores4,8, la UEA ha mostrado ser de utilidad en la identificación anatómica de las fístulas anales1,5,9,15; es un método sencillo que origina mínimas molestias, pero la interpretación de las imágenes puede ser dificultosa en ocasiones. Su exactitud varía no sólo según el explorador y el tipo de fístula, sino también en función de la cirugía o la sepsis previa, que pueden ser factores de confusión, aunque para algunos autores sigue siendo de utilidad en estos casos16. Según los datos publicados, su exactitud oscila entre el 36 y el 95%1,4,15,17. Hemos clasificado con UEA el 89% de las fístulas, con una exactitud de entre el 80 y el 98%, según su tipo, en la exploración preoperatoria, y entre el 90 y el 100%, en la realizada bajo anestesia. Esta última exploración se realizó en un número menor de pacientes precisamente para analizar su fiabilidad en el paciente anestesiado, en el que puede efectuarse quizá de modo más cómodo la exploración, particularmente al perfundir agua oxigenada diluida. Los resultados en fístulas interesfinterianas y transesfinterianas coinciden con los de otras series1,15 y son mejores que en otras para fístulas supraesfinterianas (88%), e incluso se ha indicado que no tiene utilidad en ellas4, y que los hallazgos preoperatorios no influyen en el resultado postoperatorio18, y ello debido a la dificultad de contactar la sonda rígida del ecógrafo con la pared rectal inferior y por la atenuación del haz ultrasónico con el aumento de distancia. La identificación del OFI es uno de los elementos de evaluación más difíciles. Los criterios de Cho5, más amplios que otros previamente descritos4,19, le permitieron obtener una exactitud del 79%, similar al 78% obtenido en nuestras consultas e inferior al 91% en caso de efectuarse en quirófano con H2O2 como contraste (el 75 y el 90%, respectivamente). Para Navarro et al20, el empleo de H2O2 permitió el diagnóstico correcto del OFI en el 94% de los casos; sin embargo, Ortiz et al21 sólo lo consiguieron en el 62,5%, según la exactitud de los criterios empleados para su definición. Los beneficios del realce con H2O2 diluida fueron descritos por Cheong et al9, que es particularmente útil en caso de fístulas recurrentes con tractos cicatriciales asociados, por lo que se ha indicado que su empleo es muy superior al de la UEA en condiciones basales15, aunque el burbujeo dentro del ano puede originar reverberaciones. Para la identificación de cavidades abscesuales crónicas, los resultados publicados muestran la utilidad de la UEA con exactitud cercana al 100%22, si bien hay discordancia en su fiabilidad para localizarlas topográficamente. Así, hemos obtenido exactitud del 80% en la identificación de cavidades crónicas, pero se alcanza al 91% en las supraelevadoras y el 93% en las interesfinterianas; resultados similares o incluso superiores a los publicados por otros autores1,4,8,15,20. Por otra parte, puede ser útil identificar trayectos secundarios; los resultados más notables son para los que se extienden en herradura, ya que hemos obtenido una exactitud del 85,7%, en el rango alto de las cifras publicadas (50–95%)1,15,20.
La mayor parte de las fístulas, en la práctica, no requieren una evaluación ecográfica para tratarlas adecuadamente, y su principal utilidad sería ayudar a cirujanos con menos experiencia en esta enfermedad en los casos en que la exploración clínica haya sido insuficiente, ya que se ha observado que la ecografía puede influir en el tratamiento en un 38% de los casos, habitualmente hacia uno más conservador23, y también si se sospecha una fístula compleja, con posibles cavidades y trayectos secundarios. En nuestro estudio fue significativamente superior a la exploración preoperatoria en cuanto a la evaluación del OFI y de cavidades asociadas. De otro lado, si se efectúa sistemáticamente, observamos que se detecta un porcentaje no desdeñable de lesiones esfinterianas, algunas en pacientes sin incontinencia fecal previa, al igual que lo descrito por Deen et al24. Otro aspecto es la decisión de cuándo realizarla. En nuestro estudio los resultados fueron mejores en quirófano, quizá porque se pudo instilar más frecuentemente H2O2.
La RM es la técnica que se introdujo más recientemente17,25, y desde su inicio es prometedora, por la posibilidad de valoración en tres planos y su capacidad para poner de manifiesto pus y tejido de granulación. Utilizamos secuencias STIR y potenciadas en T2, como otros autores6,17, mediante antena intraluminal y sin contraste, con buena tolerancia de los pacientes. La bobina de superficie ha sido de utilidad para valorar colecciones secundarias y trayectos fistulosos, como se ha descrito en otros estudios2,6,10,11,25–27, pero para detección del OFI hemos observado una pobre exactitud, de sólo un 30%, al igual que otros autores10,26, mientras que en otros trabajos se alcanza hasta un 80–97%11,25,28 debido a la mejora tecnológica que ha llevado a abandonar la antena intraluminal, y con ello las molestias y posible distorsión. Su inconveniente es, además, la peor visualización por encima del plano del músculo elevador y de las extensiones alejadas lateralmente, aunque en estudios previos comparativos la intraluminal resultó más fiable para detectar el OF16,17. En nuestro estudio hemos combinado ambas y obtuvimos elevada concordancia con los hallazgos quirúrgicos. En varios estudios se apunta a que la RM es la exploración más exacta, incluso superior a la exploración con el paciente anestesiado22,25–27, al igual que nuestras observaciones, si bien sin diferencias significativas, y se ha afirmado que previene las recurrencias29. Cubre los defectos de otras exploraciones más convencionales y se ha convertido en la técnica de imagen más prometedora para la valoración de la afección pelviana, especialmente con los avances tecnológicos en este campo30. El empleo de RM puede ser de gran utilidad en la fístula de origen criptoglandular en pacientes con sepsis recurrente en los que la exploración clínica sea dificultosa. Por lo mismo, es de mayor interés en la valoración de fístulas específicas y, en concreto, de las relacionadas con enfermedad de Crohn. La disponibilidad de un radiólogo que conozca en profundidad la anatomía de la zona y emplee un lenguaje similar al del cirujano es fundamental.
En general, hemos visto que es superior a la UEA en la evaluación del OFI, de cavidades asociadas y también para definir trayectos transesfinterianos y supraesfinterianos, aunque sin diferencias significativas, probablemente por el escaso número de pacientes estudiados. En los estudios prospectivos que las comparan17,25,28,30 es mejor que la UEA. Sahni et al31, en una reciente revisión de la literatura, hallan que la RM es más sensible que la exploración clínica (el 97 frente al 75%), pero comparable con la UEA (92%) para diferenciar fístulas complejas de simples.
En conclusión, para el cirujano con experiencia en coloproctología, los métodos de imagen son el complemento ocasional de una valoración clínica que sigue siendo de gran importancia. Para los menos experimentados, pueden ayudarles a decidir el tratamiento más apropiado, y particularmente, en cualquier caso puede ser útil la ecografía endoanal, que localiza mejor el orificio interno y las cavidades abscesuales asociadas. El criterio de nuestro grupo es solicitar estas exploraciones ante la sospecha de una fístula compleja, bien por dificultades en delinear el trayecto o el OFI en consultas, o si se piensa en posibles lesiones esfinterianas concomitantes.