Determinar los factores de riesgo de mortalidad de los pacientes quirúrgicos.
Material y métodosSe incluyó a todos los pacientes operados que fallecieron en el curso del procedimiento peroperatorio en el periodo 2004–2006. Se realizó un estudio de corte transversal. Se analizaron variables preoperatorias, intraoperatorias y postoperatorias. Se han analizado los factores de riesgo de muerte en los pacientes intervenidos de urgencia y en los intervenidos electivamente. Se ha realizado un análisis multivariable correlacionando las diferentes variables mediante la prueba de la χ2 de Pearson con un intervalo de confianza del 95%.
ResultadosDurante el periodo que abarca el estudio fueron intervenidos 38.815 pacientes con ingreso hospitalario: 6.326 de urgencia y 32.489 de forma electiva. Durante el ingreso hospitalario murió un total de 479 pacientes; 36 intraoperatoriamente y 443 tras la intervención quirúrgica. La hipertensión arterial, la diabetes mellitus y el diagnóstico de neoplasia tuvieron significación estadística con la muerte. Las complicaciones quirúrgicas resultaron significativas para los pacientes que fallecieron en el intraoperatorio. La cirugía de urgencia es un factor de riesgo independiente de mortalidad (5,5% de mortalidad en relación con el 0,4% para la cirugía electiva). Las complicaciones postoperatorias fueron los principales factores de riesgo de mortalidad, en especial la sepsis, los problemas cardíacos y los respiratorios.
ConclusionesLa prevención y el correcto tratamiento de todos los factores de riesgo preoperatorios, intraoperatorios y postoperatorios se presume disminuirían de forma significativa los índices de mortalidad y morbilidad de los pacientes intervenidos quirúrgicamente, en especial en aquellos intervenidos de urgencia.
To determine mortality risk factors in surgical patients.
Material and methodA cross-sectional study was carried out on all surgical patients who died while in hospital, over a period of three years (2004–2006). Pre, intra and postoperative variables were analysed. Comparisons were made between patients operated on as emergencies and elective surgery patients. Multivariate analysis was performed on the pre, intra and postoperative variables, using χ2 of Pearson correlation with a confidence interval of 95%.
ResultsSurgery was performed on a total of 38 815 patients, of which 6 326 were emergency procedures and 32 489 as elective. There were 479 deaths registered: 36 occurred in the operating theatre and 443 died after the operation. Arterial hypertension, diabetes mellitus and cancer were significant causes of death. Intraoperative complications were associated with mortality during the surgical procedure. Emergency surgery was an independent risk factor (mortality, 5.5% vs. 0.4% for elective surgery). Sepsis, cardiac and respiratory related deaths were the main risk factors for postoperative death.
ConclusionsPrevention and adequate treatment of perioperative risk factors should significantly reduce morbidity and mortality rates, mainly in those patient operated as emergencies.
El desarrollo de las distintas técnicas quirúrgicas y de las técnicas anestésicas durante la última década ha permitido el incremento del número de intervenciones quirúrgicas, así como de su complejidad1. Los pacientes quirúrgicos tienen un mayor protagonismo entre el total de pacientes ingresados en un hospital2. Barie3 en 1995 encontró que las operaciones eran la tercera causa de ingreso en las unidades de cuidados intensivos, con una mortalidad del 19%, y que la evolución postoperatoria, aunque estrechamente relacionada con el grado de deterioro de las funciones vitales y la prontitud del restablecimiento del equilibrio de éstas, estaba firmemente influida por las características del procedimiento quirúrgico. Por lo tanto, detectar las causas de las complicaciones operatorias mayores, incluida la mortalidad, es primordial en la mejora continua de los resultados4.
El objetivo del presente estudio ha sido determinar, en el contexto de un hospital universitario y de referencia, los factores de riesgo de mortalidad preoperatorios, intraoperatorios y postoperatorios en función del tipo de cirugia y del momento en que se ha practicado, según si fuese en régimen electivo o bien en los pacientes que ingresaron al hospital por descompensación y fueron intervenidos en régimen de cirugia urgente. También, nos hemos propuesto relacionar los factores de riesgo preoperatorios, intraoperatorios y postoperatorios con las causas principales que han determinado la mortalidad de los pacientes.
Material y métodosUna vez obtenido el consentimiento por el comité de bioética del hospital, se realizó un estudio de corte transversal. Se obtuvo la información del proceso quirúrgico mediante el informe de alta hospitalaria, que se completó directamente sobre la historia del paciente. Se incluyó en el estudio a todos los pacientes operados en los años 2004, 2005 y 2006 con resultado final de muerte hospitalaria, independientemente del tipo de intervención quirúrgica practicada y de la unidad de destino postoperatoria a la que fueron remitidos.
Se construyó una base de datos con las diferentes variables clínicas, anestésicas y quirúrgicas agrupadas según las etapas —preoperatorias, intraoperatorias y postoperatorias— por las que transcurre el proceso de estos pacientes; se siguieron los criterios de referencia para las comorbilidades y complicaciones postoperatorias5–9 (tabla 1).
Variables clínicas y anestésicas incluidas en el estudio
| Variables analizadas | ||
| Etapa preoperatoria | Etapa intraoperatoria | Etapa postoperatoria |
| Edad. Sexo. Estado físico (ASA). Índice de masa corporal (IMC). Diagnóstico preoperatorio. Días de ingreso preoperatorios. Número de intervenciones suspendidas y causa. Enfermedades concomitantes: respiratorias (EPOC, SAOS, otras), cardiovasculares (HTA, cardiopatía isquémica, I, cardíaca, otras), hábitos tóxicos (tabaco, alcohol, drogas), enfermedades renales, enfermedades hemáticas (anemia, leucemias y linfomas, otras), enfermedades neurológicas (AVC, demencia, otras), enfermedades hepáticas y digestivas, enfermedades endocrinas (DM, hipercolesterolemia, otras), neoplasia, estómago lleno (hora última ingesta) | Tipo de cirugía según grado de complejidad (tabla 2). Servicio que realiza la cirugía. Tipo de cirugía según bloque de estructura orgánica. Técnica anestésica realizada. Duración de la intervención. Necesidad de transfusión de hemoderivados. Complicaciones intraquirúrgicas: respiratorias (broncoaspiración, broncospasmo, desaturación), reacción alérgica, cardiovasculares (hipotensión arterial, shock hemorrágico, arritmias, cardiopatía isquémica), oliguria y fallo renal, endocrinas (hipoglucemia y otras), fiebre, hipotermia, paro cardiorrespiratorio | Días de estancia postoperatoria. Necesidad de ingreso en UCI. Días de ingreso en UCI. Infección de la herida quirúrgica. Necesidad de reintervención. Hemorragia postoperatoria. Necesidad de transfusión. Signos clínicos de sepsis. Problemas respiratorios: broncoaspiración, broncospasmo, atelectasias, neumonía, neumotórax y derrame pleural, IRA y necesidad de IOT. Problemas cardíacos: arritmias, cardiopatía isquémica, insuficiencia cardíaca. Fenómenos tromboembólicos. Oliguria y fallo renal. Fallo multiorgánico. Paro cardiorrespiratorio |
ASA: clasificación de riesgo según la Sociedad Americana de Anestesiología; AVC: accidente vascular cerebral; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial sistémica; IOT: intubación intratraqueal; SAOS: síndrome de apnea obstructiva del sueño.
Se consideró como paciente urgente aquel cuyo ingreso hospitalario se efectuó a través del servicio de urgencias por una descompensación específica. Los pacientes electivos fueron aquellos en los que desde la consulta externa se inició el circuito de valoración anestésica y la programación quirúrgica.
Etapa preoperatoria. Comprendió la evaluación de los pacientes en la consulta anestésica en la cirugía electiva. En la cirugía urgente se tuvo en cuenta la evaluación realizada a pie de cama por el anestesiólogo.
Etapa intraoperatoria. Comprendió desde el comienzo del acto anestésico hasta el traslado del paciente a la unidad correspondiente (fuese unidad de críticos o no). Se consideraron los tipos de cirugía y la estratificación por grupos quirúrgicos según los criterios de riesgo cardíaco10 (tabla 2).
Tipo de cirugía según su grado de complejidad10
| Grupo I. Resecciones extensas de órganos importantes: neumectomía, hepatectomía D, cirugía de cáncer de esófago con o sin reconstrucción, derivaciones portosistémicas y biliodigestivas, resecciones neoplásicas de cirugía plástica (CPL), otorrinolaríngea (ORL) y maxilofacial (CMF) con reconstrucción y colgajos revascularizados, cirugía de revascularización coronaria y valvular, resección de aneurismas aórticos y cerebrales |
| Grupo II. Intervenciones sobre órganos importantes pero con resecciones de menor cuantía: lobectomía, gastrectomía, resecciones de tumores de mediastino, suprarrenalectomías, prostatectomía radical, cirugía radical de ovario, resecciones de intestino delgado, colectomías y hemicolectomías, cirugía tumoral neuroquirúrgica |
| Grupo III.Intervenciones en las que se invaden cavidades corporales sin resecar órganos importantes y sin sutura de víscera hueca, también procesos sobre la cavidad torácica: timectomías, colecistectomías, coledocotomías, histerectomía vaginal, toracotomía para hacer biopsias, esplenectomía, resecciones de tiroides y paratiroides, mastectomía radical y simple con vaciamiento axilar, prótesis de cadera y rodilla, cirugía de columna, cirugía tumoral de ORL, CMF, CPL sin microcirugía |
| Grupo IV. Cirugía ocular que no sea posible con anestesia tópica ni retrobulbar, resección transuretral, cirugía de cornetes, microlaringoscopia, gastrostomías y colostomías, operaciones vaginales y sobre los anejos, mediastinoscopia, cuadrantectomía con vaciamiento axilar, talcajes torácicos y simpatectomías torácicas. Técnicas de menor complejidad y agresividad: herniorrafias, eventraciones, resección de nódulos mamarios, amputación de cuello uterino, cuadrantectomías mamarias, cirugía oftalmológica realizable con anestesia local o retrobulbar, cirugía periférica de brazos y piernas (retirada de material de osteosíntesis, túnel carpiano, dedo en resorte, hallux valgus, artroscopias) |
Etapa postoperatoria. Comprendió desde que el paciente ingresaba en la unidad postoperatoria, fuese de críticos o no, hasta el momento de su muerte.
Variable principal. Se consideró como variable principal la mortalidad en el hospital. Se consideraron 6 probables causas de muerte:
- •
Muerte por problemas cardíacos, con los siguientes diagnósticos: cardiopatía isquémica (infarto agudo de miocardio), insuficiencia cardíaca (edema agudo de pulmón, fallo ventricular derecho) y arritmias malignas (fibrilación ventricular y taquicardia ventricular).
- •
Muerte por cáncer cuando, diagnosticado previamente o durante el ingreso, se produce deterioro progresivo del paciente directamente relacionado con el proceso oncológico.
- •
Muerte por sepsis: al síndrome de reacción inflamatoria sistémica (SIRS) que conduce a la disfunción de algún órgano, shock séptico y muerte.
- •
Muerte por problemas respiratorios cuando se produjo insuficiencia respiratoria aguda no corregida con el tratamiento de soporte.
- •
Muerte por shock hemorrágico cuando se produjo hemorragia sin respuesta a las politransfusiones y/o el tratamiento quirúrgico o farmacológico.
- •
Muerte por problemas neurológicos en los casos de ictus masivo o edema cerebral refractario.
Se asignó a cada paciente una de estas causas de muerte, según la información registrada en la historia clínica y teniendo en cuenta principalmente los datos reflejados como causa fundamental y causa intermedia de la muerte. Después de una primera evaluación de los casos por los investigadores JGB, AP y RA, todos los casos fueron reevaluados por los investigadores AS y EJ, en el caso de discrepancia fueron consensuados en una tercera evaluación.
Los datos fueron tratados estadísticamente mediante el software SPSS. Los resultados fueron expresados en números absolutos y porcentajes, también en medias y desviación estándar. Se compararon los datos de los pacientes electivos con los de los urgentes mediante la prueba de la χ2 de Pearson o la prueba exacta de Fisher en los casos en que fue preciso y la prueba de la t de Student para datos continuos. Para medir el grado de asociación entre las diferentes variables preoperatorias, intraoperatorias y postoperatorias se realizó un análisis multivariable mediante un modelo de regresión lineal múltiple. Para estudiar la posible relación entre variables cualitativas (relación entre causa de la muerte con variables preoperatorias, intraoperatorias y postoperatorias) se utilizó la prueba de la χ2 de Pearson. Se consideraron significativos valores<0,05.
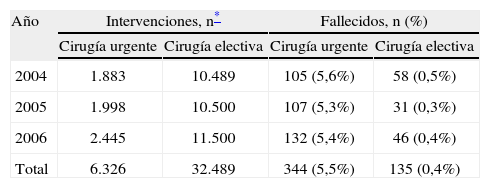
ResultadosDurante el periodo que comprendió el estudio, años 2004–2006, se intervino en nuestro hospital a un total de 53.220 pacientes, de los que 14.405 lo fueron en régimen ambulatorio, en donde no se registró ninguna muerte y, por lo tanto, se los excluyó del análisis. Entre los 38.815 pacientes intervenidos con ingreso hospitalario se produjeron 479 fallecimientos durante su estancia en el hospital; 36 de ellos en el curso del procedimiento quirúrgico y 443 durante la etapa postoperatoria. En la tabla 3 se expresa el número y el porcentaje de pacientes fallecidos por años y en relación con el momento de la cirugia, urgente y electiva.
Intervenciones realizadas y número de fallecidos
| Año | Intervenciones, n* | Fallecidos, n (%) | ||
| Cirugía urgente | Cirugía electiva | Cirugía urgente | Cirugía electiva | |
| 2004 | 1.883 | 10.489 | 105 (5,6%) | 58 (0,5%) |
| 2005 | 1.998 | 10.500 | 107 (5,3%) | 31 (0,3%) |
| 2006 | 2.445 | 11.500 | 132 (5,4%) | 46 (0,4%) |
| Total | 6.326 | 32.489 | 344 (5,5%) | 135 (0,4%) |
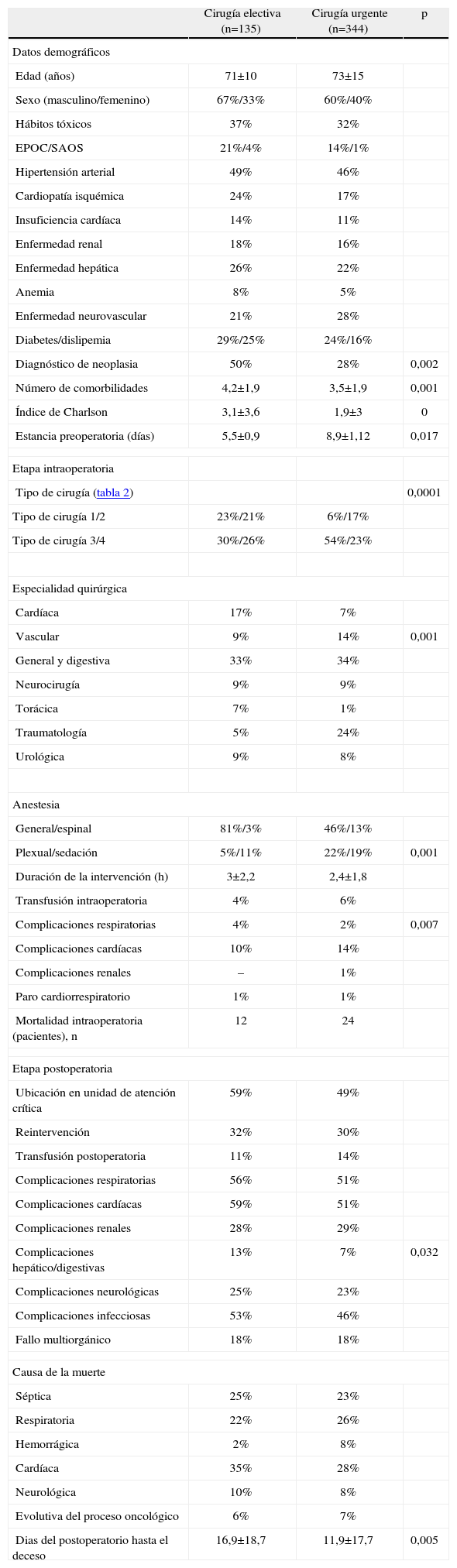
En la tabla 4 se muestra el análisis de las variable preoperatorias, intraoperatorias y postoperatorias de los pacientes que fallecieron después de una cirugía electiva o de una cirugía urgente. En los pacientes electivos, se diagnosticó, con mayor frecuencia, neoplasia. La cirugía urgente se asoció a la cirugía tipo 3, localizada en abdomen inferior y extremidades, mientras que la electiva se asoció a la cirugía tipo 1, localizada en tórax, cabeza y cuello.
Características de los pacientes analizados según el momento de la cirugía
| Cirugía electiva (n=135) | Cirugía urgente (n=344) | p | |
| Datos demográficos | |||
| Edad (años) | 71±10 | 73±15 | |
| Sexo (masculino/femenino) | 67%/33% | 60%/40% | |
| Hábitos tóxicos | 37% | 32% | |
| EPOC/SAOS | 21%/4% | 14%/1% | |
| Hipertensión arterial | 49% | 46% | |
| Cardiopatía isquémica | 24% | 17% | |
| Insuficiencia cardíaca | 14% | 11% | |
| Enfermedad renal | 18% | 16% | |
| Enfermedad hepática | 26% | 22% | |
| Anemia | 8% | 5% | |
| Enfermedad neurovascular | 21% | 28% | |
| Diabetes/dislipemia | 29%/25% | 24%/16% | |
| Diagnóstico de neoplasia | 50% | 28% | 0,002 |
| Número de comorbilidades | 4,2±1,9 | 3,5±1,9 | 0,001 |
| Índice de Charlson | 3,1±3,6 | 1,9±3 | 0 |
| Estancia preoperatoria (días) | 5,5±0,9 | 8,9±1,12 | 0,017 |
| Etapa intraoperatoria | |||
| Tipo de cirugía (tabla 2) | 0,0001 | ||
| Tipo de cirugía 1/2 | 23%/21% | 6%/17% | |
| Tipo de cirugía 3/4 | 30%/26% | 54%/23% | |
| Especialidad quirúrgica | |||
| Cardíaca | 17% | 7% | |
| Vascular | 9% | 14% | 0,001 |
| General y digestiva | 33% | 34% | |
| Neurocirugía | 9% | 9% | |
| Torácica | 7% | 1% | |
| Traumatología | 5% | 24% | |
| Urológica | 9% | 8% | |
| Anestesia | |||
| General/espinal | 81%/3% | 46%/13% | |
| Plexual/sedación | 5%/11% | 22%/19% | 0,001 |
| Duración de la intervención (h) | 3±2,2 | 2,4±1,8 | |
| Transfusión intraoperatoria | 4% | 6% | |
| Complicaciones respiratorias | 4% | 2% | 0,007 |
| Complicaciones cardíacas | 10% | 14% | |
| Complicaciones renales | – | 1% | |
| Paro cardiorrespiratorio | 1% | 1% | |
| Mortalidad intraoperatoria (pacientes), n | 12 | 24 | |
| Etapa postoperatoria | |||
| Ubicación en unidad de atención crítica | 59% | 49% | |
| Reintervención | 32% | 30% | |
| Transfusión postoperatoria | 11% | 14% | |
| Complicaciones respiratorias | 56% | 51% | |
| Complicaciones cardíacas | 59% | 51% | |
| Complicaciones renales | 28% | 29% | |
| Complicaciones hepático/digestivas | 13% | 7% | 0,032 |
| Complicaciones neurológicas | 25% | 23% | |
| Complicaciones infecciosas | 53% | 46% | |
| Fallo multiorgánico | 18% | 18% | |
| Causa de la muerte | |||
| Séptica | 25% | 23% | |
| Respiratoria | 22% | 26% | |
| Hemorrágica | 2% | 8% | |
| Cardíaca | 35% | 28% | |
| Neurológica | 10% | 8% | |
| Evolutiva del proceso oncológico | 6% | 7% | |
| Dias del postoperatorio hasta el deceso | 16,9±18,7 | 11,9±17,7 | 0,005 |
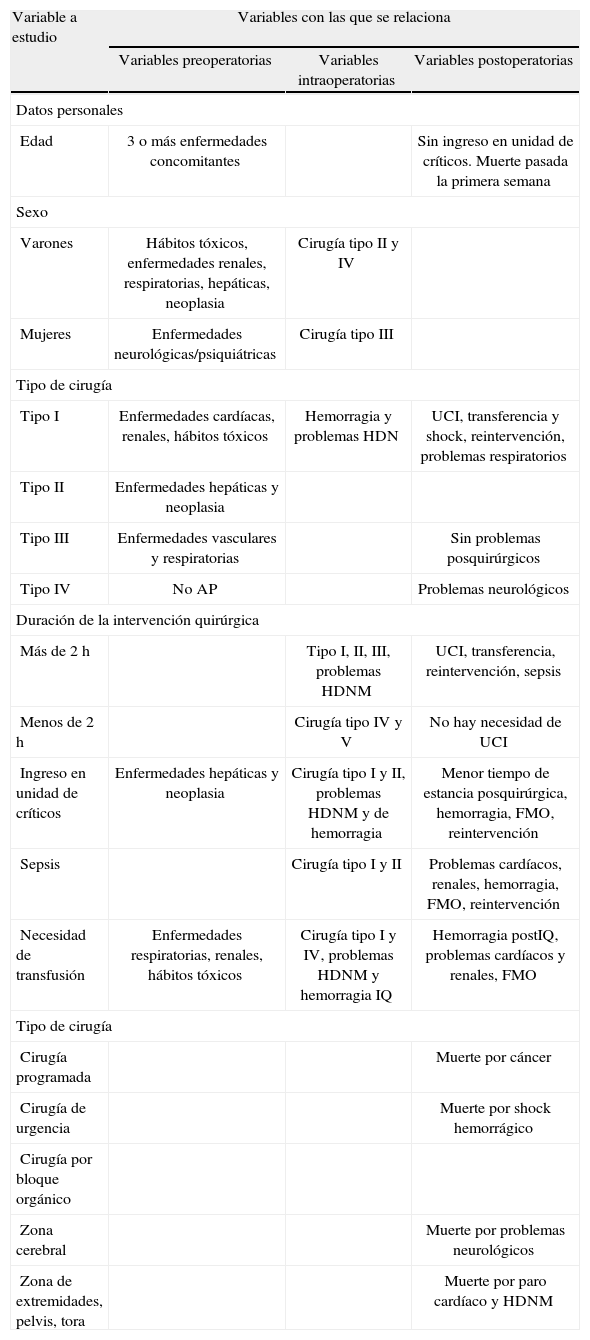
En el análisis multivariable de los factores de riesgo (tabla 5), la edad se relacionaba con el número de enfermedades preoperatorias. Los pacientes que tenían 3 o más enfermedades en el preoperatorio eran mayores (73,4±10,5) que los que tenían menos de 3 (69,5±17,55). Los varones tuvieron una prevalencia mayor de hábitos tóxicos (p<0,001), enfermedades respiratorias (p=0,005), hepáticas (p=0,007) y de diagnóstico de neoplasia (p=0,044), mientras que en las mujeres se observó una mayor presencia de enfermedades neurológicas (p=0,017). La cirugía tipo 1 se relacionó con enfermedades cardíacas y hábitos tóxicos en el preoperatorio, con la aparición de problemas hemodinámicos y de hemorragia intraoperatoria, con la necesidad de ingreso en la unidad de críticos, transfusiones en el postoperatorio y necesidad de reintervención. La duración de la intervención se relacionó con el tipo de cirugía. La cirugía de tipo 1 fue de mayor duración (5,1±3,12h) que las cirugías tipo 2, 3 y 4 (3,2±1,91; 2,2±1,27; 1,7±1,46h). Cabe destacar la estrecha relación entre sepsis y reintervención (p=0,0001), así como entre ésta y la infección de la herida quirúrgica (p=0,001).
Relación entre distintas variables del preoperatorio, intraoperatorio y postoperatorio
| Variable a estudio | Variables con las que se relaciona | ||
| Variables preoperatorias | Variables intraoperatorias | Variables postoperatorias | |
| Datos personales | |||
| Edad | 3 o más enfermedades concomitantes | Sin ingreso en unidad de críticos. Muerte pasada la primera semana | |
| Sexo | |||
| Varones | Hábitos tóxicos, enfermedades renales, respiratorias, hepáticas, neoplasia | Cirugía tipo II y IV | |
| Mujeres | Enfermedades neurológicas/psiquiátricas | Cirugía tipo III | |
| Tipo de cirugía | |||
| Tipo I | Enfermedades cardíacas, renales, hábitos tóxicos | Hemorragia y problemas HDN | UCI, transferencia y shock, reintervención, problemas respiratorios |
| Tipo II | Enfermedades hepáticas y neoplasia | ||
| Tipo III | Enfermedades vasculares y respiratorias | Sin problemas posquirúrgicos | |
| Tipo IV | No AP | Problemas neurológicos | |
| Duración de la intervención quirúrgica | |||
| Más de 2h | Tipo I, II, III, problemas HDNM | UCI, transferencia, reintervención, sepsis | |
| Menos de 2h | Cirugía tipo IV y V | No hay necesidad de UCI | |
| Ingreso en unidad de críticos | Enfermedades hepáticas y neoplasia | Cirugía tipo I y II, problemas HDNM y de hemorragia | Menor tiempo de estancia posquirúrgica, hemorragia, FMO, reintervención |
| Sepsis | Cirugía tipo I y II | Problemas cardíacos, renales, hemorragia, FMO, reintervención | |
| Necesidad de transfusión | Enfermedades respiratorias, renales, hábitos tóxicos | Cirugía tipo I y IV, problemas HDNM y hemorragia IQ | Hemorragia postIQ, problemas cardíacos y renales, FMO |
| Tipo de cirugía | |||
| Cirugía programada | Muerte por cáncer | ||
| Cirugía de urgencia | Muerte por shock hemorrágico | ||
| Cirugía por bloque orgánico | |||
| Zona cerebral | Muerte por problemas neurológicos | ||
| Zona de extremidades, pelvis, tora | Muerte por paro cardíaco y HDNM | ||
Análisis multivariable.
En nuestro estudio la mortalidad operatoria de las 38.815 intervenciones realizadas con ingreso hospitalario fue ligeramente superior al 1%; se produjeron 36 muertes durante el acto operatorio, que representan una proporción inferior al 1/1.000 pacientes operados, resultados similares a otros estudios11–14. El perfil de los pacientes fallecidos durante el acto quirúrgico correspondería al de un paciente con una enfermedad de pronóstico grave (aneurisma aórtico fisurado, valvulopatía aguda severa), sometido a una cirugía de urgencia y cuya causa final de fallecimiento fue principalmente el shock hemorrágico.
En nuestro estudio, no se produjeron muertes directamente relacionadas con el acto anestésico (problemas de oxigenación o hemodinámicos con resultado de paro cardíaco). Tampoco hemos registrado incidentes causados por fallos en los aparatos involucrados en el manejo perioperatorio de los pacientes, cuya incidencia estimada es de 2 muertes por millón de procedimientos/año15.
En los pacientes a quienes se practicó una cirugía de urgencia prevaleció la práctica de una anestesia locorregional y sedación en contra de la anestesia general, probablemente por el tipo de cirugía y por un afán de ser lo menos agresivo en un paciente inestable, aunque la aplicación de la anestesia locorregional en el paciente urgente descompensado es una opción no recomendable y puede representar una demora en el tratamiento de soporte vital.
En el postoperatorio fallecieron 443 personas, en su mayoría intervenidos de urgencia, con una estancia hospitalaria preoperatoria de promedio >24h. La demora quirúrgica en un paciente debido a sus antecedentes patológicos puede influir en la mortalidad operatoria; también puede reflejar el retraso en el diagnóstico o bien una deficiente programación quirúrgica. La mortalidad absoluta fue del 5,5% para la cirugía de urgencia y del 0,4% para la cirugía electiva, lo que nos muestra claramente que el hecho de ser intervenido de urgencia es determinante de la mortalidad operatoria. Factores como la hipovolemia, en especial el shock hemorrágico, y los trastornos hidroelectrolíticos y del equilibrio ácido-básico marcarían diferencias entre el paciente intervenido de urgencia y el electivo.
La media de edad de los pacientes fallecidos fue elevada; los pacientes fallecidos de mayor edad tenían más factores de riesgo concomitantes. La complicación cardíaca en el postoperatorio es la causa más común de morbilidad y mortalidad en la cirugía no cardíaca, hecho corroborado en nuestro estudio, donde representa el 30% de las muertes operatorias. También, hemos objetivado una asociación entre la muerte de origen cardíaco y la hipertensión arterial y la diabetes preoperatoria, la hemorragia intraoperatoria y postoperatoria y las complicaciones hemodinámicas en el postoperatorio. Parece, pues, razonable establecer una estrategia de valoración preoperatoria que prevenga de este alto número de complicaciones. Sin embargo, no se ha establecido una relación directa de las intervenciones farmacológicas, la revascularización o incluso la monitorización invasiva intraoperatoria con las complicaciones cardíacas en el postoperatorio, excepto en los pacientes de muy alto riesgo16,17.
En relación con el procedimiento quirúrgico, hemos podido relacionar el tiempo quirúrgico con la complejidad de la cirugía y sus complicaciones y la localización intracraneal de la cirugía con la muerte por problemas neurológicos. La hemorragia aguda intraoperatoria, que conlleva un estado de hipoperfusión tisular, y la sepsis son los principales factores que predisponen para el fallo multiorgánico. Como en otros estudios, la transfusión de hemoderivados en el perioperatorio es un factor de riesgo independiente18,19.
No hubo diferencias en el ingreso en unidades de críticos entre los pacientes intervenidos de urgencia y los electivos. Tampoco se encontró relación entre el ingreso en unidades de críticos y los antecedentes patológicos. El ingreso de un paciente posquirúrgico en reanimación se relacionó con el tipo de cirugía (grupo 1, principalmente) y la duración de la intervención. Estos hallazgos deben interpretarse con cautela, probablemente la escasez de espacio en unidades de críticos es un motivo para el manejo de los pacientes en las plantas convencionales20,21, pero también el diagnóstico previo de neoplasia en los pacientes a los que se practicó una cirugía menor (tipo 4) podría explicar la baja utilización de la reanimación. La mortalidad de los pacientes quirúrgicos en unidades de críticos se estima en torno al 32%; en su mayor parte son pacientes procedentes de las plantas de hospitalización y no directamente del quirófano11. Por otra parte, alrededor del 12% de los pacientes operados que ingresan en una unidad crítica y que son trasladados a una hospitalización convencional fallecen22. En nuestro estudio y en otros23, la sepsis fue la causa más importante de muerte de los pacientes que ingresaron en la unidad crítica. La sepsis se relacionó con la reintervención y la infección quirúrgica. En este sentido, una estricta aplicación de los criterios de la Surviving Sepsis Campaign24, terapia precoz y control estricto de la glucemia25,26, incidiría en la mejora de resultados. La aparición de problemas renales en el postoperatorio se relacionó con el ingreso en una unidad de críticos, la sepsis y la transfusión, de manera similar a otros estudios27.
Los factores que favorecieron la muerte de origen respiratorio fueron el tipo de cirugía (grupos 1 y 2), la hemorragia intraoperatoria y las complicaciones pulmonares en el postoperatorio, en especial la neumonía y la broncoaspiración. El edema pulmonar y la ventilación mecánica, bien por insuficiencia respiratoria aguda o bien por insuficiencia cardíaca congestiva, están en estrecha relación con el incremento de la mortalidad28–30. El antecedente de EPOC31 y la obesidad mórbida32,33 son factores que favorecen las complicaciones ventilatorias. La broncoaspiración, infrecuente durante la anestesia34, se produce con mayor frecuencia en el postoperatorio, en especial en el paciente anciano y en el paciente con ventilación mecánica. El entrenamiento de los músculos inspiratorios35, la analgesia epidural36–38 y la cirugía mínimamente invasiva39 pueden ser útiles en la prevención de las complicaciones pulmonares.
Una limitación de nuestro estudio fue desconocer exactamente la causa de la muerte mediante el diagnóstico post mortem en la necropsia, por lo que no pudimos valorar discrepancias con los diagnósticos clínicos, en especial para los diagnósticos de infarto agudo de miocardio y de embolia40.
Cabe considerar que la atención y la percepción del riesgo de los pacientes se reducen en las horas nocturnas o en situaciones de fatiga laboral41–43, situación común en la cirugía urgente. En cirugía electiva se han mostrado útiles la motivación del paciente frente al proceso quirúrgico y la adopción de medidas preventivas de la complicación cardíaca y respiratoria, y en especial reducir el número de órganos con fracaso en el postoperatorio44.
La calidad de la atención durante la recepción del paciente en urgencias o en el periodo de hospitalización es determinante, por ello se propone realizar un perfil de procedimientos durante el proceso quirúrgico45 que incluya el acto anestésico-quirúrgico con la descripción de los posibles eventos mayores y menores, y así facilitar la comunicación-interacción del equipo (anestesiólogo, cirujano, reanimador y enfermera) o concepto de team working. La agrupación de los pacientes en centros con mayor experiencia facilita la mejora de resultados46. En esta misma línea argumental, serían útiles las auditorías clínicas en las unidades de cuidados crítico47–53 y el análisis de las situaciones clínicas extremas en el ámbito urgente54,55.
Los resultados más relevantes del presente estudio son la importancia de la cirugía de urgencia como factor de riesgo independiente de mortalidad; la poca influencia que tendrían los antecedentes patológicos en la mortalidad operatoria; los acontecimientos intraoperatorios, como factores de riesgo de mortalidad, únicamente significativos cuando la muerte se produce dentro del quirófano. Y finalmente, las complicaciones postoperatorias representarían los principales factores de riesgo de mortalidad, en especial la sepsis, los problemas cardíacos y los problemas respiratorios.
FinanciaciónFinanciado por la Fundació Institut d’Investigació Biomèdica de Bellvitge (IDIBELL).