Desde el nacimiento, en 1989, de las denominadas clinical practice guidelinescomo respuesta a la necesidad de promover la eficiencia sanitaria, estas diversas acepciones han ido extendiéndose en el mundo occidental sanitario por servicios clínicos y hospitales, promovidas por organizaciones médicas nacionales y sociedades profesionales. Sin embargo, parece que aún se adolece de estrategias adecuadas para su implantación y, más aún, para una evaluación científica de los resultados que aportan en la realidad clínica en términos de calidad y eficiencia1.
Antes de comenzar la elaboración de una guía de práctica clínica (GPC), debemos seleccionar la condiciónclínica que la motiva. Ésta debe ser un problema prevalente y con una variabilidad clínica importante, no explicable por las diferencias de recursos ni por el tipo de pacientes, si no achacable a la calidad de la actuación de los profesionales, en la que exista suficiente evidencia científica. El proceso de elaboración de la GPC, que puede durar entre 9 meses y 2 años, podría ajustarse a las siguientes etapas2:a)identificar la condición clínica sobre la que versará la guía; b) especificar posibles resultados (clínicos, económicos) a tener en cuenta (factibilidad de aplicación de la GPC); c) revisión sistemática de las evidencias científicas (ver si hay otras GPC; si éstas son de calidad, seleccionar la más reciente y contextualizarla); d) redacción de la versión preeliminar; e) revisión externa, por expertos, de esta versión; f) realización de una prueba piloto;g)redacción de la versión definitiva (formato extenso, formato breve [¿algoritmos?] y versión para pacientes); h) diseminación de la GPC a los potenciales usuarios;i)evaluación del proceso de implementación de la GPC (factor impacto y definición de indicadores), y j)actualizaciones.
La Sociedad Valenciana de Cirugía (SVC), consciente de la necesidad de consensuar periódicamente la actitud diagnosticoterapéutica de la patología quirúrgica general y digestiva en dicha comunidad, comenzó a realizar las correspondientes actualizaciones en determinados procesos. La primera de ellas fue la guía de práctica clínica en el cáncer colorrectal (CCR). Esta guía ha de valorarse desde la perspectiva de cada servicio de cirugía y de cada hospital, y es evidente que los avances científicos y el tiempo han de relativizar su valor.
Para su elaboración, la SVC seleccionó a un amplio grupo de personas con especial dedicación a este tema en la comunidad. El proceso de selección de expertos es clave en esta metodología y suele basarse en 3 criterios: a)ser profesionales con mucha experiencia y reconocido prestigio en el tema tratado; b) procurar una representación proporcionada de especialistas según el ámbito abarcado por el estudio (nacional, autonómico, provincial, comarcal, local), y c)incentivar el carácter multidisciplinario de los grupos de trabajo, incluyendo especialistas con opiniones notoriamente discrepantes sobre el procedimiento evaluado.
El grupo de trabajo sobre CCR de la SVC está constituido por cirujanos, gastroenterólogos, oncólogos, patólogos y radioterapeutas con especial dedicación en su centro de trabajo a esta patología, que contaron además con el asesoramiento de profesionales en el campo de la epidemiología.
Inspirándose en las guías homónimas de Reino Unido (Royal College of Surgeons of England y Association of Coloproctology of Great Britain and Ireland)3 y Estados Unidos (American College of Surgeons y American Society of Colon and Rectal Surgeons)4, y tras su análisis, se decidió tomar como documento base de trabajo la guía realizada por los ingleses, dado su impecable diseño, pero con modificaciones que la hiciesen más adaptable al medio en que trabajamos.
Siguiendo el modelo de medicina basada en la evidencia, hay que valorar cada una de las directrices según un sistema en que se contemple su grado de evidencia, y después de razonarlas, y en función de esos grados de evidencia, la guía debe emitir la correspondiente recomendación, que también deberá someterse a una escala de gradación. En el caso de la guía de práctica clínica en el CCR de la Sociedad Valenciana de Cirugía5,6, se utilizó un sistema diseñado por la Health Services Research Unit de la Universidad de Aberdeen (tabla 1).
TABLA 1. Grados de evidencia y recomendación según el sistema diseñado por la Health Services Research Unit de la Universidad de Aberdeen
Al realizar la revisión sistemática de la evidencia científica, se investigó si había GPC previas y, por su diseño y calidad, se seleccionó la Guía del Royal College of Surgeons of England y Association of Coloproctology of Great Britain and Ireland (RCSE-ACGBI) como documento base de trabajo, a fin de contextualizarla y adaptarla a nuestro medio.
Pero las guías de práctica clínica deben estar adaptadas a la población en que se van a aplicar, sobre todo por el lenguaje y las diferencias culturales, esto trae consigo la necesidad de someterlas a un proceso de validación de su calidad. Para lograrlo hemos sometido a evaluación la guía original (inglesa), por un lado, y la guía elaborada por nosotros, por otro lado; en ambos casos se empleó el denominado instrumento AGREE7, que es el único que contiene, al menos, una pregunta para cada uno de los atributos que debe exigírsele a una GPC.
El instrumento AGREE es una herramienta genérica diseñada principalmente para ayudar a productores y usuarios de guías de práctica clínica, tanto nuevas como las ya existentes o actualizaciones, en la evaluación de la calidad metodológica de éstas, independientemente del tema y por cualquier profesional sanitario, gestores o pacientes8.
Se entiende por calidad de las guías de práctica clínica la confianza en que los sesgos potenciales del desarrollo de la guía han sido señalados de forma adecuada y en que las recomendaciones son válidas, tanto interna como externamente, y se pueden llevar a la práctica. Este proceso incluye valorar los beneficios, daños y costes de las recomendaciones, así como los aspectos prácticos que conllevan. Por tanto, la evaluación incluye juicios acerca de los métodos utilizados en el desarrollo de las guías, el contenido de las recomendaciones finales y los factores relacionados con su aceptación.
El proyecto AGREE surgió con este propósito y con el objetivo final de aumentar la aceptación y el uso de las propias GPC. Actualmente tenemos la ventaja de que este instrumento está validado en castellano2.
Dentro de la colaboración AGREE se están desarrollando nuevos esfuerzos con el fin de formar una base de datos de libre acceso. En ésta se incluirían las GPC probadas y validadas por el instrumento AGREE y que, por tanto, tienen garantía de calidad en sus recomendaciones, de cara a la toma de decisiones en los servicios sanitarios.
El objetivo de este estudio es evaluar la calidad de las 2 GPC, la original (inglesa) y su adaptación a nuestro medio (guía de la SVC) mediante el instrumento AGREE.
Material y métodoAGREE consiste en 23 ítems clave organizados en 6 áreas, cada una de ellas intenta abarcar una dimensión diferenciada de la calidad de la guía. Estas áreas son:
–Alcance y objetivo (ítems 1-3). Se refiere al propósito general de la guía, las preguntas clínicas específicas y la población diana de pacientes.–Participación de los implicados (ítems 4-7). Se refiere al grado en que la guía representa los puntos de vista de los usuarios a los que está destinada.
– Rigor en la elaboración (ítems 8-14). Hace referencia al proceso utilizado para reunir y sintetizar la evidencia, los métodos para formular las recomendaciones y para actualizarlas.
–Claridad y presentación (ítems 15-18). Se ocupa del lenguaje y el formato de la guía.
–Aplicabilidad (ítems 19-21).Hace referencia a las posibles implicaciones de la aplicación de la guía en aspectos organizativos, de comportamiento y costes.
–Independencia editorial (ítems 22-23). Tiene que ver con la independencia de las recomendaciones y el reconocimiento de los posibles conflictos de intereses por parte del grupo de desarrollo de la guía.
Cada guía debe ser valorada por, al menos, 2 evaluadores y preferiblemente por 4, dado que esto aumentará la fiabilidad de la evaluación.
Cada ítem está graduado mediante una escala de Liker de 4 puntos, desde el 4, “muy de acuerdo”, hasta el 1, “muy en desacuerdo”, con 2 puntos intermedios: 3, “de acuerdo”, y 2, “en desacuerdo”. La escala mide la intensidad con la que un criterio (ítem) ha sido cumplido.
Las puntuaciones de las distintas áreas pueden calcularse sumando todos los puntos de los ítems individuales de un área y estandarizando el total como porcentaje sobre la máxima puntuación posible de esa área.
Las puntuaciones de las 6 áreas son independientes y no deben ser agregadas en una única puntuación de calidad, y son útiles para comparar guías y apoyar la decisión sobre si utilizar o recomendar una guía de práctica clínica.
Según el instrumento AGREE, al final de la evaluación hay un apartado para una evaluación global que, aunque subjetiva, debe tener en cuenta no sólo el rigor científico del proceso de elaboración, sino también las valoraciones prácticas de su aplicación, de forma que la guía puede ser:
En la tabla 2 se pone como ejemplo el cálculo de las puntuaciones del área 1: alcance y objetivo de la guía de la SVC. Estos cálculos se hicieron para cada una de las 6 áreas de cada una de las guías, pero con el fin de facilitar la exposición se han sintetizado los resultados finales en la tabla 3, donde se comparan las puntuaciones estandarizadas de ambas guías.
TABLA 2. Instrumento AGREE. Área 1: alcance y objetivo de la guía de la Sociedad Valenciana de Cirugía
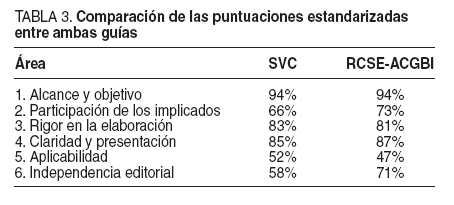
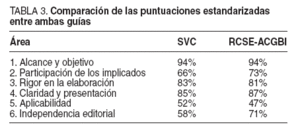
TABLA 3. Comparación de las puntuaciones estandarizadas entre ambas guías
Al comparar las puntuaciones estandarizadas por áreas, observamos que los porcentajes de la guía de la SVC en 3 áreas superaron los porcentajes de la guía RCSE. Por tanto, no hubo diferencias significativas entre ambas guías en la mayoría de las áreas, salvo en 3: área 2 (participación de los implicados) (SVC, 66% y RCSE-ACGBI, 73%), área 5 (aplicabilidad) (SVC, 52% y RCSE-ACGBI, 47%) y área 6 (independencia editorial) (SVC, 58% y RCSE-ACGBI, 71%).
Si efectuamos la comparación por ítems (tabla 4), sólo hay diferencias significativas en 2: ítem 7 en el que se pregunta textualmente: ¿La guía ha sido probada entre los usuarios diana? y en el ítem 23 que cuestiona: ¿Se han registrado los conflictos de intereses de los miembros del grupo de desarrollo?
TABLA 4. Comparación de los ítems en que hay diferencias entre ambas guías
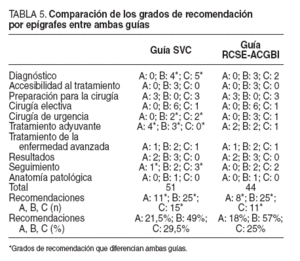
Al efectuar el análisis de los grados de recomendación en ambas guías (tabla 5), nos damos cuenta de que en la guía de la SVC se realizan 7 recomendaciones más que en la guía inglesa, 3 de tipo A y 4 de tipo C. En ambas guías el tipo de recomendación predominante es el B (el 49 y el 57%, respectivamente); las de tipo A y C son más frecuentes en la guía de la SVC.
TABLA 5. Comparación de los grados de recomendación por epígrafes entre ambas guías
DiscusiónCada vez es más frecuente que lleguen a nuestras manos documentos denominados GPC, con gran variabilidad en el desarrollo de su metodología, e incluso en las recomendaciones propuestas, lo que crea desconfianza en un instrumento cuyo objetivo es mejorar la toma de decisiones y disminuir la variabilidad9. Tanto en nuestro país como en otros se ha llevado a cabo estudios para conocer si las GPC publicadas cumplen los requisitos mínimos10,11 para evitar los sesgos potenciales producidos en su desarrollo, con resultados que demuestran su baja calidad, sin duda, esto está corroborado por el hecho de que, a pesar de ser una herramienta sumamente útil para la toma de decisiones clínicas, su aceptación por parte de los profesionales sanitarios sigue siendo escasa, así como su implantación.
Conocer los criterios mínimos de calidad de una GPC y cómo localizarlos es suficiente para reconocer aquellas que deben valorarse y utilizarse. Además, la búsqueda de GPC en organizaciones de prestigio en su elaboración, evaluación y recopilación, nos aportará documentos de calidad.
En el momento actual, además del instrumento AGREE, sólo existe otra escala validada que valora la calidad de las GPC (Shaneyfelt et al12), pero un estudio comparativo entre estos 2 instrumentos13 muestra que el instrumento AGREE, además de ser el que en este momento cuenta con mayor aceptación y con un formato más manejable, es el que consigue una agrupación de criterios más clara y completa, aunque quedan poco representados los aspectos relacionados con la implantación.
En nuestro estudio las guías han sido evaluadas con ese instrumento por 4 evaluadores con formación específica, por lo que se puede considerar que los resultados obtenidos son bastante fiables.
Al comparar las puntuaciones estandarizadas por áreas (tabla 3), se observa que los porcentajes son más que aceptables, ya que no hay diferencias significativas entre ambas guías en la mayoría de las áreas. Teniendo en cuenta la evaluación global, ambas guías entrarían en el epígrafe de “muy recomendadas”, ya que puntúan 3-4 en la mayoría de los ítems, y la puntuación por áreas, salvo el área de aplicabilidad, supera los 60 puntos. No obstante hay 3 datos importantes que comentar:
– Área 2 (participación de los implicados): la diferencia de puntuación (SVC, 66% y RCSE-ACGBI, 73%) se explicaría porque, al ser la guía inglesa anterior a la de la SVC, parecería lógico que aquella requiriese un mayor número de implicados, y no es tan necesario en la guía de la SVC al estar basada en la anterior.
– Área 5 (aplicabilidad) (SVC, 52% y RCSE-ACGBI, 47%): la puntuación estandarizada no es muy alta, ya que muchas veces el aplicar la guía hay que transformar el funcionamiento de algunos servicios, y éste es un proceso laborioso. Por ejemplo, para que un determinado grupo de cirujanos interviniese el cáncer de recto requeriría, probablemente, distribuir el servicio de cirugía en unidades funcionales.
– Área 6 (independencia editorial) (SVC, 58% y RCSEACGBI, 71%): la diferencia de puntuación se debe probablemente a la interpretación de uno de los evaluadores, que valora la independencia de distribución de la guía una vez realizada, en lugar de la independencia de los autores que la elaboraron. En concreto, la distribución de la primera edición de la guía de la SVC la realiza un laboratorio farmacéutico.
Si se efectúa la comparación por ítems (tabla 4), sólo hay diferencias significativas en 2:
– Ítem 7, en el que se pregunta textualmente: ¿La guía ha sido probada entre los usuarios diana? No fue necesario hacer el estudio piloto en la guía de la SVC, porque éste se había realizado en la guía inglesa, si bien se lo sustituyó por una encuesta para valorar la realidad del manejo clínico del cáncer colorrectal en nuestro medio.
– Ítem 23, que cuestiona:¿Se han registrado los conflictos de intereses de los miembros del grupo de desarrollo? Si bien se considera, de forma tácita, que no había conflicto de intereses por parte de todos y cada uno de los miembros del grupo que desarrolla la guía de la SVC, en ésta no hay una declaración explícita por escrito sobre su inexistencia.
Si efectuamos el análisis de los grados de recomendación en ambas guías (tabla 5), nos damos cuenta de que en la guía de la SVC se realizan 7 recomendaciones más que en la guía inglesa, 3 de tipo A y 4 de tipo C. En ambas guías el tipo de recomendación predominante es el B (el 49 y el 57%, respectivamente); las de tipo A y C son más frecuentes en la guía de la SVC.
Centrándonos en las variaciones de las recomendaciones de mayor grado (tipos A y B) de la guía de la SVC respecto a la de RCSE-ACGBI se ve que éstas se registran en 3 epígrafes: a) diagnóstico, se añade una recomendación B; b) terapia adyuvante, hay una recomendación más de tipo B y 2 más de tipo A en la guía de la SVC (una de ellas, que es de tipo B en la guía RCSE-ACGBI), y c) seguimiento, se da una recomendación más de tipo A, que es de tipo B en la edición de la guía RCSE-ACGBI.
Se estima que sólo un 15% de las decisiones médicas están basadas en evidencia científica sobre sus resultados14, por lo tanto una cifra de un 21,5% de recomendaciones de tipo A en la guía de la SVC está muy por encima de ese 15%. Este dato apoyaría la decisión de recomendar su utilización.
El proceso de reelaboración de una GPC es costoso, requiere mucho tiempo y recursos humanos, así como personal con experiencia en el desarrollo de guías, habilidades en búsqueda bibliográfica y en lectura clínica, lo que supone una barrera importante para la elaboración de guías en nuestro medio, sobre todo si sus autores son personal asistencial. Consecuentemente, la adaptación de las GPC de alta calidad basadas en la evidencia es una opción efectiva y eficiente, y además con ello se evita la duplicación innecesaria de esfuerzos.
Por lo tanto, y a modo de conclusión, ante el dilema de “elaborar nuevas guías o adaptar las ya existentes” podemos responder:a)si existe una GPC, es más eficiente su adaptación al medio, que la elaboración de novo; b) si el tiempo ha revelado evidencias, es el momento de incorporarlas a la GPC adaptada, y c) es recomendable revisar el cumplimiento de la GPC para garantizar su operatividad, y así alcanzar la premisa de “pensar de forma global y actuar de forma local”.
Con el instrumento AGREE se consigue aportar un instrumento sistemático de evaluación de la calidad de las GPC, con lo cual el profesional que las utiliza puede tener confianza en sus recomendaciones; los grupos elaboradores y difusores de GPC pueden seguir una metodología estructurada para garantizar dicha calidad y los sistemas sanitarios de salud y sus gestores pueden evaluar las GPC de interés para su implementación y adopción de recomendaciones, partiendo de GPC de calidad.
Correspondencia: Dr. M. Romero Simó. Cabañal, 5, 5.° W. 03016 Alicante. España. Correo electrónico: mromero@umh.es; manuelromero686@hotmail.com
Manuscrito recibido el 12-11-2007 y aceptado el 31-1-2008.