La situación actual de la pandemia por SARS-CoV-2 tiene paralizada la cirugía no urgente y/u oncológica en muchos hospitales de nuestro país con lo que esto conlleva para la salud de los ciudadanos que están pendientes de una intervención quirúrgica. La cirugía mayor ambulatoria puede abarcar en su cartera de servicios más del 85% de los procedimientos quirúrgicos que se realizan en un servicio de cirugía y se presenta como una alternativa factible y segura en el momento actual ya que no requiere camas de ingreso y disminuye claramente el riesgo de infección. Además, es la herramienta que debería generalizarse para solucionar la acumulación de pacientes en lista de espera que la pandemia está generando, por lo que parece oportuno que desde la sección de Cirugía Mayor Ambulatoria de la Asociación Española de Cirujanos se presente una serie de recomendaciones para la implementación de la misma en estas circunstancias excepcionales que nos toca vivir.
The current situation of the SARS-CoV-2 pandemic has paralyzed non-urgent and/or oncological surgery in many hospitals in our country with what it means for the health of citizens who are awaiting a surgical procedure. Outpatient Surgery can afford more than 85% of the surgical procedures that are performed in a surgical department and is presented as a feasible and safe alternative at the present time since it does not require admission and decreases clearly the risk of infection. In addition, it is the tool that should be generalized to solve the accumulation of patients on the waiting list that the pandemic is generating, so it seems appropriate that the Ambulatory Surgery section of the Spanish Association of Surgeons present a series of recommendations for the implementation of outpatient surgery in these exceptional circumstances that we have to live.
En febrero del 2021, el mundo sigue sumido en una pandemia por el virus SARS-CoV-2, y nuestro país, en especial1, está sufriendo sus consecuencias al estar inmerso en una tercera ola que está obligando a la suspensión de cirugías de todo tipo, excepto las urgencias, en muchos hospitales de nuestro entorno, pero, a pesar de esta grave situación, no podemos ni debemos olvidar que, además de la COVID-19, los pacientes tienen, entre otros, problemas quirúrgicos que condicionan aún más sus vidas. La actividad quirúrgica electiva debe de priorizar la seguridad de los pacientes y los profesionales durante todo el proceso2,3, y como afirma Balibrea4, la cirugía debe continuar. No se puede permitir la desatención de pacientes con patología no COVID, que llevan meses esperando una intervención quirúrgica, que, en muchas ocasiones, condiciona la vida familiar, social y laboral de los mismos, además de su salud, lo que debe hacernos reflexionar a todos de cara al futuro en todas las líneas posibles de actuación5 y la cirugía mayor ambulatoria (CMA) es un proceso prioritario que ofrece alternativas.
Como médicos y parte de la sociedad implicada, colaboramos en la búsqueda de las soluciones más adecuadas en estos momentos de emergencia, en los que todos los recursos disponibles han sido puestos a disposición para control de la pandemia. Como cirujanos, hemos desarrollado nuestro papel en estas circunstancias especiales, con apoyo estratégico, instrumental y personal.
Ello ha conllevado un cambio profundo en la actividad asistencial, desde la cesión de camas hospitalarias quirúrgicas para la atención a los ingresos por COVID-19, a establecer consultas on line o teleconsultas, para evitar el contagio de pacientes, así como al bloqueo de la cirugía programada, operando exclusivamente a los individuos con cuadros urgentes u oncológicos graves inaplazables y que, en ocasiones, ha conducido a que estos hayan llegado a los servicios quirúrgicos de urgencias no en las mejores condiciones, precisamente6.
Las evidencias existentes al día de hoy, tanto de la infección como de la actitud quirúrgica ante ella, se han difundido y actualizado en breve espacio de tiempo de forma intensiva y continuada por la propia Asociación Española de Cirujanos (AEC) y sus secciones2,3,7–10, en permanente contacto con otras sociedades científicas11–16, lo que ha permitido tratar a un gran número de pacientes y ha puesto a todo el sistema sanitario español frente a una gran prueba de solidez, ante la que la respuesta de todos los profesionales sanitarios está siendo excepcional.
En toda esta situación, la CMA ha demostrado durante un largo período de tiempo, con evidencias científicas, ser un sistema seguro, eficaz y eficiente en la resolución de los procesos incluidos en la cartera de servicios ofertada por la misma17–19.
Desde la Sección de CMA de la AEC, en representación de todos los cirujanos que realizan CMA en nuestro país, creemos que esta es un ejemplo de calidad y eficiencia asistencial y que debería de establecerse como centro de la actividad quirúrgica programada en estos difíciles momentos, rediseñando, en lo posible, los circuitos asistenciales y el funcionamiento de los servicios para conseguir unas tasas de ambulatorización acordes con las establecidas en nuestro entorno, que puede y debe ser la vía de solución prioritaria de la gran demanda quirúrgica que se nos avecina tras la epidemia COVID-1920,21.
El papel de las sociedades científicas, en coordinación con las autoridades sanitarias, es crucial en el abordaje de esta patología y cuando existe una buena coordinación y receptividad por parte de las mismas, las sugerencias de las sociedades científicas, en este caso la Asociación Española de Cirugía Mayor Ambulatoria (ASECMA) y su Junta Directiva, basadas en la evidencia existente, y aportando soluciones, han conseguido mejorar las resoluciones publicadas en distintos boletines oficiales22,23, otorgando a la CMA el verdadero papel que debe de desempeñar en estos momentos.
Desde el primer momento, la AEC, sus secciones y su grupo de trabajo «Cirugía-AEC-COVID-19»3 junto con otras sociedades, entre ellas ASECMA15, han elaborado unas recomendaciones con la pretensión de servir de guía para la elaboración de protocolos locales16. Siguiendo estas recomendaciones y adaptándolas al entorno de la CMA proponemos una serie de actuaciones para poder seguir operando con garantía y seguridad a los pacientes y que se deberán revisar en función de la evolución de la pandemia.
Gestión en cirugía mayor ambulatoria y SARS-CoV-2La unidad de CMA debe quedar definida claramente en un ámbito libre de COVID perfectamente diferenciado, independientemente de que esta forme parte de la estructura física del hospital o se trate de una unidad aislada15,16.
Las recomendaciones en cuanto a la gestión son las siguientes:
- 1.
Debe existir una comisión específica de CMA dentro de la comisión quirúrgica COVID del hospital, con representación de especialistas y estamentos implicados en la CMA, que, a modo de expertos, asesoren en la toma de decisiones en cuanto «a qué, cómo y de qué manera», en función del riesgo epidemiológico y de los recursos disponibles, se debe de planificar, es muy importante en estos momentos.
- 2.
De igual manera, el circuito CMA debe quedar claramente diferenciado en el hospital con independencia del tipo de unidad con la que se disponga, desde el acceso al hospital, a las consultas y en la propia área quirúrgica, al igual que la ubicación de la unidad de CMA.
- 3.
Es muy recomendable que la consulta de cirugía, de enfermería y de anestesia pudiesen ser simultaneas el mismo día en el que se incluye al paciente en lista de espera quirúrgica, en la denominada «consulta de acto único»15.
- 4.
En relación con la gestión de las personas, sería recomendable que hubiese, en estos momentos, un equipo específico de y para la CMA en el que los profesionales pudiesen estar repartidos en turnos de trabajo para poderse cubrir de inmediato cualquier contingencia sin menoscabo de la atención sanitaria y la continuidad asistencial.
La selección de pacientes en CMA en función de criterios médicos, sociales o de CMA entre otros, está perfectamente definida para cada procedimiento en las distintas guías17,18, así como en los protocolos intrahospitalarios de cada centro en función de la cartera de servicios.
En la situación actual, deberíamos de ser capaces de reconocer qué pacientes, qué patologías y con qué prioridad deben ser intervenidos y, para ello, nos sirven de referencia las guías del Colegio Americano de Cirujanos (ACS) y de la AEC12,16,24,25, también para pacientes oncológicos.
Debemos tener en cuenta qué patología motiva la intervención, el procedimiento y el estado del paciente. La AEC propone una escala que define, de modo dinámico, cinco fases en la evolución de la pandemia COVID-19, atendiendo al crecimiento o decrecimiento de la misma7.
Desde la sección de CMA, se propone establecer una prioridad de intervención en función de los siguientes factores:
- 1.
En la situación actual deben de primar criterios como la prioridad en el momento de inclusión de la misma (normal, preferente y urgente), indicando la cirugía de los pacientes que han sido incluidos de manera preferente o urgente, lo cual, está claro, se ha realizado con base en criterios estrictamente objetivos, así como en la situación actual del paciente, que puede haber variado desde su inclusión en la lista de espera.
- 2.
La actividad estará determinada por la fase de la pandemia en la que nos encontremos.
- 3.
Se propone establecer una prioridad de intervención en función del diagnóstico, como «diagnósticos de prioridad 1 o prioridad 2», los cuales se expresan en la tabla 1, básicamente de acuerdo al grado de complejidad del mismo, y dependiendo de que la intervención quirúrgica se pueda realizar con una técnica anestésica que no requiera manipulación instrumental de la vía aérea al ser posible y, no debemos olvidar que, aunque la CMA abarca procedimientos de mediana complejidad, cada vez se tratan pacientes más complejos y se realizan cirugías con mayor dificultad.
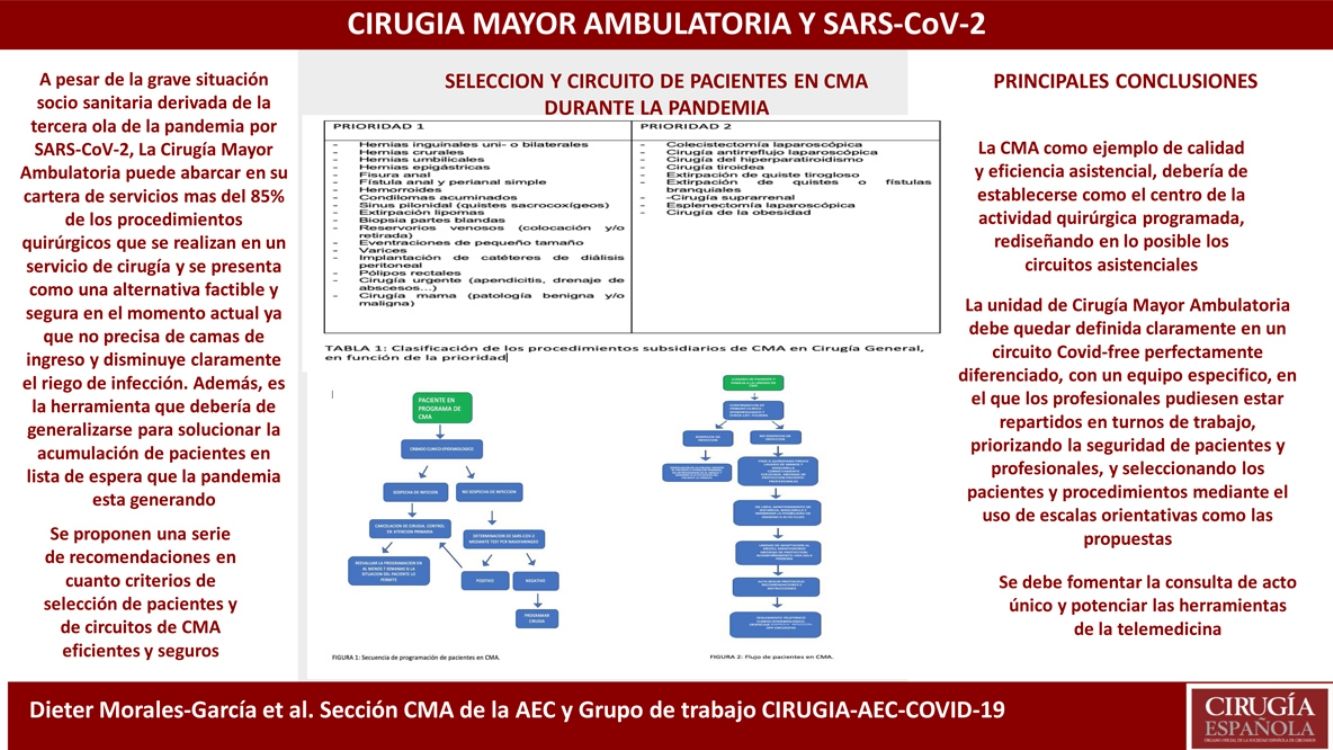
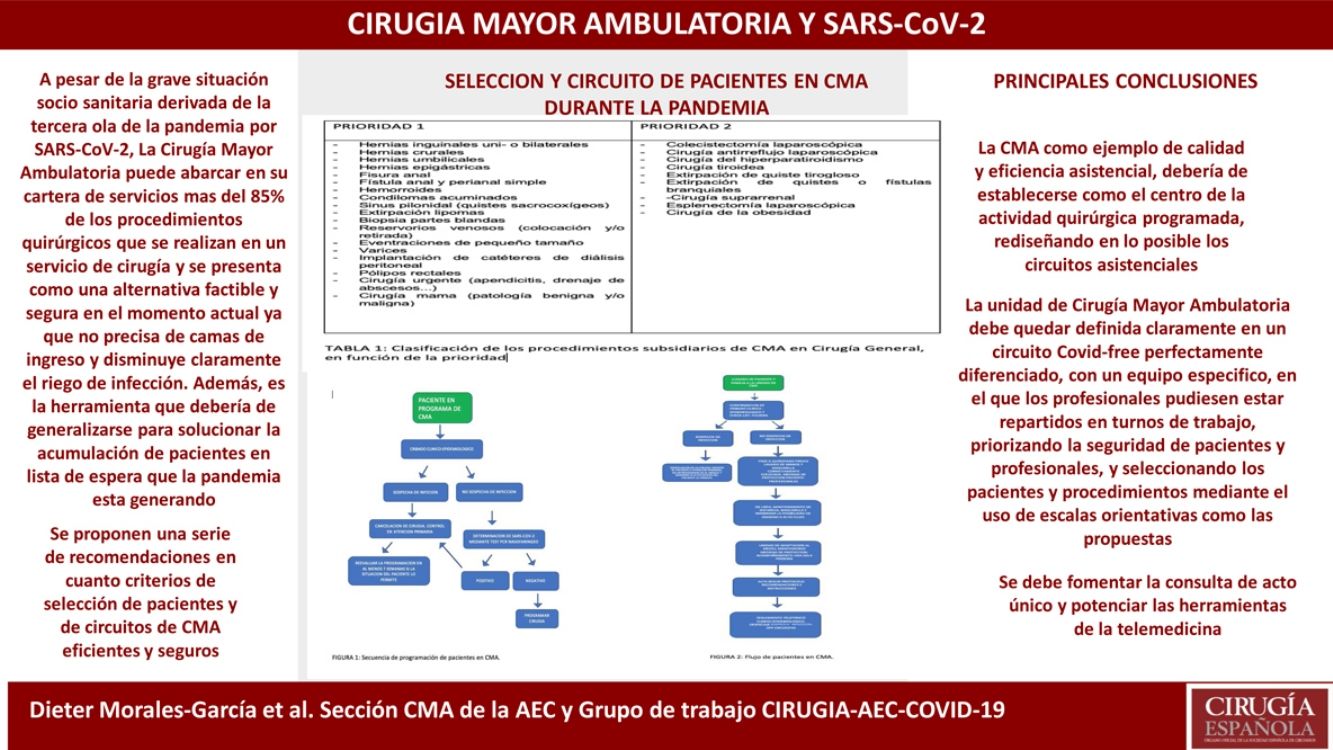
Tabla 1.Clasificación de los procedimientos subsidiarios de CMA en Cirugía General, en función de la prioridad
Prioridad 1 Prioridad 2 Hernias inguinales uni o bilateralesHernias cruralesHernias umbilicalesHernias epigástricasFisura analFístula anal y perianal simpleHemorroidesCondilomas acuminadosSinus pilonidal (quistes sacrocoxígeos)Extirpación lipomasBiopsia partes blandasReservorios venosos (colocación y/o retirada)Eventraciones de pequeño tamañoVaricesImplantación de catéteres de diálisis peritonealPólipos rectalesCirugía urgente (apendicitis, drenaje de abscesos...)Cirugía mama (patología benigna y/o maligna) Colecistectomía laparoscópicaCirugía antirreflujo laparoscópicaCirugía del hiperparatiroidismoCirugía tiroideaExtirpación de quiste tiroglosoExtirpación de quistes o fístulas branquialesCirugía suprarrenalEsplenectomía laparoscópicaCirugía de la obesidad CMA: cirugía mayor ambulatoria.
- 4.
En la situación actual, no se recomienda la incorporación de manera inmediata de nuevos procedimientos en la cartera de servicios, que no estuviesen incluidos anteriormente y de los que no se tenga experiencia, pero esto dependerá de cada centro y equipo de CMA.
- 5.
El riesgo del paciente, clasificado en función de los factores predictivos de mortalidad a 30 días11 puede ser alto: pacientes varones, mayores de 70 años, con comorbilidad asociada significativa (clasificación de la American Society of Anesthesiologists [ASA] III o IV) y con necesidad de cirugía mayor para patología oncológica; o intermedio en el resto de las situaciones13,16. En CMA, el riesgo del procedimiento es intermedio o bajo por definición.
- 6.
En el caso de los pacientes oncológicos, en escenario III de alerta, se deben intervenir aquellos individuos que no puedan ser retrasados porque su supervivencia podría empeorar dentro de los tres próximos meses, priorizando a los que no puedan someterse a tratamiento neoadyuvante y a los que no requieran estancias prolongadas en cuidados intensivos, que al tratarse de CMA, no sería, por tanto, necesario.
- 7.
Se priorizará a aquellos pacientes que presenten neoplasias localmente avanzadas con complicaciones asociadas. En el escenario II de alerta, se pueden intervenir todo tipo de pacientes oncológicos según la priorización descrita16.
- 8.
Para los pacientes oncológicos subsidiarios de CMA, como aquellos con cáncer de mama o tumores dermatológicos, se recomienda el uso orientativo de escalas específicas acerca del estado global del enfermo para completar las valoraciones de priorización del procedimiento, especialmente la del Eastern Cooperative Oncology Group (ECOG).
- 9.
En la reintroducción de la actividad en la unidad, de forma inicial, se debe incluir de manera preferente a pacientes ASA 1 y 2, menores de 60/65 años, evitando, en la medida de lo posible, aquellos en tratamiento con inmunosupresores o corticoides15.
- 10.
No se aconseja inicialmente incluir a pacientes que están institucionalizados (residencias, instituciones penitenciarias o centros de mayores), sin embargo, en el momento en el que este grupo de pacientes, fundamentalmente mayores institucionalizados, esté vacunado, lo cual debería ser previsible a corto plazo en función de los criterios de vacunación del ministerio26, estos podrían incluirse de manera preferente para intervenciones en CMA.
Para poder ofrecer el mejor servicio y cuidado a los pacientes, los profesionales deben de estar adecuadamente protegidos12,27–29.
Para una protección efectiva, se deben seguir las siguientes recomendaciones:
- 1.
Se debe garantizar la existencia y reposición de equipos de protección individual (EPIS) para todos los profesionales implicados en el proceso CMA.
- 2.
Es necesaria una detección precoz de infección activa por SARS-CoV-2 entre los profesionales, con el objetivo de la creación y mantenimiento de una atención segura para los pacientes, evitando que estos puedan ser vectores del SARS-CoV-2, por lo que se recomienda seguir los procedimientos de actuación de los Servicios de Medicina Preventiva y Servicios de Prevención de Riesgos Laborales de cada centro16. Esta actuación va desde la información adecuada y correcta de la enfermedad a todos los trabajadores y la priorización de las pruebas de despistaje hasta el seguimiento clínico de todos los trabajadores que pudiesen resultar positivos y de todos sus contactos, según las recomendaciones del ministerio de sanidad o de las propias comunidades autónomas.
- 3.
Durante la pandemia, se recomienda hacer despistaje preoperatorio de infección activa por SARS-CoV-2 a todos los pacientes que vayan a ser sometidos a una cirugía programada15,16,27,28,30,31.
- 4.
La elección de las pruebas incluidas en el protocolo de cribado en forma de reacción en cadena de la polimerasa (PCR), antígenos, pruebas de imagen, etc., variará en función del escenario de alerta epidemiológica, según la escala de la AEC y de la epidemiología del área o provincia, a través de la incidencia acumulada de los casos diagnosticados en 14 días de infección por SARS-CoV-2.
- 5.
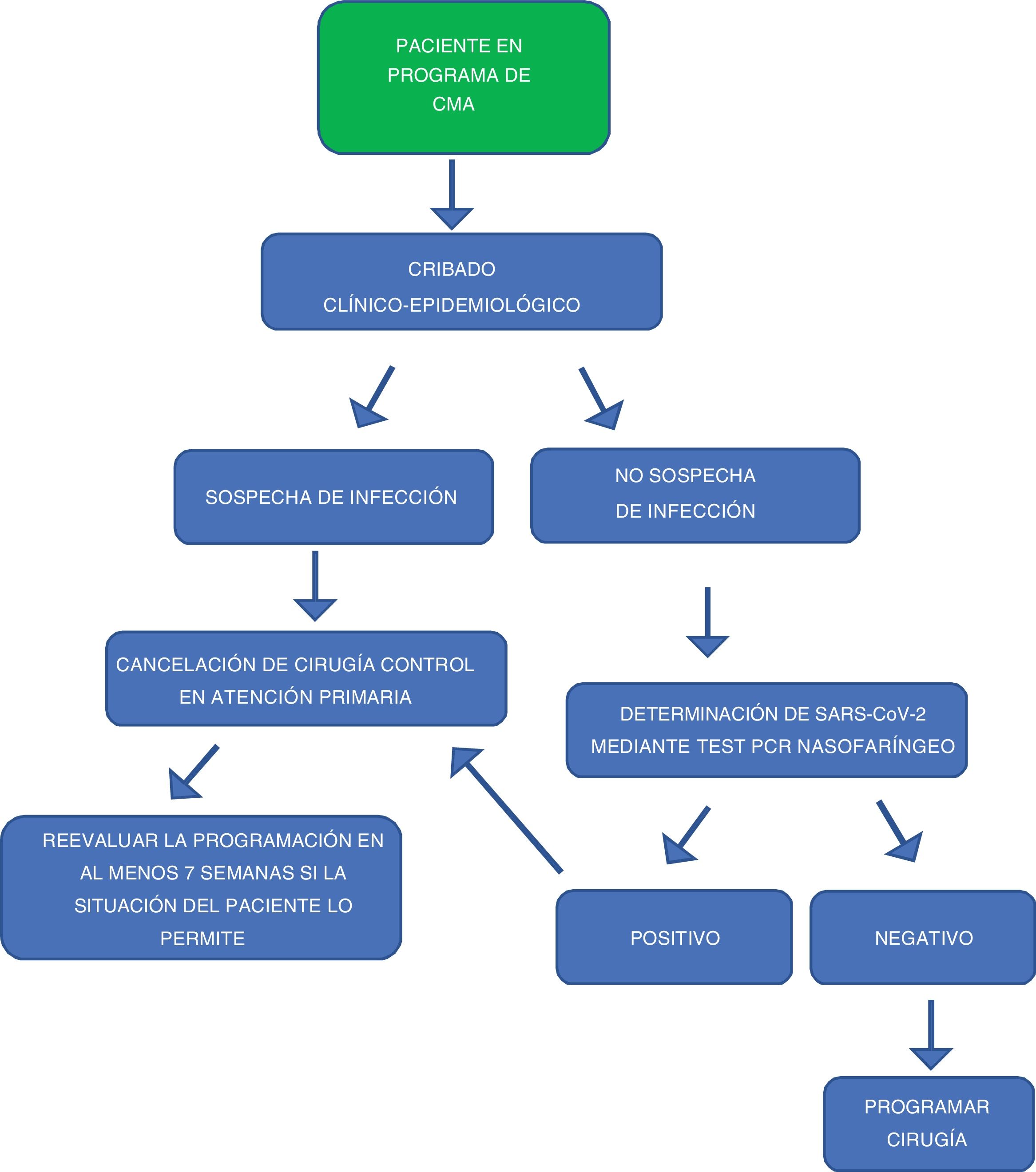
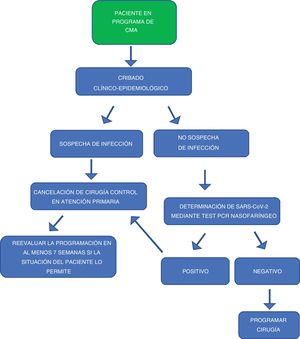
En función del escenario epidemiológico, a todos los pacientes se les realizará una PCR, en un intervalo de 72 horas antes de la fecha prevista de la cirugía. No se permitirá que el paciente acuda a la unidad hasta que se conozca el resultado de la PCR.
- 6.
Cada unidad debe establecer el circuito del paciente para la realización de la PCR y evaluación del resultado antes de la cirugía.
- 7.
Se recomienda, al igual que en otras sociedades científicas, que el paciente y su acompañante mantengan de forma rigurosa las medidas de distanciamiento desde el día de la realización de la PCR preoperatoria hasta la fecha de su cirugía para disminuir el riesgo de infección15,16.
- 8.
En una fase I de alerta, la situación epidemiológica se considera favorable, se puede desarrollar una actividad prácticamente habitual, manteniendo las medidas de seguridad consensuadas con medicina preventiva. En esta situación, y en el paciente con riesgo y cirugía intermedios, se omitirá la PCR.
- 9.
En el caso de un paciente con PCR positiva y al igual que en los casos de sintomatología sospechosa de enfermedad por COVID-19 en el despistaje, se suspenderá la cirugía y esta deberá ser pospuesta al menos siete semanas, siempre que la patología y situación del paciente lo permitan32 y se remitirá a su médico de atención primaria, que establecerá las medidas de confinamiento y tratamiento oportunas15,16.
- 10.
En el caso de pacientes con PCR negativa, estos podrán ser programados para su intervención quirúrgica sin la exigencia de requerimientos de pruebas preoperatorias adicionales15,16.
La consulta de CMA puede ser una segunda, sucesiva o puede tratarse de la primera consulta, en la que el paciente acude para, en función de su diagnóstico, ser incluido en la lista de espera quirúrgica.
Las recomendaciones en relación con la consulta son las siguientes:
- 1.
Durante la pandemia de COVID-19, en la medida de lo posible, «se fomentarán las consultas de CMA de acto único», en las que se coordinen en la misma visita la valoración del cirujano, la inclusión en lista de espera, la valoración del anestesiólogo y del personal de enfermería de CMA y las pruebas preoperatorias15,32.
- 2.
A fin de evitar visitas innecesarias al hospital y en aras de un cribado epidemiológico, se debe fomentar la realización de una teleconsulta33,34 previa para un sencillo cribado y planificación posterior de la consulta múltiple en la misma visita al hospital en caso de primeras visitas o como teleconsulta única en las sucesivas. Para ello, es necesario establecer un sistema de comunicación con el paciente (email/teléfono/e-consulta) que cumpla todas las garantías de la ley de protección de datos.
- 3.
En esta teleconsulta, a través de un simple cuestionario (Anexo I) y en caso de que una o más de las respuestas sea afirmativa, se pospone la consulta, o la cirugía si ya estuviese programada, por un período mínimo de siete semanas, refiriendo a su médico de atención primaria que establecerá las medidas oportunas de aislamiento y seguimiento.
- 4.
En la consulta presencial, se deben seguir una serie de recomendaciones tanto por parte de los pacientes como de los profesionales (tabla 2), normas que garanticen la seguridad de todos15,16.
Tabla 2.Recomendaciones para pacientes y profesionales en área de consultas de CMA
Recomendaciones para pacientes Recomendaciones para profesionales -Habilitar la zona de espera de consultas de modo que permita mantener la distancia de seguridad interpersonal recomendada (2 m).-Espaciar la secuencia temporal de citas para evitar el exceso de afluencia en las zonas de espera.-Los pacientes deben llevar mascarilla quirúrgica que cubra la vía aérea (nariz y boca). En el caso de llevar otro tipo de mascarilla o respirador con válvula de exhalación, se sustituirá o cubrirá por una de tipo quirúrgico.-Asegurar que los pacientes realicen higiene de manos con preparado de base alcohólica al entrar en la consulta. Si llevase guantes, se deshará de ellos y realizará higiene de manos inmediatamente.-Evitar que los pacientes acudan acompañados salvo en circunstancias que lo justifiquen, en cuyo caso, seguirán las mismas medidas. -Insistir en el cumplimiento de las recomendaciones de higiene de las manos en la atención sanitaria (5 momentos de la OMS) de cada centro.-Evitar el uso de anillos, pulseras, relojes de muñeca, uñas pintadas o postizas.-Evitar o, en lo posible, retrasar al momento inmediatamente anterior a la cirugía, la realización de exploraciones o curas de heridas que supongan un riesgo de generación de salpicaduras o aerosoles (por ejemplo, en la valoración de la vía aérea superior [Malampati]).-Usar el uniforme de trabajo de tipo pijama con manga corta. Evitar el uso del uniforme del bloque quirúrgico en áreas de consulta. Usar un pijama limpio a diario y seguir el resto de las recomendaciones del centro hospitalario respecto a la vestimenta.-Usar el equipo de protección individual (EPI)-Realizar una limpieza selectiva de las superficies de contacto del paciente entre cada paciente. CMA: cirugía mayor ambulatoria; OMS: Organización Mundial de la Salud.
- 5.
Hay que reflejar en la historia clínica del paciente el tipo de consulta que se realiza, si es presencial o no presencial. Se debe registrar la entrevista en la historia clínica, indicando que se ha informado al paciente de las características de la intervención, de los riesgos asociados, la aceptación del paciente a participar en la misma y el consentimiento dado por el paciente.
- 6.
Sería de gran eficacia y utilidad el disponer de un consentimiento informado (CI) para ser firmando electrónicamente ya que evitaría la circulación de documentos en papel por distintas dependencias, aunque dependerá de cada unidad, según sus características, la forma de organizar la firma del CI. Muchos centros están incluyendo un consentimiento específico referente a la situación de pandemia COVID actual como un anexo al CI.
- 7.
En caso de pacientes que hayan tenido enfermedad por COVID-19, tanto la decisión de su cirugía ambulatoria como la petición de pruebas preoperatorias adicionales será consensuada de forma individualizada15.
En la figura 1 se detalla la secuencia para incluir a los pacientes en lista de espera de CMA.
La unidad de cirugía mayor ambulatoria y el quirófano de CMACada unidad, en función de sus características y recursos, debe valorar los espacios y circuitos, desde el punto de vista del mantenimiento de las distancias de seguridad, en todas las fases del proceso2.
Las normas generales de protección de la unidad de CMA se expresan en la tabla 3.
Normas generales de protección en la unidad de CMA
| Normas generales de protección en la unidad de CMA |
|---|
| -Pacientes, acompañantes y personal sanitario deben tener acceso a los dispensadores de solución hidroalcohólica que tienen que estar correctamente señalizados.-Tanto pacientes como acompañantes deben portar mascarilla quirúrgica o FPP2 en función de la legislación vigente en ese momento. No se permitirá el uso de mascarillas de tela.-Se debe establecer la distancia de seguridad de los pacientes antes de su entrada a quirófano, dependiendo de la arquitectura de las instalaciones. Las unidades de recuperación posoperatoria y de adaptación al medio de cada centro deberán estar claramente organizadas para el estricto cumplimiento de las medidas de distanciamiento de seguridad.-Todo el personal de la unidad debe disponer de EPIS, que se utilizarán de forma racional en función del procedimiento quirúrgico o técnica anestésica que se vaya a realizar.-En relación con la limpieza de las instalaciones, se deberán seguir los protocolos de limpieza y desinfección de rutina y se deben desinfectar con mayor frecuencia las zonas de alto tráfico de pacientes y personal. |
CMA: cirugía mayor ambulatoria.
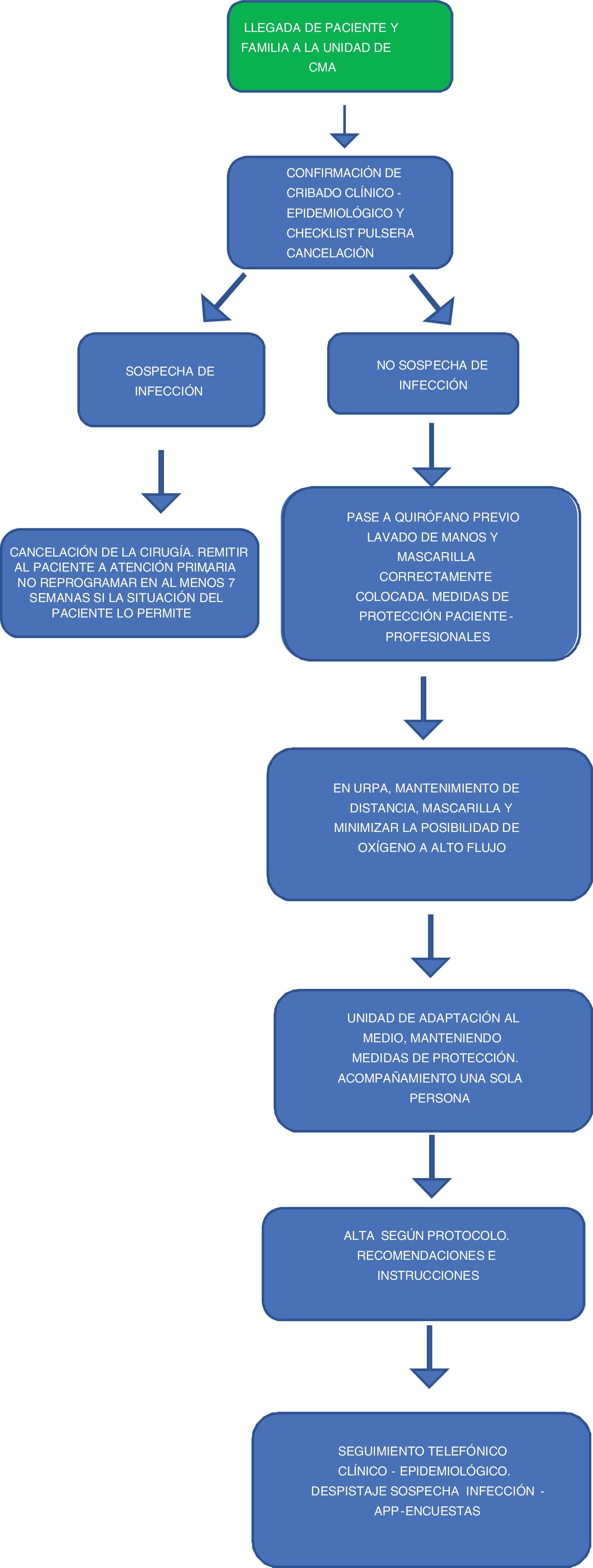
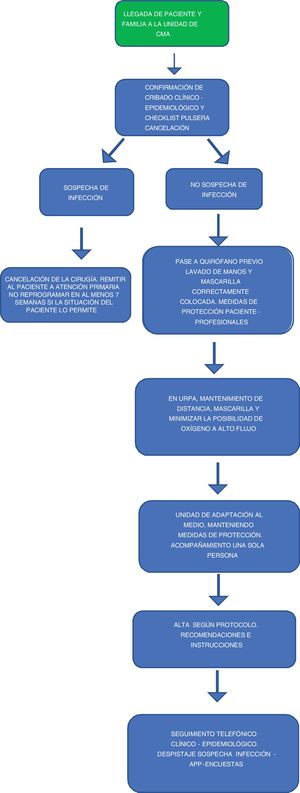
Se deberá confirmar, a la llegada del paciente, que se dispone de la encuesta clínico-epidemiológica en la historia clínica y confirmación del resultado negativo de la PCR, así como la comprobación de la existencia del CI. Se le tomará la temperatura y se le colocará la pulsera identificativa. Algunas sociedades científicas15 aconsejan que se verifique y realice al acompañante la encuesta de cribado clínico-epidemiológico.
Sala de espera de la unidad.
- 1.
Tanto el paciente como la persona que le acompañe deberán mantener una mascarilla quirúrgica durante toda su estancia en el centro.
- 2.
Se recomienda limitar a un solo acompañante y se aconseja que la espera sea realizada fuera de las unidades para evitar, en la medida de lo posible, las aglomeraciones.
- 3.
Las salas de espera de las unidades de CMA deben tener separaciones entre las sillas de 2 m.
- 4.
Sería aconsejable la presencia de pantallas informativas para orientar a los pacientes.
Los objetos personales del paciente deben guardarse en la taquilla o lugar determinado y manipularse solo cuando van a ser utilizados con el fin de dejar las superficies libres para permitir su limpieza e higienización frecuente. El paciente debe informar al personal sanitario si ha habido algún cambio o síntoma relacionado con infección la COVID-19.
Antes de pasar al paciente al quirófano se debe completar una «check-list» por parte de enfermería que verifique los siguientes ítems15:
- •
Que el paciente está correctamente identificado con la pulsera y lleva mascarilla correctamente colocada.
- •
Temperatura del paciente.
- •
Cribado clínico-epidemiológico negativo.
- •
Confirmar resultado PCR (-).
- •
CI firmados (procedimiento y específico COVID-19).
- •
Cumplimiento de las instrucciones preoperatorias (ayuno, etc.).
El quirófano debería de ser específico y exclusivo para la CMA y deben de seguirse las siguientes recomendaciones generales.
- 1.
Se intentará priorizar las técnicas quirúrgicas que no requieran procedimientos anestésicos que manipulen la vía aérea, basándose en los criterios expresados en el apartado de selección de pacientes28,30,32 y en la propuesta del tipo de intervención que se expresaron en la tabla 1.
- 2.
En los procedimientos quirúrgicos o anestésicos susceptibles de generar aerosoles, es necesario utilizar EPIS.
- 3.
En el quirófano se recomiendan una serie de medidas específicas que se expresan en la tabla 4.
Tabla 4.Recomendaciones en el quirófano de CMA
Recomendaciones en el quirófano de CMA -Observar de forma estricta el protocolo y recomendaciones de higiene de manos en la atención sanitaria (5 momentos de la OMS) de cada centro.-En especial, se tendrá cuidado de no usar la ropa del bloque quirúrgico en áreas de consulta y hospitalización, y viceversa.-Usar mascarillas tipo FFP3, FFP2 o N95 (en el caso de que la mascarilla tenga válvula de exhalación, se cubrirá con una de tipo quirúrgico) y protección ocular integral para exploraciones o procedimientos que generen aerosoles. Uso de batas desechables.-Añadir la protección tipo pantalla para las maniobras que pudiesen generar salpicaduras y batas desechables.-Limitar número de personas en quirófano.-Mantener puertas cerradas para que se mantenga la presión positiva, y programar los procedimientos, dejando tiempo suficiente entre ellos para que los aerosoles, si se generan, puedan depositarse y limpiarse posteriormente.-Evitar la administración de oxígeno a altos flujos y si se administra, siempre debajo de la mascarilla quirúrgica, y si es necesario oxígeno, mejor en gafas nasales. CMA: cirugía mayor ambulatoria; OMS: Organización Mundial de la Salud.
Las recomendaciones en la unidad de recuperación postanestésica (URPA) son:
- 1.
El paciente debe continuar en la URPA con la mascarilla y se debe mantener la distancia de seguridad entre los pacientes.
- 2.
Al igual que en el quirófano, se intentará evitar la administración de oxígeno a altos flujos.
- 3.
Las mascarillas con efecto-Venturi deben evitarse, ya que difunden la propagación de las gotas si el paciente tose y favorecen la potencial aerosolización del virus.
- 4.
La URPA, al igual que el quirófano y la unidad de readaptación al medio, debería de ser específica para CMA.
El paciente debe continuar con la mascarilla y se debe mantener la distancia de seguridad entre los pacientes. Se aconseja que el paciente esté preferiblemente solo.
Información a familiaresDebe de definirse un circuito específico de información, para evitar que haya aglomeraciones en las salas de espera. Algunos centros han establecido un sistema de información a tiempo real a través de aplicaciones para dispositivos móviles mediante las cuales los familiares están informados del comienzo, duración y finalización de la intervención quirúrgica en tiempo real. Sería muy deseable, en momentos de oportunidad de mejora como este, que este tipo de dispositivos, así como los de firma electrónica del CI, se generalizasen en todos los hospitales de nuestro país.
En el domicilioSe deberá evaluar el soporte familiar del paciente al alta, que idealmente se habrá considerado en la evaluación preoperatoria.
Se realizará seguimiento habitual del paciente, haciendo especial hincapié en las medidas de distanciamiento social, y notificar cualquier complicación en relación con su proceso o con la aparición de cualquier síntoma relacionado con la COVID-1915,31.
En la figura 2 se explica el circuito del paciente en CMA.
Formación en CMA Y SARS-CoV-2De igual manera que se ha generalizado la formación en la prevención de la infección, no podemos olvidar que los médicos residentes y los estudiantes de pregrado, deben seguir formándose y completando sus rotatorios21. Además, se debe insistir en la formación en el uso de las nuevas tecnologías de la información para hacer efectiva la telemedicina y la teleconsulta20,34,35. Otra herramienta muy útil es el uso de las redes sociales tipo Twitter como medio de discusión y difusión de la evidencia científica36 y que está demostrando cada vez más la importancia de la comunicación global para vencer al virus.
Consideraciones finalesEn estos momentos de pandemia, en los que la cirugía debe continuar, la CMA como ejemplo de calidad y eficiencia asistencial debería de establecerse como el centro de la actividad quirúrgica programada, rediseñando en lo posible los circuitos asistenciales.
La unidad de CMA debe quedar definida claramente en un circuito libre de COVID perfectamente diferenciado, con un equipo específico, en el que los profesionales pudiesen estar repartidos en turnos de trabajo, priorizando la seguridad de pacientes y profesionales, y seleccionando los pacientes y procedimientos mediante el uso de escalas orientativas como las propuestas.
Se debe fomentar «la consulta de acto único» y potenciar las herramientas de la telemedicina, sin olvidarnos de la formación y de la gran oportunidad que tenemos con el desarrollo de las nuevas tecnologías de la comunicación.
Coordinador del grupo de trabajo:
Salvador Morales Conde, Hospital Universitario Virgen del Rocío, Sevilla
Miembros del grupo de trabajo:
Estíbaliz Álvarez Peña, Hospital Universitario La Paz, Madrid.
Mario Álvarez Gallego, Hospital Universitario La Paz, Madrid.
José Manuel Aranda Narváez, Hospital regional Universitario, Málaga.
Josep María Badia, Hospital General de Granollers, Barcelona.
José María Balibrea, Hospital Clinic, Barcelona.
Sandra García Botella, Hospital Clínico San Carlos, Madrid.
Xavier Guiro, Hospital Parc Taulí, Barcelona.
Eloy Espín Basany, Hospital Vall d́Hebron, Barcelona.
Esteban Martín Antona, Hospital Clínico San Carlos, Madrid.
Elena Martín Pérez, Hospital Universitario de la Princesa, Madrid.
Sagrario Martínez Cortijo, Hospital de Talavera de la Reina, Toledo.
Isabel Pascual Miguelañez, Hospital Universitario La Paz, Madrid.
Lola Pérez Díaz, Hospital Gregorio Marañón, Madrid.
José Luis Ramos Rodríguez, Hospital Universitario de Getafe, Madrid.
Inés Rubio Pérez, Hospital Universitario La Paz, Madrid.
Raquel Sánchez Santos, Complejo Hospitalario de Vigo, Vigo.