Valorar los resultados de la dilatación percutánea transparietohepática de las estenosis biliares benignas durante un período de 5 años.
DiseñoEstudio retrospectivo para evaluar la técnica, las complicaciones y los resultados clínicos, analíticos y radiológicos.
PacientesSe recogieron datos de 13 pacientes diagnosticados de estenosis biliar benigna que se trataron mediante dilatación percutánea en nuestro centro entre los años 2002–2006. Se excluyó a los pacientes diagnosticados de enfermedad maligna y a aquellos pacientes a los que se les colocó una prótesis. Siete de los pacientes han sido receptores de trasplante hepático. Un paciente había recibido dilatación endoscópica en 2 ocasiones con persistencia de la estenosis.
ResultadosSe comprobó mejoría clínica y radiológica en el 60% de los casos y analítica en el 69% de los casos (el 61% de normalización). El 30% de los casos presentó reestenosis, de los que el 50% fueron subsidiarios de rescate mediante redilatación. Las complicaciones que se presentaron (30,7%) se resolvieron de forma conservadora. No se observaron diferencias significativas entre el grupo de trasplante y el grupo sin trasplante.
ConclusionesLa dilatación de las estenosis benignas de la vía biliar por vía transparietohepática es una técnica bastante segura, tiene una alta tasa de resolución a medio plazo y permite evitar la cirugía en más de un 75% de los pacientes. Los resultados deben confirmarse en muestras mayores.
To assess the results of percutaneous transparieto-hepatic dilation of benign biliary stenosis achieved over a period of 5 years.
DesignA retrospective study to assess the technique, complications and the clinical, analytical and radiology results.
PatientsData was gathered on 13 patients diagnosed in our Hospital between the years 2002 and 2006 with benign biliary stenosis and who had been treated using percutaneous dilation. Patients diagnosed with malignant disease and those who had a prosthesis were excluded. Seven of the patients had received a liver transplant. One patient had an endoscopic dilation on two occasions, with the stenosis persisting.
ResultsA clinical and radiological improvement was observed in 60% of the cases, and an analytical improvement in 69% (61% normal). Re-stenosis occurred in 30% of the cases, of which 50% were rescue support using re-dilation. The complications presented (30.7%) were resolved conservatively. No significant differences were observed between the transplanted and the non-transplanted groups.
ConclusionsTransparieto-hepatic dilation of benign biliary stenosis is a fairly safe technique and has a high rate of resolution in the medium term, and avoids the use of surgery in 75% of patients. The results need to be confirmed in larger samples.
La estenosis biliar benigna supone aproximadamente el 25% de todas las estenosis biliares1. Actualmente la tasa de estenosis posquirúrgica se sitúa en torno al 0,2–0,7%2,3, aunque algunos grupos señalan que puede ascender hasta el 2,8%4. En el caso del trasplante hepático la incidencia alcanza el 13%5.
El objetivo del tratamiento de la estenosis biliar es evitar los síntomas derivados de la obstrucción biliar y sus complicaciones: colangitis y cirrosis biliar1.
El tratamiento quirúrgico fue tradicionalmente el tratamiento de elección6, pero se asocia a una morbilidad significativa y con unos resultados a largo plazo variables. El tratamiento endoscópico, con o sin colocación de prótesis, se presenta como una opción no invasiva, mejor tolerada, con resultados similares y menor morbilidad1.
El abordaje por vía transparietohepática bajo control radiológico y la dilatación con balón de alta presión consiguen buenos resultados a corto y a medio plazo y son aplicables también en aquellos casos en los que la vía endoscópica no resulta factible y con una morbilidad significativamente menor que el abordaje quirúrgico7.
El objetivo del estudio ha sido analizar la evolución de estos pacientes a corto plazo y valorar las complicaciones de la técnica así como los resultados a medio plazo.
MétodoPresentamos la experiencia de nuestro centro. Se recogieron de manera retrospectiva los datos de los pacientes diagnosticados de estenosis biliar benigna que recibieron dilatación biliar con balón por vía transparietohepática entre los años 2002–2006 (tabla 1). Se excluyó del estudio a los pacientes con estenosis de origen maligno y a aquellos a los que se les colocó prótesis en el mismo momento de la dilatación biliar. También se excluyó a un paciente que falleció a las 24h de la dilatación en el contexto de un fallo multiorgánico secundario a la sepsis biliar asociada ya establecido en el momento que se realizó el procedimiento.
Pacientes y resultados
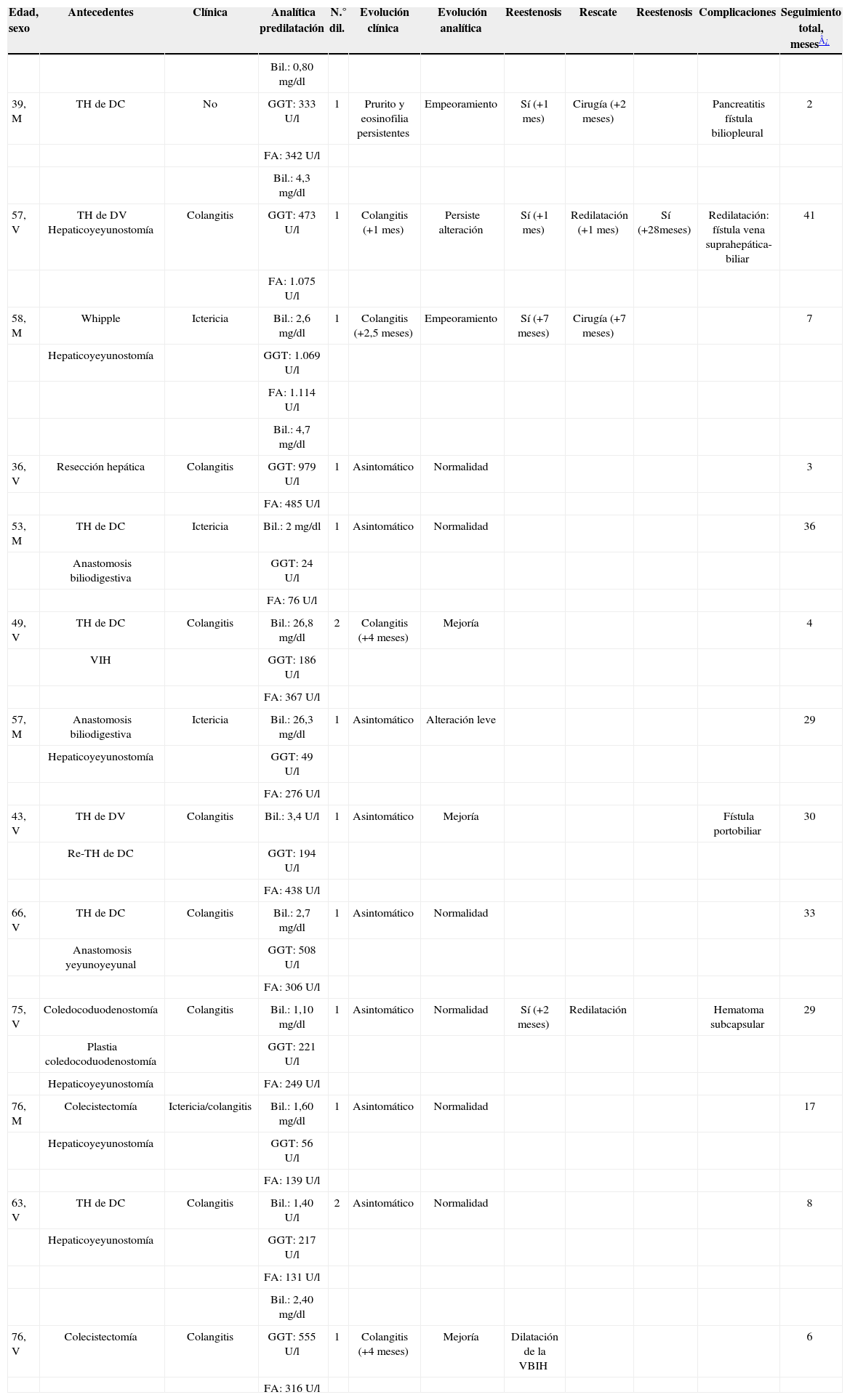
| Edad, sexo | Antecedentes | Clínica | Analítica predilatación | N.° dil. | Evolución clínica | Evolución analítica | Reestenosis | Rescate | Reestenosis | Complicaciones | Seguimiento total, meses¿ |
| Bil.: 0,80mg/dl | |||||||||||
| 39, M | TH de DC | No | GGT: 333U/l | 1 | Prurito y eosinofilia persistentes | Empeoramiento | Sí (+1 mes) | Cirugía (+2 meses) | Pancreatitis fístula biliopleural | 2 | |
| FA: 342U/l | |||||||||||
| Bil.: 4,3mg/dl | |||||||||||
| 57, V | TH de DV Hepaticoyeyunostomía | Colangitis | GGT: 473U/l | 1 | Colangitis (+1 mes) | Persiste alteración | Sí (+1 mes) | Redilatación (+1 mes) | Sí (+28meses) | Redilatación: fístula vena suprahepática-biliar | 41 |
| FA: 1.075U/l | |||||||||||
| 58, M | Whipple | Ictericia | Bil.: 2,6mg/dl | 1 | Colangitis (+2,5 meses) | Empeoramiento | Sí (+7 meses) | Cirugía (+7 meses) | 7 | ||
| Hepaticoyeyunostomía | GGT: 1.069U/l | ||||||||||
| FA: 1.114U/l | |||||||||||
| Bil.: 4,7mg/dl | |||||||||||
| 36, V | Resección hepática | Colangitis | GGT: 979U/l | 1 | Asintomático | Normalidad | 3 | ||||
| FA: 485U/l | |||||||||||
| 53, M | TH de DC | Ictericia | Bil.: 2mg/dl | 1 | Asintomático | Normalidad | 36 | ||||
| Anastomosis biliodigestiva | GGT: 24U/l | ||||||||||
| FA: 76U/l | |||||||||||
| 49, V | TH de DC | Colangitis | Bil.: 26,8mg/dl | 2 | Colangitis (+4 meses) | Mejoría | 4 | ||||
| VIH | GGT: 186U/l | ||||||||||
| FA: 367U/l | |||||||||||
| 57, M | Anastomosis biliodigestiva | Ictericia | Bil.: 26,3mg/dl | 1 | Asintomático | Alteración leve | 29 | ||||
| Hepaticoyeyunostomía | GGT: 49U/l | ||||||||||
| FA: 276U/l | |||||||||||
| 43, V | TH de DV | Colangitis | Bil.: 3,4U/l | 1 | Asintomático | Mejoría | Fístula portobiliar | 30 | |||
| Re-TH de DC | GGT: 194U/l | ||||||||||
| FA: 438U/l | |||||||||||
| 66, V | TH de DC | Colangitis | Bil.: 2,7mg/dl | 1 | Asintomático | Normalidad | 33 | ||||
| Anastomosis yeyunoyeyunal | GGT: 508U/l | ||||||||||
| FA: 306U/l | |||||||||||
| 75, V | Coledocoduodenostomía | Colangitis | Bil.: 1,10mg/dl | 1 | Asintomático | Normalidad | Sí (+2 meses) | Redilatación | Hematoma subcapsular | 29 | |
| Plastia coledocoduodenostomía | GGT: 221U/l | ||||||||||
| Hepaticoyeyunostomía | FA: 249U/l | ||||||||||
| 76, M | Colecistectomía | Ictericia/colangitis | Bil.: 1,60mg/dl | 1 | Asintomático | Normalidad | 17 | ||||
| Hepaticoyeyunostomía | GGT: 56U/l | ||||||||||
| FA: 139U/l | |||||||||||
| 63, V | TH de DC | Colangitis | Bil.: 1,40U/l | 2 | Asintomático | Normalidad | 8 | ||||
| Hepaticoyeyunostomía | GGT: 217U/l | ||||||||||
| FA: 131U/l | |||||||||||
| Bil.: 2,40mg/dl | |||||||||||
| 76, V | Colecistectomía | Colangitis | GGT: 555U/l | 1 | Colangitis (+4 meses) | Mejoría | Dilatación de la VBIH | 6 | |||
| FA: 316U/l |
DC: donante cadáver; DV: donante vivo; M: mujer; N.° dil.: número de dilataciones; TH: trasplante hepático; V: varón; VBIH: vía biliar intrahepática; VIH: virus de la inmunodeficiencia humana.
Se realizó seguimiento en nuestro centro con un período medio de 19 meses (3–41), incluyendo los datos clínicos, los controles analíticos habituales, las pruebas radiológicas complementarias y el tratamiento realizado en aquellos casos que presentaron reestenosis.
El análisis estadístico se realizó mediante el programa SPSS 12.0 para Windows. Las variables cuantitativas se definieron por medianas. La comparación de variables discretas se realizó mediante el método de Chi-cuadrado y la diferencia de medias mediante el método de t de Student (Mann-Whitney para variables no normales). Se consideraron estadísticamente significativos los valores de p<0,05.
ResultadosTrece pacientes recibieron dilatación con balón por vía colangiográfica transparietohepática, con una proporción de 8 varones y 5 mujeres y edades comprendidas entre los 36–76 años (media de 57,5). Todos ellos presentaban antecedentes de cirugía hepatobiliar.
Siete pacientes (54%) habían recibido un trasplante hepático. Cinco de ellos de donante cadáver y 2 de donante vivo, uno de estos recibió retrasplante de donante cadáver. Tres de los pacientes trasplantados habían recibido una o más reintervenciones a causa de estenosis o fístula biliar. Además, en otro paciente se había realizado previamente dilatación por vía endoscópica en 2 ocasiones sin resultado.
Entre los pacientes no trasplantados, 4 recibieron hepaticoyeyunostomía (3 de ellos por estenosis de anastomosis biliodigestiva previa) y 2 presentaron estenosis después de resección hepática y colecistectomía, respectivamente.
La clínica de presentación de la estenosis biliar (tabla 1) fue fundamentalmente colangitis (9 casos), seguida de ictericia (4 casos) y alteración analítica asintomática (un caso). Once pacientes presentaban un patrón de colestasis persistente previa a la dilatación. El diagnóstico confirmativo se realizó mediante colangiorresonancia (8 casos), colangiografía transparietohepática (2 casos) y TAC (2 casos).
Se realizó dilatación con balón de angioplastia de alta presión con volúmenes de entre 4–8×20–40mm (fig. 1). Se dejó en todos ellos un catéter transparietohepático para colangiografía de control a las 2 semanas. En 11 casos una sola dilatación fue suficiente y otros 2 casos precisaron una nueva sesión en este control para conseguir la dilatación inicial.
De los 12 pacientes sintomáticos tratados, 8 (66,6%) permanecieron asintomáticos con seguimiento medio de 23 meses y 4 (33,3%) presentaron colangitis en los primeros 6 meses. El único caso asintomático empeoró inmediatamente tras la dilatación y presentó prurito y eosinofilia persistente.
Seis pacientes (46%) alcanzaron la normalidad analítica en los primeros 2 meses y 2 más (15,4%) en lo meses sucesivos. Un caso (7,7%) mantuvo una discreta alteración en el perfil hepático y 2 casos (15,4%) presentaron una alteración analítica significativa. Un paciente (7,7%) experimentó empeoramiento persistente en los primeros días.
Se comprobó reestenosis radiográfica en 4 casos (31%) entre los meses 1–7 de seguimiento, 2 de estos fueron subsidiarios de rescate con redilatación, de los que uno presentó reestenosis a los 28 meses y el otro no presentó más datos patológicos. Los otros 2 pacientes se trataron de forma quirúrgica.
Cuatro pacientes (31%) presentaron complicaciones. Uno de ellos presentó pancreatitis aguda leve, colangitis aguda y fístula biliopleural, otro paciente presentó hemorragia por posible fístula portobiliar, un tercer paciente presentó hematoma subcapsular derecho post-CPTH y un cuarto paciente presentó fístula entre la vena suprahepática y la vía biliar, que se trató con embolización. Todos ellos se resolvieron de forma conservadora.
No se observaron diferencias significativas entre el grupo de pacientes receptores de trasplante hepático y los pacientes de otra etiología, ni en la presentación de clínica, ni en la tasa de reestenosis, ni en la aparición de complicaciones.
DiscusiónEl desarrollo de la endoscopia y la radiología intervencionista ofrecen la posibilidad de manejar las distintas complicaciones derivadas de la cirugía del tracto biliar, como son la fístula biliar, la estenosis biliar y la aparición de biliomas, con una alta tasa de éxito8. Además, supone una menor agresión para el paciente, que en ocasiones se puede encontrar inmunodeprimido (como es el caso de paciente trasplantado) o séptico.
La vía transparietohepática permite el acceso biliar en pacientes en los que a causa de anastomosis digestivas la endoscopia no resulta factible o bien en aquellos casos en los que el tratamiento endoscópico no ha tenido éxito.
La dilatación percutánea ha demostrado buenos resultados a corto y medio plazo en el tratamiento de la estenosis biliar benigna, y es especialmente útil en aquellos casos en que el tratamiento endoscópico no es aplicable (anastomosis biliodigestivas) o no hubiese obtenido buenos resultados. Algunas estenosis altas o complejas son más manejables mediante dilatación transparietohepática, y un abordaje percutáneo aséptico puede ser preferible al endoscópico en pacientes inmunodeprimidos, como receptores trasplantados7.
La dilatación transparietohepática de la estenosis biliar simple ha demostrado una tasa de éxito del 67–90%9–12, mayor aun que el tratamiento endoscópico. Los resultados son mejores en estenosis después de lesión biliar que en aquellos casos de estenosis de anastomosis. En casos secundarios a trasplante hepático se han obtenido peores resultados con tasas de éxito del 27%13,14.
En nuestra experiencia hemos comprobado mejoría clínica y radiológica en aproximadamente el 61% de los casos y analítica en el 69% de los casos (el 61% de normalización).
El 30% de los casos presentó reestenosis: la mayoría se presentaron de manera precoz, en el primer mes y todas en los primeros 7 meses posdilatación. De los casos de reestenosis, el 50% fueron subsidiarios de rescate mediante redilatación con buen resultado a medio plazo.
En nuestro grupo no se observaron diferencias significativas entre pacientes trasplantados o estenosis por otras causas.
Se han descrito tasas de morbilidad de hasta el 54%15, aunque publicaciones más recientes se acercan a cifras del 25%9,16,17, y dependen en gran medida de la experiencia del equipo terapéutico de radiología intervencionista. Las complicaciones más frecuentes incluyen la punción pleural y la fístula biliopleural, la fístula biliar o la rotura renal, la perforación intestinal o la lesión vascular (arteria hepática y vena porta).
La tasa de complicaciones en nuestro grupo es próxima a la publicada en la literatura médica1,5,7; todos los casos se resolvieron mediante tratamiento conservador y no causaron secuelas.
A pesar de que la muestra presentada es pequeña y el tiempo de seguimiento limitado, los resultados obtenidos en nuestro centro permiten considerar este procedimiento seguro y efectivo para el tratamiento de las estenosis biliares.
ConclusiónLa dilatación de las estenosis benignas de la vía biliar por vía transparietohepática tiene una alta tasa de resolución a medio plazo y permite obviar la cirugía en más de un 75% de los pacientes.