El objetivo de este trabajo es valorar si los resultados del cierre de ileostomía en asa en términos de morbimortalidad y estancia hospitalaria se ven influidos por el tipo de anastomosis y de sutura empleada.
MétodoSe ha revisado el grupo de pacientes intervenidos por cierre de ileostomía en asa, y se ha realizado un análisis retrospectivo de cohortes comparando la morbimortalidad y estancia hospitalaria en función del tipo de anastomosis (TT o LL) y del tipo de sutura (manual/mecánica).
ResultadosDesde enero del 2003 a noviembre del 2011 se han analizado 167 procedimientos de reconstrucción del tránsito en ileostomía en asa. La distribución por grupos fue: tipo de anastomosis (TT 95; LL 72) y tipo de sutura (manual 105; mecánica 62). En el 76% de la población observada la enfermedad de base fue de origen oncológico. La mortalidad ha sido de un caso. El análisis de morbilidad estratificado por tipo de complicaciones no mostró diferencias significativas entre los grupos en cuanto a complicaciones locales (TT 7,4%; LL 8,3%; manual 6,7%; mecánica 9,7%), generales (TT 9,5%; LL 16,7%; manual 6,7%; mecánica 6,5%) y quirúrgicas (TT 15,8%; LL 19,4%; manual 17,1%; mecánica 17,7%), ni en el índice de reintervención (TT 6,3%; LL 6,9%; manual 6,7%; mecánica 6,5%) ni estancia hospitalaria expresada en días (TT 7,8; LL 8; manual 8,6; mecánica 6,7).
ConclusionesLa reconstrucción del tránsito intestinal en las ileostomías en asa puede realizarse independientemente del tipo de anastomosis y de sutura empleadas, con la misma tasa de morbimortalidad y estancia hospitalaria.
The objective of this study is to assess whether the results of loop ileostomy closure in terms of morbidity and hospital stay are influenced by the type of anastomosis and suture used.
MethodAll patients who underwent loop ileostomy closure were reviewed. A retrospective cohort study comparing morbidity and hospital stay according to the type of anastomosis (TT/LL) and the type of suture (hand sewn/mechanical) was performed.
ResultsFrom January 2003 to November 2011 a total of 167 loop ileostomy closures were analized. The groups were: type of anastomosis (TT 95/LL 72) and type of suture (manual 105/stapled 62). In 76% of the observed population the underlying disease was cancer. Mortality occurred in one case. The stratified morbidity analysis by type of complications showed no significant differences between the groups in terms of local (7.4% TT, LL 8.3%, 6.7% hand sewn, stapled 9.7%), general (TT 9.5%, 16.7% LL, hand sewn 6.7%, 6.5% stapled) and surgical (TT 15.8%, 19.4% LL, hand sewn 17.1%, 17.7% stapled) complications, nor in the rate of reoperations (TT 6.3%, 6.9% LL, hand sewn 6.7%, 6.5% stapled) and hospital stay in days (TT 7.8, 8 LL, hand sewn 8.6, stapled 6.7)
ConclusionsClosure of loop ileostomy can be performed regardless of the type of suture or anastomosis used, with the same rate of morbidity and hospital stay.
Entre las alternativas de derivación transitoria del contenido intestinal se encuentra la ileostomía en asa. Sus múltiples ventajas, como son la realización sencilla1,2, la menor tasa de morbilidad3 comparada con las colostomías4–6 y el mejor nivel de calidad de vida7,8, la perfilan como una opción quirúrgica de elección frente a la colostomía lateral para dicho propósito.
El cierre de ileostomía es una intervención sencilla con una tasa de complicaciones relativamente elevada, entre las que se encuentran el íleo postoperatorio, la obstrucción intestinal mecánica, la dehiscencia de anastomosis y la infección del espacio quirúrgico4,8. Sin olvidar que un porcentaje no despreciable, que puede variar entre un 7 y un 30% según las series9, se acompañan de eventración.
La eclosión de la sutura mecánica para confeccionar anastomosis ha supuesto un beneficio tanto para el paciente como para el cirujano, en términos de morbimortalidad, permitiendo la realización de anastomosis muy bajas con gran seguridad y comodidad. Esta situación, así como el uso de la radioterapia neoadyuvante en el tratamiento del cáncer de recto, ha supuesto un incremento en el número de ileostomías derivativas que se realizan en nuestros hospitales. Asimismo, las suturas mecánicas han visto incrementadas sus aplicaciones, siendo aplicadas también, entre otras, en el cierre de la ileostomía en asa.
En nuestra unidad se observó un incremento significativo de uso de suturas mecánicas en el cierre de ileostomías en asa, sobre todo a partir del año 2009, coincidiendo con la llegada a la unidad de cirujanos más jóvenes. Este incremento, junto al aumento del coste que comporta, nos llevó a plantear si realmente el tipo de anastomosis y de sutura empleados comportaban beneficios para el paciente que justificaran su uso en esta intervención.
El objetivo de este trabajo es valorar si los resultados del cierre de ileostomía en asa en términos de morbimortalidad y estancia hospitalaria se ven influidos por el tipo de anastomosis y de sutura empleados.
MétodoSe trata de un estudio retrospectivo, unicéntrico comparativo de cohortes. Se ha incluido a los pacientes intervenidos por cierre de ileostomía en asa desde enero de 2003 hasta diciembre de 2011. La inclusión es independiente de la intervención primaria. A todos ellos se les practicó un estudio preoperatorio según el protocolo del hospital, así como un enema opaco y endoscopia transanal para descartar fugas anastomóticas o estenosis que contraindicaran el cierre del estoma.
Se han analizado 2 variables principales como son el tipo de anastomosis (TA) y tipo de sutura empleado (TS), que conforman 2 grupos de estudio independientes. El grupo TA incluye 2 subgrupos: anastomosis término-terminales (TATT) y latero-laterales (TALL). El grupo TS incluye también 2 subgrupos: sutura manual (TSMAN) y sutura mecánica (TSMEC), realizándose esta última con 3 cargas de GIA (75mm,3,0×3,85mm, Ethicon Endo-Surgery™).
Se ha analizado la homogeneidad de los 2 grupos antes de su revisión, estableciendo y comparando unos criterios de igualdad, como son la edad, el sexo, y la clasificación de la Asociación Americana de Anestesistas (clasificación ASA).
Los parámetros analizados son la mortalidad operatoria (durante los 30 primeros días de la intervención), la morbimortalidad y la hospitalización, que se ha calculado como la diferencia entre la fecha de alta y la de intervención.
El análisis de la morbilidad se ha llevado a cabo reuniendo las complicaciones en 3 grupos: complicaciones locales (hematoma, seroma), generales (cardiovasculares, nefrourinarias, respiratorias, vasculares y digestivas) y de tipo quirúrgico. Estas últimas se han definido como: dehiscencia de anastomosis (cualquier evidencia clínica o radiológica de fuga de contraste o de aire perianastomótico), sangrado de la anastomosis (aparición de rectorragia con o sin inestabilidad hemodinámica, junto a la necesidad de practicar una angio-TAC, independientemente del resultado), íleo paralítico (parálisis intestinal más allá del 5.° día del postoperatorio) y por último el índice de reintervención (como las reintervenciones realizadas durante los 30 primeros días del postoperatorio).
Todos los pacientes fueron analizados según el principio de intención de tratar. Las variables cualitativas se han presentado en forma de frecuencias absolutas y relativas y su cálculo se ha realizado mediante el test de chi cuadrado con la corrección de Yates. Las variables cuantitativas se presentan como media y desviación típica, y su cálculo se ha realizado mediante la t de Student y la U de Mann-Whitney. Se ha considerado una p significativa aquella menor de 0,05.
ResultadosCaracterísticas de los pacientesDe los 172 pacientes intervenidos, 5 fueron excluidos por presentar una eventración de toda la laparotomía previa, que se reparó simultáneamente al cierre del estoma.
El grupo final de estudio fue de 167, de los cuales, 105 (62,8%) fueron varones y 62 (37,1%), mujeres. La media de edad fue de 60,1 años. En 126 (76%) pacientes fue oncológica la enfermedad de base. En 28 (16%) lo fue la enfermedad inflamatoria intestinal y en 19 (8%), otros procesos benignos.
En el análisis del tipo de anastomosis (TA), a 95 (56,8%) se les practicó una anastomosis TATT y a 72 (43,1%) una anastomosis TALL, y en cuanto al tipo de sutura empleado (TS), se les practicó una TSMAN a 105 (62,8%) pacientes y una TSMEC a 62 (37,1%) pacientes.
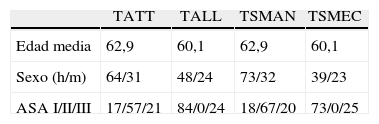
No se encontraron diferencias significativas en cuanto a los criterios de homogeneidad establecidos entre los grupos creados, considerándolas, por lo tanto, agrupaciones comparables (tabla 1).
Criterios de igualdad
| TATT | TALL | TSMAN | TSMEC | |
| Edad media | 62,9 | 60,1 | 62,9 | 60,1 |
| Sexo (h/m) | 64/31 | 48/24 | 73/32 | 39/23 |
| ASA I/II/III | 17/57/21 | 84/0/24 | 18/67/20 | 73/0/25 |
TALL: tipo de anastomosis latero-lateral; TATT: tipo de anastomosis término-terminal; TSMAN: tipo de sutura manual; TSMEC: tipo de sutura mecánica.
El intervalo de tiempo entre la creación del estoma y el cierre del mismo fue de 1-12 meses con una media de 6 meses.
En el análisis de la mortalidad, un paciente (1,6%) de 81 años, oncológico y ASA III, portador de una anastomosis TALL mecánica murió en el postoperatorio inmediato, de forma secundaria a deshiscencia de sutura, peritonitis y empeoramiento de su insuficiencia renal.
Como hallazgo operatorio, la eventración se ha encontrado en el 21,7% de los pacientes intervenidos.
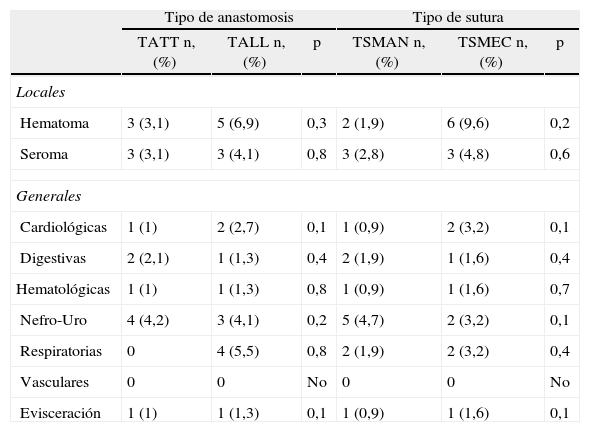
La complicación local más frecuente ha sido el seroma y el hematoma. Si bien se observa un incrememento en el porcentaje de hematomas en los pacientes con anastomosis TALL y suturas mecánicas. La complicación general más frecuente ha sido la nefrourológica (infección urinaria, retención aguda de orina) en ambos grupos. Se ha observado un incremento de complicaciones de tipo respiratorio en los pacientes con anastomosis TALL, y suturas mecánicas, sin encontrar diferencias significativas entre los 2 grupos (tabla 2).
Complicaciones locales y generales
| Tipo de anastomosis | Tipo de sutura | |||||
| TATT n, (%) | TALL n, (%) | p | TSMAN n, (%) | TSMEC n, (%) | p | |
| Locales | ||||||
| Hematoma | 3 (3,1) | 5 (6,9) | 0,3 | 2 (1,9) | 6 (9,6) | 0,2 |
| Seroma | 3 (3,1) | 3 (4,1) | 0,8 | 3 (2,8) | 3 (4,8) | 0,6 |
| Generales | ||||||
| Cardiológicas | 1 (1) | 2 (2,7) | 0,1 | 1 (0,9) | 2 (3,2) | 0,1 |
| Digestivas | 2 (2,1) | 1 (1,3) | 0,4 | 2 (1,9) | 1 (1,6) | 0,4 |
| Hematológicas | 1 (1) | 1 (1,3) | 0,8 | 1 (0,9) | 1 (1,6) | 0,7 |
| Nefro-Uro | 4 (4,2) | 3 (4,1) | 0,2 | 5 (4,7) | 2 (3,2) | 0,1 |
| Respiratorias | 0 | 4 (5,5) | 0,8 | 2 (1,9) | 2 (3,2) | 0,4 |
| Vasculares | 0 | 0 | No | 0 | 0 | No |
| Evisceración | 1 (1) | 1 (1,3) | 0,1 | 1 (0,9) | 1 (1,6) | 0,1 |
TALL: tipo de anastomosis latero-lateral; TATT: tipo de anastomosis término-terminal; TSMAN: tipo de sutura manual; TSMEC: tipo de sutura mecánica.
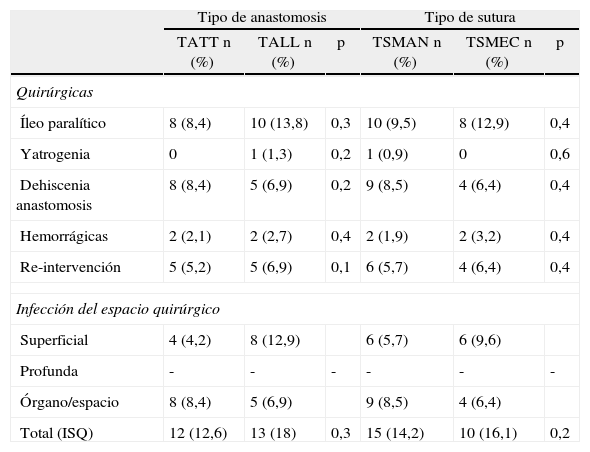
En el análisis de las complicaciones quirúrgicas, la más frecuente ha sido el íleo paralítico, seguida de la dehiscencia anastomótica y de la hemorragia de la anastomosis. El índice de reintervención se sitúa en entre el 5,2 y el 6,9%, sin obtener diferencias significativas entre los 2 grupos. La causa más frecuente de reintervención ha sido la fuga anastomótica y la formación de abscesos abdominales no tributarios de punción.
En el análisis de la infección del espacio quirúrgico, se ha observado un incremento de la infección superficial en los pacientes portadores de anastomosis TALL y suturas mecánicas, así como un incremento de la infección órgano-espacio, en los pacientes intervenidos con anastomosis TATT y TAMAN. Sin embargo, no se han observado diferencias significativas, situándose esta alrededor del 15% en ambos grupos (tabla 3). En cuanto a la hospitalización, no se hallaron diferencias significativas en la estancia media de los grupos, con una hospitalización mediana de 5 días.
Complicaciones quirúrgicas
| Tipo de anastomosis | Tipo de sutura | |||||
| TATT n (%) | TALL n (%) | p | TSMAN n (%) | TSMEC n (%) | p | |
| Quirúrgicas | ||||||
| Íleo paralítico | 8 (8,4) | 10 (13,8) | 0,3 | 10 (9,5) | 8 (12,9) | 0,4 |
| Yatrogenia | 0 | 1 (1,3) | 0,2 | 1 (0,9) | 0 | 0,6 |
| Dehiscenia anastomosis | 8 (8,4) | 5 (6,9) | 0,2 | 9 (8,5) | 4 (6,4) | 0,4 |
| Hemorrágicas | 2 (2,1) | 2 (2,7) | 0,4 | 2 (1,9) | 2 (3,2) | 0,4 |
| Re-intervención | 5 (5,2) | 5 (6,9) | 0,1 | 6 (5,7) | 4 (6,4) | 0,4 |
| Infección del espacio quirúrgico | ||||||
| Superficial | 4 (4,2) | 8 (12,9) | 6 (5,7) | 6 (9,6) | ||
| Profunda | - | - | - | - | - | - |
| Órgano/espacio | 8 (8,4) | 5 (6,9) | 9 (8,5) | 4 (6,4) | ||
| Total (ISQ) | 12 (12,6) | 13 (18) | 0,3 | 15 (14,2) | 10 (16,1) | 0,2 |
TALL: tipo de anastomosis latero-lateral; TATT: tipo de anastomosis término-terminal; TSMAN: tipo de sutura manual; TSMEC: tipo de sutura mecánica.
Los estudios publicados asocian el cierre de la ileostomía a índices de morbilidad con un rango de entre un 9,3 y un 45,9% 10-15 y una mortalidad entre un 1,7 y un 6,4%16,17. Las series publicadas estudian pocos pacientes con un seguimiento de la morbimortalidad asociada inferior a los 30 días del postoperatorio.
En nuestra revisión, con un número de casos adecuado, se observa un índice de morbilidad semejante a los publicados por otros autores, aunque nos llama la atención el elevado porcentaje de hernia periostomal encontrado (21%) que, aun estando dentro del rango de lo publicado (del 9 al 51%)18-21, nos hace plantear la necesidad de revisar el índice de eventración postoperatoria a medio y largo plazo tras el cierre de ileostomía, ya que en todos los casos se ha practicado un cierre simple de la pared abdominal.
La mortalidad coincide con la mayoría de las series revisadas, que la sitúan entre el 0 y el 4%16,22-24.
En ninguna de las variables analizadas de morbilidad se observaron diferencias significativas, ni en cuanto al tipo de sutura, ni en la anastomosis utilizada.
Uno de los aspectos que podría favorecer el uso de suturas mecánicas es la creencia de que las anastomosis TALL crean una luz intestinal de mayor calibre, lo que favorecería la disminución de íleo postoperatorio25,26 y una menor incidencia de dehiscencias de sutura27. Sin embargo, en nuestra serie, coincidiendo con otros autores28,29, no hemos encontrado diferencias en función de la técnica empleada, ni en la frecuencia de dehiscencia de la anastomosis, ni en el de aparición de íleo postoperatorio.
La hospitalización presenta una mediana de 5 días. En este aspecto tampoco parece influir ni el TA realizado ni la técnica de sutura empleada.
Aun siendo el cierre de una ileostomía una intervención técnicamente sencilla creemos que no se puede plantear su realización como cirugía mayor ambulatoria, tal y como se ha propuesto en algunos estudios, a tenor de la tasa de complicaciones observadas por los diferentes autores30,31. Una razón es la existencia de un porcentaje de dehiscencia de sutura nada desdeñable de entre un 8,5 y un 6,4% en nuestra serie, además de un importante número de pacientes con náuseas, vómitos e íleo postoperatorio que podrían conducir a un elevado número de reingresos.
Aunque está recomendado efectuar el cierre de la ileostomía en un plazo inferior a las 8,5 semanas32, en nuestra serie se ha realizado de forma más tardía, probablemente por el alto índice de pacientes oncológicos14 (76%). Estos requieren, en su mayoría, la administración de quimioterapia tras la cirugía inicial, por lo que el cierre de la ileostomía se retrasa. Otras causas importantes del retraso son debidas a complicaciones derivadas de la mayor tasa de infección del espacio quirúrgico durante la cirugía del tumor primario6,7,13, así como a las dificultades tanto admistrativas como estructurales para asignar quirófano una vez completados todos los estudios preoperatorios. Probablemente se debería poner más énfasis en la promoción del cierre precoz en algunos pacientes, tal y como proponen algunos autores33–36.
En cuanto a las limitaciones del estudio, hay que reconocer que se trata de un estudio de cohortes y que tiene un seguimiento corto, por lo que no se puede evaluar el índice de complicaciones tardías, como son las estenosis de anastomosis y la eventración poscierre. Si bien la suboclusión podría relacionarse con el TA, la eventración vendría más relacionada con el tipo de cierre de pared abdominal, aunque se haya realizado de manera similar en todos los grupos. Otra limitación es la no realización de un estudio económico, teniendo en cuenta que un procedimiento de cierre de ileostomía lateral con sutura mecánica en nuestras manos precisa de un aparato y, como mínimo, de 3 cargas (2 de 75mm y una de 45mm), lo que encarece el procedimiento en aproximadamente 1.000 euros por paciente operado.
En resumen, los resultados de este trabajo no han demostrado diferencias en cuanto a morbimortalidad ni a días de hospitalización dependientes del TA o TS practicados en el cierre de ileostomía lateral. Basados en estos resultados proponemos la utilización de sutura manual independientemente del TA como rutina, ya que el uso de material de sutura mecánica no ha mostrado superioridad y probablemente encarece el procedimiento.
Conflicto de interesesLos autores firmantes no tienen conflicto de intereses en este artículo.
Este estudio fue presentado en la XVI Reunión Nacional de la Fundación de la Asociación Española de Coloproctología en Sevilla, 9-11 de mayo del 2012.