Introducción
Clásicamente, los síndromes compartimentales han sido descritos en las extremidades, como consecuencia de fracturas, síndrome de aplastamiento o fenómenos de isquemia-reperfusión.
El tratamiento de estos síndromes es urgente y requiere la descompresión de la extremidad afecta. Actualmente, reconocer que en el abdomen puede haber un síndrome compartimental con graves repercusiones tanto locales como sistémicas está suscitando un gran interés.
Muchas situaciones clínicas se acompañan de aumento de la presión intraabdominal, entre ellas, el traumatismo abdominal, la distensión de asas intestinales secundaria a íleo mecánico o paralítico y los procesos sépticos intraabdominales con o sin formación de abscesos1. La mayor parte de la literatura actual ha estudiado los aumentos de la presión intraabdominal (PIA) en el paciente politraumatizado; sin embargo, no debemos olvidar que otras situaciones clínicas, especialmente aquellas de suma gravedad en el paciente quirúrgico crítico, como las hemorragias masivas, la cirugía por pancreatitis aguda grave, las peritonitis postoperatorias, etc., pueden cursar con aumentos de la PIA que, si no se los reconoce y trata a tiempo, desembocan en un síndrome compartimental abdominal (SCA), caracterizado por altas cifras de presión abdominal más insuficiencia de un órgano o disfunción multiorgánica antes normales2. Este SCA desarrollará un síndrome de respuesta inflamatoria sistémica que puede progresar hacia fracaso multiorgánico.
El concepto "cirugía descompresiva " como tratamiento quirúrgico de la hipertensión abdominal en el paciente traumático ha ido aumentando progresivamente su aceptación en la última década1; sin embargo, la indicación de descompresión abdominal en los pacientes con otras afecciones, básicamente procesos sépticos intraabdominales, es escasa y poco conocida; nuestro grupo cree que controlar la PIA, reconocer la hipertensión abdominal y la cirugía descompresiva son actualmente nuevos parámetros que tener en cuenta en el manejo de los pacientes quirúrgicos críticos.
Hipótesis
Los pacientes quirúrgicos críticos con PIA altas presentan un mayor índice de complicaciones y mortalidad.
La cirugía descompresiva abdominal disminuye la mortalidad esperada en los pacientes quirúrgicos críticos, sépticos y traumáticos afectos de hipertensión abdominal.
Objetivos
Establecer la relación entre PIA, complicaciones y mortalidad. Evaluar la morbilidad y la mortalidad tras cirugía descompresiva.
Pacientes y método
Éste es un estudio prospectivo, longitudinal y analítico, diseñado en dos fases. En la primera (1997-1999) se estudió a 17 pacientes ingresados en la unidad de cuidados intensivos e intervenidos de cirugía abdominal o intervenidos de cirugía abdominal durante su estancia en dicha unidad. Los pacientes precisaron ingreso por inestabilidad hemodinámica o insuficiencia respiratoria o control postoperatorio los pacientes de alto riesgo.
La media (intervalo) de edad fue 66 (39-78) años. Se incluyó en el estudio a 10 varones y 7 mujeres.
Se registró cada 6 h: presión arterial (PA), frecuencia cardíaca (FC), presión arterial media, presión venosa central, presión media de la arteria pulmonar, presión capilar pulmonar, presión pico de vía aérea y presión positiva espiratoria final.
Se registró cada 12 h: gasto cardíaco, índice cardíaco, volumen sistólico, cociente presión arterial de oxígeno/ fracción inspirada de oxígeno (PaO2/FiO2) y pH arterial.
Se registró cada 24 h: presión parcial de oxígeno (pO2) venosa mixta, creatinina, hemoglobina, índice de transporte de oxígeno e índice de consumo de oxígeno.
La PIA y la diuresis se registraron cada 6 h; la PIA se determinó mediante transductor conectado a la sonda vesical según técnica de Kron3.
El índice APACHE-II fue calculado al ingreso del paciente en la unidad de cuidados intensivos.
Se registró la aparición de complicaciones: fallo multiorgánico, síndrome de distrés respiratorio del adulto, síndrome de respuesta inflamatoria sistémica y bacteriemia. Se anotaron los días de ventilación mecánica, la estancia hospitalaria y la de la unidad de cuidados intensivos, así como la necesidad de reintervención y la mortalidad.
En la segunda fase (1999-2005), se ha analizado a 47 pacientes de 65 (48-78) años de edad, 6 por traumatismo abdominal (cirugía del control de daños) y 41 por peritonitis postoperatorias. La cirugía descompresiva se indicó a los 6 pacientes traumáticos como parte de la cirugía del control de daños.
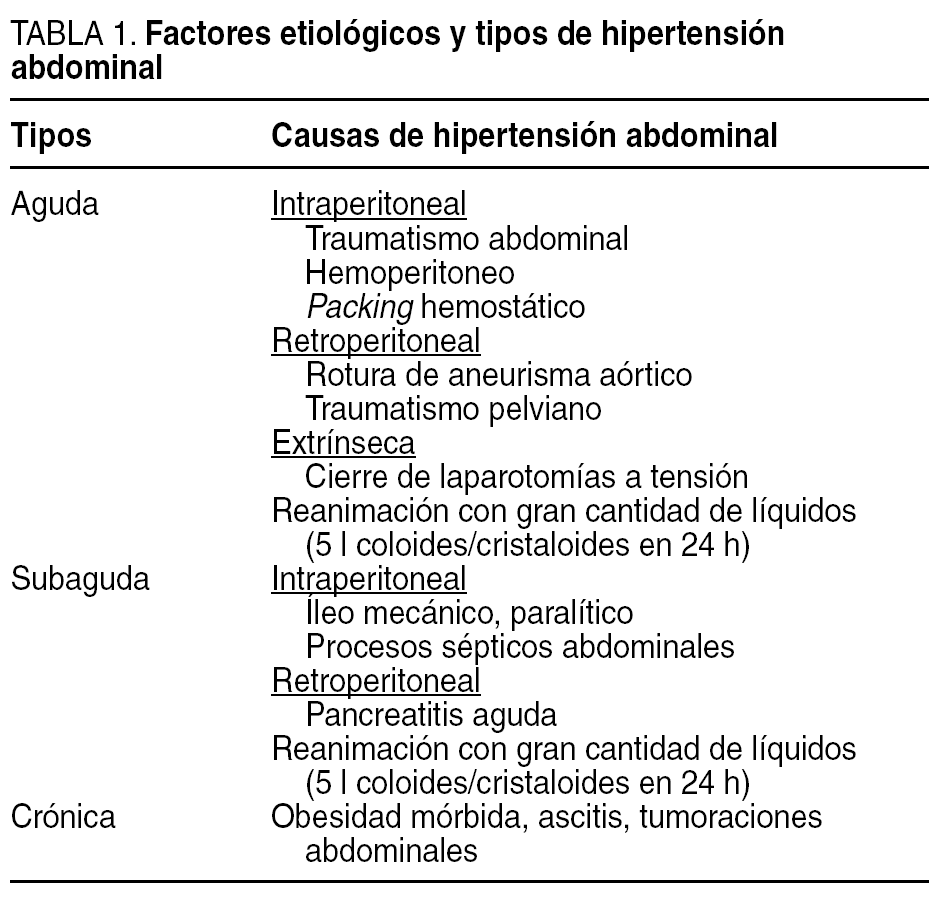
En los pacientes sépticos (41), la cirugía descompresiva se indicó como parte de una reintervención por peritonitis postoperatoria, siempre y cuando fueran pacientes con factores etiológicos (tabla 1) y factores que predisponen (tabla 2)2,4 a hipertensión abdominal y SCA, además de presentar presiones intrabdominales ≥ 12 mmHg durante 24 h.
En 6 (14,6%) pacientes sépticos, la cirugía descompresiva se indicó sólo por la aparición de PIA ≥ 20 mmHg más el fallo de un órgano o disfunción multiorgánica que no existía previamente (SCA)2.
En los pacientes traumáticos sometidos a descompresión, se empleó la técnica de vacuum pack, tal como fue descrita por Brock et al5 en 1995.
En los pacientes sépticos se utilizó una malla de politetrafluoroetileno (PTFE) fijada a los bordes aponeuróticos mediante una sutura continua irreabsorbible (monofilamento).
El registro de las constantes fue idéntico al de la primera fase. Antes de la cirugía descompresiva se calculó el APACHE-II. Se registraron las complicaciones de la técnica y la mortalidad.
Análisis estadístico
Los datos del estudio se introdujeron en una base de datos en formato protegido para evitar entradas anómalas o fuera de rango (Access 2.0) y se transfirieron a SPSS 7.5.1 para su análisis estadístico.
Los resultados se presentan como media e intervalo de confianza (IC) del 95% para las variables continuas y como proporción e IC del 95% en las discretas.
Para la comparación de las medias de variables cuantitativas entre grupos, se utilizó el test de la t de Student si la muestra sigue una distribución normal. En caso contrario (varianzas desiguales y/o distribución no normal), se utilizó el test no paramétrico de la U de Mann-Whitney. Para estudiar la relación entre variables cuantitativas entre sí, se utilizó la regresión lineal para calcular el coeficiente de correlación de Pearson. Para el estudio de las variables cualitativas se utilizaron las tablas de contingencia utilizando la prueba de la x2. Para valorar la discriminación del modelo, se ha utilizado la curva ROC (receiver operating characteristics). Se aceptó como estadísticamente significativos los valores de p < 0,05 para un contraste de dos colas.
Resultados
Primera fase
Registramos las siguientes complicaciones: 2 casos de síndrome de distrés respiratorio del adulto, 3 casos de síndrome de respuesta inflamatoria sistémica, 3 bacteriemias, 2 reintervenciones y 6 fallos multiorgánicos en un total de 9 pacientes. Se produjeron 7 muertes.
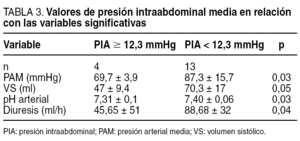
La PIA media de los 9 pacientes complicados fue de 12,3 ± 1,7 mmHg (IC del 95%, 10,7-13,9), mientras que la de los pacientes no complicados fue de 7,9 ± 3,2 mmHg (IC del 95%, 4,7-11,1; p = 0,004).
Las PIA media de los 7 pacientes que murieron fue de 12,4 ± 2 mmHg (IC del 95%, 10,2-14,7), frente a 8,7 ± 3,3 mmHg (IC del 95%, 5,9-11,5) de los pacientes que sobrevivieron (p ≤ 0,03).
Puesto que en nuestro estudio la PIA que diferenciaba a los pacientes complicados de los no complicados fue de 12,3 mmHg, separamos en dos grupos a todos los pacientes estudiados, pacientes con PIA alta (≥ 12,3 mmHg) ypacientes con PIA baja (< 12,3 mmHg).
La PA media, el volumen sistólico, el pH arterial y la diuresis fueron significativamente mejores en los pacientes con PIA bajas (tabla 3).
El análisis de regresión halló una relación significativa entre la máxima presión pico de la vía aérea y las PIA medias de cada paciente, así como también entre éstas y el APACHE-II (tabla 4).
El APACHE-II medio de la serie fue de 16,9 ± 6,27 (IC del 95%, 13,1-20,7), a lo que corresponde una mortalidad esperada del 25%; la mortalidad real fue del 41% (7 pacientes).
Segunda fase
Hay diferencias significativas entre la PA media, la presión venosa central, la presión pico de la vía aérea, la diuresis y la PIA media, determinadas antes y después de la descompresión (tabla 5).
El cierre definitivo del abdomen se realizó a los 3 (2-4) días en los pacientes traumáticos y a los 22 (10-40) días en los pacientes sépticos. En éstos realizamos un cierre progresivo mediante recortes de la malla por su línea media, que permiten aproximar los bordes aponeuróticos hasta conseguir retirarla definitivamente; posteriormente y mediante puntos "fiadores", se acercan los bordes de la herida. En nuestra experiencia se precisaron 3,4 (2-4) recortes de la malla antes de poder retirarla y proceder al cierre; 12 pacientes precisaron 2 mallas de PTFE antes del cierre definitivo.
Entre las complicaciones destacamos una fístula intestinal cuyo control requirió nueva cirugía.
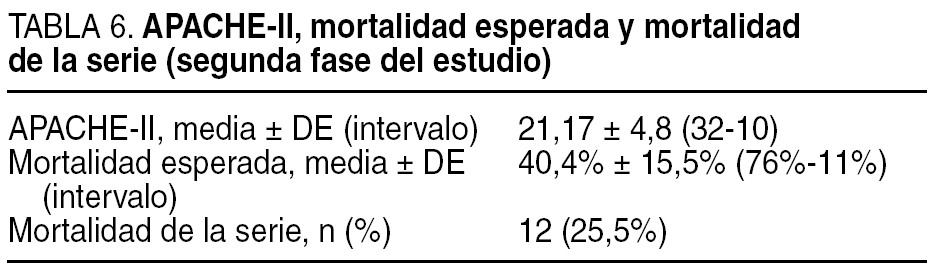
La mortalidad (tabla 6) fue de 12 (25,5%) pacientes. El APACHE-II medio registrado antes de la cirugía fue de 21,17 ± 4,8 (IC del 95%, 19,6-22,8), a lo que corresponde una mortalidad esperada del 40,4%. La diferencia entre la mortalidad observada (25,5%) y la esperada (40,4%) es significativa (p = 0,02).
Discusión
Actualmente conocemos con exactitud las alteraciones fisiopatológicas que acontecen como consecuencia de la elevación de la PIA; estas consecuencias se centran básicamente en alteraciones cardiovasculares, respiratorias, renales, del flujo esplácnico6-7 y, en general, como Sugerman et al8 indican, "los efectos de la hipertensión abdominal se extienden desde la cabeza hasta los pies y afectan a cada uno de los órganos comprendidos entre ellos".
Nuestros resultados indican que los aumentos de la presión abdominal se acompañan de severas alteraciones fisiopatológicas respiratorias, cardiovasculares y renales (tablas 3 y 4); por lo tanto, es evidente que los pacientes con presiones altas tendrán un peor pronóstico y mayor número de complicaciones que aquellos con presiones normales, en quienes no aparecerán alteraciones fisiopatológicas destacables.
Las presiones abdominales medias que separan a nuestros enfermos complicados (12,3 mmHg) de aquellos con cursos clínicos satisfactorios son bajas si se las compara con las obtenidas por otros autores, que consideran que los efectos deletéreos de la PIA se iniciarían a partir de cifras de presión más altas. Básicamente, son estudios experimentales9 o clínicos10 realizados en pacientes politraumatizados, en los que la instauración de la hiperpresión abdominal se realiza de una forma brusca, en minutos u horas (hipertensión abdominal aguda) (tabla 1). La mayor parte de nuestros pacientes son quirúrgicos críticos y básicamente sépticos; aquí la instauración de una PIA no tan elevada pero mantenida durante días (hipertensión abdominal subaguda) (tabla 1) acabará desencadenando todos los efectos perniciosos de presiones más altas. Con frecuencia se trata de pacientes graves sometidos a reanimación con gran cantidad de líquidos por alguna razón: shock hipovolémico, séptico, frecuentemente hipoalbuminémicos, lo que condiciona la aparición de un masivo aumento del volumen extracelular, con edema retroperitoneal y visceral y, por tanto, hipertensión abdominal, que si no se reconoce y se trata, acabará desarrollando un SCA.
El reconocimiento de que existen distintos tipos de hipertensión abdominal y que éstos responden a distintas etiologías ha aclarado considerablemente la discordancia en lo publicado respecto a partir de qué cifras de PIA se puede considerarla capaz de producir alteraciones fisiopatológicas2. Además, la definición de una serie de factores que predisponen a la hipertensión abdominal (tabla 2) también ha contribuido a reconocer qué valores de PIA antes considerados bajos, en pacientes con factores de predisposición, pueden contribuir a desarrollar todos los efectos fisiopatológicos que acontecen con presiones más altas2.
Por otra parte, otros autores que trabajan con pacientes similares a los nuestros4,11 han hallado cifras de PIA, muy cercanas a las obtenidas por nosotros, a partir de las cuales se desarrolla un mayor número de complicaciones y mortalidad.
Uno de nuestros datos, la estrecha relación de la presión pico de la vía aérea y las cifras de PIA (tabla 4), confirma el estudio de McNelis et al12, que demuestra que este parámetro y el balance de líquidos son dos variables independientes que pueden ser útiles para predecir el desarrollo de un síndrome compartimental en los pacientes quirúrgicos no traumáticos.
La significativa relación entre un factor pronóstico de gravedad universalmente aceptado, como es el APACHE-II, y las PIA de nuestros pacientes (tabla 4) confirma nuestra hipótesis inicial. Los pacientes con APACHE-II más graves, pacientes con peor pronóstico, se acompañaron de presiones abdominales más altas a lo largo del estudio, lo que confirma el ominoso pronóstico de una presión abdominal permanentemente elevada.
Actualmente la sepsis intraabdominal postoperatoria y la cirugía del traumatismo (cirugía del control de daños) comparten un mismo enfoque táctico quirúrgico: reparación de la lesión, drenaje y exteriorización, valorando el abdomen abierto para evitar la hipertensión abdominal y el síndrome compartimental.
Disminuir la hipertensión abdominal y evitar el desarrollo del síndrome compartimental deben ser uno de los objetivos del tratamiento de estos pacientes. Se ha descrito la descompresión mediante13 sonda nasogástrica, procinéticos, diuréticos, ultrafiltración, etc.; si estas maniobras no consiguen una disminución de la PIA, debe plantearse la descompresión quirúrgica.
La cirugía descompresiva, el abdomen abierto, forma parte indiscutible de la cirugía de control de daños en los pacientes politraumatizados14. Los cirujanos conocen desde hace más de un siglo los catastróficos efectos de la hiperpresión abdominal en los pacientes con infecciones intraabdominales15, pero muy pocos se han decidido a practicar cirugía descompresiva en este tipo de enfermos. Incluso aquellos que reconocieron en parte el problema y acuñaron el término relaparotomía programada como parte del tratamiento de los pacientes con graves infecciones intraabdominales olvidaron los efectos adversos de la presión abdominal elevada y cerraban el abdomen con suturas de retención16,17.
Tras la cirugía descompresiva practicada a nuestros pacientes, se ha observado una mejora de los parámetros estudiados (tabla 5). Sin embargo, somos conscientes de que ésta puede estar sesgada por la propia naturaleza de la intervención realizada, puesto que con frecuencia hemos indicado la descompresión como un acto quirúrgico más, añadido a una de las reintervenciones que nuestros pacientes precisaron, y es evidente que el drenaje, por ejemplo, de un absceso abdominal, la solución a una dehiscencia de sutura, pueden por sí mismos explicar la mejoría de las variables estudiadas. Nuestro criterio ha sido descomprimir a estos pacientes sépticos, con factores etiológicos (tabla 1) y factores de predisposición (tabla 2)2,4 al desarrollo de hipertensión abdominal y SCA, antes de que éste se instaurara, puesto que la descompresión temprana o profiláctica se asocia con una mayor posibilidad de revertir las alteraciones fisiopatológicas que acompañan a los aumentos de PIA6. Tal como Wittmann18 aconseja, estos pacientes peritoníticos con edema peritoneal y visceral y dificultad de cierre de la pared abdominal deben ser considerados tributarios de "relaparotomías programadas" y técnicas de abdomen abierto, antes de que, con el intento de cierre, perpetuemos una hipertensión abdominal elevada y la posibilidad de un SCA establecido.
En la segunda fase de nuestro estudio y empleando estos criterios, hemos conseguido disminuir de forma significativa (tabla 6) la tasa de mortalidad esperable según el APACHE-II de nuestros pacientes. Aún más, al APACHE-II de los pacientes estudiados en la primera fase del estudio, corresponde una mortalidad menor que la obtenida. ¿La cirugía descompresiva habría ayudado a tratar a estos pacientes?
En cuanto a la técnica quirúrgica, podemos señalar que el abdomen abierto se ha visto gravado con una alta incidencia de complicaciones, básicamente por la aparición de fístulas intestinales. Nuestra técnica consiste en un cierre definitivo diferido, mediante una malla protésica que evita las adherencias y disminuye esta complicación, que fue sólo de un caso en nuestra serie.
Creemos que controlar la presión intraabdominal, la profilaxis, reconocer la hipertensión abdominal y la cirugía descompresiva constituyen nuevos parámetros y nuevos conceptos que tener en cuenta en el tratamiento de los pacientes quirúrgicos críticos.
Correspondencia: Dr. S. Navarro Soto.
Servicio de Cirugía General y Digestiva. Consorci Sanitari Parc Taulí. Institut Universitari Parc Taulí. Universitat Autònoma de Barcelona.
Parc Taulí, s/n. 08208 Sabadell. (Barcelona). España.
Manuscrito recibido el 26-3-2007 y aceptado el 18-4-2007.