Las úlceras de las extremidades inferiores pueden afectar al 3% de la población, el 90% de éstas son de etiología venosa y, aunque pueden llegar a ser incapacitantes y suponer una importante carga económica por su cronicidad, generalmente siguen un curso benigno.
La degeneración neoplásica de una úlcera venosa es una entidad rara —ocurre en el 0,34% de éstas— y generalmente la producen carcinomas espinocelulares, mientras que los sarcomas representan menos del 5%. El histiocitoma fibroso maligno (HFM) es un tumor raro, cuya presentación sobre una úlcera varicosa es excepcional —sólo se han descrito 3 casos— por lo que su publicación tiene interés. Presentamos un caso tratado en nuestro servicio1–5.
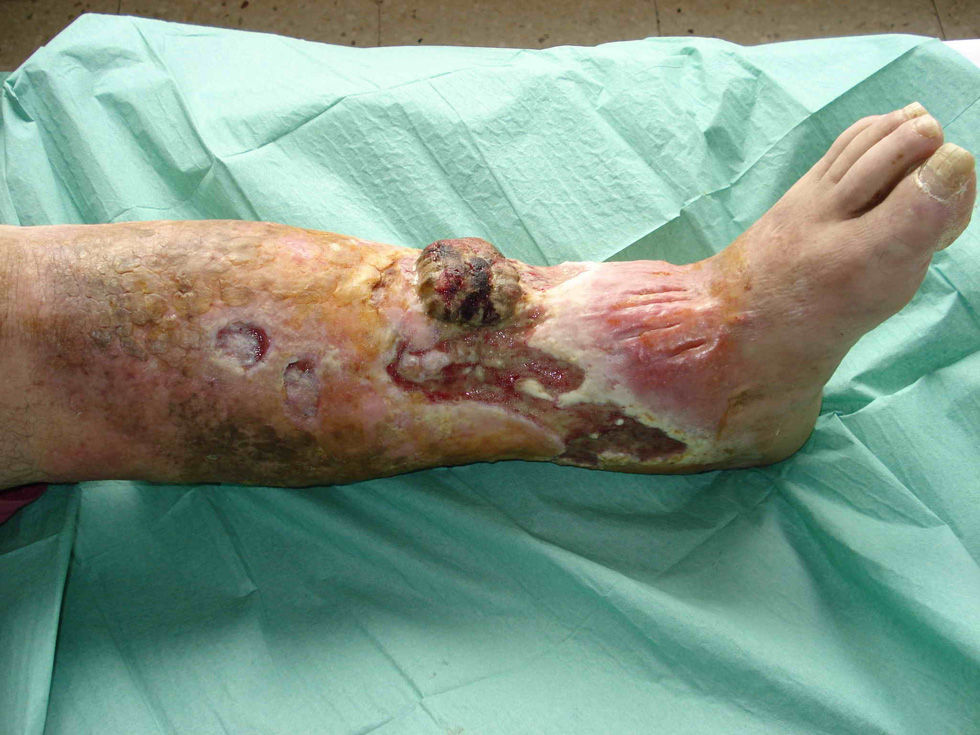
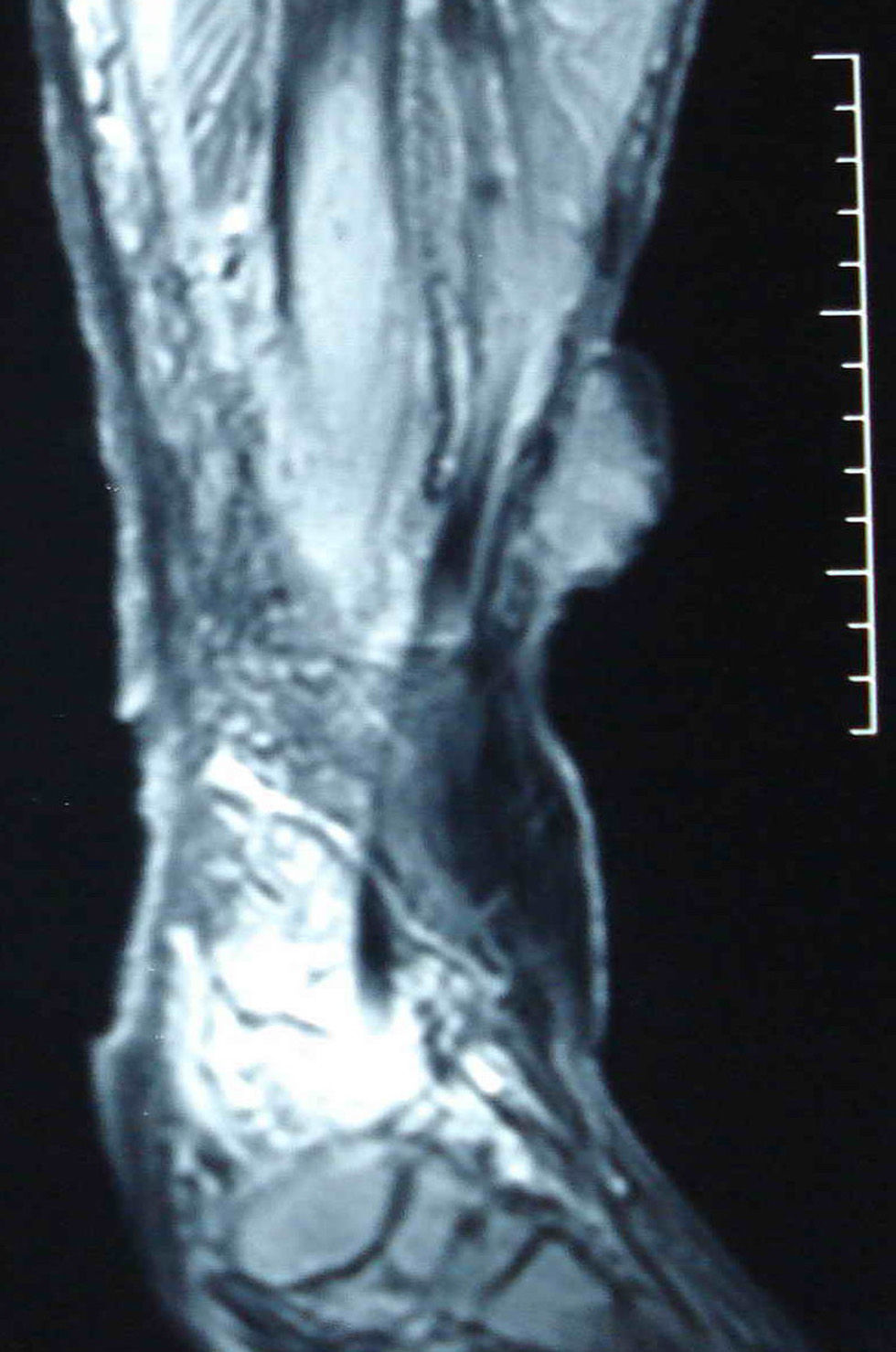
Se trata de un varón de 72 años, sin antecedentes personales de interés salvo un síndrome postrombótico desde hacía 30 años tras un traumatismo, con una úlcera venosa de 8 años de evolución; el paciente fue remitido a nuestra consulta por empeoramiento de ésta en los últimos meses. A la exploración presentaba una úlcera extensa en la cara anterointerna infragenicular de la extremidad inferior izquierda, con una excrecencia sobre su superficie de unos 10cm de diámetro (fig. 1). Con la sospecha de degeneración neoplásica de la úlcera, se le realizó un estudio radiográfico en el que se descartó la afectación ósea, así como un estudio con resonancia nuclear magnética en el que se observó que la masa estaba confinada en los planos superficiales, sin traspasar la fascia muscular, y también se descartó la presencia de adenopatías metastásicas locorregionales (fig. 2). Se decidió entonces realizar la exéresis de la neoformación, intentando dejar márgenes amplios libres de enfermedad así como la fascia muscular por debajo de la masa. Se remitió la pieza para un estudio anatomopatológico, en el que se observó la presencia de células fusiformes con alto índice mitótico, positivas para actina, vimentina y CD68, y se diagnosticó de HFM subtipo pleomórfico. Además, la presencia del marcador Ki-67 positivo en más del 20% de las células indicaba una gran agresividad de éste. Se envió entonces al paciente al Servicio de Oncología, donde no se realizó ningún tratamiento adyuvante. A los 3 meses presentó recidiva de la neoformación, con hemorragias de repetición y anemización importante, así como importante afectación tisular que hacían inviable la extremidad, por lo que se decidió realizar amputación supracondílea de ésta.
Los sarcomas son neoplasias malignas de origen mesenquimal y representan el 1% de las neoplasias en el adulto; el HFM es el más frecuente —representa entre el 11 y el 22% de éstos— seguido del liposarcoma. Puede aparecer en cualquier localización, aunque es más frecuente en las extremidades y en el retroperitoneo6.
Son tumores agresivos, lo que quizás explique por qué pasaron pocos años desde la aparición de la úlcera hasta su degeneración en nuestro caso. Sólo 2/3 de los pacientes que los padecen siguen vivos a los 5 años y las metástasis más frecuentes, aparte de las ganglionares locorregionales, son las pulmonares. Tienen también una alta tasa de recidiva —ocurre hasta en 1/3 pacientes, como en nuestro caso— sobre todo si ha habido recidivas previas o si los márgenes quirúrgicos están afectados7,8.
El pronóstico de estos pacientes va a depender sobre todo del grado del tumor, de la extensión, de la edad —peor a más edad— y de si hay márgenes quirúrgicos con enfermedad. El tratamiento es la exéresis amplia, dejando márgenes libres de tumor de al menos 1cm. En nuestro caso para conseguirlo incluimos la fascia muscular, ya que estos tumores generalmente no la traspasan. La radioterapia, aunque es útil en general para el tratamiento de los sarcomas, no ha demostrado claramente utilidad en el HFM. La amputación de la extremidad se reserva para tumores muy extensos o en casos de recidiva. Con estos tratamientos se puede llegar a conseguir tasas de curación del 90%, sobre todo si se realizan precozmente7–9. Por lo tanto, es importante realizar un diagnóstico precoz en este tipo de tumores debido a que son muy agresivos y sobre todo a que son potencialmente curables.
Trabajo presentado como panel científico en el XVI Congreso del Capítulo Español de Flebología dentro del LIV Congreso de la Sociedad Española de Angiología y Cirugía Vascular celebrado en Barcelona del 29 al 31 de mayo de 2008.