El objetivo de este estudio es conocer la historia natural de los pacientes sometidos a una amputación infracondílea (AIC) y comparar su evolución a lo largo de 2 décadas, así como los factores predictores de supervivencia, protetización, y amputación contralateral.
MétodosEstudio retrospectivo de 209 pacientes consecutivos (edad media 72,9 años, varones 67,9%) sometidos a AIC a lo largo de 2 periodos: 1996-2005 y 2006-2015. Se valoró mediante análisis de supervivencia la protetización, el riesgo de amputación contralateral y la supervivencia, así como sus factores predictores.
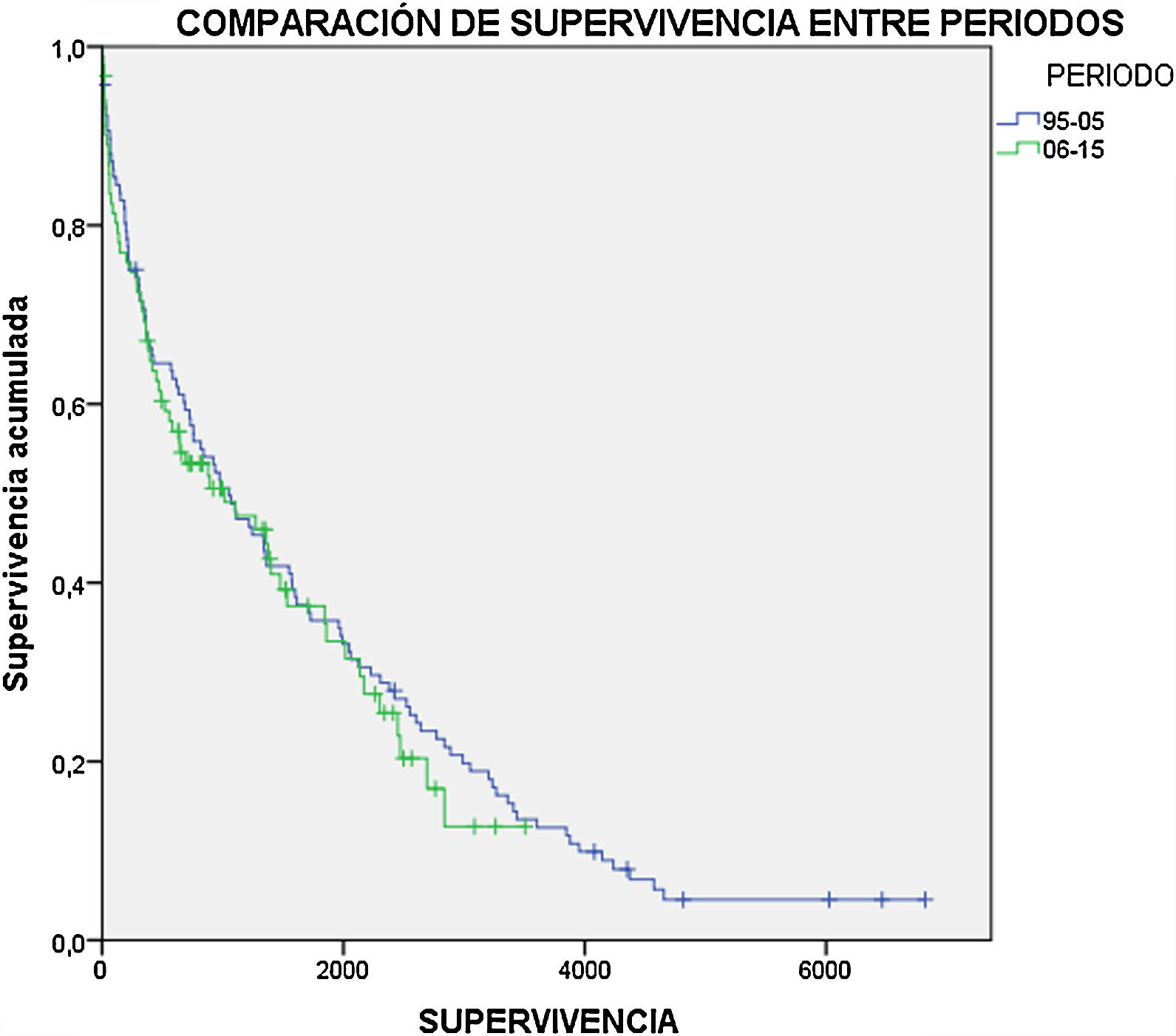
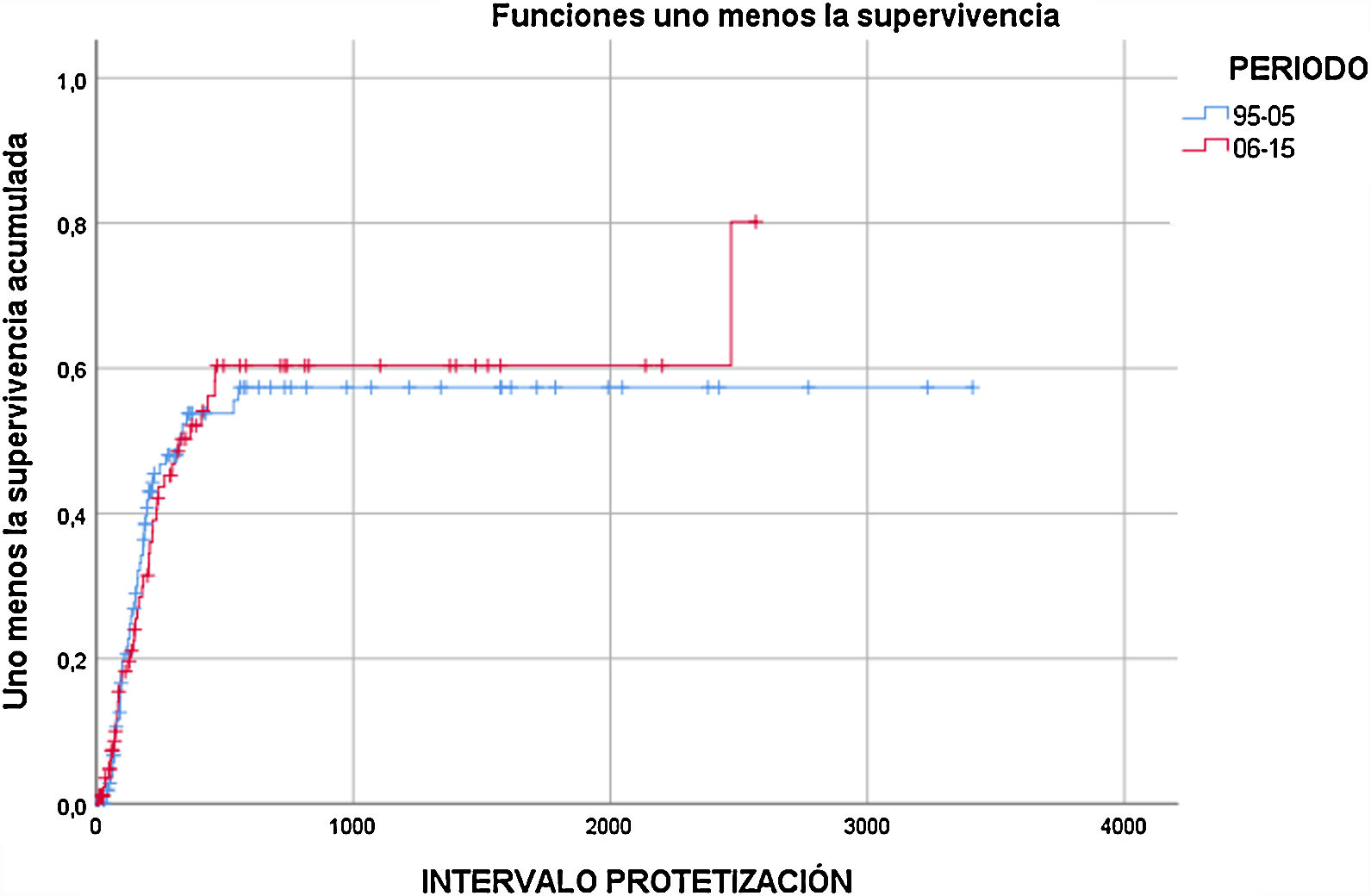
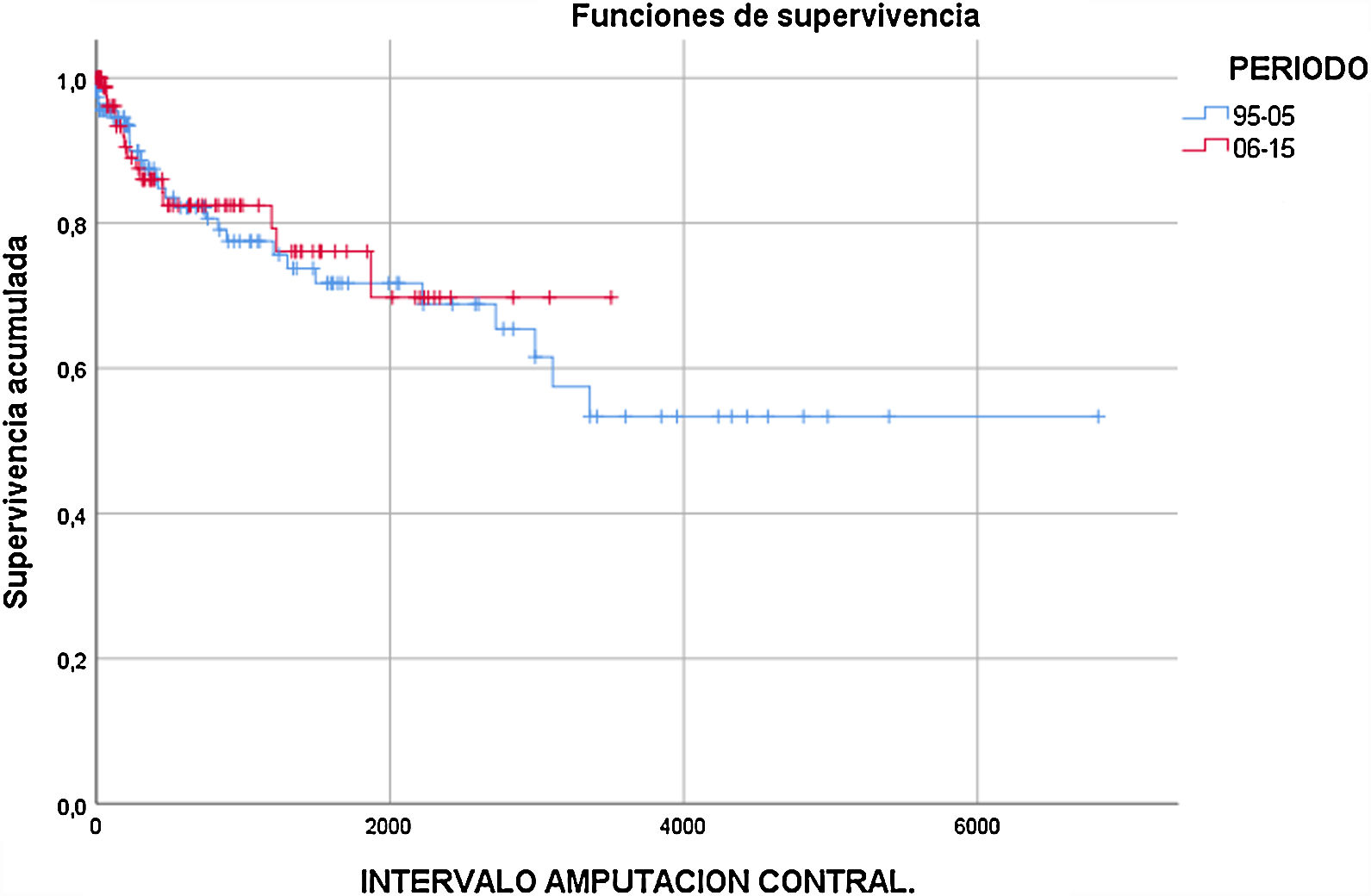
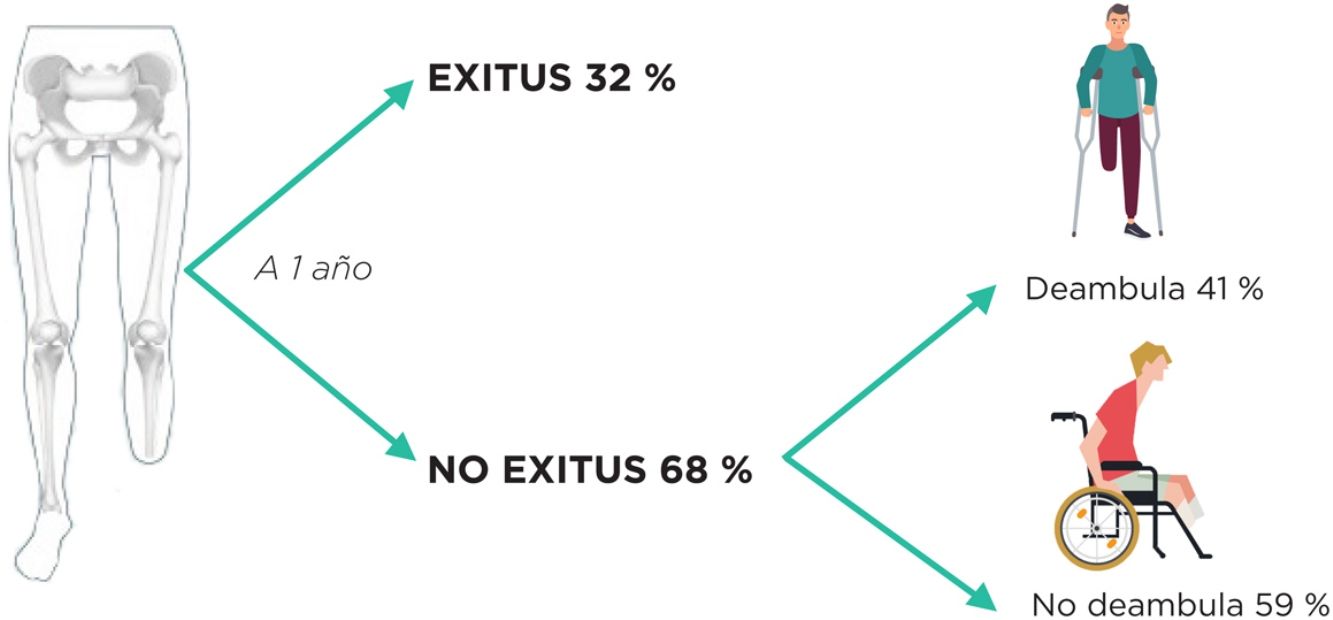
ResultadosSe realizaron 133 AIC en el 1996-2005 y 106 en el 2006-2015. La etiología global que motivó la AIC fue por isquemia aguda (4,3%), crónica (34%), infección (9,1%) o mixta (crónica+infección, 52,6%), sin diferencias entre periodos. Se incrementaron las revascularizaciones previas entre ambas décadas del 31,6 al 54,3%. Supervivencia: mortalidad a un mes=9,2%; un año=31,9%; 2 años=43,8% y 5 años=63,9%, sin diferencias significativas entre ambos periodos. Protetización: tasa de protetización global del 44,5% durante todo el seguimiento, sin diferencias significativas entre ambos periodos. Lograron deambular el 41,1% de los pacientes. Amputación contralateral: El 20,1% de los pacientes requirieron posteriormente una amputación mayor contralateral, sin hallar diferencias significativas entre ambos periodos.
ConclusionesEn la última década han disminuido las AIC probablemente por un incremento del intervencionismo de revascularización previo. A pesar de ello, no se modificaron los resultados de protetización, amputación contralateral o supervivencia. En cualquier caso, el número de pacientes que llegan a alcanzar la deambulación es modesto, por lo que se subraya la necesidad de una óptima selección del paciente tributario a AIC con el objetivo de protetizarse.
This study sought to evaluate the natural history of patients undergoing below-knee amputation (BKA) and compare their evolution over 2 decades, as well as survival predictors, prosthetic fitting, and contralateral amputation.
MethodsRetrospective study of 209 consecutive patients (mean age 72.9 years; 68% males) who underwent BKA in 2 periods: 1996-2005 and 2006-2015. The fitting of prostheses, risk of contralateral amputation and survival, as well as their predictive factors, were assessed by survival analysis.
Results133 BKA were performed from 1996-2005 and 106 from 2006-2015. The etiology that motivated the BKA was acute ischemia (4.3%), chronic ischemia (34.0%), infection (9.1%) or mixed (chronic+infection, 52.6%), with no differences found between periods. Survival: mortality within one month=9.2%, one year=31.9%, 2 years=43.8% and 5 years=63.9%, with no significant differences between the 2 periods. Prosthetic: the fitting rate was 44.5% throughout the follow-up, with no significant differences between the two periods. 41.1% patients managed to walk. Contralateral amputation: 20.1% of the patients later required a major contralateral amputation, with no significant differences between the two periods.
ConclusionsIn the last decade, fewer BKA have been performed probably, due to higher previous interventional revascularization. Despite this, the results of fitting, contralateral amputation or survival were not modified. In any case, the number of patients who are able to achieve ambulation is modest, so it emphasizes the need for an optimal selection of patients with BKA with the goal of prosthetic fitting.
Cada año más de un millón de personas en el mundo requiere una amputación mayor de la extremidad, lo que se traduce en una amputación cada 30 segundos1. A pesar de los progresos en materia de prevención, de los avances en la revascularización sobre la isquemia crítica de miembros inferiores y del agresivo abordaje médico-quirúrgico aplicado al pie diabético séptico, existe un porcentaje de pacientes que precisa una amputación mayor de la extremidad.
El principal objetivo con relación al tratamiento de estos pacientes es conseguir la máxima calidad de vida posible mediante la preservación de la independencia a través de su capacidad de deambular2. Aunque los beneficios y la necesidad de realizar una amputación infracondílea (AIC) puedan parecer obvios en cuanto a conseguir la deambulación y autonomía del paciente, las posibles complicaciones posteriores pueden aumentar la morbilidad y la mortalidad3.
Con una población cada vez más envejecida y con aumento significativo de las comorbilidades, estudios previos han indicado que las características de los pacientes como la edad, el sexo, el estado cognitivo y las patologías asociadas se relacionan no solo a mal pronóstico funcional, sino también a una mayor mortalidad tras la cirugía4,5. Por otro lado, la amputación de las extremidades inferiores se realiza en pacientes donde ambas extremidades inferiores están en riesgo, y hasta la fecha, la literatura sobre la evolución de la extremidad contralateral es bastante escasa y desalentadora6. Conocer los factores de riesgo asociados no solo a cicatrización del muñón sino también a supervivencia a medio plazo del paciente, protetización y evolución de la extremidad contralateral, puede ser de gran importancia en el proceso de indicación de una AIC, pudiendo evitar así perspectivas de recuperación funcional poco realistas.
El objetivo del presente estudio es analizar la cohorte de pacientes sometidos a una AIC en nuestro centro durante los últimos 20 años, con la finalidad de conocer los factores relacionados con la protetización, supervivencia y amputación contralateral, comparando los resultados entre las 2 décadas evaluadas.
MétodosCohorte retrospectiva de pacientes consecutivos a los que se realizó una AIC entre enero de 1996 y diciembre de 2015 en un único centro hospitalario. Se dividieron en 2 periodos: aquellos realizados entre 1996-2005 y los intervenidos entre 2006-2015.
Los datos fueron obtenidos a partir de las historias clínicas y del contacto telefónico con pacientes o familiares de estos. Las variables recogidas incluyeron datos demográficos (edad, sexo), antecedentes clínicos (diabetes mellitus, hipertensión arterial, cardiopatía isquémica, accidente vascular cerebral [AVC] previo, insuficiencia renal crónica y hemodiálisis), antecedentes de amputaciones y de técnicas de revascularización previas.
Se recogieron las características quirúrgicas, las complicaciones inmediatas de la técnica y las reintervenciones.
Durante el seguimiento se registró la supervivencia del paciente, la fecha de protetización (día de ingreso en el Servicio de Rehabilitación para la adaptación protésica), así como la fecha de deambulación marcada en los cursos clínicos del mismo servicio.
Análisis estadísticoEl análisis estadístico fue realizado mediante el programa SPSS® versión 22 para Windows de IBM®. Para el análisis descriptivo se utilizó la media y desviación estándar para las variables cuantitativas, y la frecuencia y porcentajes para las cualitativas. La comparación entre grupos se realizó mediante el test T-Student para las variables cuantitativas y el Chi cuadrado o test de Fisher para las cualitativas. El análisis de la supervivencia y protetización se realizó mediante curvas Kaplan-Meier y su comparación mediante el test de Log-Rank. Se realizó un análisis multivariable mediante regresión Cox, comparando las variables preoperatorias de los pacientes con los resultados de supervivencia, protetización y amputación contralateral, expresando el incremento de riesgo como hazard ratio (HR). Se consideró un p significativa aquella menor de 0,05.
ResultadosSe realizaron 239 AIC consecutivas en 209 pacientes. En 30 pacientes la intervención se realizó de forma bilateral, en un caso de forma simultánea. Se realizaron 133 AIC en el periodo 1996-2005 y 106 AIC en el 2006-2015.
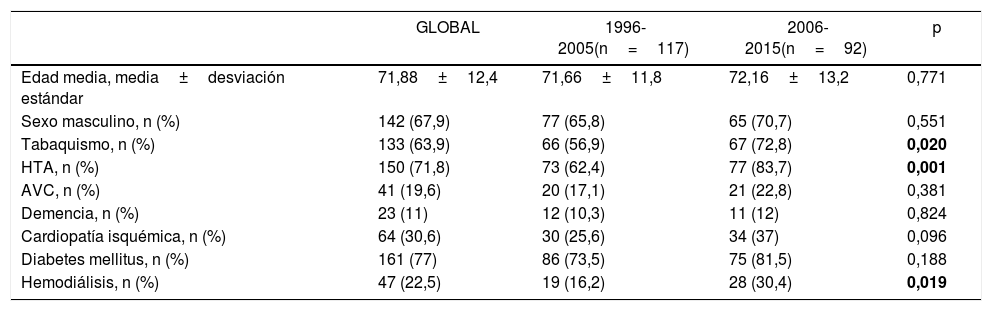
Características clínicas. La edad media fue de 71,88 años, siendo varones un 67,9% de los casos. Las características clínicas de los pacientes intervenidos se describen en la tabla 1, mientras que las características preoperatorias de las extremidades intervenidas se recogen en la tabla 2.
Características clínicas preoperatorias de los pacientes (n=209)
| GLOBAL | 1996-2005(n=117) | 2006-2015(n=92) | p | |
|---|---|---|---|---|
| Edad media, media±desviación estándar | 71,88±12,4 | 71,66±11,8 | 72,16±13,2 | 0,771 |
| Sexo masculino, n (%) | 142 (67,9) | 77 (65,8) | 65 (70,7) | 0,551 |
| Tabaquismo, n (%) | 133 (63,9) | 66 (56,9) | 67 (72,8) | 0,020 |
| HTA, n (%) | 150 (71,8) | 73 (62,4) | 77 (83,7) | 0,001 |
| AVC, n (%) | 41 (19,6) | 20 (17,1) | 21 (22,8) | 0,381 |
| Demencia, n (%) | 23 (11) | 12 (10,3) | 11 (12) | 0,824 |
| Cardiopatía isquémica, n (%) | 64 (30,6) | 30 (25,6) | 34 (37) | 0,096 |
| Diabetes mellitus, n (%) | 161 (77) | 86 (73,5) | 75 (81,5) | 0,188 |
| Hemodiálisis, n (%) | 47 (22,5) | 19 (16,2) | 28 (30,4) | 0,019 |
AVC: accidente vascular cerebral; HTA: hipertensión arterial.
En negrita, los resultados estadísticamente significativos (p < 0,05).
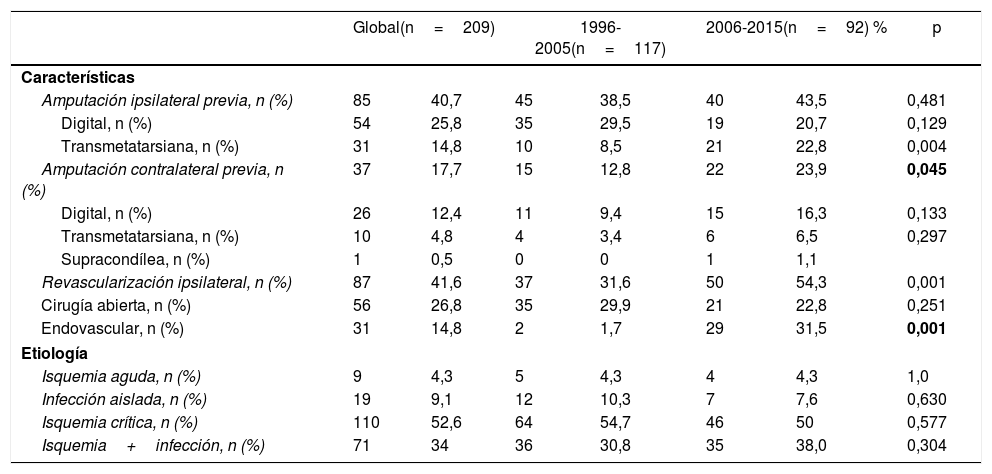
Características preoperatorias y etiología de la extremidad intervenida
| Global(n=209) | 1996-2005(n=117) | 2006-2015(n=92) % | p | ||||
|---|---|---|---|---|---|---|---|
| Características | |||||||
| Amputación ipsilateral previa, n (%) | 85 | 40,7 | 45 | 38,5 | 40 | 43,5 | 0,481 |
| Digital, n (%) | 54 | 25,8 | 35 | 29,5 | 19 | 20,7 | 0,129 |
| Transmetatarsiana, n (%) | 31 | 14,8 | 10 | 8,5 | 21 | 22,8 | 0,004 |
| Amputación contralateral previa, n (%) | 37 | 17,7 | 15 | 12,8 | 22 | 23,9 | 0,045 |
| Digital, n (%) | 26 | 12,4 | 11 | 9,4 | 15 | 16,3 | 0,133 |
| Transmetatarsiana, n (%) | 10 | 4,8 | 4 | 3,4 | 6 | 6,5 | 0,297 |
| Supracondílea, n (%) | 1 | 0,5 | 0 | 0 | 1 | 1,1 | |
| Revascularización ipsilateral, n (%) | 87 | 41,6 | 37 | 31,6 | 50 | 54,3 | 0,001 |
| Cirugía abierta, n (%) | 56 | 26,8 | 35 | 29,9 | 21 | 22,8 | 0,251 |
| Endovascular, n (%) | 31 | 14,8 | 2 | 1,7 | 29 | 31,5 | 0,001 |
| Etiología | |||||||
| Isquemia aguda, n (%) | 9 | 4,3 | 5 | 4,3 | 4 | 4,3 | 1,0 |
| Infección aislada, n (%) | 19 | 9,1 | 12 | 10,3 | 7 | 7,6 | 0,630 |
| Isquemia crítica, n (%) | 110 | 52,6 | 64 | 54,7 | 46 | 50 | 0,577 |
| Isquemia+infección, n (%) | 71 | 34 | 36 | 30,8 | 35 | 38,0 | 0,304 |
En negrita, los resultados estadísticamente significativos (p < 0,05).
Durante la segunda década del estudio, los pacientes presentaron mayor prevalencia de tabaquismo, hipertensión arterial, hemodiálisis, amputación contralateral previa y revascularización previa endovascular, no habiendo diferencias entre ambos grupos para cirugía abierta.
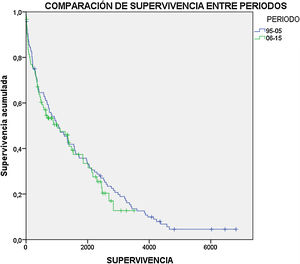
Supervivencia. La mortalidad inmediata durante el primer mes fue del 9,2%. La supervivencia al año fue del 68,1%, a los 2 años del 56,2% y a los 5 años del 36,1% de los pacientes. No se observaron diferencias estadísticamente significativas entre ambos periodos comparados (fig. 1). Fueron factores protectores la revascularización previa (HR=0,596; p=0,002) y la etiología infecciosa (HR=0,375; p=0,002), mientras que aumentaron la mortalidad la demencia (HR=2,441; p<0,001), la hemodiálisis (HR=1,757; p=0,003), la hipertensión arterial (HR=1,585; p=0,018) y la amputación contralateral previa (HR=1,614; p=0,019).
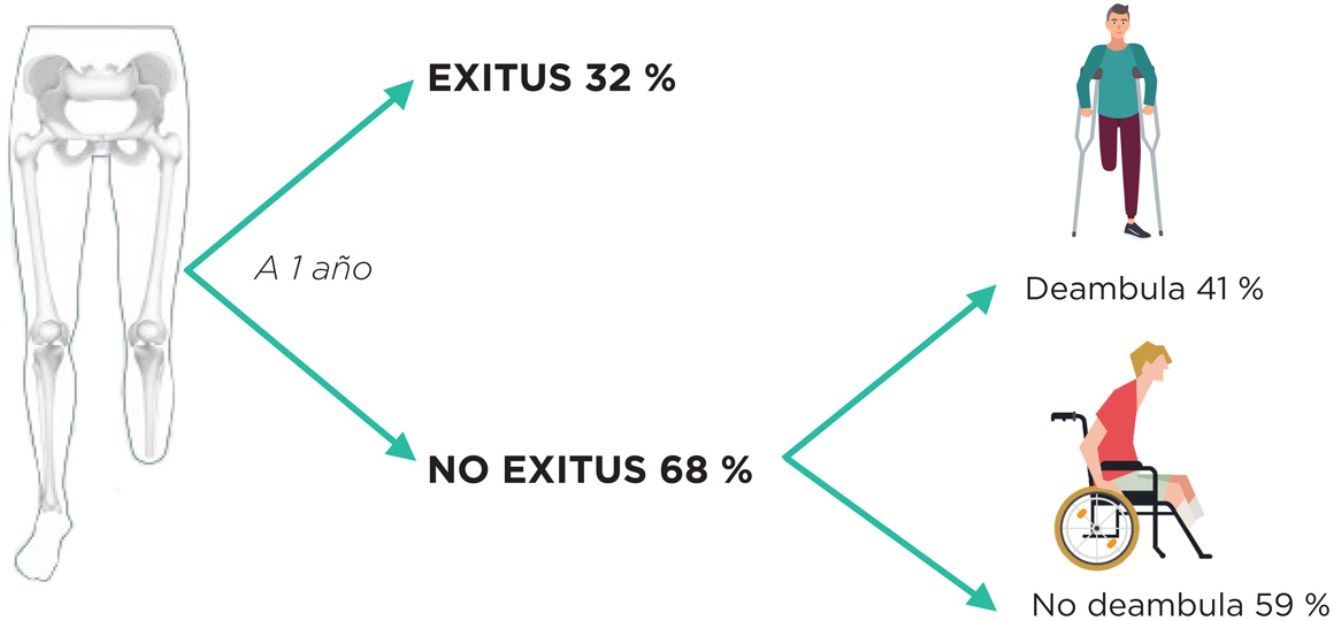
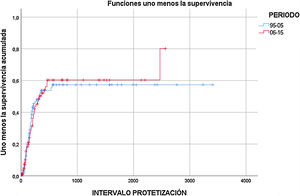
Protetización. El 44,5% del total de los pacientes fueron protetizados, y el 41,1% del total lograron completar el proceso de rehabilitación y deambular. No se objetivaron diferencias estadísticamente significativas entre los periodos comparados (fig. 2). Se asociaron a una menor tasa de protetización la demencia (HR=0,286; p=0,033), la amputación contralateral previa (HR=0,446; p=0,013), el AVC previo (HR=0,504; p=0,027) y el sexo femenino (HR=0,521; p=0,008).
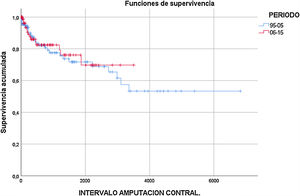
Amputación contralateral. Del total de 209 pacientes intervenidos, 42 requirieron una amputación mayor de la extremidad inferior contralateral a lo largo del seguimiento, lo que supone un 20,1% del total (30 AIC y 12 amputaciones supracondíleas). La tasa de «ausencia de amputación» en la extremidad contralateral fue a uno, 2 y 5 años del 88, 82 y 72% en el periodo 1996-2005 y del 86, 82 y 76% en el periodo 2006-2015, respectivamente, sin hallar diferencias estadísticamente significativas entre ambos periodos (fig. 3). Fueron factores de riesgo asociados a amputación mayor contralateral la hemodiálisis (HR=3,548; p<0,001), el AVC previo (HR=2,526; p=0,007) y de forma marginalmente significativa la demencia (HR=2,630; p=0,052).
DiscusiónEl presente estudio analiza las características clínicas y resultados funcionales de los pacientes sometidos a una AIC a lo largo de 2 décadas. Dado que la AIC se asocia habitualmente a una convalecencia postoperatoria más compleja que la amputación supracondílea, identificar aquellos factores asociados a un mal pronóstico en términos de supervivencia, protetización o necesidad futura de amputación mayor contralateral puede contribuir a una mejor selección de pacientes, evitando así expectativas de rehabilitación poco realistas7.
Comparando las características clínicas de los pacientes en las 2 décadas de estudio, observamos cómo ha aumentado en general la comorbilidad en todas las variables estudiadas, siendo especialmente relevantes el caso de la diabetes mellitus (aunque sin alcanzar la significación estadística) por las implicaciones etiológicas que conlleva, y el de la insuficiencia renal crónica en programa de hemodiálisis ya que, además de haberse casi duplicado, se ha mostrado como un factor pronóstico significativo tanto en la supervivencia como en el riesgo de amputación contralateral. La alta prevalencia de comorbilidades en estos pacientes está en consonancia con lo publicado en series previas3,6,8, así como la isquemia crítica de la extremidad, asociada o no a infección, como principal factor causal5,9.
Se objetiva un importante incremento del intervencionismo de revascularización previo a la amputación entre ambos periodos, pasando del 31,6 al 54,3% de los pacientes. Cabe señalar que este aumento se ha producido a costa de las técnicas de revascularización endovascular, que han pasado de ser prácticamente anecdóticas en el primer periodo a superar el número de intervenciones de cirugía abierta en el segundo. Este hecho refleja un probable aumento de las indicaciones de revascularización en pacientes con isquemia crítica, asociados o no al síndrome del pie diabético, existiendo actualmente la posibilidad de tratar de forma endovascular a pacientes que previamente no eran tributarios de cirugía. Este incremento del intervencionismo probablemente también esté en relación con la disminución de un 22% entre las 2 décadas del número de pacientes que han requerido una AIC como punto final de su proceso. También resulta significativo el aumento de amputaciones transmetatarsianas previas ipsilaterales entre periodos. Creemos que podría ser también indicativo de que actualmente existen más posibilidades de revascularización y poder posteriormente llevar a cabo opciones de amputación menos agresivas.
Analizando la supervivencia, observamos cómo las expectativas vitales a corto y medio plazo fueron escasas, estando vivos a los 5 años poco más de un tercio de los pacientes. Además, a pesar de contar con programas de rehabilitación, poco más del 40% de los pacientes logró ser protetizado y deambular. Estos datos no hacen más que enfatizar la naturaleza paliativa de este tipo de intervención, también en relación con la importante comorbilidad que presenta esta población. Aunque estos datos puedan parecer funestos, están en consonancia con lo publicado hasta la fecha (tabla 3) tanto en términos de mortalidad como deambulación.
Clásicamente se ha considerado que en los pacientes tributarios de una amputación mayor de la extremidad es importante preservar la rodilla por el menor gasto energético asociado al uso de una prótesis tras una AIC comparado con una amputación supracondílea10, lo que resulta en una mayor tasa de protetización5,6. Por lo tanto, el objetivo principal de realizar una AIC es que el paciente logre la deambulación autónoma. Pero por otro lado, tal y como se objetiva en este estudio y en la bibliografía previa, menos de la mitad de los pacientes logran protetizarse. Además, en muchos casos, también se evidencia la tendencia paliativa de este tipo de amputación dada la gran mortalidad postoperatoria inmediata y al año. Por lo tanto, sería muy recomendable plantear unos criterios preoperatorios que nos ayudasen a identificar a aquellos pacientes de peor pronóstico, en los que el horizonte de la protetización es inalcanzable y podría ser recomendable de entrada plantear otras actitudes más paliativas. En estos casos, la amputación supracondílea puede ser una alternativa de menor complejidad y morbilidad postoperatoria a considerar3,8. Por las limitaciones de nuestro estudio, sería arriesgado y de baja fiabilidad intentar establecer un score para intentar discriminar estos casos. Pero sí que nos indica factores de mal pronóstico vital y funcional como la hemodiálisis, la demencia, la amputación contralateral o el antecedente de AVC. Estos elementos pueden ayudar al clínico y a los pacientes a tomar una decisión terapéutica ante la situación crítica que supone una amputación.
Por otro lado, la AIC se realiza a menudo en pacientes con las 2 extremidades en riesgo, ya sea por isquemia crítica de extremidades o por diabetes. La elevada tasa de pacientes de hemodiálisis que requieren una amputación mayor contralateral también es remarcada por Glaser et al.6, con un 11,5% a los 5 años de la amputación mayor inicial.
Las principales limitaciones del presente estudio son su carácter retrospectivo, unicéntrico y con una muestra limitada de pacientes. Aunque nos permite hacernos una idea global de cómo ha evolucionado la historia del paciente amputado y los factores que pueden influir sobre la misma, se requerirían nuevos estudios de cara a poder plantear con fiabilidad test o scores pronósticos.
Aunque se ha logrado disminuir el número de AIC a lo largo de la última década, probablemente a causa de la irrupción de las técnicas de revascularización endovascular, aquellos pacientes que siguen requiriendo esta intervención muestran un pronóstico funcional y/o vital pobre a medio plazo, datos que se han mantenido invariables en los últimos 10-20 años. Determinados factores asociados con mal pronóstico vital o funcional pueden ayudar a revalorar la indicación quirúrgica en algunos de estos pacientes, identificando a aquellos que se beneficiarían de una AIC con resultados de rehabilitación aceptables, a aquellos tributarios de una actitud o tipo de amputación más paliativa.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesNinguno.