La colitis ulcerosa (CU) afecta al recto y se extiende en sentido proximal al colon con 2 características diferenciales: su patrón de distribución continua y su condición de lesión no transmural. La afectación del intestino delgado es una circunstancia poco frecuente y que, en principio, debe hacer reconsiderar el diagnóstico previo. Sin embargo, se han descrito 4 formas de presentación que conllevan algunas características evolutivas propias: la ileítis por reflujo, la reservoritis, la ileítis preostomal y la ileítis pre-pouch1. Presentamos 2 pacientes con estas últimas entidades atendidos en nuestra unidad.
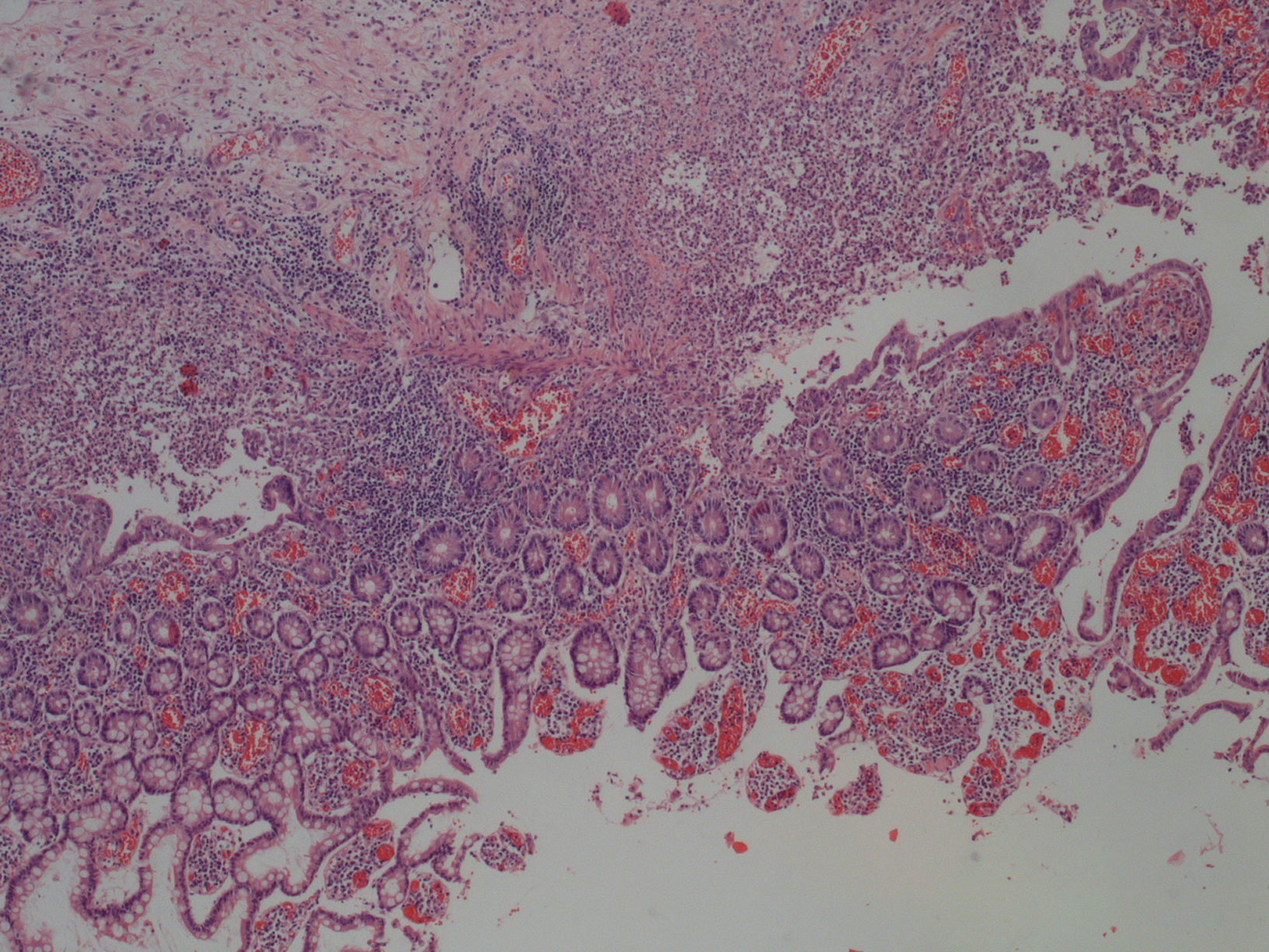
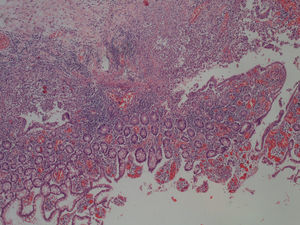
Una mujer de 49 años con historia de CU de 17 meses de evolución ingresa por cuadro de megacolon tóxico. Se realiza una colectomía total con ileostomía y fístula mucosa de urgencia. El 9.o día del postoperatorio presenta una hemorragia por ileostomía que precisa de arteriografía selectiva y embolización. Ante la persistencia del cuadro hemorrágico, se decide la reintervención con extirpación de 30cm del íleon, afectado de úlceras lineales profundas, y la realización de una nueva ileostomía. A los 5 meses se reinterviene construyendo un reservorio ileoanal. El informe de anatomía revela una ileítis con inflamación crónica, erosiones superficiales y profundas, y atrofia parcial villositaria (fig. 1).
El segundo paciente, un varón de 51 años, presenta una historia de 15 años de evolución de CU. En 2006 reingresa por brote de pancolitis y rectorragia grave que obliga a una colectomía total con ileostomía. A los 4 meses se completa la cirugía con reservorio ileoanal e ileostomía de protección, que se cierra al segundo mes. En la pieza de resección no existen lesiones en el íleon distal. Tras 40 días reingresa con shock hipovolémico por rectorragia. Tras la gastroscopia e ileoscopia, se lo diagnostica de ileítis prerreservorio con hemorragia activa por múltiples úlceras hasta 50cm del reservorio. Se inicia tratamiento esteroideo. Ante la persistencia del cuadro, se procede a una arteriografía y a una embolización selectiva, así como a la administración 100μg/kg de factor vii con buena respuesta. El seguimiento tras 22 meses es satisfactorio.
La íleitis preostomal (término acuñado por Spiro en la década de 1960) es una condición poco frecuente pero que suele asociarse a importante morbimortalidad, con úlceras lineales profundas y riesgo de hemorragia y perforación2,3. Plantea inicialmente el diagnóstico de enfermedad de Crohn y clínicamente suele cursar con cuadros de oclusión, pseudodiarreas y hemorragia. Su espectro patológico es variable, con úlceras profundas, engrosamiento de la pared, pseudopólipos y estenosis. Posiblemente la buena respuesta terapéutica esteroidea esté en relación con los importantes cambios de los mediadores inflamatorios tras la colectomía4. De la revisión de la escasa literatura médica publicada se desprende que, ante la aparición de ileostomías muy productivas tras colectomía total así como ileorragias, se debería tener en mente esta posibilidad y realizar una ileoscopia precoz y tratamiento esteroideo.
Recientemente se ha descrito una nueva forma de ileítis tras la cirugía de CU, la ileítis pre-pouch o prerreservorio1. Bell et al5 describieron 15 pacientes entre 571 a los que se les realizó una proctocolectomía restauradora por CU (2,6%), aunque el carácter retrospectivo del estudio podría infravalorar la incidencia real. Las lesiones afectaban, en continuidad o no con el reservorio, entre 10 y 50cm del íleon. El grupo del St. Mark's, en un estudio prospectivo sobre 747 pacientes con ileoscopia habitual, ha detectado al 6,7% de los pacientes y en tan sólo el 13,5% se asociaba una reservoritis6. A diferencia del caso de nuestro paciente, su aparición se describió más tardía (alrededor del tercer año de la cirugía) y sólo la mitad presentaba lesiones asociadas a reservoritis. Aunque en nuestro paciente podría haberse valorado una patogenia isquémica, ésta se descartó tras un estudio angiográfico selectivo. Suele afectar a pacientes jóvenes y su clínica hace sospechar una mala función del reservorio, con aumento de la frecuencia u obstrucción. No está clara la patogenia de esta ileítis. No se ha establecido relación entre la presencia de ileítis preostomal y la aparición de la ileítis prerreservorio6. Su presentación histológica es indistinguible de la reservoritis. Iwata el at han descrito un claro incremento en la producción de citoquinas, tanto en el reservorio como en el segmento proximal, que se corrige tras el tratamiento con antibióticos y esteroides, por lo que podría tener gran importancia el factor de sobrecrecimiento bacteriano por estasis7. Sólo 2 estudios han valorado la eficacia del tratamiento de la ileítis prerreservorio con infliximab y antibióticos, con resultados discrepantes6,8. La presencia de diarreas mantenidas o rectorragias en pacientes con reservorio debería indicar una ileoscopia precoz y el inicio de tratamiento esteroideo o antibiótico.